Bệnh nhân ngưng thở (có nhịp tim tưới máu được), cần cung cấp nhịp thở bao nhiêu?
Trong trường hợp ngưng thở với nhịp tim tưới máu được, cần cung cấp nhịp thở 10-12 lần/phút.
Nguyên nhân tắc nghẽn đường thở thường gặp nhất ở người lớn mất tri giác?
Ở bệnh nhân người lớn mất tri giác, nguyên nhân tắc đường thở thường gặp nhất là mất trương lực cơ hầu họng dẫn đến lưỡi làm tắc nghẽn đường hô hấp. Xử trí: ngửa đầu, nâng cằm, đẩy hàm hoặc đặt đường thông khí miệng – hầu họng.
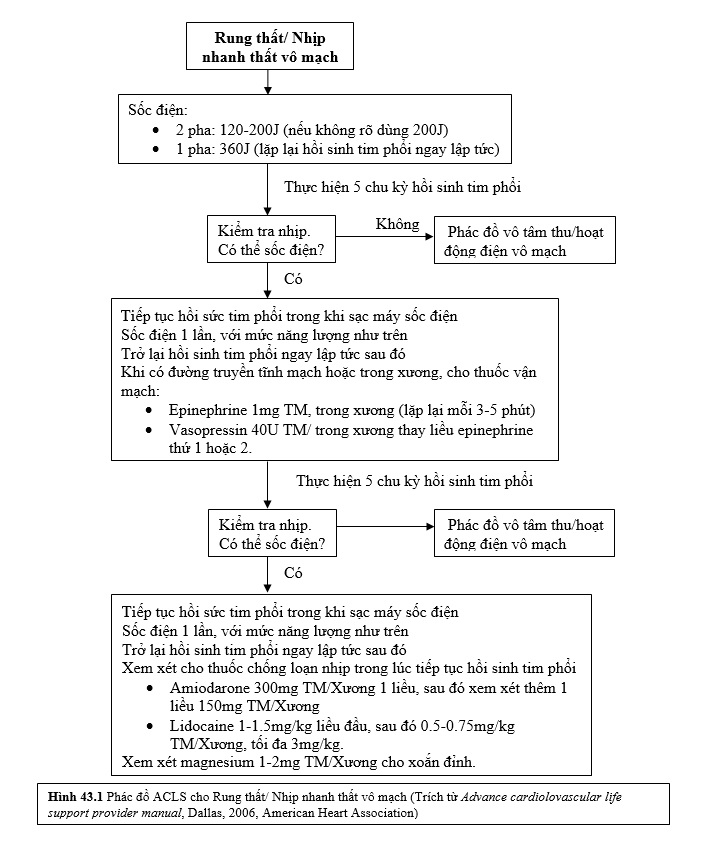
Mức năng lượng (J) máy sốc điện 2 pha cần dùng trong rung thất, nhịp nhanh thất vô mạch?
Máy sốc điện 2 pha hiện nay được sử dụng rộng rãi thay thế máy sốc điện 1 pha cũ. Tùy theo thiết bị, mức năng lượng thay đổi từ 120-200J. Nếu không rõ mức cài đặt thích hợp, dùng 200J. Máy sốc điện 1 pha cũ dùng 360 J.
Những đường sử dụng thuốc theo thứ tự ưu tiên?
- Ưu tiên dùng đường tĩnh mạch (TM). Những hướng dẫn nhấn mạnh không nên trì hoãn hồi sức do cố gắng tìm đường tĩnh mạch trung tâm khi dễ dàng lấy đường tĩnh mạch ngoại biên.
- Khi không lấy được đường tĩnh mạch, tiêm trong xương hoặc dùng qua nội khí quản. Tiêm trong xương được dùng ở cả trẻ em và người lớn.
- Sự hấp thu thuốc qua đường nội khí quản ít tin cậy và khó dự đoán. Hơn nữa, liều tối ưu của hầu hết thuốc qua đường nội khí quản không rõ, liều dùng qua đường nội khí quản điển hình thường gấp 2 – 2.5 lần liều dùng qua đường tĩnh mạch. Thuốc dùng qua đường nội khí quản được pha loãng trong 5-10ml nước hoặc nước muối sinh lý. Những thuốc dùng trong hồi sinh tim cao cấp có thể dùng qua đường nội khí quản là epinephrine, vasopressin, atropine, lidocaine và naloxone.
Bệnh nhân rung thất hoặc nhịp nhanh thất vô mạch, sau sốc điện lần đầu thất bại, nên xem xét sử dụng 2 loại thuốc gì? (hình 43-1)
- Epinephrine 1mg TM/Xương thường được sử dụng. Có thể lặp lại cùng liều epinephrine mỗi 3-5 phút. Nếu cần dùng đường nội khí quản, liều epinephrine được khuyến cáo dùng là 1:1000, 2-2.5mg pha trong 5-10ml nước hoặc nước muối sinh lý, tiêm trực tiếp vào trong nội khí quản. Mặc dù là một bước chính trong phác đồ hồi sức tim cao cấp rung thất/ nhịp nhanh thất vô mạch của Hội Tim Mạch Hoa Kỳ, thực tế có rất ít dữ liệu ủng hộ sử dụng epinephrine trong trường hợp này.
- Một liều vasopressin 40mg TM/Xương có thể được sử dụng thay liều đầu hoặc liều epinephrine thứ 2. Vasopressin là chất co mạch ngoại biên không giao cảm, gây co thắt mạch vành và mạch máu thận.
Sau nhiều lần sốc điện và điều trị với epinephrine hay vasopressin không thành công, nên dùng những thuốc nào, liều dùng?
Nên xem xét dùng amiodarone hoặc lidocaine. Không có thuốc chống loạn nhịp nào cho thấy cải thiện sống còn sau xuất viện, mặc dù amiodarone tăng tỉ sống còn trong lúc nằm viện.
- Liều amiodarone là 300mg TM/Xương 1 lần, xem xét dùng liều thứ 2 150mg TM/Xương nếu có chỉ định sau liều đầu 3-5ph.
- Liều lidocaine là 1-1.5mg/kg TM/Xương, với những liều kế tiếp là 0.5-0.75mg/kg TM/Xương, dùng cách mỗi 5-10 phút, đến tổng liều tối đa là 3mg/kg. Liều dùng qua nội khí quản là 2-4mg/kg.
Bệnh nhân xoắn đỉnh, cần dùng thêm thuốc gì kết hợp với sốc điện?
Có thể dùng Magnesium, liều 1-2 g TM/Xương. Nên pha trong 10ml dung dịch dextrose 5% truyền trong 5-20 phút.
Sau khi dùng thuốc qua đường tĩnh mạch ngoại biên, làm gì để thuận lợi cho phân phối thuốc vào tuần hoàn trung tâm?
Sau khi cho thuốc vào đường tĩnh mạch ngoại biên, bolus 20 ml dịch và nâng chi lên 10-20 giây.
Có thể sốc điện rung thất/nhịp nhanh thất vô mạch ở bệnh nhân hạ thân nhiệt không?
Có thể nhưng thận trọng. Bệnh nhân hạ thân nhiệt (nhiệt độ dưới 30oC [86oF]) có rung thất/nhịp nhanh thất vô mạch, có thể sốc điện 1 lần. Nếu thất bại, cần hoãn những lần sốc điện tiếp theo và hoãn dùng thuốc cho đến lúc nhiệt độ cơ thể hơn 30oC. Theo hướng dẫn của ACLS, bệnh nhân với tim hạ nhiệt độ có thể không đáp ứng với trị liệu thuốc, sốc điện, và tạo nhịp.
Bệnh nhân sau sốc điện thành công rung thất/nhịp nhanh thất, chưa dùng amiodarone trước đây, liều amiodarone khởi đầu cần dùng để ngừa rung thất/nhịp nhanh thất?
Dùng liều cổ điển của amiodarone, cũng như theo hướng dẫn của ACLS. Bolus 150mg TM trong 10 phút. Sau đó truyền TM 1mg/phút trong 6 giờ (tổng cộng 360mg), sau đó truyền 0.5mg/phút trong 18 giờ tiếp theo (540mg).
Những nguyên nhân gây hoạt động điện vô mạch có thể điều trị được?
Do hoạt động điện vô mạch (PEA) có tiên lượng kém trừ khi nhanh chóng xác định được những nguyên nhân phục hồi, cần thuộc những nguyên nhân PEA có thể điều trị được. Phân loại nguyên nhân PEA bằng các chữ cái đầu H và T như bảng 43-1
| Bảng 43-1. NHỮNG NGUYÊN NHÂN CHÍNH CÓ THỂ ĐIỀU TRỊ ĐƯỢC CỦA HOẠT ĐỘNG ĐIỆN VÔ MẠCH | |
| H | T |
| Hypovolemia (giảm thể tích)
Hypoxia (giảm oxy máu) Hydrogen ion (acidosis) Hyperkalemia/Hypokalemia (tăng/giảm kali máu) Hypoglycemia (giảm đường máu) Hypothermia (giảm thân nhiệt) |
Toxins (độc tố)
Tamponade (cardiac) (chèn ép tim cấp) Tension pneumothorax Thrombosis (coronary and pulmonary) (huyết khối) Trauma (chấn thương) |
| Trích từ Advance cardiovascular life support provider manual, Dallas, 2004-2005, American Heart Association. | |
Những thuốc nào có thể được dùng cho bệnh nhân có hoạt động điện vô mạch?
Có thể dùng epinephrine và vasopressin như đã trình bày trong điều trị rung thất/nhịp nhanh thất. Atropine có thể được dùng trong vô tâm thu hoặc PEA với nhịp chậm. Liều atropine là 1mg TM/Xương, có thể lặp lại mỗi 3-5 phút, tổng liều là 3 mg.
Xử trí ban đầu ở những bệnh nhân nhịp chậm, chẳng hạn những trường hợp blốc tim, có triệu chứng do giảm tưới máu?
Hiện nay, nhấn mạnh dùng tạo nhịp qua da ngay lập tức ở những bệnh nhân nhịp chậm có triệu chứng. Trong lúc đang chuẩn bị tạo nhịp qua da, cần xem xét dùng những thuốc sau:
- Atropine 0.5mg TM: có thể lặp lại mỗi 3-5 phút đến tổng liều 3 mg. Không nên dùng Atropine ở bệnh nhân blốc AV độ 2 Mobitz II hoặc blốc AV độ 3 (hoàn toàn). Một số tác giả chống chỉ định dùng Atropine trong blốc AV độ 2 Mobitz II hoặc độ 3 (bloc tim “infrahisian’’), mặc dù điều này còn chưa rõ ràng trong những hướng dẫn mới nhất của ACLS.
- Epinephrine 2 – 10 mg/phút
- Dopamine 2 – 10 mg/kg/phút.
Tạo nhịp qua da có được khuyến cáo cho điều trị bệnh nhân vô tâm thu?
Như được ghi chú trong phác đồ của ACLS, nhiều thử nghiệm ngẫu nhiên có kiểm soát đã thất bại trong việc chứng minh lợi ích của tạo nhịp qua da ở bệnh nhân vô tâm thu. Do vậy, hiện nay nó không được khuyến cáo dùng trong tình huống này.
Bệnh nhân nhịp nhanh phức bộ (QRS) hẹp huyết động ổn định, có triệu chứng, thuốc nào được lựa chọn hàng đầu?
Adenosine là thuốc được chọn cho bệnh nhân nhịp nhanh phức bộ QRS hẹp ổn định có triệu chứng. Tuy sự phân biệt giữa ổn định và không ổn định là chủ quan, bệnh nhân ổn định có thể được mô tả như choáng váng nhẹ (huyết áp tâm thu khoảng 80mmHg) hoặc khó thở hay đau ngực nhẹ. Những trường hợp có triệu chứng nặng hơn là thay đổi tri giác do huyết áp thấp hoặc khó thở hay đau ngực nhiều. Chú ý rằng mặc dù adenosine, làm nghẽn dẫn truyền nhĩ thất, có thể cắt một số cơn nhịp nhanh phức bộ hẹp, như nhịp nhanh do vòng vào lại nút nhĩ thất (AVNRT), hoặc nhịp nhanh vòng vào lại nhĩ thất (AVRT), sẽ không cắt được những nhịp như cuồng nhĩ, nhịp nhanh nhĩ (mặc dù nó làm giảm thoáng qua dẫn truyền qua nút nhĩ thất và làm chậm hơn đáp ứng thất, cho phép xác định nhịp). Adenosine không cắt được nhịp nhanh phức bộ hẹp không đều, do bệnh sinh của những loại nhịp này không liên quan đến nút nhĩ thất.
Liều của Adenosine và tác dụng phụ chính?
Liều của Adenosine là 6mg bơm tĩnh mạch nhanh, nếu không chuyển được nhịp liều kế tiếp là 12 mg bơm tĩnh mạch nhanh, lặp lại thêm 1 liều 12 mg nếu cần. Thời gian bán hủy của adenosine chỉ trong vài giây, do vậy phải làm mọi nỗ lực để tiêm thuốc nhanh chóng và đảm bảo thuốc phân phối nhanh vào tuần hoàn trung tâm (xem câu 8). Tác dụng của adenosine có thể được tăng thêm bởi dipyridamole hoặc cabamazepine (dùng liều đầu 3mg) và bị ức chế bởi theophylline và caffeine. Adenosine có thể làm bệnh nhân cảm giác nóng phừng, khó thở, khó chịu ngực. Do gây co thắt phế quản, tránh dùng adenosine ở bệnh nhân có bệnh đường hô hấp phản ứng nặng. Cần lưu ý, do tác dụng mạnh lên dẫn truyền nút nhĩ thất, adenosine có thể gây vô tâm thu trong nhiều giây hoặc hơn, một hiện tượng thường làm bối rối người theo dõi. Vô tâm thu kéo dài đã được báo cáo ở những bệnh nhân ghép tim và sau khi dùng thuốc qua đường tĩnh mạch trung tâm; nên dùng liều 3mg trong những trường hợp này.
Tài liệu tham khảo, tài liệu nên đọc và websites
- American Heart Association 2005 Guidelines for CPR and ECC: http://www.americanheart.org
- Advanced cardiovascular life support provider manual, Dallas, 2006, American Heart Association.
- Danger WE, Sanoski CA, Wiggins BS, et al: Pharmacotherapy considerations in advanced cardiac life support, Pharmacotherapy, 26(12):1703-1729, 2006.