Nhiễm trùng là nguyên nhân gây chủ yếu gây bệnh tật và tử vong trên khắp thế giới. Chỉ riêng ở châu Phi, Tổ chức Y tế Thế giới đã ước tính có khoảng 100 triệu người mắc sốt rét. Bệnh nhiễm trùng cũng thu hút sự chú ý của nhiều người bởi các lý do: (1) sự xuất hiện nhiễm trùng có thể gọi là “mới” như bệnh Legionaires và AIDS; (2) thực tế lâm sàng đã làm biến đổi mô hình nhiễm trùng bệnh viện; (3) ngày càng gia tăng s ố bệnh nhân b ị suy yếu miễn dịch dẫn đến nguy cơ tăng các loại nhiễm trùng cơ hội; (4) có quan niệm cho rằng một số bệnh xảy ra là do đáp ứng của cơ thể đối với vi sinh vật đã tự gây tổn thương cho mình một cách không đặc hiệu; và (5) ngày càng gia tăng các loại bệnh nhập cảng do tăng giao lưu quốc tế theo đường hàng không.
Đối với nhiễm trùng, một cân bằng được duy trì giữa sức chống đỡ của cơ thể và khả năng của vi sinh vật cố gắng để vượt qua sức chống đỡ đó. Sự nghiêng lệch của cân bằng này đã tạo ra độ trầm trọng của bệnh cảnh (Bảng 8.1).
Bảng 8.1. Các yếu tố ảnh hưởng đến phạm vi và độ trầm trọng của nhiễm trùng
|
CÁC YẾU TỐ LIÊN QUAN ĐẾN VI SINH VẬT Số lượng (tức mức độ tiếp xúc) Động lực vi sinh vật Đường vào CÁC YẾU TỐ CỦA CƠ THỂ CHỦ Tính nguyên vẹn của miễn dịch không đặc hiệu Khả năng hệ thống miễn dịch Khả năng di truyền về đáp ứng bình thường đối với từng vi sinh vật Đã từng tiếp xúc trước hay chưa |
Trong phạm vi tài liệu này, chúng ta không bàn luận kỹ về độc lực, cho nên nhiễm trùng xảy ra hay không sẽ phụ thuộc vào đáp ứng miễn dịch có tỏ ra đầy đủ hoặc thích hợp hay không.
Miễn dịch chống virus
Virus và đáp ứng miễn dịch
Virus có những tính chất độc đáo riêng: (1) chúng có thể xâm nhập vào mô mà không gây ra một đ áp ứng viêm; (2) chúng có thể nhân lên trong tế bào trong suốt đời sống cơ thể chủ mà không gây ra tổn thương tế bào; (3) đôi khi chúng cản trở mộ t số chức năng đặc biệt của tế bào mà không gây biểu hiện ra ngoài; và (4) cũng có khi virus gây tổn thương mô hoặc cản trở sự phát triển tế bào và rồi biến mất hoàn toàn khỏi cơ thể.
Gần đây, người ta phát hiện được rằng một số bệnh trước đây không rõ nguyên nhân như viêm não xơ hóa bán cấp, bệnh não chất trắng đa tiêu điểm tiến triển (progressive multifocal leukoencephalopathy) bệnh Creuzfeld – Jacob, bệnh Curu lại là những bệnh có liên quan đến virus hoặc những vật thể giống virus. Biểu hiện lâm sàng của bệnh virus rất đa dạng và một số ví dụ được trình bày ở Bảng 8.2.
Nhóm virus herpes bao gồm ít nhất 60 virus, trong đó có 5 con rất hay gây bệnh cho người: Herpes simplex (HSV) typ 1, HSV typ 2, Varicella zoster (VZV), cytomegalovirus (CMV) và Epstein-Barr (EBV). Có hình ảnh bệnh lý chung cho tất cả các virus nhóm herpes ở người, đó là: Một, để truyền được người này sang người khác phải có sự tiếp xúc gần gũi trực tiếp, trừ việc truyền máu và ghép cơ quan là đường truyền hiệu quả nhất của CMV. Hai, sau lần nhiễm đầu tiên virus herpes sẽ tồn tại trong cơ thể suốt đời.
Để hạn chế sự lan tỏa của virus và phòng ngừa tái nhiễm hệ thống miễn dịch phải có khả năng chặn đứng sự xâm nhập của các hạt virion và tế bào cũng như loại bỏ các tế bào bị nhiễm để giảm nơi cư trú của virus. Như vậy, các phản ứng miễn dịch có hai loại: Một loại để tác động lên các hạt virus và một loại tác động lên tế bào nhiễm. Một cách tổng quát, đáp ứng miễn dịch chống virion có xu hướng trội về thể dịch còn đáp ứng tế bào thì tác dụng lên tế bào nhiễm virus. Cơ chế thể dịch chủ yếu là trung hòa, nhưng phản ứng thực bào phụ thuộc bổ thể và phản ứng ly giải phụ thuộc bổ thể cũng có thể xảy ra.
Trung hòa virus ngăn cản sự tiếp cận của chúng đến các tế bào đích. Đây là chức năng của kháng thể IgG trong dịch ngoại bào và của IgA trên bề mặt niêm mạc. Chúng ta cần nhớ rằng, chỉ những kháng thể chống lại các thành phần chịu trách nhiệm về khả năng tiếp cận mới có tính trung hòa: Sự tạo ra kháng thể có độ đặc hiệu chính xác là nguyên tắc cơ bản để sản xuất vacxin virus. Những kháng thể chống lại những kháng nguyên không cần thiết không chỉ không có tác dụng bảo vệ mà còn tạo điều kiện để hình thành phức hợp miễn dịch.
Mặt dù chỉ cần kháng thể IgG là đủ để trung hòa hầu hết virus, nhưng sự hoạt hóa bổ thể tỏ ra cũng rất có ích trong việc làm tăng cường khả năng loại trừ virus. Sự ly giải virus cũng có thể thực hiện chỉ nhờ vào b ổ thể mà không cần có kháng thể. Một số virus như EBVcó thể gắn với C1và hoạt hóa bổ thể theo đường cổ điển để cuối cùng là hạt virion bị ly giải.
Miễn dịch qua trung gian tế bào liên quan tế bào bị nhiễm virus hơn là virus tự do. Lymphô T nhận diện virus trong sự phối hợp với các glycoprotein của phức hệ hòa hợp mô chủ yếu (MHC). Tế bào T gây độc sẽ ly giải tế bào đã bị virus đột nhập hoặc làm thay đổi kháng nguyên bề mặt. Như vậy, miễn dịch tế bào (tế bào T) chịu trách nhiệm trong quá trình hồi phục sau nhiễm virus, chứ không phải trong giai đoạn cấp tính của bệnh.
Bảng 8.2. Hình ảnh lâm sàng của nhiễm virus herpes
|
Loại virus |
Biểu hiện lâm sàng |
Chất lây truyền |
Nơi tiềm ẩn |
|
Herpes simplex typ 1 |
Viêm miệng -lợi cấp Herpes simplex Viêm giác-kết mạc Viêm não Nhiễm trùng lan tỏa Tổn thương da khu trú |
Chất tiết miệng –đường hô hấp Tiếp xúc da |
Hạch dây V |
|
Herpes simplex typ 2 |
Herpes sinh dục Viêm màng não Nhiễm trùng lan tỏa Tổn thương da khu trú (Ung thư cổ tử cung ) |
Dường sinh dục Qua bào thai |
Hạch cùng |
|
Varicela zoster |
Thủy đậu Thủy đậu tiến triển Thủy đậu bẩm sinh Herpes zoster Herpes zoster lan tỏa |
Chất tiết miệng –đường |
Hạch rễ ngực |
|
Cyto-megalo |
Nhiễm CMV bẩm sinh Viêm gan Viêm phổi Viêm võng mạc Đơn nhân nhiễm CMV Đơn nhân nhiễm khuẩn |
Bẩm sinh Qua bào thai Miệng – hô hấp Sinh dục Không rõ, có thể do truyền máu, ghép |
Bạch cầu Tế bào biểu mô tuyến mang tai, cổ tử cung, ống thận |
|
Epstein Barr |
U lympho Burkitt Ung thư vòm |
Chất tiết miệng – đường hô hấp |
Lympho B Tế bào biểu |
Đa số nhiễm trùng virus đều tự giới hạn. Trên một số người, virus có thể tạo ra triệu chứng lâm sàng trong lúc đó trên một số người khác thì bệnh không bao giờ vượt quá giai đoạn tiền lâm sàng. Sự hồi phục sau nhiễm trùng virus cấp thường để lại tính miễn dịch lâu dài và ít khi cơ thể bị tấn công lần hai bởi cùng loại virus đó.
Tác động trực tiếp của virus
Hướng tính của virus (viral tropism) là một yếu tố cơ bản để xác định tầm quan trọng lâm sàng của nhiễm trùng virus, là một nhiễm trùng phụ thuộc không những vào số lượng tế bào bị phá hủy còn phụ thuộc vào chức năng của những tế bào đó. Sự phá hủy một số lượng nhỏ tế bào có chức năng biệt hóa cao như dẫn truyền thần kinh hoặc điều hòa miễn dịch cũng có thể gây nguy hiểm cho tính mạng bệnh nhân. Ngược lại, sự phá hủy một lượng lớn những tế bào ít biệt hóa như tế bào biểu mô chẳng hạn nhưng hậu quả lại ít trầm trọng hơn nhiều.
Càng ngày người ta càng hiểu biết nhiều hơn về các thụ thể virus và tương tác giữa thụ thể này với virus. Virus Epsptein-Barr dùng thụ thể của C3b (tức CR2), còn HIV thì lại dùng thụ thể CD4 để làm nơi xâm nhập vaìo tế bào đích trong hệ thống miễn dịch .
Một khi vào trong tế bào, virus có thể giết tế bào bằng nhiều cách. Một số virus như polyovirus, adenovirus và các sản phẩm của chúng có thể ức chế các enzym cần thiết cho sự nhân lên hoặc chuyển hóa tế bào. Một số virus khác có thể phá hủy cấu trúc nội bào như tiêu thể chẳng hạn làm giải phóng ra các enzym độc hại làm chết tế bào. Trong một số trường hợp, protein của virus gắn với màng tế bào làm thay đổi tính chất của nó: Ví dụ như virus sởi có hoạt tính gây hòa màng làm cho các tế bào kết hợp với nhau thành những hợp bào (syncytia) .
Một số virus có thể làm thay đổi chức năng đã chuyển hóa của tế bào mà không giết chết chúng. Những tế bào này thường là tế bào của hệ miễn dịch, thần kinh trung ương hoặc hệ nội tiết. Ví dụ các virus sởi, cúm, CMV thường nhiễm vào tế bào lympho người và biến đổi chức năng của chúng. Trong suốt thời kỳ nhiễm trùng, các virus biến tướng được sinh sản một cách chọn lọc trong lách và có thể ức chế sự hình thành các tế bào T gây độc. Hậu quả là virus không bị loại bỏ khỏi cơ thể mà sống suốt đời với ký chủ.
Lẩn tránh của virus (cơ chế tồn tại của virus trong cơ thể)
Virus thường tạo ra nhiều cơ chế khác nhau để lẩn tránh hoặc ngăn cản tác động của hệ miễn dịch.
Thay đổi tính kháng nguyên là cách thấy rõ nhất đối với virus cúm A, một loại virus RNA được bỏ bởi một vỏ lipid có gắn với hai loại protein: hemagglutinin và neuraminidase. Đa số kháng thể trung hòa tác động lên hai quyết định kháng nguyên này. Virus có thể lẩn tránh tác động của kháng thể bằng cách thay đổi cấu trúc của hemagglutinin: Thay đổi dần tính kháng nguyên (antigenic drift) hoặc đột biến tính kháng nguyên (antigenic shift).
Thay đổi dần tính kháng nguyên là sự thay đổi từng phần nhỏ cấu trúc kháng nguyên khi virus truyền từ các thể này sang cá thể khác bằng cách gây đột biến điểm trên bề mặt kháng nguyên của hemagglutinin. Thay đổi này có lẽ chịu trách nhiệm về các dịch cúm nhỏ vào mùa đông.
Thay đổi tính kháng nguyên là sự thay đổi đột ngột toàn bộ cấu trúc của hemagglutinin. Người ta đã quan sát thấy 3 lần thay đổi kháng nguyên kiểu này vào vụ đại dịch cúm năm 1918, dịch cúm châu Á năm 1957, và dịch cúm Hồng Kông năm 1968.
Nếu đáp ứng miễn dịch không loại trừ được hoàn toàn virus thì sẽ xuất hiện một tình trạng nhiễm trùng nhẹ với sự tồn tại dai dẳng của một số virus trong cơ thể. Ví dụ, viêm gan B có thể tồn tại nhiều tháng hoặc nhiều năm và gan liên tục mang virus.
Ngoài ra, virus cũng có thể tạo ra tình trạng tiềm tàng nếu genom virus tồn tại mãi trong tế bào chủ mà không thể hiện tính kháng nguyên virus. Tất cả các virus herpes người đều có thể tồn tại tiềm ẩn, thỉnh thoảng có những đợt hoạt động và nhân lên. Khi sự cân bằng giữa virus và cơ thể chủ bị phá vỡ do nhiễm trùng, rối loạn chuyển hóa, tuổi già , hoặc ức chế miễn dịch thì virus được hoạt hóa và sau đó có thể gây ra bệnh. Thường thường mỗi virus có nơi tiềm ẩn riêng của nó (Bảng 8.2): Ví dụ virus herpes simplex tiềm ẩn ở hạch dây V, Varicella zoster tiềm ẩn ở hạch rễ thần kinh ngực .
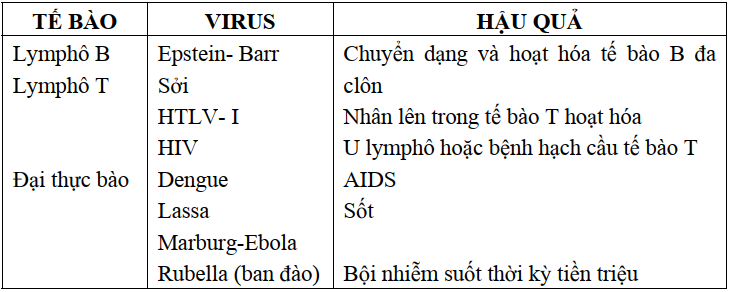
Sự chuyển dạng tế bào chủ có thể xảy ra do tác động của một số virus có khả năng gây bệnh ung thư (Bảng 8.3). Hầu hết các virus loại này tồn tại tiềm ẩn, ví dụ, HTLV-I gây bệnh bạch cầu tế bào T ở người lớn, virus viêm gan B gây bệnh ung thư tế bào gan và EBV có thể gây ung thư vòm họng hoặc u lymphô Burkitt.
Bảng 8.3. Virus và các bệnh ác tính liên quan
|
BỆNH ÁC TÍNH |
VIRUS |
|
|
|
||
|
Một số bệnh bạch cầu tế bào T Ung thư cổ tử cung U lymphô Burkitt Ung thư vòm Ung thư da Ung thư tế bào gan |
Virus bệnh bạch cầu tế bào T ở người Herpes simplex Papilomavirus ở người Virus Epstein-Barr Virus Epstein-Barr Papilomavirus Virus viêm gan B |
|
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
Một số virus có thể ngăn cản đáp ứng miễn dịch bằng cách ức chế hoặc nhiễm vào tế bào miễn dịch (Bảng 8.4).
Ví dụ, nhiễm trùng CMV tiên phát gây bệnh điển hình ở người trẻ. Đáp ứng tạo kháng thể xảy ra nhanh, có thể thấy được, nhưng đáp ứng miễn dịch tế bào thì lại bị ức chế: Trong nhiều tháng có thể không thấy có đáp ứng tế bào T đặc hiệu với CMV. Ngoài ra, trên thực nghiệm người ta còn thấy rằng miễn dịch tế bào đối với các lần thử thách kháng nguyên trước không xuất hiện, có khi đến cả năm trời. Trong thời gian này, bệnh nhân có thể bị nhiễm trùng vi khuẩn lặp đi lặp lại nhiều lần. Hiệu quả gây ức chế miễn dịch này cũng thấy ngay cả những người đã có ức chế miễn dịch từ trước, ví dụ như người nhận mảnh ghép chẳng hạn.
Virus sởi có khả năng nhân lên trong tế bào T dẫn đến kết quả là gây giảm miễn dịch tế bào. Trước đây, khi chưa điều trị được bệnh lao, bệnh nhân mắc bệnh sởi cấp dễ dàng dẫn đến mắc lao kê.
Ví dụ điển hình nhất cho hiện tượng này là hội chứng suy giảm miễn dịch mắc phải (AIDS) do HIV gây ra. Virus này đã chọn lọc tế bào lymphô TCD4+ để tiêu diệt. Trình trạng ức chế miễn dịch sau đó dẫn đến sự xuất hiện của các nhiễm trùng cơ hội lan tỏa và trầm trọng hoặc các bệnh cảnh ung thư đặc biệt cho bệnh này.
Tổn thương do đáp ứng miễn dịch chống virus
Mặc dù phản ứng miễn dịch nói chung là có lợi. Thỉnh thoảng chúng cũng gây ra tổn thương mô khó phân biệt với tổn thương do chính virus gây ra.
Bảng 8.4. Một số hậu quả sau nhiễm virus của tế bào hệ miễn dịch
Trong thời kỳ hồi phục sau nhiễm trùng virus (ví dụ đơn nhân nhiễm khuẩn hoặc viêm gan B), trên một số bệnh nhân người ta thấy xuất hiện các tự kháng thể lưu động do tế bào B vẫn còn khả năng đáp ứng v ới kháng nguyên bản thân khi chúng được trình diện một cách thích hợp cho tế bào T. Dung nạp miễn dịch bình thường đối với kháng nguyên tự thân do tế bào T ức chế đảm trách là chủ yếu, nhiễm trùng virus đã phá vỡ sự dung nạp này bằng hai cách:(1) những virus như EBV là những tác nhân hoạt hóa tế bào B đa clôn, và (2) virus có thể gắn lên kháng nguyên bản thân để làm cho chúng trở thành kháng nguyên mới. Kháng thể đối với những kháng nguyên mới này sẽ tác động lên cả các mô tự thân bình thường lẫn các tế bào đã nhiễm virus. Sự tồn tại lâu dài của nhi ễm trùng virus có thể dẫn đến bệnh tự miễn trên một cá thể thích hợp. Một số ví dụ hình thành bệnh gan tự miễn mạn tính trên một số bệnh nhân bị viêm gan siêu vi B.
Một số virus lại có kh ả năng kích thích tạo những kháng thể không thích hợp làm tăng thêm tổn thương mà virus đã gây cho cơ thể chủ. Ví dụ, virus Dengue có thể nhiễm vào đại thực bào qua đường thụ thể Fc, và khả năng của nó xâm nhập vào tế bào đích sẽ được tăng cường nếu nó gắn với kháng thể IgG. Như vậy, nhiễm trùng lần thứ hai bởi một týp huyết thanh khác sẽ được làm dễ bởi kháng thể do týp huyết thanh trước tạo ra.
Sự tấn công của kháng thể vào những tế bào nhiễm virus có thể gây ra hiệu quả bất lợi. Kháng thể kháng virus hoặc phức hợp miễn dịch tạo nên do virus và kháng thể có thể ngăn cản không cho tế bào lympho nhận diện hoặc phản ứng với kháng nguyên virus, do đó ức chế đáp ứng miễn dịch tế bào; đó là trường hợp của viêm não xơ hóa bán cấp. Trong trường hợp này hình ảnh bệnh lý cho thấy có sự mất myelin thay thế bằng xơ hóa liên tụ c dẫn đến các rối loạn thần kinh trầm trọng. Khoảng một nửa trong số bệnh nhân này đã từng bị mắc sởi vào hai năm tuổi đầu tiên. Trong khi đó trong nhân dân thì tỉ lệ người mắc sởi chiếm tỉ lệ cao nhất vào lứa tuổi từ 5 đến 9. Sự tiếp xúc với virus sởi vào thời điểm sớm của đời sống có lẽ đã giúp cho virus dễ dàng tồn tại trong não dưới dạng virus hoàn chỉnh. Bởi vì cơ thể đã sản xuất một lượng kháng thể kháng sởi t ương đối cao, phức hợp miễn dịch tạo bởi virus và kháng thể đã ức chế phản ứng miễn dịch tế bào.
Người ta cho rằng nhiều bệnh viêm mạn tính ở người như viêm cầu thận mạn có liên quan đến sự lắng đọng của phức hợp miễn dịch bởi vì chúng rất giống với các mô hình virus thực nghiệm. Tuy vậy, trong đa số các trường hợp, virus bệnh nguyên tương đối khó xác định.
Một ví dụ kinh điển cho các tổn thương gây ra do tế bào là viêm màng não – màng mạch lymphô ở chuột. Chuột được cho nhiễm virus trong thời kỳ sơ sinh, virus nhân lên nhanh chóng trong nhiều mô, kể cả thần kinh trung ương. Tuy nhiên, điều này không gây bệnh nặng. Ngược lại, nếu tiêm virus vào não của chuột trưởng thành thì có thể gây ra viêm não-màng não nặng dẫn đến tử vong; tổn thương não ở đây có thể hạn chế bằng cách làm rối loạn miễn dịch tế bào và đồng thời có thể duy trì trở lại tổn thương sau đó bằng cách tiêm cho con vật tế bào T đã mẫn cảm từ con vật khác. Các lympho T gây độc từ con vật mẫn cảm nguyên virus trên bề mặt. Như vậy, chúng ta hoàn toàn có lý do để nghi ngờ rằng cơ chế miễn dịch tế bào đã có vai trò trong việc gây viêm não trong nhiều bệnh cảnh nhiễm trùng virus ở người.
Miễn dịch t ế bào có lẽ còn chị u nhiều trách nhiệm trong việc gây ra các loại ban đỏ đặc trưng thường gặp trong nhiễm trùng virus ở trẻ con, như trong sởi chẳng hạn. Các tiêu điểm nhỏ virus ở da có thể kích thích tạo một phản ứng quá mẫn muộn nhằm ngăn chặn sự lan tỏa và nhân lên của virus. Trẻ suy giảm miễn dịch tế bào rất dễ bị nhiễm trùng virus lan tỏa như sởi, herpes simplex, varicella zoster, nhưng không bao giờ bị nổi ban đỏ đặc trưng ở da.
Miễn dịch chống vi khuẩn
Đáp ứng miễn dịch bình thường đối với vi khuẩn
Có hai loại kháng nguyên vi khuẩn chủ yếu có thể gây đáp ứng miễn dịch: Các sản phẩm hòa tan của tế bào (ví dụ độc tố) và các kháng nguyên cấu trúc tức là một bộ phận của vách tế bào (như các lipopolysaccharide). Nhiều kháng nguyên vi khuẩn có chứa lipid gắn với glycoprotein vách; sự hiện diện của lipid hình như có tác dụng tăng cường tính sinh miễn dịch của kháng nguyên. Đa số kháng nguyên vi khuẩn là kháng nguyên phụ thuộc tế bào T, tức đòi hỏi lymphô T giúp đỡ để khởi động miễn dịch, dëch thể cũng như tế bào. Tuy nhiên, có một số kháng nguyên vi khuẩn như polysaccharide của phế cầu không phụ thuộc tế bào T: những kháng nguyên này được đặc trưng bởi trọng lượng phân tử cao và có những quyết định kháng nguyên giống hệt nhau lặp đi lặp lại nhiều lần trên chuỗi phân tử. Trong phần tiếp đây chúng tôi dùng vi khuẩn liên cầu để làm ví dụ nhưng cần nhớ rằng các vi khuẩn khác cũng cho kích thích miễn dịch tương tự.
Tương tác giữa vi khuẩn và hệ miễn dịch có thể tạo ra nhiều hậu quả:
(1)kích thích tính miễn dịch bảo vệ; (2) ức chế miễn dịch; và (3) đáp ứng miễn dịch bất lợi có thể gây ra các tổn thương mô. Một số yếu tố cá nhân có ảnh hưởng đến tính miễn dịch đã được đề cập ở Bảng 1 ở phần trên.
Liên cầu beta tan máu (nhất là nhóm A) rất thường hay gây ra những nhiễm trùng khu trú ở da và đường hô hấp trên, nhưng nó có thể gây nhiễm trùng bất cứ cơ quan nào của cơ thể. Người ta ghi nhận rằng những lứa tuổi khác nhau thường bị triệu chứng rất khác nhau khi nhiễm liên cầu. Ở trẻ con, khởi bệnh thường nhẹ và mơ hồ với các triệu chứng như sốt nhẹ, chảy mũi nước. Triệu chứng họng thường tối thiểu nhưng những cơn sốt bất thường vẫn có thể tồn tại trong một vài tháng. Hình ảnh này ngược với bệnh cảnh viêm amidan cấp do liên cầu ở trẻ lớn và người lớn. Bệnh cảnh cấp tính và khu trú này có lẽ do sự tiếp xúc trước đây với liên cầu đã làm biến đổi đáp ứng (trong cơ thể đã có kháng thể kháng độc tố và enzym liên cầu).
Tổn thương mô là do các sản phẩm của liên cầu gây ra. Các sản phẩm này gồm độc tố đặc hiệu (streptolysin O và S và độc tố hồng cầu) có khả năng tiêu mô và các tế bào lưu động (kể cả bạch cầu), các enzyme đặc hiệu (như hyaluronidase và streptokinase) có khả năng giúp cho sự lan tỏa nhiễm trùng, và các thành phần bề mặt của vách bào liên cầu (protein M và acid hyluronic). Tất cả các protein này đều có tính sinh miễn dịch. Phản ứng viêm tại chỗ làm tăng số lượng tế bào bạch cầu nhán đa dạng trong máu, đồng thời các tế bào này cũng thâm nhiễm vùng họng hầu gây ra những bọc mủ tại chỗ.
Kháng thể đặc hiệu xuất hiện chậm (4 ngày) và hình như không có vai trò trong việc hạn chế phản ứng nhiễm trùng liên cầu cấp lần đầu tiên. Antistreptolysin O (ASO) và anti-deoxyribonuclease B (anti-DNAse B) là hai thử nghiệm liên cầu có giá trị nhất trên thực tế lâm sàng. Hiệu giá ASO thường tăng lên sau nhiễm trùng họng, không tăng sau nhiễm trùng da; hiệu giá anti-DNAse B là một xét nghiệm đáng tin cậy cho cả nhiễm trùng da và họng, do đó có ích cho chẩn đoán viêm cầu thận sau nhiễm liên cầu.
Một số kháng nguyên vi khuẩn ảnh hưởng trực tiếp lên hiệu quả của đáp ứng miễn dịch đối với nhiễm trùng. Lipopolysacharid vi khuẩn có thể làm tăng hoặc làm giảm sức đề kháng đối với nhiễm trùng thực nghiệm tùy theo thời gian nhiễm trùng. Nếu có giảm đề kháng thì cơ thể chủ sẽ trở nên dễ nhiễm trùng đối với vi khuẩn khác. Sự suất hiện cùng lúc của lao và nhiễm nấm aspergillus phổi, hoặc sự hoạt động của lao tiềm ẩn sau khi nhiễm phế cầu là những ví dụ về sự ức chế đề kháng của vi khuẩn.
Một số sản phẩm vi khuẩn như nội độc tố là chất kích thích rất mạnh đối với đáp ứng miễn dịch dẫn đến sự hoạt hóa lympho B đa clôn. Sự gia tăng của Ig huyết thanh trong một số trường hợp nhiễm trùng kéo dài có lẽ là do sự kích thích đa clôn này, còn sự gia tăng kháng thể đặc hiệu chỉ chiếm một tỉ lệ nhỏ Ig huyết thanh mà thôi. Thường chúng ta khó phân biệt được hiệu quả gây độc trực tiếp do nhiễm khuẩn với tổn thương gây ra do phản ứng miễn dịch chống kháng nguyên vi khuẩn. Điều này được minh họa bởi các biến chứng của nhiễm trùng liên cầu .
Tổn thương do đáp ứng miễn dịch chống vi khuẩn
Thấp khớp cấp là một bệnh hệ thống xảy ra sau khi bị nhiễm liên cầu beta tan máu đường hô hấp trên từ 1 đến 5 tuần. Nhiễm liên cầu ở da cũng có thể gây thấp khớp cấp. Người ta nhận thấy rằng hình như khuynh hướng di truyền đối với thấp khớp cấp, bằng chứng là tỉ lệ mắc bệnh này ở những trẻ có cha mẹ bị bệnh tim do thấp thì cao hơn so với những trẻ khác. Đồng thời ở trẻ sinh đôi đồng hợp tử thì tỉ lệ mắc cũng cao gấp ba lần so với trẻ sinh đôi dị hợp tử.
Bệnh sinh của thấp khớp cấp đã được nghiên cứu khá kỹ. Nguyên nhân gây tổn thương mô có lẽ do các thành phần hoặc sản phẩm của liên cầu hơn do nhiễm trùng trực tiếp. Tuy nhiên, chúng ta cần lưu ý đến vai trò quan trọng của phản ứng miễn dịch chống liên cầu trong cơ chế gây bệnh. Những trẻ bị bệnh thấp khớp cấp có mang một nồng độ cao kháng thể chống kháng nguyên tim. Điều này nói lên rằng viêm tim do thấp có thể gây ra do kháng thể kháng liên cầu phản ứng chéo v ới kháng nguyên tim. Người ta đã xác định là thấp khớp cấp không tác dụng lên cơ tim mà lên van tim, lên khớp, mạch máu,da và cả hệ thần kinh trung ương (trong trường hợp có biểu hiện múa vờn). Đa số các tổn thương gây nên đều qua trung gian của kháng thể vì người ta đã chứng minh được phản ứng chéo có thể xảy ra giữa: (1) kháng thể chống cacbonhydrat của liên cầu nhóm A với glycoprotein của van tim; (2) kháng thể chống protein vách liên cầu với màng sợi cơ tim và cơ vân; (3) kháng thể chống một thành phần khác của vách tế bào liên cầu với não người; (4) kháng thể chống một glycoprotein của vách liên cầu với màng đáy cầu thận; và (5) kháng thể chống hyaluronidase liên cầu với màng khớp người. Ngoài ra, đáp ứng miễn dịch qua trung gian tế bào đối với các kháng nguyên phản ứng chéo có lẽ cũng có vai trò trong việc gây một số biến chứng vì trên bệnh nhân thấp khớp cấp người ta thấy đáp ứng miễn dịch tế bào cũng tăng dữ dội.
Quan hệ giữa nhiễm trùng liên cầu với viêm cầu thận cấp khác với nhiễm liên cầu trong thấp khớp cấp ở hai điểm quan trọng: (1) viêm cầu thận dường như chỉ xảy ra sau nhiễm một trong vài chủng liên cầu đặc biệt gọi là chủng “gây viêm thận’’ (nephritogenic), trong khi đó, thấp khớp cấp lại liên quan với rất nhiều chủng liên cầu nhóm A; và (2) nhiều bằng chứng cho thấy rằng viêm cầu thận được gây nên do sự lắng đọng phức hợp miễn dịch chứ không phải do phản ứng chéo của kháng thể.
Nhiều nhiễm trùng khác do vi khuẩn và mycoplasma cũng có thể tạo ra một đáp ứng miễn dịch tự gây hại cho bản thân mình (Bảng 8.5).
Bảng 8.5. Một vài bệnh gây ra do đáp ứng miễn dịch chống vi khuẩn
|
Kháng nguyên phản ứng chéo (Quá mẫn typ II) Tim và liên cầu nhóm A => Viêm tim do thấp Não và liên cầu nhóm A=> Múa vờn Sydenham Phối hợp của kháng nguyên vi khuẩn với tự kháng nguyên (Quá mẫn typ II) Kháng nguyên mycoplasma và hồng cầu =>Thiếu máu huyết tán tự miễn Hình thành phức hợp miễn (Quá mẫu typ II) Viêm nội tâm mạc miễn khuẩn bán cấp Shunt nhĩ- thất nhiễm khuẩn => viêm mạch Giang mai thứ phát => viêm khớp Nhiễm khuẩn huyết lậu cầu => viêm cầu thận Nhiễm khuẩn huyết màng não cầu Phản ứng quá mẫn muộn (Quá mẫn typ IV) Lao=> Tạo hang và sơ hóa phổi Phong=>Bệnh lý thần kinh ngoại biên |
Sự lẩn tránh hệ miễn dịch của vi khuẩn
Vi khuẩn sẽ tồn tại trong cơ thể chủ yếu đáp ứng miễn dịch chỉ giết được một lượng vi khuẩn ít hơn lượng chúng sinh sản được. Để chống đỡ với sức đề kháng miễn dịch, vi khuẩn tạo ra nhiều cơ chế:
Tạo yếu tố gây độ c, các y ếu tố này có khả năng dính vào bề mặt niêm mạc, đi vào các mô, ức chế đề kháng của cơ thể chủ và gây tổn thương mô. Những yếu tố gây ức chế sức đề kháng gọi là aggressin, chúng rất quan trọng đối với sự tồn tại lâu dài của vi khuẩn. Ví d ụ, các polysaccarid của phế cầu và màng não cầu có thể ức chế sự thực bào vi khuẩn. Nhiều aggressin cũng có tính kháng nguyên và đáp ứng miễn dịch chống lại chúng có thể làm cho chúng mất tác dụng.
Gây biến đổi kháng nguyên, điều này được ghi nhận rất rõ đối với trường hợp nhiễm trypanosome và cúm nhưng cũng xảy ra với cả vi khuẩn. Ví dụ, đối với trường hợp nhiễm Borrelia recurrentis: sau khoảng một tuần nhiễm vi khuẩn, kháng thể phá hủ y vi khuẩn và bệnh nhân bớt số t. Tuy nhiên, sau 5 đến 7 ngày nữa, số vi khuẩn còn lại tạo ra sự biến đổi kháng nguyên và trở lại nhân lên cho đến khi đủ số lượng gây sốt lần thứ hai. Sau đó kháng thể mới đối với kháng nguyên biến đổi này lại xuất hiện để tiêu diệt vi khuẩn và bệnh nhân lại bớt sốt. Nhưng biến thể kháng nguyên khác lại xuất hiện. Chu kỳ này sẽ lập lại khoảng 5-10 lần trước khi mầm bệnh hoàn toàn bị loại bỏ.
Một số vi khuẩn xâm nhập qua đường niêm mạc có thể tạo ra các protease để ly giải kháng thể IgA tiết. Các vi khuẩn này bao gồm : neisseria gonorrhea, neisseria meningitis, hemophilus influenzae và streptococcus pneumoniae.
Vi khuẩn có thể tồn tại bằng cách chiếm đóng tạm thời các tế bào không thực bào, nhờ vậy chúng không bị tiêu diệt bởi kháng thể, bởi các thực bào chuyên nghiệp và một số kháng sinh. Một ví dụ là sự xâm nhập của Salmonella typhi vào những vùng sẹo không có mao mạch của túi mật và đường tiết niệu.
Các đại thực bào thường có thời gian sống khá dài, nhưng nếu chức năng thực bào của chúng bị tổn thương thì các vi khuẩn bị ăn vào sẽ không bị tiêu diệt và có thể tồn tại lâu dài cùng với đại thực bào một cách an toàn tránh khỏi sự tấn công miễn dịch. Phương án tồn tại nội bào này đã được một số vi khuẩn như lao, phong, brucella, và nocardia sử dụng gây ra tình trạng nhiễm trùng mạn tính.
Sự biến chủng sang dạng L không có vách của một số vi khuẩn như liên cầu, brucella, gonococcus và mycobateria đã giúp cho vi khu ẩn tồn tại kéo dài gây ra một số nhiễm trùng mạn tính hoặc người lành mang trùng. Dạng L giúp vi khuẩn chống lại những kháng sinh tấn công vi khuẩn có vách, và khi dừng kháng sinh thì dạng này là nguồn để tạo ra các vi khuẩn có vách bình thường có khả năng gây bệnh.
Miễn dịch chống ký sinh trùng
Các cơ chế miễn dịch chống ký sinh trùng
Nếu ký sinh trùng tránh được hệ miễn dịch và có đủ độc lực thì nó có thể giết chết cơ thể chủ mà chúng ký sinh, nhưng ngược lại, nếu chúng bị tiêu diệt dễ dàng bởi đáp ứng miễn dịch thì sự tồn tại của chúng coi như bị đe dọa. Như vậy, sự tồn tại của một loại ký sinh trùng nào đó là thể hiện của sự cân bằng giữa khả năng lẩn tránh giám sát của ký sinh trùng và tác dụng của hệ miễn dịch. Ký sinh trùng còn tạo ra đột biến cho cơ thể chủ và sự đột biến này nhằm giúp cơ thể chủ đề kháng lại chúng. Plasmodium, một loại động vật nguyên sinh gây bệnh sốt rét, là một ví dụ. Gen của hemoglobin hồng cầu liềm đã góp phần vào sự đề kháng chống Plasmodium falciparum và ngăn chận sự phát triển của ký sinh trùng trong hồng cầu. Trong thực tế, người ta đã ghi nhận rằng những người có kiểu gen (genotype) hemoglobin bình thường (Hb AA) thì dễ mắc sốt rét falciparum; những người có kiểu gen hồng cầu liềm đồng hợp tử (HbSS) thì bị thiếu máu hồng cầu liềm rất nặng, thường dẫn đến tử vong. Nhưng những người có hồng cầu liềm dị hợp (HbAS) thì có lợi thế khi sống trong vùng dịch tễ sốt rét.
Bệnh nhân chống chọi với nhiễm ký sinh trùng đơn bào bằng những phản ứng tương tự như trong nhiễm vi khuẩn. Tuy nhiên, có mộ t số đơn bào có cơ chế tồn tại độc đáo tránh được tác động của miễn dịch đặc hiệu và không đặc hiệu của cơ thể chủ.
Mặc dù các kháng thể IgM và IgG được sản xuất trong mọi cơ thể có nguyên sinh trong động vật xâm nhập, nhưng các kháng thể này không nhất thiết có khả năng bảo vệ. Vì thế mà chúng ta gặp nhiều khó khăn trong việc tìm kiếm một vacxin bảo vệ chúng lại ký sinh trùng. Hơn nữa, còn có những động vật nguyên sinh có khả năng xâm nhập vào bên trong tế bào và tồn tại ở đó: ví dụ leishmania có thể xâm nhập vào và sống trong đại thực bào. Kháng thể không thể tiếp cận và tác động lên những động vật nguyên sinh sống nội bào như vậy được trừ phi kháng nguyên ký sinh bị để lại trên bề mặt tế bào.
Vai trò của miễn dịch tế bào rất khó đánh giá trong bệnh nhiễm ký sinh trùng này. Tuy nhiên, người ta cũng thấy được tế bào T mẫn cảm có ý nghĩa quan trọng đối với nhiễm leishmania. Sự hình thành quá mẫn muộn đặc hiệu có lẽ chịu trách nhiệm gây ra bệnh cảnh khu trú đối với nhiễm leishmania ở da, nhưng còn trong nhiễm leishmania nội tạng thì không tìm thấy phản ứng miễn dịch tế bào nào quan trọng.
Cơ chế tồn tại của động vật nguyên sinh trong cơ thể
Động vật nguyên sinh có thể lẩn tránh hoặc biến đổi sự tấn công của hệ miễn dịch bằng nhiều cách (Bảng 8.6).
Biến đổi kháng nguyên là ví dụ rõ nét nhất về khả năng thích nghi của ký sinh trùng, điều này gặp đối với bệnh buồn ngủ gây ra do Trypanosoma brucei được truyền bằng ruồi xê-xê (tsétsé) ở châu Phi. Sau khi nhiễm, số lượng ký sinh trùng trong máu dao động từng đợt; chu kỳ xuất hiện rồi biến mất ký sinh trùng trong máu này là do kháng thể phá hủy Trypanosoma, rồi sau đó ký sinh trùng lại xuất hiện với cấu tạo kháng nguyên khác. Kháng thể hình thành sau mỗi đợt nổi lên của ký sinh trùng chỉ đặc hiệu cho một biến thể kháng nguyên. Có lẽ ký sinh trùng mang nhiều gen mã hóa cho nhiều loại kháng nguyên bề mặt và chúng có khả năng đóng hoặc mở các gen này khi cần thiết để tồn tại. Kiểu biến đổi kháng nguyên này trong mỗi cá thể được xem chỉ là biến đổ i kiểu hình (phenotyp). Kiểu này cần phải phân biệt với biến đổi kiểu gen là biến đổi mà qua đó mỗi chu kỳ mới có một chủng mới xuất hiện và gây nên dịch mới như trường hợp virus cúm chẳng hạn.
Bảng 8.6. Các cơ chế tồn tại của ký sinh trùng
|
CƠ CHẾ |
VÍ DỤ VỀ BỆNH |
|
|
ĐỘNG VẬT |
GIUN TRÒN |
|
|
Biến đổi cơ thể chủ |
||
|
Các yếu tố di truyền |
Sốt rét |
Schistosomiasis |
|
Ức chế miễn dịch cơ thể |
Sốt rét,leishmaniasis
|
|
|
Biến đổi ký sinh trùng |
||
|
Biến đổi kháng nguyên |
Trypanosomiasis,sốt rét |
Schistosomiasis |
|
Vứt bỏ kháng nguyên |
Leishmaniasis |
Schistosomiasis |
|
Ngụy trang kháng |
Leishmaniasis |
|
|
Tiền miễn(premunition) |
Toxoplasmosis |
|
|
Đề kháng với sự phá hủy của đại thực bào |
Trypanosomiasis |
|
Các động vật nguyên sinh khác có thể thay đổi nhanh chóng lớp áo bề mặt để tránh sự kiểm soát miễn dịch, quá trình này được gọi là vứt bỏ kháng nguyên. Sau khi tiếp xúc vài phút với kháng thể, ký sinh trùng Leishmania có thể loại bỏ kháng nguyên bề mặt để trở nên trơ đối với tác dụng của kháng thể và bổ thể.
Ức chế đáp ứng miễn dịch là một trong những cơ chế thích nghi dễ thấy nhất để duy trì sự tồn tại của ký sinh trùng. Người ta tìm thấy cơ chế này có trong tất cả các loại ký sinh trùng. Ví dụ điển hình nhất là trường hợp sốt rét và nhiễm Leishmania nội tạng. Kháng nguyên hòa tan do ký sinh trùng giải phóng ra có thể ức chế đáp ứng miễn dịch một cách không đặc hiệu bằng cách tác động trực tiếp lên tế bào lympho hoặc bằng cách gây bảo hòa hệ lưới nội mô. Những kháng nguyên này cũng có thể loại bỏ kháng thể đặc hiệu một cách có hiệu quả và như vậy ngăn chặn được sự phá hủy ký sinh trùng của kháng thể. Có nhiều cơ chế tác động trực tiếp lên thể sán máng non (schistosomulum) khi nó di chuyển từ da vào dòng máu để trưởng thành. Sán máng lẫn tránh nh ững cơ chế tấn công đó bằng cách: (1) “ngụy trang” kháng nguyên, (2) tiết ra các peptidase có khả năng cắt các phân tử kháng thể bám lên chúng, hoặc (3) tiết ra những yếu tố ức chế sự tăng sinh tế bào T hoặc ức chế các tín hiệu của tế bào mast cần cho sự hoặc hóa tế bào ưa acid.
Đại thực bào có thể giết và phân hủy rất nhiều loại vi sinh vật. Tuy nhiên, một số nguyên sinh động vật có khả năng sống và phát triển bên trong đại thực bào như toxoplasma, leishmania, trypanosoma cruzi. Toxoplasma tạo được những cơ chế ngăn chận sự hòa màng của túi thực bào (chứa ký sinh trùng) với tiêu thể, còn trypanosome thì lại đề kháng với cơ chế giết nội bào của các đại thực bào ở trạng thái nghỉ.
Miễn dịch chống giun sán
Giun sán có thể gây ra một đáp ứng da kiểu quá mẫn tức thì (qua trung gian IgE) nếu kháng nguyên ký sinh trùng được tiêm vào da của cơ thể chủ mẫn cảm. Các dân tộc sống ở vùng nhiệt đới và á nhiệt đới, vùng dịch tễ của bệnh ký sinh trùng, có hàm lượng IgE trong máu cao, và kháng thể IgE đặc hiệu ký sinh trùng có lẽ đóng vai trò quan trọng trong việc bảo vệ cơ thể chủ. Một ví dụ là trường hợp sản xuất kháng thể IgE chống lại bilharzias và Schistosoma mansoni. Cơ chế chính xác của sự bảo vệ chưa được biết rõ, nhưng có lẽ kháng thể IgE tác dụng với ký sinh trùng để hình thành phức hợp miễn dịch và gắn lên đại thực bào (qua trung gian thụ thể Fc dành cho IgE). Sau đó, đại thực bào hoạt hóa này có thể giết ký sinh trùng. Tuy nhiên, IgE đặc hiệu ký sinh trùng chỉ chiếm một phần nhỏ trong tổng lượng IgE của cơ thể của một số bệnh nhân. Giun sán đã tạo ra một kích thích rất mạnh để hoạt hóa tế bào B đa clôn, nhưng sau đó vì sao cơ thể lại sản xuất ưu tiên IgE hơn là IgG, IgA hoặc IgM thì vẫn chưa rõ.
Tăng tế bào ái toan trong máu cũng là một đặc điểm của nhiễm giun sán. Sự di chuyển của tế bào ái toan đến nơi có ký sinh trùng được tạo ra bởi nhiều cơ chế. Tế bào T hoạt hóa có khả năng giải phóng nhiều lymphokin thu hút tế bào ái toan. Các tế bào mast khi vỡ hạt do tác động của kháng nguyên ký sinh trùng cũng giải phóng ra các yếu tố hóa hướng động đối với tế bào ái toan. Ngoài ra còn có một số chất liệu của ký sinh trùng cũng trực tiếp tham gia thu hút tế bào ái toan. Gần đây người ta còn phát hiện rằng tế bào ưa acid là tế bào hiệu quả đối với nhiễm giun sán. Ví dụ, sán máng được gắn với C3 hoặc IgG thì có thể giết bởi tế bào ái toan.
Cơ chế tồn tại của giun sán trong cơ thể
Cơ chế ngụy trang kháng nguyên đóng vai trò quan trọng trong việc duy trì sự sống còn của giun sán. Sán máng trưởng thành ngụ y trang kháng nguyên bề mặt của chúng bằng cách tự mình tổng hợp ra những kháng nguyên giống kháng nguyên cơ thể chủ như α2 macroglobulin để che đậy tính lạ của chúng. Một cách khác là chúng hấp thụ những phân tử của cơ thể chủ lên bề mặt của chúng như kháng nguyên hồng cầu, immunoglobulin, kháng nguyên MHC và bổ thể.
Thuật ngữ “miễn dịch đồng thời” (concomitant immunity) hay “tiền miễn dịch” (premunition) được dùng để mô tả một dạng miễn dịch thu được trong đó nhiễm trùng đã hình thành vẫn tồn tại nhưng nhiễm trùng mới thì sẽ bị ngăn chận bởi cơ chế miễn dịch. Nhiễm sán máng cũng là một mô hình cho thể dạng tiền miễn dịch này: sán máng trưởng thành có thể sống nhiều năm trong cơ thể chủ mà không có hay có rất ít bằng chứng của đáp ứng miễn dịch chống lại chúng. Tuy nhiên, sán máng trưởng thành lại kích thích cơ thể chủ tạo ra đáp ứng miễn dịch để ngăn ngừa sự tái nhiễm đối với sán không trưởng thành tức ấu trùng vào cơ thể đó.
Tổn thương do đáp ứng miễn dịch chống ký sinh trùng
Có nhiều bệnh cảnh lâm sàng xuất hiện do phản ứng của cơ thể chủ nhằm chống lại ký sinh trùng. Người ta đã ghi nhận các phản ứng quá mẫn tức thì (typ I) như mày đay, phù mạch trong giai đoạn cấp của nhiễm giun tròn và trong nhiều trường hợp nhiễm giun sán khác. Vỡ nang sán trong quá trình phẫu thuật cắt bỏ nang có thể giải phóng kháng nguyên với lượng lớn và gây ra sốc phản vệ.
Kháng thể đối với kháng nguyên bề mặt tế bào có thể gây ra phản ứng quá mẫn (typ II). Những kháng nguyên ký sinh trùng cho phản ứng chéo với mô cơ thể chủ, hoặc kháng nguyên cơ thể chủ hấp phụ lên bề mặt ký sinh trùng có thể kích thích sản xuất kháng thể đối với tự kháng nguyên cơ thể chủ. Phản ứng tự gây miễn dịch như vậy là một y ếu tố quan trọng trong bệnh lý miễn dịch của bệnh Chagas, trong đó người ta cho rằng tổn thương tim là do tự kháng thể lưu động gây ra.
Phức hợp miễn dịch lưu động tạo bởi kháng nguyên ký sinh trùng và kháng thể cơ thể chủ có thể gây ra một số tổn thương mô trong bệnh sốt rét, bệnh nhiễm trypanosoma và bệnh sán máng. Trong một số trường hợp, sự lắng đọng mạn tính của phức hợp miễn dịch có thể gây ra viêm cầu thận.
Miễn dịch qua trung gian tế bào đối với kháng nguyên ký sinh trùng cũng có thể gây tổn thương mô trầm trọng. Ví dụ, trong nhiễm sán máng, sự xơ hóa tĩnh mạch cửa và tăng áp động mạch phổi có lẽ là do đáp ứng tế bào đối v ới trứng sán dính trong mô.
Miễn dịch chống nấm
Các cơ chế miễn dịch chống nấm
Nấm có thể gây nhiều bệnh. Người ta phân loại các bệnh này thành: bệnh nhiễm nấm cạn, nhiễm nấm dưới da và nhiễm nấm sâu (Bảng 8.7).
Trong nhiễm nấm cạn, da hoặc niêm mạc là vị trí tấn công chính, trong khi đó nhiễm nấm dưới da tác động vào các mô kế cận như cơ hoặc xương. Thuật ngữ nhiễm nấm toàn thân dùng để mô tả sự xâm nhập của nấm và các mô sâu như gan, phổi hay não. Những nấm gây nhiễm toàn thân thường được chia làm hai nhóm: nấm bệnh lý và nấm cơ hội. Thuật ngữ “bệnh lý” nói lên tính chất có thể gây bệnh cho bất cứ cá thể nào mà nấm tiếp xúc, còn thuật ngữ “cơ hội” để tính chất chỉ gây bệnh trên cơ thể bị suy giảm miễn dịch.
Bảng 8.7. Một số bệnh nhiễm nấm ở người
|
Loại bệnh |
Nấm gây bệnh |
Tên bệnh |
Lâm sàng |
|
Nấm cạn |
Trichophyton rubrum |
Tinea corporis Tinea pedis |
Tạo mảng tròn Bàn chân lực sĩ |
|
Nấm dưới da |
Candida anbicans |
Candidiasis |
Viêm âm đạo,… |
|
Sporotrichium Schenkii |
Sporotrichosis |
Loét, tạo áp-xe |
|
|
Nấm toàn |
Histoplasmacapsulatum |
Histoplasmosis |
Nhiễm trùng phổi |
|
Coccididioides immitis |
Coccididioido mycosis |
Viêm phổi cấp |
|
|
Candida albicans |
Candidadiasis Toàn thân |
Bệnh phế quản-phổi, viêm thực quản,… |
|
|
Cryptococcus Neoformans |
Cryptococcusis |
Viêm màng não, tổn thương phổi rắn |
|
|
Aspergillus fumigatus |
Aspergilosis |
U do aspergillus, áp xe |
|
|
|
|
não, nhiễm trùng mắt |
Trong tài liệu này chúng tôi dùng bệnh nhiễm Candida để làm ví dụ. Đây là loại nấm có thể gặp khắp nơi và thường gây bệnh ngoài da cho các cơ thể chủ bình thường. Candida albicans thường tìm thấy trong âm đạo và đường tiêu hóa từ miệng cho đến hậu môn. Da và niêm mạc nguyên vẹn là hàng rào bảo vệ tốt đối với nấm. Mặc dù pH, nhiệt độ và mức độ thay da là những yếu tố đóng góp quan trọng, các khuẩn lạc vi khuẩn bình thường cũng đóng vai trò quan trong việc ngăn cản sự phát triển của nấm và sự xâm nhập sau đó của chúng. Như vậy, sự đề kháng của hệ tiêu hóa đối với nhiễm Candida có liên quan mật thiết với miễn dịch tế bào. Rối loạn sinh thái đường ruột do dùng kháng sinh hoặc do biến đổi nội tiết hoặc chấn thương là yếu tố quan trọng gây nhiễm nấm Candida cạn mạn tính.
Biến đổi đáp ứng miễn dịch của cơ thể chủ là yếu tố chính dẫn đến mắc nhiễm nấm toàn thán. Phát triển nấm trong cơ thể cơ thể chủ có thể xảy ra khi nấm tìm được đường vào qua lớp da hay niêm mạc bị tổn thương, qua các dụng cụ tiêm truyền (nhất là khi chuyền các dung dịch đường và acid amin ưu trương) hoặc qua xông tiểu. Trong trường hợp nhiễm Candida nặng, có thể miễn dịch tế bào là cơ chế quan trọng nhất trong chống nhiễm nấm toàn thân, bởi vì người ta thấy nhiễm nấm thường lan tỏa mạnh ở bệnh nhân suy giảm miễn dịch tế bào chứ ít thấy trong các trường hợp suy giảm kháng thể.
Tổn thương do đáp ứng miễn dịch chống nấm.
Nhiễm nấm có thể gây nhiều hậu quả. Thường chỉ đáp ứng miễn dịch đặc hiệu chống nấm cùng với thuốc chống nấm tại chân có thể tiêu diệt được bệnh nhiễm nấm cạn. Nhưng ngược lại, nhiễm nấm cơ hội toàn thân gây tỉ lệ tử vong cao cho các cơ thể chủ suy giảm miễn dịch; nhưng hậu quả này có thể phòng ngừa nhờ dùng các thuốc chống nấm toàn thân.
Nhiễm nấm còn có thể gây một hậu quả khác. Nếu nấm không bị loại trừ hoặc tái nhiễm nhiều lần thì đáp ứng miễn dịch đối với kháng nguyên nấm có thể gây phản ứng quá mẫn. Ví dụ, nhiễm Aspergillus có thể xuất hiện dưới dạng lan tỏa hoặc u aspergillus dai dẳng, trong đó nấm phát triển mạnh ở các xoang trống ở phổi được hình thành trước đó (ví dụ hang lao đã điều trị khỏi). Sau đó dị ứng với kháng nguyên aspergillus có thể xảy ra. Phế quản có thể bị tắc do các mảng nấm và vách phế quản có phản ứng viêm kèm thâm nhiễm tế bào ái toan. Về mặt lâm sàng, bệnh thường xuất hiện dưới dạng từng đợt lặp đi lặp lại của những cơn thở khò khè, ho, sốt, đau ngực giống như trong hen phế quản.
Nếu một người nào đó trước đây đã có tiếp xúc với kháng nguyên nấm và đã có kháng thể kết tủa chống nấm hình thành trong máu, nay lại hít phải nấm thì có thể có sự hình thành phức hợp miễn dịch trong đường hô hấp. Một ví dụ là bệnh phổi nông dân, một bệnh quá mẫn qua trung gian phức hợp miễn dịch mà kháng nguyên là một loại nấm (micropolyspora faeni) có trong cỏ.