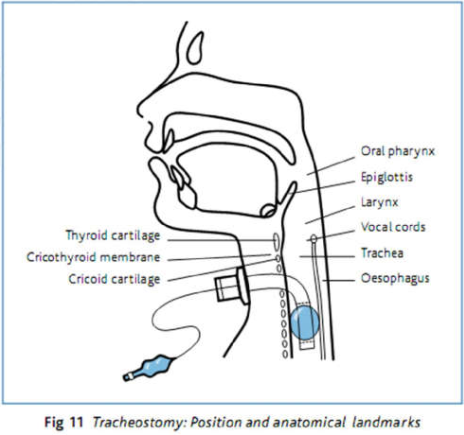
Mở khí quản là một đường thở nhân tạo được đặt vào khí quản giữa các vòng 1 và 4 (Hình 11). Trong ICU, chỉ định thông thường nhất cho phẫu thuật mở khí quản là yêu cầu thông khí cơ học kéo dài.
ưu điểm của mở khí quản:
Bệnh nhân thoải mái hơn (và ít thuốc an thần hơn, thúc đẩy sự tham gia tích cực vào cai máy và phục hồi chức năng);
Giảm chiều dài ống (và khoảng chết) và do đó giảm công thở;
Cải thiện chăm sóc răng miệng;
Cho phép các giai đoạn xen kẽ bật hoặc tắt thông khí cơ học, giúp cai máy;
Tiếp tục tiếp cận đường thở của bệnh nhân trong khi bật hoặc tắt thông khí cơ học do đó cho phép hút thường xuyên các dịch tiết khí quản;
Bảo vệ đường thở liên tục (ví dụ, ở những người có bệnh bại liệt hoặc chấn thương não);
Uống bằng miệng, và thậm chí là cơ hội để nói (nếu sử dụng các loại ống và van được thiết kế đặc biệt).
Nhược điểm chính của ống mở khí quản là vị trí đặt của nó. Khi vùng mũi hầu họng được tách riêng khỏi khí quản, phương pháp bình thường của chúng ta về sự lọc, làm ấm và làm ẩm không khí bị bỏ qua. Do đó, điều quan trọng là cần phải sử dụng máy làm ẩm và ấm khi cung cấp O2.
Kỹ thuật đặt
Mở khí quản có thể được thực hiện như là một phẫu thuật mở, hoặc bằng cách đặt ống mở khí quản qua da tại giường (sử dụng một số phương pháp khác nhau). Hiện nay, hơn 90% các ống mở khí quản qua da được thực hiện trong ICU bằng một thủ thuật đặt qua da.
Biến chứng
Kết hợp các kỹ thuật phẫu thuật và đặt qua da ống mở khí quản, tỷ lệ tử vong
Biến chứng sớm bao gồm:
Mất kiểm soát đường thở trong khi đặt (với thông khí không đầy đủ hoặc viêm phổi do hít): vì lý do này, KHÔNG BAO GIỜ để đến giai đoạn cuối, trừ khi bạn có kinh nghiệm hoặc được giám sát chặt chẽ.
Xuất huyết tại chổ (cầm máu đơn giản có thể đạt kết quả, nhưng hãy cẩn thận khi mất máu là đáng kể, cục máu đông có thể hình thành và gây tắc nghẽn phế quản, có thể đe dọa đến tính mạng).
Tràn khí dưới da/tràn khí màng phổi (đặc biệt là từ tổn thương của thành khí quản sau).
Sự tắc nghẽn ống (do tuột ra trong khoảng dưới da, thoát vị bóng chèn, tắc đầu ống do áp vào carina hoặc thành khí quản).
Sau khoảng 1 tuần, đã tạo thành “lỗ dò”. Trước đó, tụt ống tai biến có thể dẫn đến mất đường thở ngay lập tức, và việc đặt lại mù thường dễ bị sai vào các mô dưới da. Đặt nội khí quản có thể là cách an toàn nhất để tái lập đường thở trong tình huống này.
Biến chứng muộn bao gồm:
Hẹp dưới thanh môn hoặc hẹp khí quản.
Hiếm khi, loét vào động mạch chủ có thể gây xuất huyết thảm khốc
Ống có bóng chèn và không bóng chèn
Các ống mở khí quản có kích thước khác nhau và có thể có bóng chèn và không bóng chèn. Bóng chèn được kết nối với một quả bóng test nhỏ thông qua đó chúng có
thể được bơm phồng lên. Không khí được bơm cho đến khi không có bằng chứng rò rỉ xung quanh bóng chèn (nghĩa là không có không khí đi ra khỏi miệng trong quá trình thông khí áp lực dương) cho thấy kín giữa ống mở khí quản và thành khí quản.
Việc sử dụng mở khí quản có bóng chèn cho phép lưu lượng khí vào và ra khỏi phổi và hạn chế lưu lượng khí đến thanh môn, và giới hạn các chất tiết từ miệng hít vào phổi. Các ống không bóng chèn có thể được sử dụng ở những người có chức năng hành tủy tốt trong đó có đường thở thông thoáng có thể hút khi cần.
Các loại bóng chèn có thể là:
Thể tích thấp – áp lực cao (có thể ngăn ngừa chất nôn, chất tiết hoặc máu đi vào phổi: nếu để ở một vị trí trong thời gian dài có thể gây hoại tử niêm mạc khí quản).
Thể tích cao – áp lực thấp (giảm thiểu nguy cơ tổn thương khí quản do áp lực). Trong mọi trường hợp, áp lực bơm lên không được vượt quá 25 mmHg (~ 35 cmH2O).
Rò rỉ bóng chèn (không khí từ miệng) có thể là do áp lực quá thấp, hoặc do tiếp xúc giữa tường khí quản và dải quấn không đồng đều. Nếu áp lực trong bóng chèn vượt quá 35 cmH2O, hoặc rò rỉ vẫn tiếp tục mặc dù có thể thêm thể tích, ống mở khí quản có thể cần được thay thế bằng kích thước lớn hơn hoặc ống dài hơn, hoặc ống có thể tích cao.
Ống mở khí quản có cửa sổ và không cửa sổ
Một số ống được cung cấp với nòng bên trong, có thể được lấy ra và làm sạch thường xuyên (ngăn ngừa tích tụ dịch tiết khô có thể làm tắc ống). Ống cũng có thể phân loại là:
Non-fenestrated Ống không cửa sổ (ống ngoài rắn và ống bên trong rắn). Đây thường là lựa chọn đầu tiên cho bệnh nhân thông khí vì nó hạn chế không khí vào vùng hầu họng hoặc mô dưới da thông qua chỗ bị rạch.
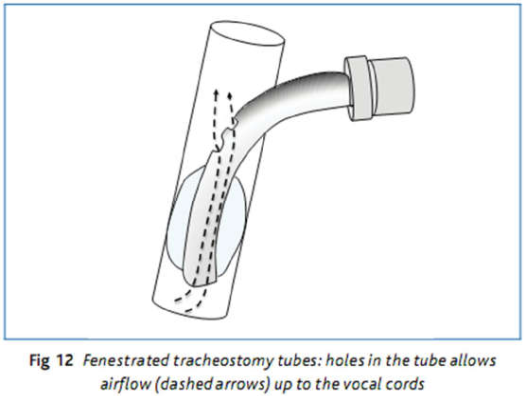
Fenestrated Với những ống này, ống bên ngoài có lỗ. Chúng đi kèm với một bộ ống bên trong tùy chọn: rắn (được sử dụng khi bệnh nhân đang ở trên máy thở – về cơ bản làm cho ống hoạt động như một ống ‘non-fenestrated’) hoặc một ống có lỗ để phù hợp với ống ngoài) sử dụng khi không bơm bóng chèn, cho phép không khí lên đến dây thanh quản và họng hầu họng, và do đó người bệnh có thể nói được nếu bệnh nhân đủ mạnh (hình 12).
Cổng hút dưới thanh môn
Như đã thảo luận cho NKQ – các cổng hút dưới thanh môn cho phép hút dịch tiết và giảm hít sặc vào phổi và giảm tỷ lệ mắc VAP.
Van nói
Đây là những van một chiều gắn vào các ống mở khí quản mở ra trong thì hít vào (cho phép luồng không khí đi vào) và đóng trong khi thở ra để cho phép không khí thoát qua dây thanh âm và phát ra tiếng nói. Một số loại van nói tồn tại với sức đề kháng và sự thoải mái khác nhau. Van nói có một đĩa nhựa di động mở ra vào thì hít vào nhưng đóng vào lúc thở ra. Điều này có nghĩa là trong thời gian thở ra không có không khí có thể thoát ra qua lỗ của ống mở khí quản. Thay vào đó nó được chuyển hướng qua thanh quản (Hình 27).