Từ viết tắt
BV: Bệnh viện
DC: Dụng cụ
KBCB: Khám bệnh, chữa bệnh
KK: Khử khuẩn
KSNK: Kiểm soát nhiễm khuẩn
NVYT: Nhân viên y tế
PHCN: Phòng hộ cỏ nhân
TK: Tiệt khuẩn
TKTT: Tiệt khuẩn trung tâm
Giải thích từ ngữ
Tiệt khuẩn (Sterilization): là quá trình tiêu diệt hoặc loại bỏ tất cả các dạng của vi sinh vật sống bao gồm cả bào tử vi khuẩn.
Khử khuẩn (Disinfection): là quá trình loại bỏ hầu hết hoặc tất cả vi sinh vật gây bệnh trên dụng cụ (DC) nhưng không diệt bào tử vi khuẩn. Có 3 mức độ khử khuẩn (KK): khử khuẩn mức độ thấp, trung bình và cao.
Khử khuẩn mức độ cao (igh level disinfection): là quá trình tiêu diệt toàn bộ vi sinh vật và một số bào tử vi khuẩn.
Khử khuẩn mức độ trung bình (Intermediate-level disinfection): là quá trình khử được M.tuberculosis, vi khuẩn sinh dưỡng, virus và nấm, nhưng không tiêu diệt được bào tử vi khuẩn.
Khử khuẩn mức độ thấp (Low-level disinfection): tiêu diệt được các vi khuẩn thông thường như một vài virut và nấm, nhưng không tiêu diệt được bào tử vi khuẩn.
Làm sạch (Cleaning): là quá trình sử dụng biện pháp cơ học để làm sạch những tác nhân nhiễm khuẩn và chất hữu cơ bám trên những DC, mà không nhất thiết phải tiêu diệt được hết các tác nhân nhiễm khuẩn; Quá trình làm sạch là một bước bắt buộc phải thực hiện trước khi thực hiện quá trình khử khuẩn (KK), tiệt khuẩn (TK) tiếp theo. Làm sạch ban đầu tốt sẽ giúp cho hiệu quả của việc KK hoặc TK được tối ưu.
Khử nhiễm (econtamination): là quá trình sử dụng tính chất cơ học và hóa học, giúp loại bỏ các chất hữu cơ và giảm số lượng các vi khuẩn gây bệnh có trên các DC để bảo đảm an toàn khi sử dụng, vận chuyển và thải bỏ.
Đặt vấn đề
Tầm quan trọng của xử lý dụng cụ
Tái sử dụng các DC trong chăm sóc và điều trị tại các cơ sở khám bệnh, chữa bệnh (KBCB) là một việc làm thường quy trong các bệnh viện ở Việt Nam. Quá trình tỏi sử dụng này nếu không được tuân thủ nghiêm ngặt từ khâu làm sạch đến khâu KK và TK đúng, có thể gây nên những hậu quả nghiêm trọng, làm ảnh hưởng đến chất lượng thăm khám và điều trị người bệnh của bệnh viện. Nhiều quốc gia trên thế giới đó có những báo cáo về các vụ dịch liên quan đến vấn đề xử lý DC không tốt như: tại Mỹ trong một giám sát về nội soi đường tiêu hóa, từ năm 1974 – 2001, đó báo cáo có 36 vụ dịch gây NKBV mà nguyên nhân là do không tuân thủ quy trình KK, TK. Một bỏo cáo khác của Esel D, J Hosp Infect (2002) trên những người bệnh phẫu thuật tim, sau phẫu thuật tim một vụ dịch đó xảy ra, dẫn đến 5 người bệnh tử vong, 17 người bệnh bị nhiễm khuẩn bệnh viện, và nguyên nhân là do chất lượng lồi hấp TK đó không được kiểm soát và bảo đảm, dẫn đến các DC không được TK như yêu cầu.
Các nước trên thế giới, còng như các nước trong khu vực Châu Á đang đứng trước thách thức do nhiều tác nhân gây bệnh nhiễm trùng mới xuất hiện như cúm gà, lao đa kháng thuốc, các vi khuẩn siêu kháng thuốc, bệnh Bò điên (Prion) và những vũ khí sinh học khác. Do vậy việc cập nhật kiến thức, xử lý DC đúng là một yêu cầu cấp thiết, nhất là ở Việt Nam, khi việc tỏi sử dụng DC còn rất phổ biến. Vỡ vậy sự ban hành một hướng dẫn thống nhất trong toàn quốc về xử lý DC tỏi sử dụng là hết sức quan trọng, giúp hạn chế tới mức thấp nhất nguy cơ sai sót, bảo đảm an toàn cho người bệnh và chất lượng điều trị của người thầy thuốc.
Thực trạng khử khuẩn, tiệt khuẩn tại việt nam
Tại Việt Nam, trong báo cáo khảo sát của Bộ Y Tế (2007) tại các bệnh viện cho thấy: chỉ có 67% các bệnh viện có Đơn vị tiệt khuẩn trung tâm (TKTT) trong bệnh viện, việc làm sạch bằng tay chiếm 85%, 60% các bệnh viện sử dụng máy hấp TK, 2,2% các bệnh viện có máy hấp nhiệt độ thấp, 20%-40% các bệnh viện có thực hiện thao tác kiểm tra chất lượng DC KK, TK một cách chủ động.
Điều 62, Khoản 1, Điểm a, Luật Khám bệnh, chữa bệnh quy định về việc khử trùng các thiết bị y tế, môi trường và xử lý chất thải tại cơ sở KBCB là việc làm bắt buộc và phải thực hiện một cách nghiêm túc.
Điều 3, Thông tư 18/2009/TT-BYT của Bộ Y tế ngày 14/10/2009 hướng dẫn tổ chức thực hiện công tác kiểm soát nhiễm khuẩn trong các cơ sở khám bệnh, chữa bệnh đó quy định việc làm sạch, KK, TK dụng cụ và phương tiện chăm sóc, điều trị dùng cho người bệnh. Ngoài ra, một số văn bản khác có liên quan đến việc hướng dẫn sử dụng KK, TK như :
Quyết định số 4386/2001/QĐ-BYT ngày 13/08/2001 của Bộ trưởng BộY tế ban hành quy chế quản lý hóa chất, chế phẩm diệt côn trựng, diệt khuẩn trong lĩnh vực y tế.
Quyết định số 18/2008/QĐ-BYT ngày 6/05/2008 của Bộ trưởng Bộ Y tế ban hành danh mục hóa chất, chế phẩm diệt côn trùng diệt khuẩn dùng trong lĩnh vực gia dụng và y tế được phép đăng ký để sử dụng, được phép đăng ký nhưng hạn chế sử dụng, cấm sử dụng tại năm 2008.
Quyết định số 1338/2004/QĐ-BYT ngày 14/4/2004 của Bộ trưởng Bộ Y tế về Hướng dẫn quy trình kỹ thuật rửa và sử dụng lại quả lọc thận.
Quyết định số 1329/2002/QĐ-BYT ngày 18/4/2002 của Bộ trưởng Bộ Y tế ban hành tiêu chuẩn vệ sinh nước ăn-uống.
Luật số 06/2007/QH12 ngày 21/11/2007 của Quốc Hội về Hóa chất.
Quyết định số 23/2006/QĐ-BTNMT ngày 26/12/2006 của Bộ Tài nguyên và môi trường về việc ban hành danh mục chất thải nguy hại. Ngoài ra, có rất nhiều khuyến cáo từ nhiều tổ chức KSNK trên thế giới đó cập nhật và ban hành những hướng dẫn mới về KK, TK các DC trong các cơ sở KBCB, những hướng dẫn này chính là nguồn dữ liệu quan trọng để xây dựng những hướng dẫn phù hợp với Việt Nam.
Yếu tố ảnh hưởng đến quá trình khử khuẩn, tiệt khuẩn
Số lượng và vị trí của tác nhân gây bệnh trên dụng cụ
Việc tiêu diệt vi khuẩn có trên các DC phụ thuộc vào số lượng vi khuẩn có trên DC và thời gian khử khuẩn. Trong điều kiện chuẩn khi đặt các thử nghiệm kiểm tra khả năng diệt khuẩn khi hấp TK cho thấy trong vũng 30 phút tiêu diệt được 10 bào tử B. atrophaeus (dạng Bacillus subtilis). Nhưng trong 3 giờ có thể diệt được 100 000 Bacillus atrophaeus. Do vậy việc làm sạch DC sau khi sử dụng và trước khi thực hiện KK và TK là hết sức cần thiết, làm giảm số lượng tác nhân gây bệnh, giúp rút ngắn quá trình KK và TK đồng thời bảo đảm chất lượng KK, TK tối ưu. Cụ thể là cần phải thực hiện một cách tỉ mỉ việc làm sạch với tất cả các loại DC, đặc biệt với những DC có khe, kẽ, nòng, khớp nối, và nhiều kênh như DC nội soi. Những dụng cụ này khi KK phải được ngâm ngập và cọ rửa, xịt khô theo khuyến cáo của nhà sản xuất trước khi đóng gói hấp TK.
Khả năng bất hoạt các vi khuẩn của hóa chất khử khuẩn
Có rất nhiều tác nhân gây bệnh kháng với chính những hóa chất KK và TK dùng để tiêu diệt chúng. Cơ chế đề kháng của chúng với hóa chất KK khác nhau. Do vậy, cần phải chú ý chọn lựa hóa chất không bị bất hoạt bởi các vi khuẩn còng như ít bị đề kháng nhất để KK, TK. Việc chọn lựa một hóa chất phải tính đến cả một chu trình TK, thời gian tiếp xúc của hóa chất có thể tiêu diệt được hầu hết các tác nhân gây bệnh là một việc làm cần thiết ở mỗi cơ sở KBCB.
Nồng độ và hiệu quả của hóa chất khử khuẩn
Trong điều kiện chuẩn để thực hiện KK, các hóa chất KK muốn gia tăng mức tiêu diệt vi khuẩn gây bệnh mà mình mong muốn đạt được, đều phải tính đến thời gian tiếp xúc với hóa chất. Khi muốn tiêu diệt được 104M. tuberculosis trong 5 phút, cần phải sử dụng cồn isopropyl 70%. Trong khi đó nếu dùng phenolic phải mất đến 2- 3 giờ tiếp xúc.
Những yếu tố vật lý và hóa học của hóa chất khử khuẩn
Rất nhiều tính chất vật lý và hóa học của hóa chất ảnh hưởng đến quá trình KK, TK như: nhiệt độ, pH, độ ẩm và độ cứng của nước. Hầu hết tác dụng của các hóa chất gia tăng khi nhiệt độ tăng, nhưng bên cạnh đó lại có thể làm hỏng DC và thay đổi khả năng diệt khuẩn.
Tăng độ pH có thể cải thiện khả năng diệt khuẩn của một số hóa chất (ví dụ như glutaraldehyde, quaternary ammonium) nhưng lại làm giảm khả năng diệt khuẩn của một số hóa chất khác (như phenols, hypochlorites, iodine)
Độ ẩm là yếu tố quan trọng có ảnh hưởng đến tác dụng KK, TK của các hóa chất dạng khí như là ETO (Ethylen oxide), chlorine dioxide, formaldehyde.
Độ cứng của nước cao (quyết định bởi nồng độ cao của một số cation kim loại như canxi, magiê) làm giảm khả năng diệt khuẩn và có thể gây lắng đọng làm hỏng các DC kim loại.
Chất hữu cơ và vô cơ
Những chất hữu cơ có nguồn gốc từ máu, huyết thanh, mủ, phân hoặc những chất bôi trơn có thể làm ảnh hưởng đến khả năng diệt khuẩn của hóa chất KK theo 2 con đường: giảm khả năng diệt khuẩn, giảm nồng độ hóa chất, bảo vệ vi khuẩn sống sót qua quá trình KK, TK và tỏi hoạt động khi những DC đó được đưa vào cơ thể. Do vậy quá trình làm sạch loại bỏ hoàn toàn chất hữu cơ, vô cơ bám trên bề mặt, khe, khớp và trong lòng DC là việc làm hết sức quan trọng, quyết định rất nhiều tới chất lượng KK, TK các DC trong bệnh viện.
Thời gian tiếp xúc với hóa chất
Các DC khi được KK, TK phải tuyệt đối tuân thủ thời gian tiếp xúc tối thiểu với hóa chất. Thời gian tiếp xúc này thường được quy định rất rõ bởi nhà sản xuất và được ghi rõ trong hướng dẫn sử dụng.
Các màng sinh học do vi khuẩn tạo ra (iofilm)
Các vi sinh vật có thể được bảo vệ khỏi tác dụng của khóa chất KK, TK do khả năng tiết ra những chất sinh học có khả năng tạo thành màng sinh học, bao quanh vi khuẩn và dính với bề mặt DC và làm khó khăn trong việc làm sạch DC nhất là những DC dạng ống. Những vi sinh vật có khả năng tạo màng sinh học này đều có khả năng đề kháng cao với hóa chất KK, TK và gấp 1000 lần so với những vi sinh vật không có khả năng tạo ra màng sinh học. Do vậy khi chọn lựa hóa chất KK phải tính đến khả năng này của một số vi khuẩn như Staphylococcus, các trực khuẩn gram âm, khi xử lý những DC như : nội soi, máy tạo nhịp, mắt kính, hệ thống chạy thận nhân tạo, ống thông mạch máu và ống thông đường tiểu. Một số enzyme và chất tẩy rửa có thể làm hòa tan và giảm sự tạo thành những chất sinh học này.
Tác nhân gây bệnh thường gặp từ dụng cụ không được khử khuẩn, tiệt khuẩn đúng
Hầu hết các tác nhân gây bệnh từ người bệnh và môi trường đều có thể lây nhiễm vào DC chăm sóc người bệnh. Những tác nhân gây bệnh này có thể là vi khuẩn, vi rút, nấm và ký sinh trùng. Chúng đều có thể có nguồn gốc từ trong đường tiêu hóa, đường tiết niệu, và các cơ quan bị nhiễm khuẩn sau đó phát tán ra môi trường xung quanh người bệnh. Việc sử dụng DC không được KK, TK đúng quy định chính là là nguồn gốc gây ra những đợt dịch trong bệnh viện.
Các tác nhân gây bệnh thường gặp
Phần lớn là các cầu khuẩn, trực khuẩn gram dương nhưStaphylococcus spp, Staphylococcus aureus,Streptococcus spp,… ; các vi khuẩn gram âm nhưE.coli, Klebsiella, Pseudomonas aeruginosa,… ; đặc biệt là các vi khuẩn đa kháng thuốc kháng sinh khó điều trị còng có thể có trên những DC dùng cho người bệnh.
Các vi rút gây bệnh đường hô hấp như cúm, virút hợp bào đường hô hấp, sởi, lao… còng có thể tồn tại trên các DC chăm sóc đường hô hấp người bệnh và đặc biệt là những vi rút lây truyền qua đường máu như vi rút viêm gan B, C, HIV,… trong DC phẫu thuật, thủ thuật là mối nguy hiểm không chỉ cho người bệnh mà còn cả người sử dụng (nhân viên y tế) trong bệnh viện.
Các ký sinh trùng gây bệnh như ghẻ, chấy, rận, giun,….còng có thể có trên DC, quần áo, chăn màn dùng cho người bệnh sẽ lây nhiễm sang người bệnh khác và NVYT.
Tác nhân gây bệnh bò điên
Tác nhân gây bệnh bò điên (Creutzfeldt-Jakob disease-CJD): tại Việt Nam chưa công bố có ca nào nhiễm CJD. Đây là một bệnh gây rối loạn suy thoái hệ thần kinh ở người. Tại Mỹ tần suất mắc bệnh là 1 ca/1 triệu dân/năm. CJD do những tác nhân nhiễm khuẩn có bản chất là protein hoặc prion (là một dạng protein có đặc tính tương tự như vi rút nhưng không có a-xít nucleic). Bệnh gây tổn thương ở não và lây truyền qua các chất từ não của người bệnh hoặc bò mắc bệnh gây ra khi có tiếp xúc với nguồn bệnh. CJD không dễ bị tiêu diệt bởi quy trình KK và TK thông thường. Những khuyến cáo mới đây cung cấp những dữ liệu về khả năng tiêu diệt CJD. Muốn tiêu diệt CJD một cách hiệu quả, thì trước đó phải làm sạch protein trên DC, đặc biệt là DC phẫu thuật, DC có nguy cơ nhiễm khuẩn cao khi tiếp xúc với mô nhiễm của người bệnh (như não, dịch não tủy hoặc mắt), thỡ phải thực hiện một trong các phương pháp KK, TK sau: trước tiên là làm sạch bằng dung dịch Chlorine và sau đó TK bằng máy hấp ướt trong 1 giờ ở nhiệt độ 1210C, hoặc 18 phút ở nhiệt độ 1340C có hút chất không, hoặc 1320C trong thời gian 1 giờ đối với máy hấp áp suất, không nên sử dụng quá 1340C, bởi vỡ nhiệt độ cao quá có thể gây hỏng DC và máy hấp. Một phương pháp nữa có thể tiêu diệt được prion là TK bằng công nghệ plasma hydrogen peroxyde thế hệ NX.
Những tác nhân gây bệnh mới xuất hiện vi khuẩn kháng thuốc và tác nhân gây bệnh được sử dụng làm vũ khí sinh học.
Cáctác nhân gây bệnh mới trỗi dậy hiện nay tại cộng đồng và bệnh viện là Cryptosporidium parvum, Helicobacter pylori, Escherichia coli O157:H7, HIV, hepatitis C virus, rotavirus, multidrug-resistant M. tuberculosis, human papillomavirus và cácmycobacteriakhông gây bệnh lao (e.g.,Mycobacterium chelonae).
Những tác nhân gây bệnh dựng làm vũ khí sinh học nguy hiểm nhưBacillus anthracis (gây bệnh Than-anthrax), Yersinia pestis (Dịch hạch-plague), variola major (Đậu mùa – smallpox), Francisella tularensis (tularemia), filoviruses (Ebola and Marburg [hemorrhagic fever]), và arenaviruses (Lassa-Lassa fever) and Junin
(Argentine hemorrhagic fever). Đối với những tác nhân gây bệnh này bắt buộc phải được KK, TK đúng theo chuẩn quy định đối với những DC dùng cho người bệnh.
Những biện pháp thực hiện
Nguyên tắc khử khuẩn và tiệt khuẩn dụng cụ
Dụng cụ khi sử dụng cho mỗi người bệnh phải được xử lý thích hợp,
Dụng cụ sau khi xử lý phải được bảo quản bảo đảm vô khuẩn và an toàn cho đến khi sử dụng,
NVYT phải được huấn luyện và trang bị đầy đủ các phương tiện phòng hộ khi xử lý các dụng cụ,
Dụng cụ y tế trong các cơ sở KBCB phải được quản lý và xử lý tập trung,
Phân loại dụng cụ
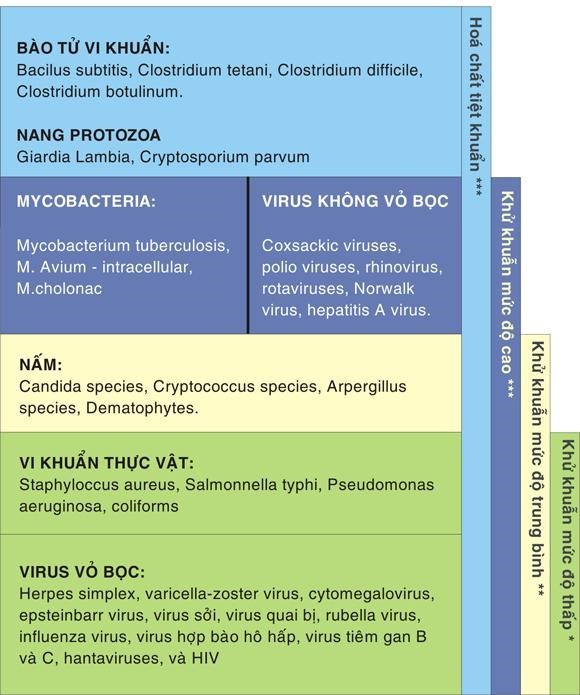
Dụng cụ được xử lý theo phân loại của Spaudling (xem bảng 1 phân loại DC và mức độ xử lý)
Dụng cụ phải TK (thiết yếu -Critical Items): Là những DC được sử dụng để đưa vào mô, mạch máu và các khoang vô khuẩn. Theo cách phân loại này thì những DC phẫu thuật, các ống thông mạch máu, thông tim can thiệp, ống thông đường tiểu, DC cấy ghép và những đầu dò súng siêu âm,… được đưa vào trong khoang vô khuẩn, đều phải TK trước và sau khi sử dụng.
Dụng cụ phải KK mức độ cao (bán thiết yếu- Semi-critical Items): Là những DC tiếp xúc với niêm mạc hoặc da bị tổn thương, tối thiểu phải được KK mức độ cao bằng hóa chất KK.
Dụng cụ phải KK mức độ trung bình-thấp (không thiết yếu- Non-critical items): Là những DC tiếp xúc với da lành, nhưng không tiếp xúc với niêm mạc.
|
Phương pháp |
Mức độ diêt khuẩn |
Áp dụng cho loại DC |
|
Tiệt khuẩn (sterilization)
|
Tiêu diệt tất cả các vi sinh vật bao gồm cả bào tử vi khuẩn |
Những DC chăm sóc người bệnh thiết yếu chịu nhiệt (DC phẫu thuật) và DC bán thiết yếu dùng trong chăm sóc người bệnh Những DC chăm sóc người bệnh thiết yếu không chịu nhiệt và bỏn thiết yếu Những DC chăm sóc người bệnh không chịu nhiệt và những DC bán thiết yếu có thể ngâm được.
|
|
Khử khuẩn |
Mức độ cao (high level disinfection) Tiêu diệt tất cả các vi sinh vật ngoại trừ một số bào tử vi khuẩn |
Những DC chăm sóc người bệnh bán thiết yếu không chịu nhiệt (DC điều trị hô hấp, DC nội soi đƣờng tiêu hoá và nội soi phế quản). |
|
Mức độ trung bình (intermediate level disinfection) Tiêu diệt các vi khuẩn thông thường, hầu hết các vi rút và nấm, nhưng không tiêu diệt được Mycobacteria và bào tử vi khuẩn |
Một số dụng cụ chăm sóc người bệnh bán thiết yếu và không thiết yếu (băng đo huyết áp) hoặc bề mặt (tủ đầu giường). |
|
|
Mức độ thấp (low level disinfection) Tiêu diệt các vi khuẩn thông thường và một vài vi rút và nấm, nhưng không tiêu diệt được Mycobacteria và bào tử vi khuẩn, |
Những DC chăm sóc người bệnh không thiết yếu (băng đo huyết áp) hoặc bề mặt (tủ đầu giường), không có dính máu. |
Một số vấn đề có thể gặp phải khi phân loại dụng cụ
Cần phải xác định rõ DC thuộc nhóm nào để quyết định lựa chọn phương pháp khử KK, TK thích hợp là một bắt buộc đối với nhân viên làm việc tại trung tâm KK, TK của các cơ sở KB,CB, còng như nhà lâm sàng, người trực tiếp sử dụng những DC này. Vỡ vậy việc cung cấp những kiến thức cơ bản về KK, TK DC sử dụng trên người bệnh cho tất cả NVYT còng là một yêu cầu bắt buộc trong các cơ sở KB,CB, cụ thể như sau:
Theo phân loại của Spaulding: DC như nội soi, đèn soi thanh quản,…đều phải hấp , tuy nhiên, những DC nội soi hầu hết là không chịu nhiệt, do vậy việc áp dụng chúng còng phải nhờ đến nhiều biện pháp như TK nhiệt độ thấp, KK mức độ cao.
Cùng là DC nội soi, nhưng DC nội soi hô hấp, ổ bông,…lại đưa vào khoang vô khuẩn nên bắt buộc phải TK, trong khi những DC nội soi dạ dày ruột, được xếp vào nhóm nguy cơ nhiễm khuẩn tương đối cao (bán thiết yếu), nên chỉ cần KK mức độ cao.
Kìm sinh thiết, bấm vào mụ từ người bệnh chảy máu nặng như giãn tĩnh mạch thực quản,hoặc lấy mẫu sinh thiết làm giải phẫu bệnh phải được TK đúng quy định vỡ KK mức độ cao không đáp ứng được yêu cầu.
Biện pháp khử khuẩn tiệt khuẩn dụng cụ
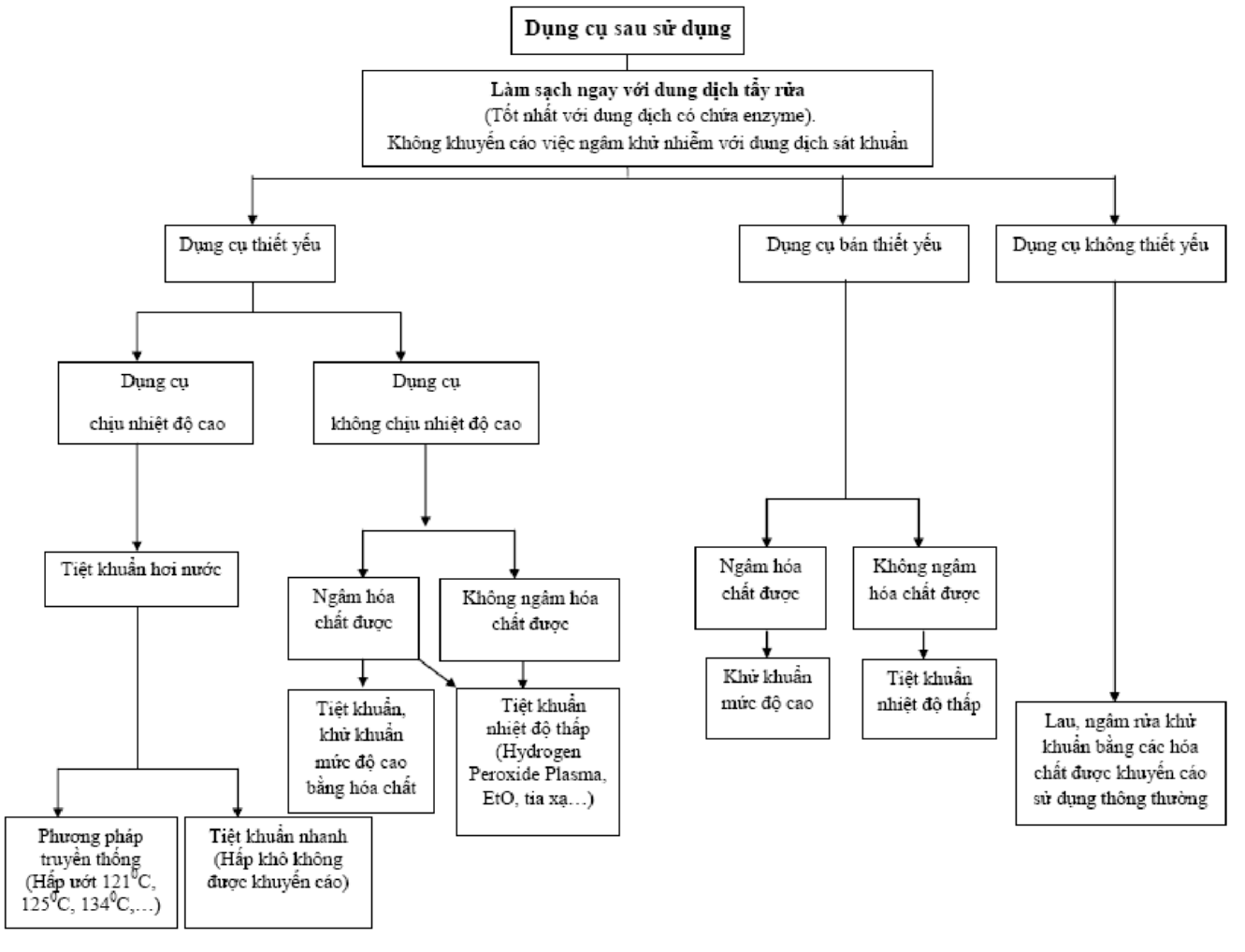
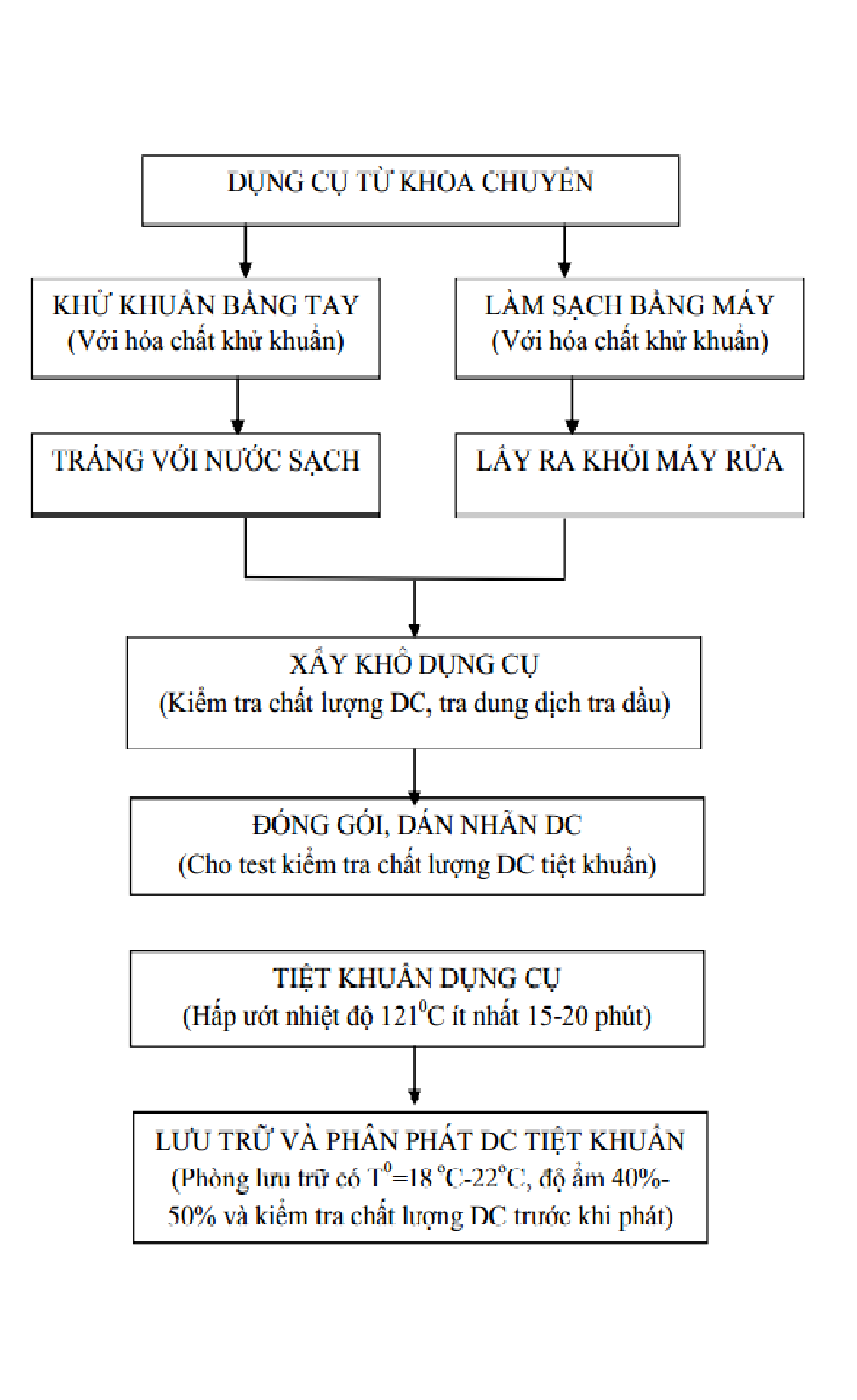
Làm sạch
Dụng cụ phải được làm sạch ngay sau khi sử dụng tại các khoa phòng
Dụng cụ sau khi sử dụng phải được làm sạch tại buồng xử lý DC của khoa phòng hoặc/và đơn vị TK trung tâm ngay sau khi sử dụng trên người bệnh.
Dụng cụ phải được làm sạch với nước và chất tẩy rửa có hoặc không có chứa ezyme. Riêng đối với những dụng cụ tinh tế, dễ góy, hỏng như dụng cụ vi phẫu, dụng cụ nội soi, dụng cụ làm thủ thuật – phẫu thuật đặc biệt, dụng cụ có nguy cơ lây nhiễm cao, dung dịch làm sạch tốt nhất là chất tẩy rửa có chứa enzyme trước khi KK hoặc TK tại trung tâm TK.
Việc làm sạch có thể thực hiện bằng tay hoặc bằng máy rửa cơ học. Khi làm sạch bằng tay, phải trang bị đầy đủ các phương tiện làm sạch (bàn chải phù hợp, chất tẩy rửa,…), phương tiện phòng hộ. DC phải được ngâm ngập khi làm sạch, việc làm sạch bằng máy (ví dụ như máy rửa DC, máy rửa sóng siêu âm, máy rửa DC nội soi) cần được thực hiện tại những cơ sở KBCB có triển khai kỹ thuật cao, có nhiều DC dễ bị hỏng khi làm sạch bằng tay.
Cần chọn lựa chất tẩy rửa hoặc enzyme tương thích với DC và theo khuyến cáo của nhà sản xuất nhằm bảo đảm hiệu quả làm sạch các chất hữu cơ bám dính trên DC và không ảnh hưởng đến chất lượng DC.
Các DC sau khi làm sạch cần được kiểm tra các bề mặt, khe khớp và loại bỏ hoặc sửa chữa các DC bị gẫy, bị hỏng, han rỉ trước khi đem KK, TK.
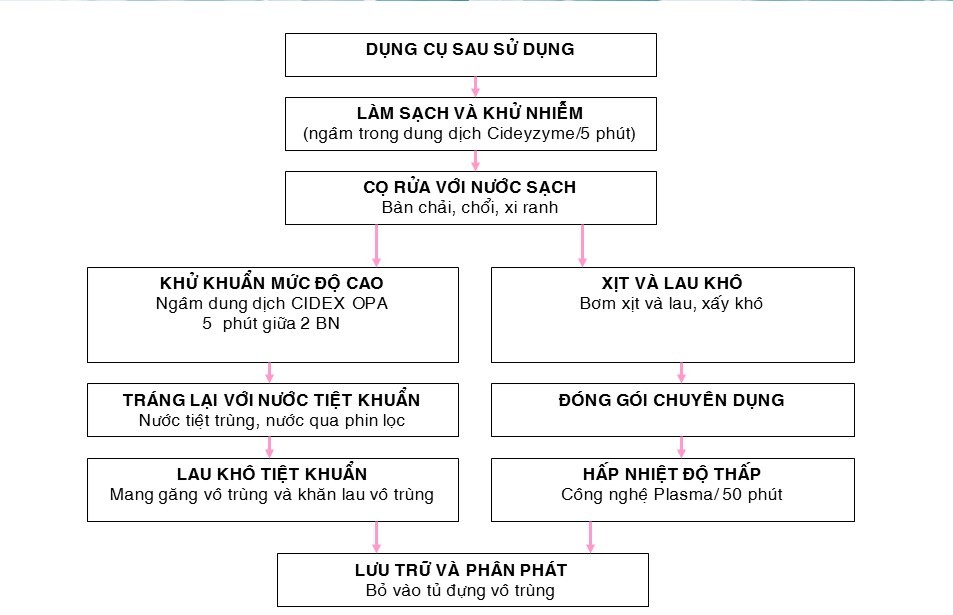
Khử khuẩn mức độ cao
Áp dụng trong trường hợp DC bán thiết yếu khi không thể áp dụng TK.
Làm sạch với enzyme và lau khô trước khi ngâm hóa chất KK
Các dung dịch enzyme (hoặc chất tẩy rửa) sau mỗi lần sử dụng phải được đổ bỏ (theo khuyến cáo của nhà sản xuất), vỡ nguy cơ dung dịch đó đó bị nhiễm bẩn và có thể là môi trường tốt cho vi khuẩn phát triển sau đó lây nhiễm vào DC.
Chọn lựa hóa chất KK tương hợp với DC theo khuyến cáo của nhà sản xuất
Dung dịch KK mức độ cao thường được sử dụng là glutaraldehyde, glutaraldehyde với phenol hoặc phenate, orthophthalaldehyde, hydrogen peroxide và peracetic acide (nồng độ và thời gian xem phần phụ lục). DC sau khi xử lý phải được rửa sạch hóa chất và làm khô.
Thời gian tiếp xúc tối thiểu cho DC bán thiết yếu phải được tuân thủ theo khuyến cáo của nhà sản xuất. Tránh để lâu vỡ có thể gây hỏng DC.
Theo tổ chức FDA của Mỹ những dung dịch được sử dụng cho DC nội soi bao gồm: dung dịch glutaraldehyde 2% ở nhiệt độ 20oC phải khử khuẩn 20 phút mới bảo đảm hiệu quả; với orthophthaldehyde 0,55% ở 20oC là 5 phút, với hydrogen peroxide 7,35% cộng với 0,23% peracetic acide là 15 phút ở nhiệt độ 20oC. Để giảm thời gian tiếp xúc cần phải gia tăng nồng độ và nhiệt độ. Ví dụ như glutaraldehyde 2,5% ở nhiệt độ phòng 35oC khử khuẩn trong 5 phút.
Bảo đảm nồng độ và thời gian ngâm theo đúng khuyến cáo của nhà sản xuất. Ngâm ngập DC hoàn toàn vào hóa chất. Kiểm tra nồng độ hóa chất theo khuyến cáo của nhà sản xuất nhất là những hóa chất dùng trong nhiều ngày.
Tráng DC bằng nước vô khuẩn sau khi ngâm KK, không được dùng nước máy từ vòi thay cho nước vụ khuẩn để tráng. Nếu không có nước vô khuẩn thỡ nên tráng lại bằng cồn 700.
Làm khô DC bằng gạc vô khuẩn hoặc hơi nóng vô khuẩn và bảo quản trong điều kiện vô khuẩn. Dụng cụ KK mức độ cao chỉ nên sử dụng trong vũng 24 giờ. Nếu để quá 24 giờ phải KK lại trước khi sử dụng.
Khử khuẩn mức độ trung bình và thấp
Áp dụng cho những DC tiếp xúc với da nguyên vẹn
Chọn lựa hóa chất KK mức độ trung bình và thấp tương hợp với DC theo khuyến cáo của nhà sản xuất
Lau khô trước khi ngâm hóa chất KK
Bảo đảm nồng độ và thời gian ngâm theo đúng khuyến cáo của nhà sản xuất. Ngâm ngập DC hoàn toàn vào hóa chất. Kiểm tra nồng độ hóa chất theo khuyến cáo của nhà sản xuất.
Tráng DC bằng nước sạch sau khi ngâm KK
Làm khô DC và bảo quản trong điều kiện sạch.
Đóng gói dụng cụ
Các DC trước khi TK phải được đóng gói trong các phương tiện (hộp, bao bỡ đóng gói chuyên biệt), phù hợp với quy trình TK.
Chọn vật liệu dùng cho đóng gói phải phù hợp với phương pháp TK đáp ứng những tiêu chí sau:
Có khả năng thẩm thấu với các phương pháp TK khác nhau: hơi nước, plasma, ETO,…
Chịu được sức căng, nặng, ẩm và không bị hư hỏng trong quá trình vận chuyển dụng cụ từ nơi tiệt khuẩn đến nơi sử dụng.
Có khả năng ngăn ngừa sự lây nhiễm từ bên ngoài vào DC. Các loại vật liệu đóng gói cần được sử dụng như vải dệt chuyên dụng, vải không dệt, giấy gói chuyên dụng, các loại bao plastic, thùng kim loại (có phin lọc) chuyên dụng theo khuyến cáo của nhà sản xuất.
Những DC đóng gói bằng thùng kim loại phải sử dụng thùng chuyên dụng có phin lọc và thường xuyên kiểm tra hạn dùng của các phin lọc và hệ thống dẫn hơi nước trong quá trình tiệt khuẩn.
Dụng cụ nội soi, kim sinh thiết, DC vi phẫu cần đóng gói trong hộp chuyên dụng có lót miếng cố định, để khi vận chuyển không bị va đập, có thể làm hỏng, gẫy DC.
Dụng cụ phẫu thuật đặc biệt (DC vi phẫu, DC phẫu thuật tim, DC mổ siêu sạch) khi đóng gói bằng vải, giấy hay túi chuyên dụng, nên đóng 2 lớp, để bảo đảm vô khuẩn cao nhất khi đưa vào phòng mổ (túi hoặc bao ngoài sẽ được cắt bỏ ngay trước khi đưa DC vào trong phòng mổ).
Các gói DC không được quá kích thước: 30cm x 30cm x 50cm.
Dán nhãn
Các DC sau khi đóng gói, cần phải dán nhãn ghi rõ những thông tin như: ngày TK, ngày hết hạn, tên hoặc mó số DC, lò hấp, người đóng gói.
Việc dán nhãn phải được thực hiện ngay tại thời điểm đóng gói các DC.
Phương pháp tiệt khuẩn thường được chọn lựa trong các cơ sở kbcb
Sử dụng phương pháp TK bằng máy hấp cho những DC chịu được nhiệt và độ ẩm (nồi hấp, autoclave).
Sử dụng phương pháp TK nhiệt độ thấp cho những DC không chịu được nhiệt và độ ẩm (hydrogen peroxide gas plasma, ETO).
Tiệt khuẩn bằng phương pháp ngâm peracetic acide, glutaraldehyde, có thể dùng cho những dụng TK không chịu nhiệt ở những nơi không có điều kiện có lồi hấp nhiệt độ thấp và phải được sử dụng ngay lập tức, tránh làm tỏi nhiễm lại trong quá trình bảo quản.
Tiệt khuẩn bằng phương pháp hấp khô. Ví dụ như hấp khô ở nhiệt độ 340oF (170oC) trong 60 phút không được khuyến cáo trong TK DC tại các cơ sở KBCB vỡ gây hỏng dụng cụ.
Dù sử dụng phương pháp TK nào còng phải giám sát thời gian TK, nhiệt độ, độ ẩm, áp suất và các thông số khác như nồng độ hóa chất khi đưa vào chu trình tiệt khuẩn được sử dụng, …theo đúng khuyến cáo của nhà sản xuất.
Nơi TK các DC y tế bằng khí ETO phải bảo đảm thông khí tốt. Những DC dạng ống dài khi hấp nhiệt độ thấp cần phải bảo đảm hiệu quả và bảo đảm chất TK phải tiếp xúc với bề mặt lòng ống bên trong.
Tiệt khuẩn nhanh
Không được TK nhanh DC dùng cho cấy ghép.
Không được dùng TK nhanh chỉ vỡ sự tiện lợi và chí phí thấp trong các cơ sở KBCB.
Trong trường hợp không có điều kiện sử dụng các phương pháp TK khác, có thể sử dụng TK nhanh, nhưng phải bảo đảm giám sát chắc chắn tốt những thông số sau:
Làm sạch DC trước khi cho vào thùng, khay TK.
Bảo đảm ngăn ngừa tránh nhiễm vi khuẩn ngoại sinh ở DC trong quá trình di chuyển từ nơi TK đến người bệnh.
Bảo đảm chức năng của các DC sau khi TK nhanh còn tốt
Giám sát chặt chẽ quy trình TK: thông số vật lý, hóa học và sinh học.
Không được sử dụng những thùng, khay đóng gói không bảo đảm TK DC bằng phương pháp này.
Chỉ nờn TK nhanh khi cần thiết, như trong TK những DC không thể đóng gói, TK bằng phương pháp khác và lưu chứa DC trước khi sử dụng.
Theo dõi và giám sát kiểm tra chất lượng dụng cụ tiệt khuẩn
Sử dụng các chỉ thị sinh học, hóa học, cơ học để giám sát quy trình TK
Thường xuyên kiểm tra các thông số cơ học của lồi hấp (thời gian, nhiệt độ, áp suất). Các chỉ thị thử nghiệm chất lượng máy hấp ướt cần làm hằng ngày và đặt vào máy không chứa DC (chạy không tải) và phải được kiểm tra ngay sau khi kết thúc quy trình TK đầu tiên trong ngày. Nên có các test thử kiểm tra chất lượng máy hấp Bowiedick và dùng test để kiểm tra 3 thông số (áp suất, nhiệt độ và thời gian).
Tất cả gói DC phải được dán băng chỉ thị kiểm tra nhiệt độ để xác định DC đó được đưa vào lồi TK.
Đặt các chỉ thị hóa học vào các bộ DC phải được đặt vào phẫu thuật, nội soi, cấy ghép,…
Chỉ thị sinh học cần thực hiện ít nhất hằng tuần và vào các mẻ DC có cấy ghép, dụng cụ mổ đòi hỏi vụ khuẩn tuyệt đối. Phải chọn lựa loại bacillus phù hợp với quy trình TK như sau:
Atrophaeuse spores cho ETO và hấp khô.
Geobacillus stearothermophilus spores cho hấp hơi nước, hydrogen peroxide gas plasma và peracetic acide.
Nên chọn loại máy ủ vi sinh có thời gian ủ và đọc kết quả thử nghiệm sinh học ở nhiệt độ 55 oC – 60oC hoặc 35 oC – 37oC và trả lời kết quả càng sớm càng tốt (tốt nhất là sau 3 giờ).
Cần thu hồi và TK lại các gói DC và mẻ hấp không đạt chất lượng về chỉ thị hóa học, sinh học.
Ghi chép và lưu trữ lại tại đơn vị TKTT các thông tin kết quả giám sát mỗi chu trình TK, bộ DC về DC đó hấp.
Những người có trách nhiệm kiểm soát chất lượng KK, TK của cơ sở KBCB
phải được thực hiện bởi người được đào tạo chuyên ngành.
Định kỳ mời những cơ quan có chức năng thẩm định kiểm soát chất lượng lồi hấp và các máy KK, TK.
Xếp dụng cụ vào buồng hấp
DC xếp vào buồng hấp phải bảo đảm sự lưu thông tuần hoàn của các tác nhân
TK xung quanh các gói DC. Bề mặt của DC đều được tiếp xúc trực tiếp với tác nhân TK, Không được để DC chạm vào thành buồng hấp, không được để DC che các lỗ thông khí.
Xếp các loại DC theo chiều dọc. Các DC đóng bằng bao plastic phải được áp hai mặt giấy vào nhau.
Không được xếp chồng theo bề mặt tiếp xúc dụng cụ nặng, kích thước lớn lên trên dụng cụ nhẹ, kích thước nhỏ.
Lưu giữ và bảo quản
Dụng cụ sau TK phải được lưu giữ ở nơi quy định bảo quản chất lượng DC đó TK. – Dụng cụ phải được lưu giữ trong các tủ kệ bảo đảm không bị hỏng khi tiếp xúc bờn ngoài bề mặt đóng gói.
Khi xếp cácdụng cụ tiệt khuẩn vào các tủ, kện cần lưu ý DC tiệt khuẩn trước trước xếp ở ngoài, và tiệt khuẩn sau xếp vào trong để đảm bảo DC luôn còn hạn sử dụng.
Các tủ, giá để DC phải cách nền nhà 12cm – 25 cm, cách trần 12,5cm nếu không gần hệ thống phun nước chống cháy, 45cm nếu gần hệ thống phun nước chống cháy. Cách tường là 5cm, bảo đảm tuần hoàn thông khí, dễ vệ sinh, chống côn trùng xâm nhập.
Nơi lưu giữ DC tại đơn vị TK trung tâm có thông khí tốt và phải được giám sát nhiệt độ từ 18oC-22oC và độ ẩm 35%– 60%.
Kiểm tra thường xuyên những DC đó hết hạn sử dụng
Hạn sử dụng của các DCTK tùy thuộc vào phương pháp TK, chất lượng giấy gói, tình trạng lưu trữ. DC đựng trong hộp chuyên dụng (dạng hộp tròn, có lỗ và khóa kéo) hạn sử dụng không quá 10 ngày, loại hộp có phin lọc kiểm soát và khóa an toàn có thể lâu hơn theo khuyến cáo của nhà sản xuất.
DC đóng gói bằng giấy chuyên dụng hạn sử dụng không quá 3 tháng,
DC đóng gói với bao plastic một mặt giấy kín làm bằng polyethylene sau khi TK có thể để trong vũng 6 tháng và theo khuyến cáo của nhà sản xuất
Khi sử dụng nếu thấy nhón trên các DC bị mờ, không rõ, hoặc không còn hạn sử dụng cần phải TK lại những DC đó.
Kiểm soát chất lượng
NVYT làm việc tại khu vực KK, TK phải được huấn luyện thường xuyên những kiến thức cơ bản về KK, TK DC y tế.
NVYT làm tại Đơn vị TK trung tâm, phòng mổ phải được huấn luyện chuyên ngành và có chứng chỉ hành nghề trong lĩnh vực KK, TK từ các cơ sở huấn luyện có tư cách pháp nhân.
Toàn bộ hồ sơ lưu kết quả giám sát mỗi chu trình TK, bộ DC phải được lưu trữ lại tại đơn vị TKTT.
Những người có trách nhiệm kiểm soát chất lượng KK, TK của cơ cở KBCB phải được đào tạo chuyên ngành.
Thường quy mời những cơ quan có chức năng thẩm định kiểm soát chất lượng lồi hấp và các máy múc KK, TK.
Các dụng cụ tái sử dụng trong cơ sở khám bệnh, chữa bệnh
Cơ sở KBCB phải xây dựng những quy định phù hợp về việc tái sử dụng lại những DC sau khi đó dựng cho người bệnh theo đúng quy định về vô khuẩn khi chăm sóc và chữa trị cho người bệnh cho phù hợp với thực tế.
Bảo đảm an toàn cho nhân viên đơn vị khử khuẩn, tiệt khuẩn
Cơ sở KBCB phải cung cấp đủ phương tiện phòng hộ cỏ nhân cho người làm việc tại khu vực KK, TK bao gồm, áo choàng, tạp dề bán thấm, găng tay mỏng hoặc dày tùy theo thao tác, kính mắt, mũ, khẩu trang sạch.
Việc sử dụng loại phương tiện PHCN phải tùy thuộc vào thao tác sẽ thực hiện của NVYT dự định và tính tóan trước.
NVYT làm việc tại khu vực KK, TK phải áp dụng thành thạo phòng ngừa chuẩn và phòng ngừa bổ sung khi làm thao tác KK, TK.
NVYT làm việc tại khu vực KK, TK phải được khám sức khỏe định kỳ và đột xuất khi có yêu cầu. Tối thiểu phải chích ngừa vac xin phòng ngừa bệnh Lao, viêm gan B.
NVYT làm việc tại khu vực KK, TK phải được huấn luyện thường xuyên những kiến thức cơ bản về KK, TK DC y tế.
Với các phòng ngâm KK/TK DC bằng hóa chất, cần trang bị quạt gió và bảo đảm thông thoáng, số lần trao đổi khí theo yêu cầu cho từng loại hóa chất và theo hướng dẫn của nhà sản xuất.
Với các đơn vị sử dụng phương pháp TK DC bằng ETO, FO (Formaldehyde), cần có kế hoạch đào tạo thật kỹ cho những người mới sử dụng, đào tạo lại hằng năm và cần trang bị các thiết bị để kiểm soát mức độ tiếp xúc hay rũ rỉ của các khí này ra môi trường (liều kế…). Các biện pháp phòng chống cháy nổ còng cần được lưu ý nghiêm ngặt.
Khử khuẩn tiệt khuẩn một số dụng cụ đặc biệt
Dụng cụ nội soi chẩn đoán
DC nội soi mềm dùng trong chẩn đoán phải được KK mức độ cao theo đúng quy trình
DC nội soi phải được tháo rời và ngâm tất cả các bộ phận của DC nội soi vào dung dịch KK mức độ cao. Các kênh, nòng, ống của DC nội soi phải được xúc rửa, bơm rửa nhiều lần cả bên trong và bên ngoài với bơm xịt sau đó rửa bằng bàn chải mềm và lau với vải mềm cho đến khi sạch hết máu và các chất hữu cơ. Nên sử dụng các dung dịch tẩy rửa có hoạt tính enzyme để bảo đảm làm sạch các khe kẽ, lòng ống bên trong, khó làm sạch được với các xà phòng trung tính thông thường.
Làm sạch và KK DC nội soi bằng máy KK DC nội soi tự động nên được thực hiện trong các trung tâm kỹ thuật chuyên sâu, giúp bảo vệ DC và bảo đảm an toàn cho NVYT và môi trường.
Lựa chọn dung dịch KK cho DC nội soi phải tương hợp DC, quy trình, theo hướng dẫn của nhà sản xuất, tránh sử dụng những dung dịch có thể làm hỏng DC.
Sau khi KK mức độ cao cần phải tráng với nước vô trùng. Nếu dùng nước máy, sau đó phải tráng lại với cồn Ethanol hoặc Isopropanol 70% – 90%.
Phòng xử lý DC nội soi phải tách rời khỏi buồng nội soi, bảo đảm thông khí tốt, tránh độc hại và bảo đảm an toàn cho người xử lý và môi trường.
Phải thường quy dùng test thử kiểm tra chất lượng dung dịch KK mức độ cao trong suốt thời gian sử dụng.
Phải thường xuyên huấn luyện cho NVYT thực hiện KKDC nội soi.
NVYT phải mang đủ phương tiện phòng hộ cỏ nhân khi xử lý DC nội soi.
Xử lý dụng cụ nha khoa
Dụng cụ nha khoa đưa vào mô mềm hoặc xương (ví dụ như kìm nhổ răng, lưỡi dao mổ, đục xương, bàn chải phẫu thuật, dao mổ rạch quanh răng) đều được xếp vào nhóm DC thiết yếu bắt buộc phải TK sau mỗi lần sử dụng hoặc vứt bỏ.
Dụng cụ nha khoa không đưa vào mô mềm và xương (như xi ranh hút nước, tụ điện hỗn hợp) nhưng có thể tiếp xúc với mô mềm ở miệng và chịu được nhiệt mặc dù được phân loại là DC bán thiết yếu, cần được TK hoặc tối thiểu là KK mức độ cao.
Các tay khoan tối thiểu phải được khử khuẩn giữa hai bệnh nhân và tiệt khuẩn cuối ngày, chuẩn bị cho ngày làm việc hôm sau.
Xử lý dụng cụ trong chạy thận nhân tạo và lọc máu liên tục
Xử lý DC sử dụng trong chạy thận nhân tạo, lọc máu, lọc màng bông phải được xây dựng thành quy trình và tuân thủ theo đúng khuyến cáo của nhà sản xuất. Xử lý quả lọc thận theo Quyết định 1338/2004/QĐ-BYT ngày 14/4/2004, Hướng dẫn quy trình kỹ thuật rửa và sử dụng lại quả lọc thận
Dụng cụ trong chạy thận nhân tạo còng phải được chia thành 3 nhóm DC: thiết yếu như các DC đi vào trong lòng mạch (các ống thông mạch máu, dịch lọc, …) đều phải được TK.DC bán thiết yếu không đi vào trực tiếp trong lòng mạch, nhưng có nguy cơ đưa vi khuẩn vào (như quả lọc, hệ thống dây dẫn bên ngoài,…) phải được khử khuẩn mức độ cao. DC không thiết yếu còng phải tuân thủ quy định về KK, TK cho những DC trên.
Dụng cụ hụ hấp
Tất cả các DC, thiết bị tiếp xúc trực tiếp hoặc gián tiếp với niêm mạc đường hô hấp dưới phải được TK hoặc KK mức độ cao.
Tất cả các DC, thiết bị sau khi KK mức độ cao phải tráng nước vô khuẩn, không được dùng nước máy từ vòi thay cho nước vụ khuẩn để tráng các DC nói trên.
Nếu không có nước vụ khuẩn thì nên tráng lại bằng cồn 700. Làm khô kỹ lưỡng bằng khí nộn hay tủ làm khô chuyên dụng.
Máy giúp thở phải được lau chùi thường quy bên ngoài bằng dung dịch khử khuẩn mức độ trung bình và bảo trì, KK định kỳ máy thở theo hướng dẫn của nhà sản xuất.
Không KK thường quy các bộ phận bên trong của máy đo chức năng phổi, (pulse oximetry, phế dung ký,…). TK hoặc KK mức độ cao bộ phận ngậm vào miệng, ống dây, ống nối khi dựng cho người bệnh khác hoặc theo hướng dẫn của nhà sản xuất.
Phụ lục 1
Bảng 1 : Phân loại chi tiết dụng cụ và phương pháp khử khuẩn tiệt khuẩn
Bảng: phương pháp khử – tiệt khuẩn dụng cụ dựa trên phân loại Plaudling và biến đổi của Rutala và Simmon.
|
|
TIỆT KHUẨN |
KHỬ KHUẨN |
||||
|
|
TIỆT KHUẨN |
BẬC CAO |
TRUNG BÌNH |
THẤP |
||
|
|
DC thiết yếu (sẽ đưa vào hệ thống mạch máu hoặc vào máu) |
DC bán thiết yếu (ngoại trừ DC nha) sẽ tiếp xúc với niêm mạc, da bị tổn thương |
Một vài dụng bán thiết yếu và không thiết yếu |
Dụng cụ không thiết yếu đi vào vùng tiếp xúc với da không bị tổn thương |
||
|
Dụng cụ |
Quy trình Thời gian tiếp xúc |
Quy trình (thực hiện trong 12 – 30 phút, ở nhiệt độ 20 o C) |
Quy trình (thực hiện trong it nhất ≥ 1 phút) |
Quy trình (thực hiện trong ít nhất ≥ 1 phút) |
||
|
Có bề mặt cứng và mịn màng 1,4 |
|
|
|
|||
|
A |
MR |
D |
K |
K |
||
|
B |
MR |
E |
L5 |
L |
||
|
C |
MR |
F |
M |
M |
||
|
D |
10giờ/20o-25oC |
H |
N |
O |
||
|
F |
6giờ |
I6 |
|
|
||
|
|
12phút/50o-56oC 3-8giờ |
J
|
|
|
||
|
Những catheter hoặc những ống cao su 3,4 |
||||||
|
A |
MR |
D |
|
|
||
|
B |
MR |
E |
|
|
||
|
C |
MR |
F |
|
|
||
|
D |
10giờ/20o-25oC |
H |
|
|
||
|
F |
6giờ |
I6 |
|
|
||
|
|
12phút/50o-56oC 3-8giờ |
J
|
|
|
||
|
Những catheter hoặc những ống bằng polyethylene 3,4,7 |
||||||
|
A |
MR |
D |
|
|
||
|
B |
MR |
E |
|
|
||
|
C |
MR |
F |
|
|
||
|
D |
10giờ/20 -25oC |
H |
|
|
||
|
F |
6giờ |
I6 |
|
|
||
|
G |
12phút/50 -56oC |
J |
|
|
||
|
H |
3-8giờ |
|
|
|
||
|
Ống kính |
||||||
|
A |
MR |
D |
|
|
||
|
B |
MR |
E |
|
|
||
|
C |
MR |
F |
|
|
||
|
D |
10giờ/20 -25oC |
H |
|
|
||
|
F |
6giờ |
J |
|
|
||
|
G |
12phút/50 -56oC |
|
|
|
||
|
H |
3-8giờ |
|
|
|
||
|
Nhiệt kế (miệng hoặc trực tràng) 8. DC có bản lề (giúp gập, xếp DC) |
|
|
K 8 |
|||
|
A |
MR |
D |
|
|
||
|
B |
MR |
E |
|
|
||
|
C |
MR |
F |
|
|
||
|
D |
10giờ/20 -25oC |
H |
|
|
||
|
F |
6giờ |
I6 |
|
|
||
|
G |
12phút/50 -56oC |
J |
|
|
||
|
H |
3-8giờ |
|
|
|
||
Tiệt khuẩn hấp ướt, bao gồm hấp hơi nước và khí nóng (theo khuyến cáo của nhà sản xuất, quy trình tiệt khuẩn có thời gian từ 20 – 30 phút).
Tiệt khuẩn bằng khí Ethylen oxide (theo khuyến cáo của nhà sản xuất, quy trình tiệt khuẩn có thời gian ). từ 1 – 6 giờ cộng thêm với thời gian đuổi và xử lý khí thải 8-12 giờ ở nhiệt độ 50 – 60 độ C
Tiệt khuẩn bằng khí Hydrogen peroxide (theo khuyến cáo của nhà sản xuất cho những dụng cụ có đường kính trong lòng ống và có chiều dài một cách chặt chẽ, quy trình có thời gian 45 – 72 phút)
Sử dụng Glutaraldehyde ≥ 2%, như là chất khử khuẩn mức độ cao
Sử dụng Ortho-phathaladehyde (OPA) 0,05%.
Hydrogen peroxide 7,5% (sẽ có thể làm ăn mòn DC bằng Cu, Zin và Brass) G.Peracetic acide, nồng độ thay đổi nhưng loại 0,2% có khả năng diệt khuẩn cao và diệt được bào tử. Phải ngâm ngập DC ở nhiệt độ 50 oC – 56 oC
Hydrogen peroxide 7,35% và peracetic acide 0,23%, hydrogen peroxide và peracetic acide còng có thể làm ăn mòn DC bằng kim loại.
Phương pháp Pasteurization ở nhiệt độ 70 oC trong vũng 30 phút được sử dụng sau khi DC đó được làm sạch với chất tẩy rửa
Hypochlorite, sử dụng duy nhất chlorine được tạo ra bằng cách điện phân muối có chứa > 650 -675 ppm nồng độ chlorine tự do (có khả năng ăn mòn DC kim loại).
Cồn Ethyl hoặc Isopropyl (70% – 90%)
Sodium hypochorite (5,25 – 6,15% trong chất tẩy rửa được pha theo tỷ lệ 1:500 có nồng độ chlorine tự do là 100ppm)
Dung dịch tẩy rửa có khả năng diệt khuẩn Phenolic (theo khuyến cáo của sản phẩm khi sử dụng)
Dung dịch tẩy rửa có khả năng diệt khuẩn Iodophor (theo khuyến cáo của sản phẩm khi sử dụng)
Dung dịch tẩy rửa có khả năng diệt khuẩn Amonium bậc 4 (theo khuyến cáo của sản phẩm khi sử dụng).
MR. Theo khuyến cáo của nhà sản xuất.
Không áp dụng
Xem phần bàn luận trong phương pháp điều trị bằng nước.
Thời gian tiếp xúc kéo dài khi ngâm dụng cụ với dung dịch khử khuẩn mức độ cao theo khuyến cáo của tổ chức có trách nhiệm (như FDA,…). 10 phút tiếp xúc không đủ cho việc khử khuẩn nhiều loại dụng cụ. Đặc biệt là những dụng cụ khó làm sạch bởi do có những nòng, ống, khe, kẽ hoặc những vùng chứa quá nhiều chất hữu cơ. 20 phút là thời gian tiếp xúc tối thiểu cần thiết để diệt được vi khuẩn lao người và lao không cho người với glutaraldehyde 2%. Một vài hóa chất khử khuẩn mức độ cao có thể làm giảm thời gian tiếp xúc với hóa chất (ví dụ như ortho-phathalaldehyde ở 20 oC trong vũng 12 phút).
Bởi vỡ do khả năng diệt khuẩn nhanh của hóa chất và khi khả năng diệt khuẩn tăng lên, thì thời gian tiếp xúc có thể giảm xuống (ví dụ như glutaraldehyde 2,5% ở nhiệt độ 35 oC thời gian là 5 phút. OPA 0,55% ở nhiệt độ 25 oC là 5 phút trong quy trình khử khuẩn DC nội soi)
Tất cả những dụng cụ cónòng, ống phải được ngâm ngập, rửa và đuổi khí tránh để lại chất hữu cơ bám và khí đọng lại trong lồing ống.
Khả năng tượng hợp của dụng cụ với các phương pháp khử khuẩn, tiệt khuẩn
Nồng độ chlorine tự do có sẵn 1000ppm (pha hypochlorie 5,25-6,15% theo tỷ lệ 1:50) có thể được sử dụng trong phòng thớ nghiệm vi sinh, và khi chế phẩm nuôi cấy hoặc chế phẩm vi sinh có chứa chlorin bị đổ ra ngoài. Dung dịch này có thể sẽ làm ăn mòn một vài bề mặt.
Phương pháp Pasteurization (dùng máy rửa) hoặc xử lý dụng cụ hụ hấp hoặc dụng cụ gây mờ) được chấp nhận như là phương pháp khử khuẩn mức độ cao cho những dụng cụ này. Hiện nay có một vài thách thức trong hiệu quả của phương pháp này ở một số đơn vị.
Phải giữ cho nhiệt độ ổn định trong suốt quá trình khử khuẩn, tiệt khuẩn.
Không được để chung nhiệt kế miệng và trực tràng trong bất kỳ giai đoạn xử lý nào.
Tất cả các quy trình hướng dẫn cần được luật hóa theo quy định của những tổ chức đo lường chất lượng của quốc gia.
Bảng 2 : Phân loại mức độ và hóa chất khử khuẩn
Phụ lục 2
Bảng 3: đánh giá mức độ diệt khuẩn của dung dịch KK
|
hất KK |
|
|
Tácdụng diệt khuẩn |
||
|
ào tử |
Vi khuẩn lao |
Vi khuẩn khác |
Siêu vi E NE |
||
|
Glutaraldehyde 2% (5phút – 3giờ) |
Tốt 3 giờ |
Tốt* 20 phút |
Tốt 5-10 phút |
Tốt 5-10 phút |
Tốt 5-10 phút |
|
Acid Peracetic 0,2% –0,35% (5-10 phút ) |
Tốt
|
Tốt
|
Tốt
|
Tốt
|
Tốt
|
|
Alcohol 60%-70% |
|
|
|
|
|
|
(ethanol hoặc isopropanol) (1-10 phút ) |
Không |
Tốt
|
Tốt
|
Tốt
|
Trung bình |
|
Hợp chất Peroxygen 3%-6% (20 phút ) |
Thay đổi |
Thay đổi |
Tốt
|
Tốt
|
Thay đổi |
|
Chlorine 0,5%- 1.0% (10 – 60 phút) |
Tốt
|
Tốt
|
Tốt
|
Tốt
|
Tốt
|
|
Phenoclic 1%-2%** |
Không |
TB – tốt |
Tốt
|
Trung bình |
Kém |
|
Hợp chất Ammonia |
|
|
|
|
|
|
bậc 4 0,1%-0,5%*** |
Không |
Thay đổi |
Trung bình |
Trung bình |
Kém |
* Tácdụng kém với trực khuẩn lao E = có vỏ
** Có khả năng gây độc, không sử dụng trong khoa sơ sinh NE = không
*** Có khả năng tẩy rửa tốt, nhưng khử khuẩn kém
Bảng 4: tính chất dung dịch khử khuẩn
|
Chất KK |
Tính chất khác |
|
||
|
Ổn định |
Không bị bất hoạt bởi chất hữu cơ |
Ăn mòn/ phá hủy kim loại |
Kích thích/ tăng tính nhậy cảm |
|
|
Glutaraldehyde 2% (5phút – 3giờ) |
TB (14 – 28 ngày) |
Không (Cố định )** |
Không
|
Có***
|
|
Acid Peracetic 0,2% –0,35% (5-10 phút ) |
Không ( |
Không
|
Không đáng kể
|
Không đáng kể |
|
Alcohol 60%-70% (ethanol hoặc isopropanol) (1-10 phút ) |
Có (đóng thùng kín) |
Có (Cố định )** |
Không đáng kể (ảnh hưởng chất gắn các kớnh trong ống NS) |
Không
|
|
Hợp chất Peroxygen 3%-6% (20 phút ) |
TB (7ngày ) |
Có
|
Không đáng kể
|
Không
|
|
Chlorine 0,5%1.0% (10 – 60 phút) |
Không ( |
Có
|
Có
|
Có****
|
|
Phenoclic 1%-2%** |
Có |
Không
|
Không đáng kể
|
Có
|
|
Hợp chất Ammonia bậc 4 0,1%-0,5%*** |
Có |
Có |
Không
|
Không
|
Dùng găng khi tiếp xúc với chất KK** Xuyên thấu kém *** Mức độ tác dụng phụ nhiều **** Kích thích đường hô hấp
Bảng 5: Tiêu chí chọn hóa chất khử khuẩn
ĐẶC TÍNH CỦA MỘT CHẤT KHỬ KHUẨN LÝ TƯỞNG
Phải có phổ kháng khuẩn rộng
Tác dụng nhanh
Không bị tác dụng của các yếu tố môi trường
Không độc
Không tác hại tới các DC kim loại còng như bằng cao su, nhựa 6.Hiệu quả kéo dài trên bề mặt các DC được xử lý.
Dễ dàng sử dụng
Không mùi hoặc có mùi dễ chịu
Kinh tế
Có khả năng pha loãng
Có nồng độ ổn định kể cả khi pha loãng để sử dụng.
Có khả năng làm sạch tốt
Phụ lục 3
Tính năng tác dụng một số hoá chất khử khuẩn thường được sử dụng lcohol (cồn):
Thành phần hóa học:
Có chứa nhôm -OH (Hydroxyl).
Loại alcohol: thường sử dụng nhất là Ethanol (hay Ethyl Alcohol, hay cồn
Ethylic) và Iso-propanol (hay cồn Iso-propylic)
Nồng độ alcohol: thường sử dụng từ 60% đến 90%
Tác dụng:
Cơ chế tác dụng là làm đông vón protein của vi sinh vật
Nước đóng vai trò quan trọng trong quá trình này, do vậy không bao giờ dựng cồn nguyên chất mà thường dựng hỗn hợp với nước
Diệt được các vi khuẩn, vi rút, nấm, nhưng không diệt được nha bào
Công dụng:
Thường dùng để KK nhiệt kế dùng đường miệng và đường hậu môn, ống
nghe, panh kéo, ống nội soi mềm…
Ngoài ra còn dung để sát khuẩn da, tay và sát khuẩn bề mặt một số thiết bị và DC, còng như một số bề mặt cứng
Không dùng để TKDC do không diệt được nha bào
Ưu điểm:
Giá thành thấp
Không để lại chất tồn dư trên DC
Không mùi độc hại
Không nhuộm màu DC
Nhược điểm:
Không diệt được nha bào và một số loại vi rút, nấm
Làm thóai hóa nhựa và cao su
Dễ cháy
Bay hơi rất nhanh
Chlor và các hợp chất chứa chlor:
Thành phần hóa học:
Các hợp chất có Chlor được sử dụng phổ biến nhất là muối Hypochlorite của natri và canxi, còn gọi là thuốc tẩy hay nước Javel.
Kế đến là Chloramine B, Chloramine T, Chlorine Diocide và các muối Natri Dichloro Isocyanurate, NaDCC hay Natri Troclosene (Presept). Đây là các hợp chất có tác dụng kéo dài hơn nước Javel do giữ được Chlor lâu hơn.
Tác dụng:
Hoạt chất có tác dụng chủ yếu của các hợp chất chứa Chlor là Axit Hypoclorơ (HClO) ở dạng không phân ly. Hoạt chất này sẽ bền vững hơn ở các chế phẩm chứa Chlor có pH axit, do vậy các chế phẩm Chlor có pH càng thấp (càng axit) thì tác dụng diệt khuẩn càng mạnh. Chẳng hạn, Natri Dichloro Isocyanurate (NaDCC) sẽ có tác dụng mạnh hơn hẳn so với dung dịch Javel có cùng hàm lượng Clo do hai nguyên nhân: Do Javel có bản chất kiềm còn NaDCC có bản chất axit; hơn nữa với NaDCC, chỉ có 50% lượng Chlor sẵn có nằm ở dạng tự do(HClO và OCl-), phần còn lại là nằm ở dạng hợp chất (monochloroisocyanurate và dichloroisocyanurate).
Cơ chế tác dụng chưa được lý giải đầy đủ. Có thể là do làm oxy hóa enzyme và amino acid của vi khuẩn, ức chế tổng hợp protein, giảm trao đổi chất…
Diệt được các vi khuẩn, vi rút, nấm, nhưng không diệt được nha bào. Có tác dụng KK mức độ trung bình.
Công dụng:
Được sử dụng rộng rãi để KK một số DC, các bề mặt, sàn nhà, tường nhà, KK và tẩy trắng đồ vải..Một số chế phẩm khác dùng để xử lý nguồn nước
Có tác dụng khác nhau ở các nồng độ và cách sử dụng khác nhau, do vậy cần sử dụng theo hướng dẫn của nhà sản xuất.
Ưu điểm:
Giá thành không cao
Tác dụng nhanh
Không bị ảnh hưởng bởi độ cứng của nước
Có thể sử dụng cho nhiều mục đích khác nhau
Dễ rửa sạch, không để lại chất tồn dư gây kích ứng
Nhược điểm:
Cần sử dụng đúng nồng độ
Dễ bị bất hoạt bởi các chất hữu cơ (ngoại trừ các chế phẩm giải phóng từ từ như NaDCC)
Dễ bị thoái hóa bởi ánh sáng và nhiệt độ trong quá trình bảo quản
Ăn mòn đối với một số kim loại
Thời gian diệt khuẩn nhiều khi không được định rõ
Không có biện pháp giúp xác định chính xác nồng độ hoạt chất
Không bền, nhất là khi ở dạng dung dịch
Glutaraldehyde:
Thành phần hóa học:
Công thức hóa học khi ở dạng dung dịch nồng độ hoạt chất giải phóng 2%-2,5%
Tác dụng:
Cơ chế tác dụng là do alkyl hóa nhóm sulfhydryl, hydroxyl, carboxyl và amino của vi sinh vật, làm biến đổi RNA, DNA và quá trình tổng hợp protein
Dung dịch nước có pH axit và ở trạng thỏi này thường không diệt được bào tử. Chỉ khi được hoạt hóa bởi tác nhân kiềm hóa để có pH từ 7,5 đến 8,5 (thường gọi là lọ hoạt hóa), dung dịch mới diệt tốt nha bào. Ở pH này, dung dịch còng ít ăn mòn DC hơn là ở pH axit.
Công dụng:
Được sử dụng rộng rãi từ những năm 1960 làm chất KK mức độ cao và TK các DC nội soi, các dây máy thở, mặt nạ gây mê và rất nhiều DC kim loại, nhựa, cao su, thủy tinh khác.
Thời gian KK mức độ cao là 20 phút và TK là 10 giờ ở nhiệt độ phòng
Ưu điểm:
Tác dụng diệt khuẩn mạnh, phổ rộng
Không bị bất hoạt bởi chất hữu cơ
Không ăn mòn nếu ở dạng kiềm
Bảo vệ ống nội soi nếu chế phẩm không chứa chất hoạt động bề mặt (surfactant).
Nhược điểm:
Đó có hiện tượng đề kháng với một số Mycobacteria
Hơi dung dịch kích ứng, nên thông khí phòng thường xuyên để bảo đảm 7-15 thông khí/giờ
Dạng axit có thể gây ăn mòn
Hại cho ống nội soi nếu chế phẩm có chứa surfactant
Ortho-phthalaldehyde (opa):
Thành phần hóa học:
Công thức là C6H4(CHO)2 hay 1,2-benzenedicarboxaldehyde. Dung dịch 0.55% OPA màu xanh dương, trong suốt, pH 7.5.
Tác dụng:
Cơ chế tác dụng là do alkyl hóa nhóm sulfhydryl, hydroxyl, carboxyl và amino của vi sinh vật, làm biến đổi RNA, DNA và quá trình tổng hợp protein.
KK mức độ cao trong 5 phút ở nhiệt độ phòng. Có tác dụng nhanh và mạnh với các chủng vi khuẩn, vi rút, đặc biệt diệt cả các chủng vi khuẩn Mycobacteria đó kháng lại với Glutaraldehyde.
Công dụng:
Dùng thay thế Glutaraldehyde làm chất KK mức độ cao các DC nội soi, các dây máy thở, mặt nạ gây mờ và rất nhiều DC kim loại, nhựa, cao su, thủy tinh khác.
Ưu điểm:
Thời gian KK mức độ cao nhanh nhất (5 phút)
Tương hợp với nhiều loại chất liệu khác nhau
Không bị bất hoạt bởi chất hữu cơ
Rất ít độc do ít bay hơi
Bị bất hoạt bởi chất hữu cơ
Bị bất hoạt bởi chất hữu cơ.
Nhược điểm:
Có thể làm bắt mầu với ống soi, khay ngâm, da…, do OPA có thể tương tác với protein còn sút lại. Đây còng là dấu hiệu để các nhà quản lý nhận ra là quá trình làm sạch chưa được kỹ lưỡng, cần phải cải tiến.
Peracetic axit:
Thành phần hóa học:
Công thức là CH3CO3H, còn gọi là axit peracetic hay axit peroxyacetic hay PPA
Tác dụng:
Cơ chế tác dụng chưa rõ ràng, có thể giống các chất oxy hóa.
Diệt khuẩn mạnh, phổ rộng, bao gồm cả nha bào
Được sử dụng ở nhiều nồng độ khác nhau, dùng riêng hay phối hợp với các chất khác như Hydrogen Peroxide
Công dụng:
Dùng để KK mức độ cao hay TK các DC nội soi, các DC phẫu thuật, nha khoa, các dây máy thở, mặt nạ gây mê và rất nhiều DC kim loại, nhựa, cao su, thủy tinh khác. Có thể dùng ngâm hay dùng máy.
Ưu điểm:
Phổ diệt khuẩn rộng. Diệt nha bào trong thời gian tương đối ngắn
Ít độc
Tương hợp nhiều loại chất liệu khác nhau
Nhược điểm:
Dung dịch kém bền. Thời gian sử dụng của dung dịch rất ngắn
Gây ăn mòn DC, đặc biệt là đồng, thép, sắt…
Giá thành khá cao
Hydrogen peroxide:
Thành phần hóa học:
Công thức là H2O2
Tác dụng:
Cơ chế tác dụng là tạo ra gốc tự do Hydroxyl (OH-), tấn công vào màng lipid của vi khuẩn, DNA và những thành phần khác của tế bào
Diệt khuẩn mạnh, phổ rộng, bao gồm cả vi khuẩn, vi rút, nấm và cả nha bào
Có thể dùng riêng với nồng độ từ 6%-25% (hay dùng nhất là 7,5%), hoặc dùng kết hợp với axit Peracetic.
Công dụng:
Dùng để KK mức độ cao hay TK các DC nội soi ở nồng độ 7,5%.
Ưu điểm:
Rất bền, đặc biệt là khi bảo quản trong thùng tối
Nhược điểm:
Có một số trường hợp có ảnh hưởng đến hình thức và chức năng ống nội soi
Iodophors:
Thành phần hóa học:
Là các hợp chất hữu cơ có chứa Iốt, kết hợp của Iốt và một chất mang hữu cơ hay chất hòa tan, giúp giải phúng Iốt dần dần
Thường dựng nhất là Povidone Iodine
Tác dụng:
Cơ chế tác dụng là tấn công màng tế bào, phá vỡ cấu trúc và tổng hợp protein và axit nucleic
Diệt được các vi khuẩn kể cả trực khuẩn lao,vi rút, nhưng cần thời gian dài hơn để diệt một số nấm và nha bào. Các chế phẩm sẵn có trên thị trường thường không có chỉ định diệt nha bào
Công dụng:
FDA chưa phê duyệt hợp chất có Iốt nào làm chất KK mức độ cao hay TK
Phù hợp nhất là để sát trùng da. Ngoài ra dùng để KK lọ cấy máu và các thiết bị y tế như nhiệt kế, ống nội soi…
Ưu điểm:
Ít độc, ít kích ứng, nhưng đôi khi có gây dị ứng
Tác dụng nhanh khi ở đúng nồng độ
Nhược điểm:
Có thể nhuộm màu DC
Dễ bị bất hoạt bởi protein và các chất hữu cơ khác
Không bền với nhiệt, ánh sáng và nước cứng
Ăn mòn
Phải pha loãng (khi cần) theo đúng chỉ dẫn của nhà sản xuất
Không dùng cho catheter bằng silicon vỡ có thể làm hỏng ống silicon
Phenolics (ác dẫn chất phenol)
Thành phần hóa học:
Các dẫn chất của Phenol được tạo thành khi thay nguyên tử H của vòng thơm
Bằng các gốc hữu cơ như alkyl, phenyl, benzyl hay halogen. Phổ biến nhất là hai dẫn chất Ortho-phenyl phenol và Ortho-phenyl-parachloro-phenol..
Tác dụng:
Cơ chế tác dụng là phá hủy tế bào và làm kết tủa protein của vi sinh vật
Nhìn chung diệt được các vi khuẩn, vi rút, trực khuẩn lao (ở một số nồng độ nhất định), nhưng không diệt được nha bào, tuy nhiên kết quả các nghiên cứu không đồng nhất. Đây là chất KK mức độ thấp.
Công dụng:
Thường dùng để lau chùi, vệ sinh môi trường như sàn nhà, tường, giường bệnh, tay nắm, các bề mặt phòng thí nghiệm.
Dùng để KK mức độ thấp một số DC không thiết yếu
Không được FDA công nhận là chất TK hay KK mức độ cao, tuy nhiên đôi khi được dùng để khử nhiễm các DC thiết yếu và bán thiết yếu trước khi đem đi KK mức độ cao hay TK
Ưu điểm:
Giá thành thấp
Không ăn mòn
Nhược điểm:
Có thể tạo vết nứt, nhuộm màu, làm mềm một số DC nhựa, cao su
Bị bất hoạt bởi chất hữu cơ
Thường khá độc
Mùi không dễ chịu
Có thể bị hấp thu vào các DC nhựa, cao su xốp
Formaldehyde:
Thành phần hóa học:
Công thức là HCHO, thường gọi là Formol. Dung dịch nước chứa 37% gọi là Formalin
Tác dụng:
Tiêu diệt vi sinh vật bằng cách alkyl hóa amino và nhôm sulhydrate của protein.
Ở nồng độ phù hợp, có phổ khuẩn rộng, diệt được cả nha bào
Công dụng:
Mặc dù có thể sử dụng để làm chất KK mức độ cao hay chất TK, nhưng rất ít được sử dụng ngày nay do khí kích ứng, có khả năng gây ung thư.
Ưu điểm:
Phổ diệt khuẩn rộng, bao gồm cả nha bào
Giá thành thấp
Không ăn mòn
Nhược điểm:
Khí trong, không màu nên khó nhìn thấy
Mùi cay, kích ứng
Có thể gây ung thư, đột biến gen
Quaternary ammonium compounds (hợp chất amoni bậc 4):
Thành phần hóa học:
Đây là tên chung cho các chất có chứa nguyên tử ni tơ N, kết hợp với 4 gốc hữu cơ khác nhau. Loại thường dựng trong y tế như: alkyl dimethyl benzyl amoni clorua, alkyl didecyl dimethyl amoni clorua và dialkyl dimethyl amoni clorua.
Tác dụng:
Cơ chế tác dụng là bất hoạt các enzyme sinh năng lượng, đông vón protein và phá hủy màng tế bào của vi sinh vật
Nhìn chung diệt được các vi khuẩn, vi rút thân dầu (có vỏ bọc), nấm, nhưng không diệt được trực khuẩn lao, vi rút than nước (không có vỏ) và nha bào. Đây là chất KK mức độ thấp.
Công dụng:
Thường dùng để lau chùi, vệ sinh môi trường thông thường như sàn nhà, tường, đồ đạc. Một số ít chế phẩm dùng để KK cho các DC y tế không thiết yếu như ống nghe, huyết áp kế…
Ưu điểm:
Gần như không độc
Không kích ứng
Không mùi
Giá thành thấp
Chất tẩy rửa chất hữu cơ tốt
Nhược điểm:
Hiệu quả giảm mạnh bởi xà phòng và các chất tẩy rửa khác, độ cứng của nước, chất hữu cơ và các chất dịch chứa nhiều protein.
Nếu dùng để lau bề mặt cứng bằng vải bông thì các sợi vải sẽ hấp thụ và làm giảm đáng kể tác dụng kháng khuẩn
Phải thay dung dịch thường xuyên
Phải pha loãng đúng cách
Tác dụng diệt khuẩn yếu, kìm khuẩn nhiều hơn là KK
Phụ lục 4 các phương pháp tiệt khuẩn
Nhiều phương pháp TK được sử dụng, như hấp bằng hơi nước áp lực cao, hấp khô, kết hợp hấp hơi nước và formaldehyde ở nhiệt độ thấp, TK bằng ethylene oxide và TK bằng hydrogen peroxide công nghệ plasma.
Trong bệnh viện, khuyến cáo được sử dụng nhiều nhất là hấp ướt áp lực cao cho các DC chịu nhiệt và TK nhiệt độ thấp bằng hydroxyl peroxide công nghệ plasma cho DC không chịu nhiệt.
Hấp ướt (steam sterilization)
Đây là phương pháp thông thường, thích hợp và được sử dụng rộng rãi nhất để tiệt khuẩn cho tất cả các DC xâm lấn chịu được nhiệt và độ ẩm. Phương pháp này tin cậy, không độc, rẻ tiền, nhanh chóng diệt được các tác nhân gây bệnh, bao gồm cả bào tử, ít tốn thời gian và hơi nước có thể xuyên qua vải bọc, giấy gói, thùng kim loại đóng gói DC. Tuy nhiên, phương pháp này có thể làm ảnh hỏng một số DC như làm ăn mòn và giảm tính chính xác của các DC vi phẫu và cháy đèn của đèn soi tay cầm trong nha khoa. Giảm khả năng chiếu sáng của đèn trên lưỡi đèn soi thanh quản, và nhanh hỏng khuôn bó bột.
Phương pháp được thực hiện bởi các máy hấp và sử dụng hơi nước bão hòa dưới áp lực. Mỗi một loại DC sẽ có những yêu cầu về thời gian hấp khác nhau, và ở mỗi chu trình hấp khác nhau những thông số còng khác nhau. Các thông số thường sử dụng để theo dõ iquá trình TK là: hơi nước, thời gian, áp suất và nhiệt độ hấp. Hơi nước lý tưởng cho TK là hơi nước bão hòa khô đó được làm ướt (làm giảm khô còn>97%), với một áp lực cao nhằm tiêu diệt nhanh chúng tác nhân gây bệnh. Chu trình chuyên biệt cho hấp hơi nước bảo đảm tiêu diệt được tất cả các tác nhân và bào tử vi khuẩn là: thời gian tối thiểu cho hấp ướt ở 1210 C (2500F) và được đóng gói tùy thuộc vào loại dụng cụ, phương pháp đóng gói, với một số DC đóng gói lớn thời gian có thể 30 phút trong suốt thời gian đạt nhiệt độ tiệt khuẩn (ở lồi hấp có trọng lực hoặc 1320 C trong 4 phút ở lồi hấp có hút chân không). Tuy nhiên thời gian của các chu trình hấp thay đổi theo tùy loại DC, vật liệu DC (như kim loại, cao su, nhựa, sinh học,…) và loại vật liệu đóng gói DC khi hấp.
Một loại hấp TK hơi nước khác được gọi là hấp với những chu trình thiết kế áp lực đưa vào đều đặn và bằng nhau cho hấp ướt ở 132oC – 135o C trong vũng 3 phút – 4 phút với những DC có lỗ và DC dạng ống.
Tất cả các chu trình hấp ướt đều phải được theo dõi bởi những thông số cơ học, hóa học và sinh học.
Hấp khô (dry heat)
Được sử dụng để tiệt trùng duy nhất cho những DC không có nguy cơ bị hỏng, các ống chích thủy tinh dùng lại, các loại thuốc mỡ hoặc dầu, DC sắc nhọn. Sử dụng một nồi hấp khô (hot air oven) có quạt hoặc hệ thống dẫn để bảo đảm sự phân phối đều khắp của hơi nóng. Thời gian là 1600 C (3200F) trong 2 giờ hoặc 1700 C (3400F) trong 1 giờ và 1500C (3000F) trong 150 phút (2 giờ 30 phút). Phương pháp này rẻ tiền, không độc hại môi trường, dễ dàng lắp đặt, tuy nhiên làm hỏng DC, nhất là DC kim loại, cao su và thời gian dài. Hiện nay không được khuyến cáo sử dụng trong bệnh viện.
Tiệt khuẩn nhiệt độ thấp với hydrogen peroxide công nghệ plasma tk công nghệ plasma (kết hợp hơi và plasma hydrogen peroxide)
Tiệt khuẩn các thiết bị y khoa bằng cách khuyếch tán hydrogen peroxide vào buồng và sau đó “kích hoạt” các phân tử hydrogen peroxide thành dạng plasma. Sử dụng kết hợp hơi và plasma hydrogen peroxide TK an toàn và nhanh các DC và vật liệu y khoa mà không để lại dư lượng độc hại. Sản phẩm cuối là oxy và nước nên rất an toàn cho người sử dụng và môi trường. Tất cả các giai đoạn của chu trình TK, kể cả giai đoạn plasma, vận hành trong một môi trường khô ở nhiệt độ thấp, và do đó chu trình không làm hỏng các DC nhạy cảm với nhiệt và độ ẩm. Phương pháp này cung cấp mức bảo đảm TK (SAL) là 10 , theo định nghĩa tiêu chuẩn quốc tế. Thời gian TK từ 28 đến 75 phút tùy loại DC và thế hệ máy. Thích hợp để TK các DC nội soi và vi phẫu trong các chuyên khoa khác nhau: phẫu thuật tổng quát, phẫu thuật tim, thần kinh, mắt, tai mũi họng, răng hàm mặt, chấn thương chỉnh hình, sản nhi….
Tiệt khuẩn bằng ethylene oxide
Phương pháp này tương hợp với nhiều loại DC, khả năng thẩm thấu cao, nhiệt độ thấp ở 370 C trong 5 giờ, 550 C trong 3 giờ tiếp xúc, không làm hỏng DC, thích hợp cả với những DC có lòng ống dài, kích thước nhỏ. Hơi ethylene oxide độc, có khả năng gây ung thư và có thể gây cháy nổ, tốn thời gian thực hiện vỡ sự nạp khí và thoát khí lâu, chu kỳ lên tới 12 giờ. Nhược điểm là thời gian TK lâu, có thể thải ra khí CO và bắt buộc phải có bộ phận xử lý khí thải để khí thải cuối cùng không độc hại cho môi trường và người sử dụng. Người sử dụng còng phải được kiểm tra sức khỏe định kỳ. Hiện nay với sự cải tiến của lồi hấp mới đó khắc phục phần nào nhược điểm của lồi hấp này.
Bảng 7: Thời gian tối thiểu cho một chu trình hấp tiệt khuẩn ở những điều kiện khác nhau:
|
Loại tiệt khuẩn |
Dụng cụ |
thời gian dụng cụ tiếp xúc ở nhiệt độ 250oF (121oC) |
thời gian dụng cụ tiếp xúc ở nhiệt độ 270oF (132oC) |
Thời gian làm khô |
|
Hút theo nguyên tắc trọng lực |
Dụng cụ được đóng gói |
30 phút |
15 phút |
15 – 30 phút |
|
|
DC đóng gói bằng vải |
30 phút |
25 phút |
15 phút |
|
|
Đồ dùng cho NB được đóng gói |
30 phút |
15 phút |
15 – 30 phút |
|
Đổi khí bằng hút chân không |
Dụng cụ được đóng gói |
|
4 phút |
20 – 30 phút |
|
|
Dụng cụ đóng gói bằng vải |
|
4 phút |
5 – 20 phút |
|
|
Đồ dùng cho NB được đóng gói |
|
4 phút |
20 phút |
Bảng 8: những ví dụ về thông số cho thời gian tối thiểu khi tiếp xúc với nhiệt độ hấp tiệt khuẩn hơi nước
|
Loại tiệt khuẩn |
Loại DC được chất trong lồi |
Nhiệt độ |
Thời gian |
|
Tiệt khuẩn theo nguyên tắc trọng lực |
Duy nhất cho những DC khôngcó nhiều lỗ (dụng cụ kim loại, khôngnòng) |
132oC (270oF F) |
3 phút |
|
|
Cho những DC khôngcó nhiều lỗ và có nhiều lỗ (ví dụ như DC bằng cao su hoặc bằng nhựa với các nòng, ống) có thể cùng hấp chung với nhau. |
132oC (270oF ) |
10 phút |
|
Tiệt khuẩn hơi nước, hút chân không |
Duy nhất cho những DC khôngcó nhiều lỗ (dụng cụ kim loại, không nòng) |
132oC (270oF) |
3 phút |
|
|
Cho những DC khôngcó nhiều lỗ và có nhiều lỗ (ví dụ như DC bằng cao su hoặc bằng nhựa với các nòng, ống) có thể cùng hấp chung với nhau. |
132oC (270oF) |
4 phút |
|
Tiệt khuẩn nhanh bằng hơi nước kết hợp với áp lực |
Cho những DC không có nhiều lỗ hoặc có lỗ và không có lỗ có thể hấp chung với nhau. |
132oC (270oF)
Theo khuyến cáo của nhà sản xuất |
4 phút |
Phụ lục 5 :tổ chức đơn vị tiệt khuẩn trung tâm
Nhiệm vụ của đơn vị tiệt khuẩn trung tâm
Làm sạch, KK và TK các DC tái sử dụng lại sau chăm sóc người bệnh tại các khoa phòng trong BV.
Cung cấp DC TK bảo đảm chất lượng cho các khoa phòng.
Bảo đảm an toàn cho người làm việc và môi trường bệnh viện
Các yêu cầu của đơn vị tiệt khuẩn trung tâm
Tất cả DC cần được TK tập trung tại đơn vị TKTT
NVYT làm tại Đơn vị TK trung tâm phải được huấn luyện chuyên ngành và có chứng chỉ được đào tạo trong lĩnh vực KK, TK từ các cơ sở huấn luyện có tư cách pháp nhân.
DC đóng gói theo từng chuyên khoa thống nhất chung cho toàn bệnh viện
Thiết kế đơn vị tiệt khuẩn trung tâm
Vị trí
Tùy theo nhu cầu, đặc điểm của mỗi BV và do thiết kế ban đầu dự tính mà đơn vị TKTT ở mỗi bệnh viện có thể có những mô hình khác nhau:
Với một bệnh viện quy mô quá lớn, nhiều trung tâm. Đơn vị TKTT có thể chia làm 2 khu vực:
1 ngay tại khu vực phẫu thuật
1 cho toàn thể các khoa phòng trong bệnh viện
Với một bệnh viện quy mô vừa và nhỏ, việc tập trung lại thành 1 Đơn vị TKTT chung cho cả khu vực phẫu thuật và các khoa phòng trong bệnh viện là hợp lý giúp kiểm soát chất lượng và tiết kiệm chi phí cho BV.
Thiết kế
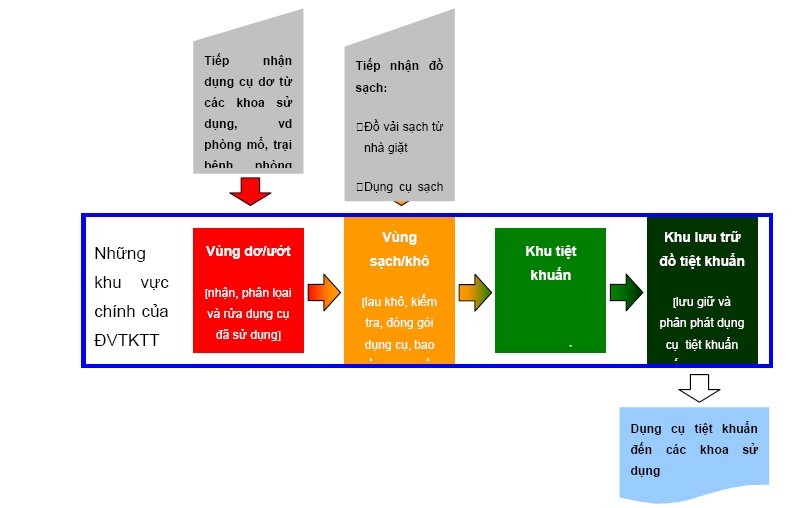
Khu vực xử lí trung tâm được chia thành những khu khác nhau như:
Khu vực bẩn/ướt dành cho việc tiếp nhận DC bẩn và rửa DC;
Khu vực sạch/khô dành cho việc đóng gói;
Khu vực TK: lồi hấp
Khu vực lưu trữ và phân phát DC TK.
Đường đi của quy trình nên một chiều: từ vùng bẩn đến vùng sạch (Sơ đồ 1 minh họa cấu trúc của một đơn vị TKTT).
Nhiệt độ lí tưởng của tất cả khu vực nên được duy trì từ 18°C đến 22°C, độ ẩm tương đối nên ở mức 35% đến 70% và luồng khí nên trực tiếp từ vùng sạch sang vùng bẩn.
Một số nguyên tắc khi thiết kế cụ thể các vùng
Đơn vị được thiết kế nhằm cho phép DC đi theo một chiều đúng với quy trình TK: tiếp nhận – kiểm tra – rửa/làm sạch/lau khô – đóng gói – TK – lưu trữ – phân phát;
Nên có sự ngăn cách hoàn toàn giữa khu vực bẩn/ướt và khu vực sạch/khô. Có thể ngăn cách bằng sử dụng máy giặt KK hai cửa, hay vách ngăn (tốt nhất là một phần kính để cho phép nhân viên có trách nhiệm quan sát dễ dàng) với một cửa sập để nhân viên làm ở khu vực ướt không thể đi trực tiếp vào khu vực đóng gói sạch;
Đồ bẩn và sạch cần có nơi tiếp nhận riêng: nơi tiếp nhận đồ sạch sẽ cung cấp cho kho hàng các DC mới, và nơi tiếp nhận đồ bẩn sẽ là nơi tất cả các DC được rửa, làm sạch và lau khô;
Khu vực đóng gói chính nên tiếp giáp khu vực rửa/làm sạch/lau khô để cho phép chuyển DC đó rửa và lau khô được dễ dàng;
Khu vực TK nên liền kề khu vực đóng gói: Nên có khoảng trống thích hợp ở lồi hấp để vận hành các xe đẩy trong quá trình bốc, dỡ DC. Cùng lúc đó, nó có thể giúp nhân viên làm trong khu vực đóng gói không bị ảnh hưởng bởi hơi nước tạo ra từ lồi hấp;
Kho lưu trữ đồ TK nên tách rời với khu đóng gói và khu TK;
Khu phân phát đồ TK nên liền kề với kho lưu trữ đồ TK;
Tạo môi trường làm việc dễ chịu, tốt nhất là có ánh sáng tự nhiên;
Tạo phương tiện dễ dàng cho nhân viên y tế làm việc (phòng thay đồ và phòng nghỉ/phòng ăn) riêng biệt ở cả hai khu vực bẩn và sạch.
Chức năng đơn vị tiệt khuẩn trung tâm
Đơn vị TKTT cung cấp các dịch vụ TK đó được kiểm soát cho toàn bệnh viện;
Mục đích của Đơn vị TKTT nhằm giới hạn các kĩ năng/trách nhiệm của NVYT trong việc cung ứng DC vô trùng (DC dùng một lần và DC tái xử lí) và để làm giảm thiểu nguy cơ sai sót;
Đơn vị TKTT nhận DC mới và đồ vải sạch từ kho lưu trữ và nhà giặt, và DC tái xử lí (ví dụ DC phẫu thuật) từ các khoa sử dụng. Việc tráng rửa ban đầu DC đó sử dụng sẽ được thực hiện tại khoa sử dụng trước khi gửi đến Đơn vị TKTT.
Đơn vị TKTT có trách nhiệm kiểm tra, rửa/lau chùi và KK, đóng gói, TK và lưu trữ tạm thời tất cả DC để dùng lại. Các DC mới cần TK trước khi sử dụng sẽ được để ở kho hàng trước khi đem đóng gói, hấp tiệt trùng và đưa vào kho lưu giữ đồ TK.
Phân luồng đường đi của công việc
Đường đi của dụng cụ
Đồ vải sạch (ví dụ drap và áo choàng phẫu thuật) từ kho đồ vải và các DC mới và vật liệu như gạc, vải cotton hay giấy gói từ kho của bệnh viện sẽ tiếp nhận tại điểm tiếp nhận riêng;
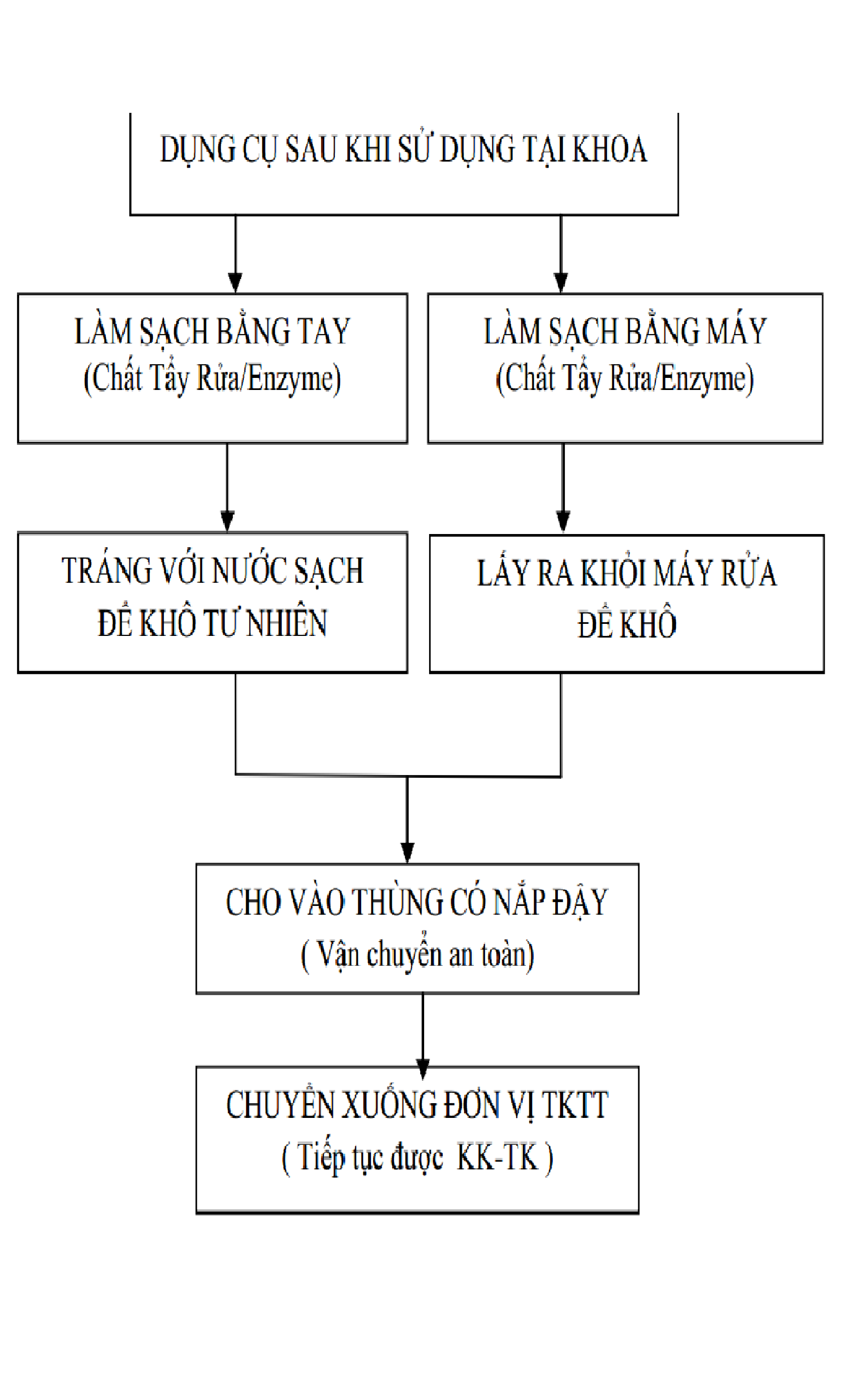
Các DC bẩn từ khoa phòng hay từ phòng mổ được tiếp nhận và kiểm tra ở nơi tiếp nhận của khu vực rửa để bảo đảm đủ bộ DC. DC hỏng được thay thế. Sau khi rửa, bộ DC đầy đủ sẽ được chuyển qua khu vực làm sạch, nơi DC sẽ được phân loại, ngâm chất KK, tráng và lau khô. Các ống, catheter và kim sử dụng lại phải được xịt nước trong nòng kỹ lưỡng. Sau đó chúng sẽ được chuyển qua khu đóng gói để đóng gói lại thành những khay hoàn chỉnh;
Gạc, gòn viên được làm ở khu gòn gạc, sau đó được đóng gói lại.
Hướng đi của nhân viên
Nhân viên làm việc trong khu vực sạch cần thay đồ trong phòng thay đồ trước khi vào khu làm việc;
Nhân viên làm việc trong khu vực làm sạch sử dụng phòng thay đồ riêng trước khi vào khu vực làm việc.
|
Sơ đồ 1: Đường đi và phân vùng của Đơn vị TKTT |
Phương tiện cho hoạt động của đơn vị tiệt khuẩn trung tâm
Phương tiện cho hoạt động của Đơn vị TKTT tùy thuộc vào hạng bệnh viện, số giường bệnh và kỹ thuật áp dụng trong bệnh viện – Các trang thiết bị cơ bản cần có bao gồm:
Khu vực bẩn/ướt:
Hệ thống bàn rửa DC bằng inox
Máy rửa siêu âm
Máy rửa KK
Máy rửa DC nội soi,
Máy rửa giường, xe vận chuyển,…
Khu vực sạch/khô:
Súng làm khô
Máy đóng gói
Tủ sấy khô DC.
Tủ ủ kiểm tra test vi sinh,
Khu vực tiệt khuẩn:
Lồi hấp ướt
Hệ thống TK nhiệt độ thấp
Khu vực lưu trữ và phân phát dụng cụ tiệt khuẩn.
Có hệ thống tủ, kệ chứa DC vô khuẩn, các tủ này nên bằng inox dễ dàng cho việc vệ sinh và không bị ăn mòn theo thời gian.
Các tủ, kệ phải được kê và sắp xếp sao cho các vi sinh vật không xâm nhập vào được các bộ DC.
Các DC sắp xếp theo nguyên tắc, DC mới để trong, DC hấp trước để bên
ngoài để luôn bảo đảm không quá hạn sử dụng.
Bảo đảm nhiệt độ và độ ẩm trong khu vực lưu trữ đúng theo quy định: 18°C đến 22°C, độ ẩm tương đối nên ở mức 40% -50% và luồng khí nên trực tiếp từ vùng sạch sang vùng bẩn.
Phụ lục 6
Bảng kiểm tra đánh giá tuân theo quy định về khử khuẩn, tiệt khuẩn trong các cơ sở khám bệnh, chữa bệnh
|
TT |
Nội dung |
Có |
Không |
Khôngápdụng |
|
1. |
Có hướng dẫn quy trình TK, bảo quản, vận chuyển DC tái sử dụng đúng tiêu chuẩn an toàn Kiểm tra hướng dẫn Kiểm tra thực hiện tại các khoa |
|
|
|
|
2. |
DC phương tiện xử lý đúng quy trình Kiểm tra quy trình Kiểm tra thực hành |
|
|
|
|
3. |
Nhân viên xử lý DC được tập huấn về KK, TK Kiểm tra hướng dẫn Kiểm tra thực hành |
|
|
|
|
4. |
Nhân viên chuyờn trách về KK, TK Kiểm tra hướng dẫn Kiểm tra thực hành |
|
|
|
|
5. |
Có đơn vị xử lý DC tập trung, có quy định về khử, TKDC thực hiện thống nhất toàn bệnh viện. Kiểm tra hướng dẫn Kiểm tra thực hiện tại các khoa |
|
|
|
|
6. |
Có sổ theo dỏi kiểm tra dung dịch KK mức độ cao hàng ngày, có giấy thử test. Kiểm tra hướng dẫn – Kiểm tra thực hành |
|
|
|
|
7. |
Có đủ phương tiện TK bảo đảm an toàn cho phẫu thuật Loại kỹ thuật TK (Nhiệt cao, thấp…) Phương tiện TK Quy trình TK Quy trình đánh giá chất lượng |
|
|
|
|
8. |
Có hướng dẫn và cung cấp đủ hóa chất KK bảo đảm an toàn cho toàn bệnh viện Kiểm tra hướng dẫn Kiểm tra thực hiện tại các khoa |
|
|
|
|
9. |
DC đó TK tại các khoa có chỉ thị đánh giá, còn thời hạn |
|
|
|
|
10. |
DC ngâm dung dịch KK đúng quy trình. DC ngập hoàn toàn trong dịch ngâm Bồn đựng dung dịch KK có nắp đậy kín |
|
|
|
|
11. |
DC đó TK được bảo vệ đúng cách, có tủ kệ riêng không có vết bụi bẩn nhìn, sờ thấy được . -Kiểm tra hướng dẫn Kiểm tra thực hiện tại các khoa |
|
|
|
|
12. |
Có nơi lưu giữ DC hết hạn sử dụng không để lẫn DC còn hạn trong tủ/kho sạch Kiểm tra thực tế |
|
|
|
|
13. |
Có nơi xử lý lưu giữ DC bẩn tại các khoa lâm sàng Kiểm tra hướng dẫn Kiểm tra thực hiện tại các khoa |
|
|
|
|
14. |
Các DC đựng chất bài tiết được giữ sạch (bồn tiểu, bô…) Khôngcó chỗ bẩn nhìn, sờ thấy được Khôngcó mùi hôi |
|
|
|
|
15. |
Phòng để đồ vải sạch, gọn gàng, không ẩm mốc có giá kệ đựng đồ vải sạch. Không để lẫn đồ vải sạch, bẩn Cửa thông gió không bụi, không có đồ vật che chắn Không có chuột, gián, mùi hôi |
|
|
|
|
16. |
Đồ vải được bảo quản đúng cách, kín, có hướng dẫn quy trình xử lý Kiểm tra hướng dẫn Kiểm tra thực hành tại các khoa, khoa KSNK |
|
|
|
Phụ lục 7 quy trình hướng dẫn xử lý dụng cụ chung
Quy trình xử lý dụng cụ tại khoa lâm sàng
Dụng cụ chịu nhiệt tại các khoa sau sử dụng:
Xử lý tại khoa dc sau khi sử dụng:
Xử lý dụng cụ tại đơn vị tktt
Chú ý:
Phải kiểm tra chất lượng hóa chất KK mức độ cao bằng các test thử.
DC sau xử lý, sáng ngày sau sử dụng vẫn phải làm lại bước KK như trên trong trường hợp ngâm hóa chất KK bậc cao.
Bảo quản DC tránh tỏi nhiễm
Tài liệu tham khảo
Việt nam
Luật Khám bệnh chữa bệnh (2010) : Điều 62, Khoản 1, Điểm a quy định : Khử trùng các thiết bị y tế, môi trường và xử lý chất thải tại cơ sở KBCB
BYT (2009);Thông tư 18/2009/TT-BYT của Bộ trưởng Bộ Y Tế về việc “Hướng dẫn tổ chức thực hiện công tác kiểm soát nhiễm khuẩn trong các cơ sở khám bệnh, chữa bệnh”
BYT (2008), Đánh giá thực trạng triển khai công tác Kiểm soát nhiễm khuẩn tại các bệnh viện trờn toàn quốc. Hội nghị Kiểm soỏt Nhiễm Khuẩn 2008.
Nước ngoài
Spach DH, et al. Ann Intern Med 1993;118:117-28; Medline từ 1966-1992
Rutala WA, Weber DJ. CJD: Recommendations for disinfection and sterilization. Clin Inf Dis 2001;32:1348
Rutala WA, Weber DJ. New disinfection and sterilization methods. Emerg Inf Dis 2001;7:348
Rutala WA, Weber DJ, HICPAC. CDC guideline for disinfection and sterilization in healthcare facilities. In press.
RutalaWA. APIC guideline for selection and use of disinfectants. Am J Infect Control 1996;24:313
William A. Rutala; David J. Weber. Disinfection and Sterilization. Mayhall, C. Glen (2004): p1474.
CDC. Guideline for Disinfection and Sterilization in Healthcare Facilities, 2008,