Định nghĩa
Nhiễm trùng là sự xâm nhập của vi sinh vật vào cơ thể và sự đáp ứng của cơ thể đối với thương tổn do vi sinh vật gây nên (vi sinh vật có thể là: vi khuẩn, siêu vi khuẩn hoặc ký sinh trùng).
Nhiễm trùng ngoại khoa là biến chứng thường xảy ra sau chấn thương kín, vết thương hoặc sau khi phẫu thuật. Khác với nhiễm trùng nội khoa, ở đây thường có một ổ thuận lợi cho nhiễm trùng như: một phần cơ thể bị giập nát, các tổ chức hoại tử, vết mổ nhiễm trùng thứ phát… thường đòi hỏi phải can thiệp ngoại khoa để giải thoát mủ hoặc loại bỏ mô hoại tử; còn nhiễm trùng nội khoa thường không có hoặc có rất ít mô hoại tử nhưng lại có biểu hiện toàn thân nhiều hơn.
Diễn biến của một nhiễm trùng ngoại khoa
Bệnh cảnh của một nhiễm trùng ngoại khoa rất khác nhau tuỳ thuộc vào đặc điểm của vi sinh vật, nguyên nhân gây ra, sức đề kháng của cơ thể người bệnh.
Ví dụ: Clostridium tetanie (gây bệnh uốn ván) sinh sôi trong mô cơ thể người bệnh, gây rất ít hoặc không có phản ứng tại chỗ nhưng lại tiết ra một ngoại độc tố (exotoxin) rất mạnh tác động lên tế bào thần kinh ở xa ổ nhiễm trùng; hoặc Salmonella typhi (gây sốt thương hàn) sinh sôi trong máu của người bệnh và gây ra triệu chứng toàn thân; Streptococcus (liên cầu khuẩn) qua vết thương da rất nhỏ như một vết xây xát hoặc chỗ đạp gai, thường xâm nhập vào hệ thống bạch mạch gây viêm bạch mạch cấp tính, viêm hạch bạch huyết cấp tính hoặc viêm tấy lan tỏa.
Nhiễm trùng ngoại khoa thường diễn biến qua 4 thời kỳ:
Thời kỳ nung bệnh là thời gian từ lúc vi khuẩn xâm nhập vào cơ thể đến khi bắt đầu có triệu chứng lâm sàng.
Thời kỳ khởi đầu với những triệu chứng sớm như đau nhức, sốt, đỏ.
Thời kỳ toàn phát: Nhiễm trùng xuất hiện với đầy đủ triệu chứng chính. Trong thời kỳ này có thể gặp các thể lâm sàng sau đây:
Ổ nhiễm trùng khu trú: áp-xe nóng và viêm tấy lan tỏa.
Ổ nhiễm trùng di chuyển: viêm bạch mạch cấp tính, viêm hạch bạch huyết cấp tính.
Nhiễm trùng toàn thân: nhiễm khuẩn huyết (septicemie), nhiễm khuẩn mủ huyết (septico–pyohemie) với những ổ mủ rải rác và định cư ở các cơ quan nội tạng.
Thời kỳ diễn biến và kết thúc: diễn ra theo 1 trong 3 khả năng
Diễn biến tốt: Nhiễm trùng được giải quyết nhưng cơ thể người bệnh suy sụp và có khả năng nhiễm trùng tái phát (ví dụ: nhọt ở mông).
Cơ thể được miễn nhiễm (như trong bệnh uốn ván) hoặc ở trong tình trạng dị ứng (do bị cảm ứng bởi vi khuẩn).
Diễn biến xấu: Có nhiều biến chứng nặng như nhiễm khuẩn huyết, nhiễm khuẩn mủ huyết… có thể dẫn đến tử vong.
Các thương tổn thường gặp
Áp-xe nóng
Định nghĩa
Áp-xe nóng là một ổ khu trú theo sau một viêm nhiễm cấp tính, như sau một chấn thương bị nhiễm trùng, mụn nhọt, vết mổ nhiễm trùng hoặc một viêm tấy.
Nguyên nhân
Áp-xe nóng được tạo ra bởi sự xâm nhập dưới da của những vi khuẩn làm mủ như tụ cầu khuẩn (Staphylococcus epidermidis) hoặc tụ cầu khuẩn vàng (Staphylococcus aureus), liên cầu khuẩn. Trong đó, tụ cầu khuẩn vàng là hay gặp nhất. Hiếm hơn như phế cầu, lậu cầu, trực khuẩn Coli, vi khuẩn kỵ khí (vi khuẩn yếm khí).
Triệu chứng lâm sàng
Áp-xe nóng tiến triển qua 2 giai đoạn
Giai đoạn lan tỏa: đau nhức, buốt ở một vùng cơ thể. Có dấu hiệu nhiễm trùng toàn thân như sốt cao, ớn lạnh, uể oải, nhức đầu… Khám có 4 triệu chứng cơ bản: Khối u hoặc vùng sượng cứng ở trung tâm và đóng bánh ở viền ngoài, sờ ngay khối u thấy nóng. Bề mặt khối u đỏ so với da xung quanh. Ấn ngay khối u rất đau. Khi điều dưỡng thăm khám và hỏi bệnh có thể phát hiện thấy một ngõ vào như một vết thương nhỏ, chỗ tiêm dưới da hoặc bắp thịt. Những dấu hiệu lan ra lằn đỏ hoặc viêm bạch mạch, viêm hạch bạch huyết cấp tính. Hỏi người bệnh có thể phát hiện những yếu tố thuận lợi cho bệnh phát sinh như tiểu đường, lao…
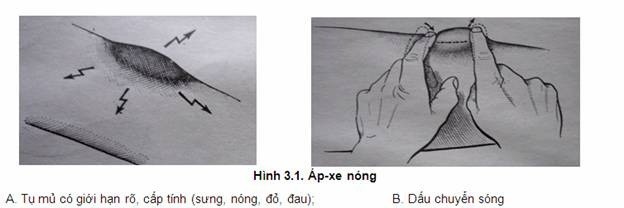
Giai đoạn tụ mủ (sau vài ngày): đau nhói, buốt mất đi, nhường chỗ cho cảm giác căng nhức theo nhịp đập của tim làm người bệnh mất ngủ. Dấu hiệu toàn thân nặng hơn: sốt dao động, thử máu bạch cầu tăng (tỷ lệ bạch cầu đa nhân trung tính tăng). Khối u đóng bánh ở viền ngoài bây giờ sờ thấy mềm hơn trung tâm có thể phát hiện dấu chuyển sóng (fluctuation): hai đầu ngón tay đặt cách nhau vài cm ở hai cực của ổ mủ, khi ấn bên này ngón tay bên kia bị xô đẩy (hình 3.1B).
Diễn biến của áp-xe nóng
Ở giai đoạn lan tỏa nếu điều trị kháng sinh có thể khỏi sau vài ngày.
Ở giai đoạn tụ mủ có 2 cách: nếu rạch áp-xe tháo mủ và dùng kháng sinh, vết rạch sẽ liền sẹo sau 5–7 ngày. Nếu không được mổ rạch tháo mủ, áp-xe có thể tự vỡ và rò mủ kéo dài, hoặc có thể gây những biến chứng tại chỗ như viêm bạch mạch cấp tính, viêm hạch mủ hay những biến chứng toàn thân như nhiễm khuẩn huyết, nhiễm khuẩn mủ huyết có thể đưa đến tử vong.
Chăm sóc
Điều dưỡng theo dõi nhiệt độ, nếu người bệnh sốt quá cao nên chườm mát và cho thuốc giảm nhiệt theo y lệnh, nên ghi nhiệt độ thành biểu đồ để theo dõi. Người bệnh rất đau, đây là đau thực thể, điều dưỡng đánh giá mức độ đau, tìm tư thế giảm đau, thực hiện thuốc giảm đau và theo dõi tác dụng thuốc. Để giảm đau cho người bệnh tư thế cũng rất quan trọng, tránh thăm khám thường xuyên, tránh đè cấn lên ổ áp-xe. Kháng sinh theo y lệnh, thực hiện kháng sinh đúng giờ, đúng liều và theo dõi diễn tiến của bệnh. Phụ giúp bác sĩ rạch ổ nhiễm trùng, khi rạch mủ nên có mẫu cấy giúp điều trị kháng sinh theo kháng sinh đồ. Giúp người bệnh tìm tư thế giảm đau sau rạch, tránh đè cấn hay băng quá chặt lên vùng vết thương.
Thay băng thực hiện ngày 2 lần hay có thể nhỏ giọt liên tục để rửa vết thương. Dẫn lưu cần được theo dõi số lượng, màu sắc, tính chất dịch thường xuyên. Trong khi thay băng điều dưỡng cần quan sát và nhận định tình trạng vết thương để giúp bác sĩ điều trị thích hợp. Vệ sinh sạch sẽ tránh lây nhiễm từ ngoài vào nhất là vùng da xung quanh. Cách ly tốt với những vết thương khác và những người bệnh xung quanh.
Áp-xe lạnh
Định nghĩa
Áp-xe lạnh là một ổ mủ hình thành chậm, thường chỉ có triệu chứng sưng, không có triệu chứng nóng,
đỏ và đau. Nguyên nhân thường do vi khuẩn lao, hiếm hơn có thể do nấm hoặc trực khuẩn thương hàn.
Triệu chứng lâm sàng
Triệu chứng tại chỗ: Áp-xe lạnh diễn biến qua 3 giai đoạn:
Giai đoạn đầu: Có một khối u nhỏ cứng di động không đau, không đỏ, không nóng,. Khối u này có thể tồn tại khá lâu trong nhiều tháng mà không biến đổi gì.
Giai đoạn có mủ: dần dần khối u mềm lại. Khám có dấu hiệu chuyển sóng, sờ ấn không đau. Chọc dò ở chỗ da lành xa ổ áp- xe sẽ rút ra được mủ loãng, váng, có chất lợn cợn như bã đậu
Giai đoạn rò mủ: ổ mủ lan dần ra làm da trên ổ mủ trở nên tím; sau đó da bị loét và vỡ mủ ra ngoài. Khi áp-xe lạnh vỡ ra ngoài da thì rất khó lành, các vi khuẩn sinh mủ có thể xâm nhập vào ổ áp-xe gây bội nhiễm và lúc đó sẽ có triệu chứng sưng, nóng, đỏ, đau. Như vậy, một ổ áp-xe lạnh đã biến thành áp-xe nóng.
Triệu chứng toàn thân: vì áp-xe lạnh là một biến chứng của bệnh lao, do đó thường gặp trên người bệnh gầy, suy kiệt. Cần khám toàn thân, phổi, xương, các hạch ở vùng lân cận. Thử xét nghiệm máu VS tăng, bạch cầu có thể tăng hoặc bình thường, tỷ lệ tân bào tăng do tình trạng nhiễm trùng mạn tính. Phản ứng trong da với tuberculin (+), BCG (+). X quang phổi có thể phát hiện lao phổi.
Điều trị
Chủ yếu là điều trị nội khoa, không rạch tháo mủ đối với áp-xe lạnh vì nó sẽ gây ra rò mủ kéo dài, trừ trường hợp lao cột sống có áp-xe lạnh chèn ép gây liệt chi dưới.
Chăm sóc
Nhận định và lượng giá mức độ sưng. Theo dõi dấu hiệu sưng, nóng, đỏ, đau do những đợt viêm cấp. Áp-xe lạnh chủ yếu là do bệnh lý mạn tính như lao, nấm… Vì thế, người bệnh thường được điều trị nội khoa lâu dài, điều dưỡng hướng dẫn người bệnh uống thuốc điều trị theo phác đồ hướng dẫn, đúng giờ, đúng liều, đúng thời gian. Dinh dưỡng cho người bệnh rất quan trọng vì đây là một phần quan trọng trong sự hồi phục của bệnh. Vừa thuốc vừa dinh dưỡng đúng giúp người bệnh chóng hồi phục. Điều dưỡng hướng dẫn cách ăn uống, chất lượng dinh dưỡng cho người bệnh. Cung cấp kiến thức về bệnh, cách chăm sóc, phòng ngừa, lây lan. Người bệnh thường không điều trị nội trú mà được điều trị ngoại trú. Vì thế việc theo dõi thường xuyên cần được quan tâm. Người bệnh có thể là mầm lây cho cộng đồng, cho gia đình nên việc giáo dục người bệnh tự chăm sóc và tránh lây lan trong cộng đồng là nhiệm vụ quan trọng.
Viêm tấy lan tỏa (phlegmon diffus = cellulite)
Định nghĩa
Viêm tấy lan tỏa là tình trạng viêm cấp tính tế bào với 2 đặc điểm là xu hướng lan tỏa mạnh không giới hạn và hoại tử các mô bị xâm nhập.
Nguyên nhân
Vi khuẩn gây viêm tấy lan tỏa thường gặp nhất là loại liên cầu khuẩn (Streptococcus), tụ cầu khuẩn vàng (Staphylococcus aureus); thường gây bệnh trên người bệnh nghiện rượu, tiểu đường, suy thận…
Triệu chứng
Giai đoạn khởi đầu:
Triệu chứng toàn thân: rét run, sốt cao, mệt nhọc, buồn nôn, mất ngủ.
Khám: nơi viêm gần ngõ vào của vết thương sưng phồng lên và lan rộng, da bóng đỏ, có những chỗ tái bầm, ấn đau.
Giai đoạn trễ:
Các mô viêm bị hoại tử, tự vỡ ra ngoài và được loại bỏ. Nếu người bệnh không được điều trị kịp thời, tình trạng nhiễm độc nặng có thể khiến người bệnh tử vong trong vòng 24 – 48 giờ.
Biến chứng
Viêm khớp có mủ, viêm tắc tĩnh mạch sau nhiễm trùng lan ra. Viêm mủ màng phổi, viêm nội tâm mạc do ổ mủ di căn của nhiễm khuẩn mủ huyết.
Điều trị
Nội khoa: kháng sinh liều cao ở giai đoạn khởi đầu, mổ tháo mủ và dẫn lưu ở giai đoạn hoại tử.
Chăm sóc
Điều dưỡng lau mát khi người bệnh sốt cao, theo dõi nhiệt độ, thực hiện thuốc giảm sốt. Cần theo dõi hô hấp, tri giác vì người bệnh rất dễ thiếu oxy do sốt cao. Viêm tấy lan tỏa làm người bệnh đau nhiều, điều dưỡng nên giúp người bệnh tìm tư thế giảm đau, thực hiện thuốc giảm đau, giảm thăm khám. Vì là nhiễm trùng rất nặng, vết thương rạch phức tạp và rộng nên cần thực hiện kháng sinh đúng liều, đúng giờ. Đây là một vết thương rạch rộng nên điều dưỡng cần chăm sóc vết thương, thấm dịch một hay hai lần trong ngày. Hầu hết thầy thuốc sẽ dẫn lưu ổ mủ, điều dưỡng chăm sóc vết thương vô khuẩn, báo cáo chính xác số lượng, màu sắc, tính chất dịch và rút từ từ dẫn lưu theo y lệnh. Khi chăm sóc, điều dưỡng tránh vết thương lành từ bên ngoài da nhưng ổ mủ bên trong vẫn tiến triển và như thế tình trạng người bệnh có nguy cơ rò dịch. Vết thương lành khi có sự kết hợp giữa chăm sóc vết thương, kháng sinh và dinh dưỡng. Việc nâng cao thể trạng người bệnh là một khâu quan trọng. Người bệnh luôn được cung cấp đủ protide, vitamin như vitamin A, D, E, C, khoáng chất như Zn, Fe,…
Viêm bạch mạch và viêm hạch bạch huyết cấp tính
Định nghĩa
Viêm bạch mạch cấp tính là nhiễm trùng cấp tính của các mạch bạch huyết do vi khuẩn. Khi nhiễm trùng này lan đến các hạch bạch huyết sẽ gây nên viêm hạch bạch huyết cấp tính.
Sinh lý bệnh
Khởi đầu qua vết thương vi khuẩn lọt vào những mạch bạch huyết nông ở da (viêm bạch mạch lưới), kế đến lan đến những mạch bạch huyết ở sâu hơn, chạy song song với mạch máu.
Triệu chứng
Chăm sóc
Chăm sóc người bệnh sốt, ghi tình trạng sốt theo biểu đồ. Ngoài các biện pháp giảm sốt như trên điều dưỡng còn chú ý tình trạng đau ở các hạch trên người bệnh. Thực hiện y lệnh thuốc giảm đau, giảm sốt, kháng sinh. Khi tháo mủ, điều dưỡng cần chăm sóc vết thương đúng kỹ thuật vô trùng.
Nhọt (furoncle) và nhọt chùm (anthrax)
Định nghĩa
Nhọt là nhiễm trùng da giới hạn, thường do tụ cầu khuẩn vàng, khởi đầu ở một nang lông làm mủ và hoại tử ổ chân lông cùng với một phần của da xung quanh, được loại ra ngoài dưới dạng một cùi nhọt (bourbillon).
Nhọt chùm là nhiều nhọt kết dính với nhau bởi tình trạng làm mủ ở chân bì, thường xuất hiện trên cơ thể suy nhược, trên người bệnh tiểu đường.
Triệu chứng
Nhọt
Giai đoạn khởi đầu: cảm giác châm chích, ngứa, nóng ở da. Vài ngày sau nổi lên một mụn cứng, đỏ, nhọn, bao trùm lên một lông ở giữa, mụn to dần lên.
Giai đoạn trễ: sau 5–6 ngày, ở đỉnh nhọt xuất hiện một mụn mủ. Sau đó, mụn mủ vỡ, chảy ra một ít mủ cùng với một cùi nhọt màu xanh hoặc vàng. Đau nhức giảm dần, chỗ nhọt vỡ để lại một sẹo trắng hình sao.
Nhọt chùm: thường thấy ở sau gáy (do đó còn gọi là hậu bối). Triệu chứng khởi đầu là sốt nhẹ, vùng sau cổ căng và ngứa, xuất hiện một mảng cứng nóng, đỏ và đau. Sau vài ngày người bệnh sốt cao hơn, đau nhức vùng gáy nhiều hơn khiến xoay trở đầu khó khăn. Mảng sau gáy cứng đỏ, tím bầm, trên đó xuất hiện những nốt phồng, giữa nốt phồng là một sợi lông, lúc đầu màu đỏ sẫm sau biến thành mủ. Xét nghiệm cận lâm sàng thấy bạch cầu tăng, đường huyết tăng (nếu có tiểu đường).
Diễn biến
Sau 5–7 ngày những nốt phồng tự vỡ để lộ những ổ loét nhỏ rải đều như tổ ong. Đau nhức giảm dần có thể cần phải mổ để cắt lọc các mô hoại tử.
Chăm sóc
Nhọt: tránh nặn nhọt hay phá vỡ nhọt bằng tay hay những dụng cụ không vô khuẩn, tránh tình trạng nhiễm trùng viêm tấy nặng. Những mụn nhọt thường xảy ra ở người bệnh tiểu đường nên việc điều trị cần kết hợp với chuyên khoa nội tiết. Điều dưỡng cần theo dõi đường huyết cho người bệnh thường xuyên. Điều trị triệt để những mụn nhọt ngay. Giáo dục người bệnh khi phát hiện có những mụn nhỏ sau lưng nên khám ở thầy thuốc ngay, không tự ý xử trí tại nhà. Giáo dục người bệnh vệ sinh da sạch sẽ, thường xuyên.
Nhọt chùm: chăm sóc vết thương sau khi rạch, nên phơi nắng, nâng cao thể trạng, điều trị người bệnh tiểu đường.
Nhiễm khuẩn huyết (septicemie) – nhiễm khuẩn mủ huyết (septicopyohemie)
Định nghĩa
Nhiễm khuẩn huyết là tình trạng nhiễm trùng toàn thân, do sự phóng thích vi khuẩn, độc tố của vi khuẩn vào máu từng đợt từ một ổ nhiễm trùng trong cơ thể.
Nhiễm khuẩn mủ huyết: tương tự như nhiễm khuẩn huyết, nhưng có sự di chuyển qua đường máu của những ổ mủ từ một ổ nhiễm trùng đến nhiều cơ quan khác trong cơ thể.
Triệu chứng
Nhiễm khuẩn huyết có 2 triệu chứng cơ bản là rét run và sốt cao.
Rét run rất nặng nề và kéo dài. Có sự rung cơ (secousse musculaire), răng đánh bò cạp (claquement des dents), cảm giác lạnh thấu xương, lông ngoài da dựng đứng. Cơn rét run tương ứng với một đợt phóng thích vi khuẩn vào máu.
Sốt cao 40–410C theo sau rét run. Tuỳ loại vi khuẩn mà người bệnh có thể sốt liên tục (fievre continue), sốt dao động (fievre oscillante), sốt nối cơn (fievre remittente) hoặc sốt ngắt quãng (fievre intermittente).
Nhưng nếu nhiễm nhuẩn huyết do các vi khuẩn huyết là các vi khuẩn Gram (–) như E.Coli, Bacteroides v.v… có khi người bệnh không sốt hoặc nhiệt độ thấp hơn bình thường.
Các dấu hiệu kèm theo như dấu hiệu nhiễm độc thần kinh, nhức đầu dữ dội, mê sảng khó thở, mạch nhanh, buồn nôn, tiểu ít. Có thể có những điểm xuất huyết hoặc bầm máu dưới da, chảy máu cam… Tổng trạng suy sụp rất nhanh. Cận lâm sàng: bạch cầu tăng cao (chủ yếu là Neutrophil) hoặc không tăng (nếu cơ
thể tê liệt do vi khuẩn tràn ngập trong máu). Cấy máu tìm vi khuẩn trong máu (cơ bản để chẩn đoán xác
định). Có thể tử vong nhanh 36 – 48 giờ nếu không điều trị kịp thời.
Điều trị
Dùng kháng sinh liều cao, loại bỏ ổ nhiễm trùng, hồi sức người bệnh.
Chăm sóc
Điều dưỡng cùng bác sĩ hồi sức tích cực chống choáng nhiễm trùng, chuẩn bị người bệnh phẫu thuật nếu có, chăm sóc người bệnh choáng nhiễm trùng, nâng cao thể trạng người bệnh.
Nhiễm khuẩn mủ huyết
Có 4 triệu chứng cơ bản: Cơn rét run mãnh liệt và tái diễn nhiều lần rất giống bệnh sốt rét (rét – sốt – đổ
mồ hôi). Sốt cao 400– 410C, nhiệt độ dao động mỗi ngày hoặc nhiều lần trong ngày. Triệu chứng nhiễm độc toàn thân: mặt hốc hác, lưỡi khô, thở nhanh, mạch nhanh nhỏ, nhức đầu, mê sảng, chán ăn. Khám thực thể:
có thể phát hiện những ổ mủ di căn như nhiều ổ mủ rải rác trong cơ, mô dưới da, áp-xe phổi, thận, viêm khớp có mủ. Chẩn đoán dựa vào cấy máu có vi khuẩn.
Điều trị và chăm sóc giống như nhiễm khuẩn huyết.
Tài liệu tham khảo
Đỗ Đình Công, Vô khuẩn Ngoại khoa, Bài giảng Ngoại khoa cơ sở – Triệu chứng học ngoại khoa. Đại học Y Dược TP. Hồ Chí Minh, 2001: 28–52.