Đại cương
Điều trị ung thư dạ dày sớm qua nội soi được chia làm hai phương pháp: phương pháp cắt niêm mạc và phương pháp gây đông (điều trị bằng laser).
Phương pháp cắt niêm mạc được quan tâm hơn vì ưu điểm có thể lấy tổn thương làm giải phẫu bệnh.
Chỉ định
Theo hiệp hội nội soi tiêu hóa của Nhật Bản khuyến cáo điều trị nội soi cho các trường hợp sau:
Ung thư biểu mô tuyến biệt hóa, thể nhô lên nhẹ (elevated) và kích thước dưới 2 cm và tổn thương ung thư chưa ăn qua lớp niêm mạc.
Ung thư biểu mô tuyến biệt hóa, thể lún xuống (depressed), có kích thước dưới 1 cm, tổn thương ung thư chưa ăn qua lớp niêm mạc và không có loét hoặc sẹo loét.
Chống chỉ định
Nghi ngờ hội chứng mạch vành cấp
Tăng huyết áp chưa kiểm soát được
Nghi ngờ thủng tạng rỗng
Nghi ngờ phình, tách động mạch chủ
Người bệnh trong tình trạng suy hô hấp
Người bệnh suy tim nặng
Người bệnh rối loạn tâm thần không hợp tác
Chống chỉ định tương đối: tụt huyết áp huyết áp tâm thu
Chuẩn bị
Người thực hiện
Bác sĩ: 01 bác sĩ đã có chứng chỉ tốt nghiệp nội soi Tiêu hóa. -Điều dưỡng: 02
Phương tiện
01 Máy nội soi dạ dày hoặc 01 máy nội soi đại tràng.
01 Kim tiêm nước muối sinh lý.
02 Dao cắt niêm mạc chuyên dùng.
Catheter bơm thuốc nhuộm: 1 dây cho mỗi loại chất nhuộm màu.
Thuốc nhuộm màu: Lugol 1 – 4%, xanh Methylene, Indigo carmine.
Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản.
Thuốc mê và tiền mê: 2 ống midazolam 5mg, 2 ống fantanyl 0,1 mg, 2 ống propofol.
01 Kìm sinh thiết.
05 Lọ đựng bệnh phẩm.
05 Lam kính.
5 Bơm tiêm 2ml.
6 Đôi găng tay.
02 Áo mổ.
Người bệnh
Nhịn ăn chuẩn bị như quy trình nội soi thực quản dạ dày, hoặc được làm sạch đại tràng như quy trình nội soi đại trực tràng.
Hồ sơ bệnh án
Kiểm tra không có chống chỉ định
Nhận giấy chỉ định
Giải thích người bệnh ký giấy đồng ý làm thủ thuật
Các bước tiến hành
Mời người bệnh vào phòng, hướng dẫn người bệnh nằm lên cáng thủ thuật.
Mắc monitor theo dõi, theo chỉ định của bác sĩ soi.
Hướng dẫn người bệnh nằm đúng tư thế.
Điều dưỡng phụ soi phải theo dõi tình trạng người bệnh, thông báo cho bác sĩ khi có bất thường, luôn động viên và hướng dẫn người bệnh hợp tác để tiến hành thủ thuật thuận lợi.
Nội soi theo quy trình chuẩn quan sát kỹ tổn thương cần phải cắt hớt niêm mạc, xác định ranh giới tổn thương, bắt đầu đánh dấu diện cần cắt hớt niêm mạc cách ranh giới tổn thương khoảng 1 cm sau đó dùng tiêm làm phồng lớp niêm mạc lên sau đó dùng snare hoặc dao cắt.
Theo dõi toàn trạng người bệnh trong toàn bộ quá trình làm thủ thuật.
Sau khi kết thúc thủ thuật, đánh và in kết quả.
Sau khi bác sĩ kết thúc quá trình nội soi, điều dưỡng phải giúp người bệnh lau miệng, đỡ người bệnh dậy và đưa người bệnh ra khỏi phòng nội soi tới nơi ngồi chờ.
Hướng dẫn người bệnh bổ sung thêm phiếu xét nghiệm, sinh thiết nếu cần.
Điều dưỡng rửa máy theo quy trình kỹ thuật.
Trả kết quả nội soi cho người bệnh.
Theo dõi
Theo dõi toàn trạng người bệnh trong quá trình làm thủ thuật.
Tai biến và xử trí
Phát hiện và xử trí các biến chứng chảy máu khi lấy bệnh phẩm, mạch chậm hoặc ngừng tim do cường phế vị, ghi vào phiếu trả kết quả hoặc cho người bệnh nhập viện xử trí tiếp tùy thuộc từng biến chứng.
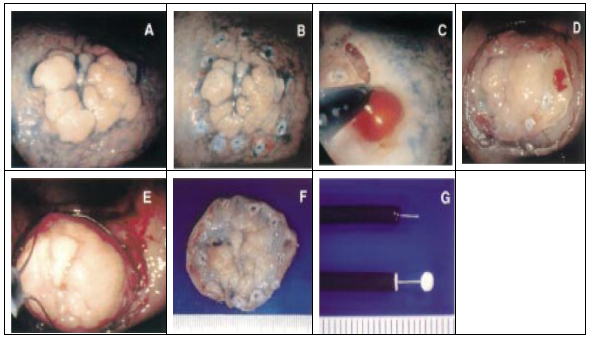
Hình 1. Minh họa cắt hớt niêm mạc ung thư dạ dày sử dụng dao IT. (A) hình ảnh nội soi có nhuộm indigo carmine để làm rõ ranh giới khối u, ung thư dạ dày giai đoạn IIa.
(B) Dùng dao IT đánh dấu làm rõ vùng rìa khối u. (C) sau khi tiêm vào lớp dưới niêm mạc bằng muối saline pha với epinephrine (0,025mg/ml) và tiến hành cắt phía ngoài rìa đánh dấu. (D) vùng khối u đánh dấu đã tách khỏi niêm mạc bình thường. (E) Vùng khối u được cắt bằng snare như quy trình cắt polyp. (F) mảnh cắt được lấy ra với phần ranh giới đánh dấu rõ. (G) dao cắt
Tài liệu tham khảo
H Ono, H Kondo, T Gotoda, K Shirao, H Yamaguchi, D Saito, K Hosokawa, T Shimoda, S Yoshida(2001). Endoscopic mucosal resection for treatment of early gastric cancer. Gut; 48:225-229
Mitsuhiro Fujihiro, Naohisa Yahagi, Naomi Kakushima, Shinya Kodashima, Yosuke Muraki, Satoshi Ono, Nobutake Yamamichi et al(2007). Outcomes of Endoscopic Submucosal Dissection for Colorectal EpithelialNeoplasms in 200
Consecutive Cases. Clinical Gastroenterology and Hepatology; 5:678-683