Cơ sở lý luận của quá trình ức chế hệ renin-angiotensin-aldosterone trong suy tim như thế nào?
Hoạt động của hệ renin-angiotensin-aldosterone (RAAS) đóng một vai trò quan trọng trong sinh bệnh học suy tim. Đầu tiên, hoạt động hệ của hệ renin-angiotensin-aldosterone tác động xấu lên suy tim thông qua sự tăng hormone thần kinh angiotensin II. Angiotensin II là một chất co mạch mạnh; gây giữ muối (qua aldosterone và co mạch thận) và giữ nước (qua hormone chống bài niệu). Ở mức độ tế bào, angiotensin II thúc đẩy quá trình xâm nhập, tăng nhanh sự phì đại, do đó gây hậu quả tái cấu trúc thất trái và những biến đổi mạch máu.
Chất ức chế men chuyển (Angiotensin- converting enzyme inhibitors :ACE.I) ngăn chặn các tác hại trên thông qua việc ức chế sự tạo thành angiotensin II (Hình. 24-1). Đầu tiên, người ta cho rằng những ảnh hưởng lên huyết động của thuốc ức chế men chuyển (UCMC) có vai trò chủ yếu trong suy tim. Những nghiên cứu với thuốc UCMC captopril đã cho thấy có sự giảm nhanh đề kháng mạch máu ngoại biên, kết quả làm tăng cung lượng tim và giảm áp lực đổ đầy thất trái ở những bệnh nhân suy tim và rối loạn chức năng tâm thu thất trái.
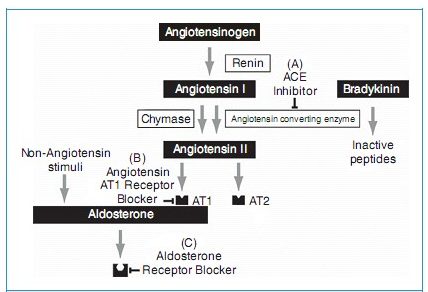
Hình 24-1. Hệ renin-angiotensin có thể bị ức chế ở những mức độ khác nhau. A, Các chất ức chế men chuyển (UCMC) chẹn men chuyển, men xúc tác chuyển từ angiotensin I sang angiotensin II, bằng cách ấy sẽ giảm angiotensin II có sẵn để kích thích các thụ thể angiotensin. B, Các chẹn thụ thể angiotensin chẹn sự gắn kết của angiotensin với thụ thể AT1 một cách chọn lọc do đó ngăn chặn tác động của angiotensin II lên các cơ quan cảm thụ. C, Các chẹn thụ thể aldosterone chẹn thụ thể aldosterone trong các ống lượn xa nên làm giảm quá trình giữ muối, giảm thải kali và giảm giữ nước. (In lại từ Kazi D, Deswal A: Heart failure clinics: role and optimal dosing of angiotensin-converting enzyme inhibitor therapy, Cardio Clin 2008; 26(1):1-14.)
Những hiệu quả này được duy trì khi dùng lâu dài thuốc UCMC . Vì vậy, thuốc UCMC đã được công nhận tác dụng có lợi trong môi trường hormone thần kinh của suy tim và quá trình ngăn chặn tái cấu trúc thất trái có thể quan trọng hơn đối với bệnh nhân có suy tim. Ngày nay, các ý kiến ngày càng tăng công nhận rằng những đặc tính chống xơ vữa , chống viêm, chống tăng sinh của thuốc UCMC đã góp phần bảo vệ cho những bệnh nhân có hoặc không có suy tim. Như vậy, UCMC có thể làm giảm nhiều những biến đổi quan trọng trong sinh lý bệnh của suy tim như rối loạn huyết động, những biến đổi về cơ năng và thực thể.
Việc sử dụng thuốc UCMC không đưa đến việc ngăn chặn hoàn toàn lượng angiotensin II ở bệnh nhân suy tim và lượng angiotensin II cũng dần dần tăng lên mặc dù bệnh nhân đang điều trị thuốc UCMC kéo dài. Có những con đường khác nhau đã được đưa ra để giải thích việc thoát ra khỏi sự ức chế. Đầu tiên, có sự ức chế cạnh tranh của men chuyển kết quả là làm tăng renin và angiotensin I, tăng renin và angiotensin có thể vượt quá sự ức chế của men này. Thứ hai, angiotensin I chuyển sang angiotensin II qua những con đường không có men chuyển như sử dụng chymase, kallikrein, cathepsin G và tonin. Với cơ sở lập luận như trên, người ta đã nghiên cứu những thuốc chẹn thụ thể angiotensin có khả năng ức chế triệt để hơn hoạt động của angiotesin II bằng cách chẹn trực tiếp thụ thể AT1.
Khi điều trị thời gian ngắn thuốc UCMC và chẹn thụ thể angiotensin II có thể làm nồng độ aldosterone thấp hơn nhưng việc ức chế không kéo dài bởi vì, lần nữa những tác nhân kích thích không angiotensin lại tạo ra aldosterone. Hơn thế nữa, aldosterone gây tác hại một cách độc lập lên cấu trúc và chức năng của tim (xơ hóa cơ tim), những thay đổi này tạo nên tái cấu trúc thất trái bất lợi cho tim. Do đó, sử dụng kháng aldosterone (spirolactone và eplerenone) cũng được nghiên cứu trên bệnh nhân suy tim mạn.
Những thuốc ức chế hệ renin-angiotensin-aldosterone nào đã có sẵn và sử dụng như thế nào ( xem hình. 24-1)?
Những thuốc UCMC ức chế men chuyển nên ngăn chặn quá trình chuyển từ angiotensin I sang angiotensin II. Men chuyển chủ yếu tìm thấy ở phổi và mức độ ít hơn ở nội mạc thận. Bằng cách giảm sản xuất ra angiotensin II, thuốc UCMC làm giảm trương lực giao cảm, giảm co thắt động mạch, giảm lượng aldosterone trong tuần hoàn và giảm phì đại cơ tim. Do angiotensin II kích thích tạo aldosteron nên lượng aldosteron trong tuần hoàn cũng giảm. Tác dụng này giúp giảm hấp thu lại muối và giảm thải kali và giảm giữ lại nước trong các ống lượn xa. Qua tác dụng giảm sản xuất hormone chống bài niệu (ADH), thuốc UCMC cũng làm giảm hấp thu nước trong những ống góp.
Ngày nay, các thuốc UCMC được khuyến cáo để điều trị suy tim với những liều tương ứng cho mỗi loại thuốc trong Bảng 24-1.
| BẢNG 24-1. CÁC THUỐC UCMC ĐƯỢC KHUYẾN CÁO ĐỂ ĐIỀU TRỊ SUY TIM VỚI NHỮNG LIỀU TƯƠNG ỨNG CHO MỖI LOẠI THUỐC. |
| Các thuốc UCMC Liều đầu tiên mỗi ngày Liều tối đa mỗi ngày |
| Captopril 6.25 mg 3 lần 50 mg 3 lần
Enalapril 2.5 mg 2 lần 10 -20 mg 2 lần Lisinopril 2.5 – 5 mg 1 lần 20 -40 mg 1 lần Fosinopril 5 – 10 mg 1 lần 40 mg 1 lần Perindopril 2 mg 1 lần 8 – 16 mg 1 lần Quinapril 5 mg 2 lần 20 mg 2 lần Ramipril 1.25- 2.5 mg 1 lần 10 mg 1 lần Trandolapril 1 mg 1 lần 4 mg 1 lần |
Các thuốc chẹn thụ thể angiotensin (AG) chẹn sự gắn kết của AG II với thụ thể AT1 một cách có chọn lọc, do đó đã chặn được tác dụng của AG II lên các cơ quan cảm thụ. Điều này có tác dụng giảm trương lực giao cảm, giảm co thắt động mạch và giảm phì đại cơ tim. Do AG II kích thích tạo aldosteron nên lượng aldosteron trong tuần hoàn cũng giảm. Tác dụng này giúp giảm hấp thu lại muối và giảm thải kali tại ống lượn xa và không giữ lại nước.
Các thuốc chẹn thụ thể AG II đang được khuyến cáo trong điều trị suy tim và những liều tương ứng cho mỗi loại thuốc có trong bảng 24-2
| BẢNG 24-2. CÁC THUỐC CHẸN THỤ THỂ AG II ĐƯỢC KHUYẾN CÁO ĐỂ ĐIỀU TRỊ SUY TIM VỚI NHỮNG LIỀU TƯƠNG ỨNG CHO MỖI LOẠI THUỐC. |
| Thuốc chẹn thụ thể angiotensin Liều đầu tiên mỗi ngày Liều tối đa mỗi ngày |
| Candesartan 4-8 mg 1 lần 32 mg 1 lần
Valsartan 20 – 40 mg 2 lần 160 mg 2 lần Losartan* 25 -50 mg 1 lần 50 -100 mg 1 lần |
| Trong những nghiên cứu sử dụng candesartan và valsartan cho thấy có hiệu quả tương tự như dùng thuốc UCMC, nghiên cứu ELITE II so sánh losartan với captopril kết quả có khuynh hướng cải thiện hơn với captopril. Do vậy, candesartan và valsartan là những thuốc chẹn thụ thể AG II được khuyến cáo sử dụng cho những bệnh nhân suy tim mạn do suy chức năng tâm thu thất trái. |
Những thuốc chẹn thụ thể aldosterone chẹn thụ thể mineralocorticoid trong những ống lượn xa, do đó làm giảm hấp thu lại muối, giảm thải kali và giảm giữ lại nước. Thêm một tác dụng nữa, những thuốc chẹn thụ thể aldosterone chẹn trực tiếp những tác dụng có hại của aldosterone trên cơ tim nên có thể giảm xơ hóa cơ tim và những hậu quả của nó.
Các thuốc đối kháng aldosterone đang được khuyến cáo trong điều trị suy tim và những liều tương ứng cho mỗi loại thuốc có trong bảng 24-3.
| BẢNG 24 -3. CÁC THUỐC ĐỐI KHÁNG ALDOSTERONE ĐANG ĐƯỢC KHUYẾN CÁO TRONG ĐIỀU TRỊ SUY TIM VÀ NHỮNG LIỀU TƯƠNG ỨNG CHO MỖI LOẠI THUỐC |
| Các thuốc đối kháng aldosterone Liều đầu tiên mỗi ngày Liều tối đa mỗi ngày |
| Spironolactone 12.5 – 25 mg 1 lần 25 mg 1 lần
Eplerenone 25 mg 1 lần 50 mg 1 lần |
Các thuốc ức chế renin chẹn thụ thể renin một cách trực tiếp. Do renin (là một chất ức chế ngay từ bước một của hệ renin-angiotensin-aldosterone) đã bị ức chế nên nhiều chất ở tầng dưới của hệ renin-angiotensin-aldosterone sẽ bị ảnh hưởng hơn là trường hợp chỉ ức chế riêng thụ thể AGII và UCMC, điều này có thể tạo ra ức chế hệ renin-angiotensin-aldosterone phạm vi rộng hơn. Các thuốc ức chế renin đã được nghiên cứu để điều trị tăng huyết áp. Xa hơn nữa, những nghiên cứu lâm sàng đang đánh giá các thuốc ức chế renin có tác dụng hạ áp vừa phải và dung nạp thuốc tốt. Vai trò của các thuốc ức chế renin trong điều trị suy tim hiện vẫn chưa rõ. Mặc dù thuốc ức chế hệ renin-angiotensin-aldosterone toàn diện hơn có thể có lợi trong suy tim, nhưng người ta cũng chưa rõ nếu việc ức chế hoàn toàn hệ thống bù trừ có thể tạo ra kết quả xấu tiềm ẩn. Vẫn còn những thử nghiệm đang làm để đánh giá việc sử dụng các thuốc chẹn renin trong điều trị suy tim ở thời điểm viết bài này.
Những chỉ định dùng thuốc UCMC trong suy tim như thế nào?
Suy tim tâm thu có triệu chứng
Đã có một số lượng lớn các chứng cớ ủng hộ sử dụng UCMC trong suy tim, thuốc đã được đánh giá ở các thử nghiệm lâm sàng của hơn 7.000 bệnh nhân suy tim có triệu chứng. Ở những bệnh nhân suy tim có triệu chứng (NYHA II – IV) và rối loạn chức năng tâm thu thất trái (được xác định bằng phân suất tống máu thất trái ≤ 40%), thuốc UCMC đã cho thấy giảm tỷ lệ tử vong đáng kể (chủ yếu có thể do giảm suy tim tiến triển ). Ngoài lợi ích giảm tỷ lệ tử vong, một số thử nghiệm cũng cho thấy thuốc UCMC làm cải thiện triệu chứng và khả năng gắng sức ở những bệnh nhân suy tim và giảm số lần nhập viện vì suy tim. Thêm một số nhận biết về sự giảm có ý nghĩa nhồi máu cơ tim và giảm không ý nghĩa đột quị và khả năng huyết khối thuyên tắc khác. Hơn thế nữa, thuốc UCMC cho thấy có tác dụng đảo ngược tái cấu trúc thất trái.
Rối loạn chức năng tâm thu thất trái không triệu chứng
Không giống như các thuốc điều trị suy tim khác, thuốc UCMC đã cho thấy có hiệu quả trên những bệnh nhân có rối loạn chức năng tâm thu thất trái không triệu chứng (nghĩa là phân suất tống máu thất trái ≤ 40%) và phòng ngừa suy tim phát triển ở những bệnh nhân có nguy cơ. Vì vậy, thuốc UCMC nên được sử dụng ở những bệnh nhân có nguy cơ phát triển suy tim (giai đoạn A) và những bệnh nhân có rối loạn chức năng tâm thu thất trái không triệu chứng (giai đoạn B).
Suy tim có phân suất tống máu bảo tồn
Cho tới nay chỉ có duy nhất một thử nghiệm lâm sàng lớn đã đánh giá vai trò của thuốc UCMC ở bệnh nhân suy tim có phân suất tống máu bảo tồn. Nghiên cứu dùng perindopril trên bệnh nhân già có suy tim mạn (PEP – CHF ) là thử nghiệm mù đôi ngẫu nhiên, so sánh giả dược và perindopril trên những bệnh nhân từ 70 tuổi trở lên đã được chẩn đoán suy tim và có chức năng tâm thu thất trái bảo tồn (phân suất tống máu thất trái ≥ 40%). Mặc dù tiêu chí đầu tiên chứng tỏ không có lợi của nhóm dùng perindopril so với nhóm dùng giả dược, nhưng những bệnh nhân được dùng perindopril cho thấy có cải thiện triệu chứng, khả năng gắng sức tốt hơn và ít lần nhập viện hơn vì suy tim ở năm đầu. Hiệu quả của perindopril trong tử vong và bệnh tật về lâu dài vẫn chưa chắc chắn vì nghiên cứu chưa đủ mạnh để xác định điều này. Cần thêm những thông tin về suy tim với chức năng thất trái bảo tồn, xem chương 26.
Rối loạn chức năng thất trái sau nhồi máu cơ tim
Có 3 thử nghiệm lâu dài cho thấy hiệu quả của những thuốc UCMC captopril, ramipril và trandolapril trên những bệnh nhân có rối loạn chức năng tâm thu thất trái hay suy tim sau nhồi máu cơ tim cấp.Thuốc UCMC được sử dụng trong vòng 3 đến 16 ngày sau nhồi máu cơ tim cấp và tiếp tục lâu dài đã cho thấy giảm tử vong chung cuộc, giảm nhồi máu cơ tim tái phát, giảm nhập viện do suy tim và giảm phát triển suy tim.
Hiệu quả của chẹn thụ thể AG so với UCMC trong điều trị suy tim mạn như thế nào?
Những thử nghiệm so sánh hiệu quả của thuốc chẹn thụ thể AG với thuốc UCMC trong điều trị suy tim mạn đã cho thấy có kết quả tương đương (những thử nghiệm dùng valsartan và candesartan); tuy nhiên, kết quả có khuynh hướng cải thiện hơn được ghi nhận với những thuốc UCMC trong một thử nghiệm dùng chẹn thụ thể AG là losartan.
Với quan điểm có từ kinh nghiệm lớn lao dùng thuốc UCMC so với thuốc chẹn thụ thể AG , thuốc UCMC tiếp tục là những thuốc được khuyến cáo chọn để điều trị cho những bệnh nhân suy tim có chức năng tâm thu thất trái giảm. Điều đó đã nói nên rằng, thuốc chẹn thụ thể AG, đặc biệt candesartan và valsartan hiệu quả có ý nghĩa trong tỷ lệ tử vong và bệnh tật ở những bệnh nhân suy tim mà không dung nạp được thuốc UCMC và là thuốc được đề nghị thay thế tốt cho những bệnh nhân này. Candesartan và valsartan là những thuốc chẹn thụ thể AG được khuyến cáo dùng cho những bệnh nhân suy tim không dung nạp thuốc UCMC.
Khi nào bệnh nhân suy tim mạn đang dùng thuốc UCMC nên cho thêm thuốc chẹn thụ thể AG ?
Theo lý thuyết, khi dùng kết hợp UCMC và chẹn thụ thể AG sẽ ức chế angiotensin II triệt để hơn, vì vậy những bệnh nhân suy tim có thể đạt được kết quả lâm sàng cải thiện hơn.
Hai thử nghiệm lâm sàng lớn ở những bệnh nhân suy tim là Val-HeFT và thử nghiệm CHARM -Added đã đánh giá cao tỷ lệ tử vong và bệnh tật khi dùng thêm chẹn thụ thể AG với thuốc UCMC. Cả 2 thử nghiệm đều gợi ý thêm thuốc chẹn thụ thể AG khi đang dùng thuốc UCMC sẽ làm giảm suy tim, giảm số lần nhập viện, mặc dù sự kết hợp này không ảnh hưởng đến tỷ lệ tử vong. Vì vậy, những hướng dẫn của Hiệp Hội Suy Tim khuyến cáo thêm thuốc chẹn thụ thể AG khi đang dùng thuốc UCMC cho những bệnh nhân trong những tình trạng sau:
- Còn triệu chứng suy tim mặc dù đang dùng thuốc UCMC và ức chế bê ta với liều lượng trong mục tiêu
- Đang dùng thuốc UCMC nhưng không thể dung nạp thuốc ức chế bê ta và triệu chứng suy tim còn tồn tại, nếu không có chống chỉ định.
Những chỉ định dùng thuốc chẹn thụ thể AG trong điều trị suy tim mạn.
Ở những bệnh nhân suy tim, hiệu quả lâm sàng của thuốc chẹn thụ thể AG và UCMC có thể so sánh với nhau. Tuy nhiên, từ kinh nghiệm lớn về hiệu quả và độ an toàn , thuốc UCMC vẫn là thuốc được chọn đầu tiên. Những thuốc chẹn thụ thể AG được dùng như là thuốc thay thế tốt ở những bệnh nhân không dung nạp thuốc UCMC.
Những chỉ định dùng thuốc chẹn thụ thể AG:
- Những bệnh nhân không dung nạp thuốc UCMC vì bị phù mạch hay ho có thể dùng chẹn thụ thể AG.
- Có thể cho thêm thuốc chẹn thụ thể AG khi đang dùng thuốc UCMC nếu bệnh nhân vẫn còn triệu chứng suy tim hay tăng huyết áp không kiểm soát được và không có chống chỉ định.
Danh sách những chỉ định và liều khuyến cáo thuốc kháng aldosterone trong suy tim.
Bao gồm những chỉ định sau đây:
- Suy tim mạn NYHA III- IV có phân suất tống máu thất trái ≤ 35%; suy tim đang được điều trị chuẩn bao gồm: UCMC, ức chế bêta và lợi tiểu (thử nghiệm Randomized Aldactone Evaluation Study [RALES])
- Rối loạn chức năng tâm thu thất trái sau nhồi máu cơ tim (phân suất tống máu < 40 %) và suy tim đang điều trị chuẩn bao gồm thuốc UCMC, ức chế bêta (thử nghiệm Eplerenone Post-Acute Myocardial Infaction Heart Failure Efficacy and Survival Study [EPHESUS])
Liều lượng như sau:
- Spironolactone:5mg mỗi ngày, tăng lên đến 25 mg mỗi ngày
- Eplerenone: 25 mg mỗi ngày, tăng lên đến 50 mg mỗi ngày
Tác dụng phụ của UCMC, chẹn thụ thể AG và đối kháng aldosterone.
Những tác dụng phụ thường gặp:
- Nhóm UCMC: Hạ huyết áp, giảm chức năng thận, tăng kali máu, ho, phù mạch.
- Nhóm chẹn thụ thể AG: Hạ huyết áp, giảm chức năng thận, tăng kali máu.
Nhóm chẹn thụ thể AG có một số tác dụng phụ giống nhóm UCMC nhưng các thuốc trong nhóm chẹn thụ thể AG có dung nạp tốt hơn nhóm UCMC. Tỷ lệ ho do thuốc chẹn thụ thể AG thấp hơn nhiều (khoảng 1%) so với UCMC (khoảng 10%). Tỷ lệ phù mạch do UCMC hiếm xảy ra (ít hơn 1%); gặp nhiều hơn ở những người Mỹ gốc Phi, phù mạch ít hơn nhiều nếu dùng chẹn thụ thể AG. Tuy nhiên, do có trường hợp bị phù mạch khi dùng thuốc chẹn thụ thể AG nên những hướng dẫn khuyên những bệnh nhân đã có phù mạch trong khi dùng UCMC có thể phải cân nhắc khi quyết định dùng chẹn thụ thể AG, dù sao cũng là sự thận trọng cần thiết. Trên thực tế, nếu một bệnh nhân đang dùng UCMC nếu có phù mạch thì sẽ không dùng thuốc chẹn AG.
- Nhóm đối kháng aldosterone: Tăng kali máu, có thể làm nặng hơn rối loạn chức năng thận. Chứng to vú ở nam giới và những tác dụng kháng androgen khác có thể xảy ra khi dùng spironolactone, nhìn chung những tác dụng phụ này không có khi dùng eplerenone.
Chỉ định, liều lượng của nitrates và hydralazine ở những bệnh nhân suy tim mạn như thế nào?
Việc kết hợp thuốc giãn mạch isosorbide dinitrate và hydralazine (I/H) cho bệnh nhân suy tim đã có một số ít lợi ích so với dùng giả dược. Tuy nhiên, sự kết hợp này cũng cho thấy kém hiệu quả hơn dùng UCMC. Thử nghiệm A-Heft gần đây (giới hạn trong bệnh nhân Mỹ gốc Phi có suy tim NYHA III-IV) đã cho thấy rằng việc dùng thêm I/H khi đang điều trị chuẩn gồm UCMC hay ức chế bê ta đã cải thiện đáng kể tỷ lệ tử vong và bệnh tật.
Dùng tất cả bằng chứng, chỉ định kết hợp nitrates và hydralazine áp dụng cho những bệnh nhân sau:
- Những bệnh nhân không thể dùng thuốc UCMC hay chẹn thụ thể AG vì suy thận hay tăng kali máu.
- Những bệnh nhân tăng huyết áp có triệu chứng mặc dù đã dùng thuốc UCMC, chẹn thụ thể AG và ức chế bê ta.
Liều lượng:
- Hydralazine: Bắt đầu 37.5 mg ngày 3 lần và tăng đến liều đích 75 mg ngày 3 lần.
- Isosorbide dinitrate: Bắt đầu 20 mg ngày 3 lần và tăng đến liều đích 40 mg ngày 3 lần.
Bạn bắt đầu và duy trì các thuốc UCMC, chẹn thụ thể AG và đối kháng aldosterone ở bệnh nhân suy tim mạn như thế nào?
Thuốc UCMC, và chẹn thụ thể AG nên bắt đầu với liều thấp (liều khởi đầu xem bảng 24-1), tiếp theo sẽ tăng dần nếu dung nạp. Nhìn chung có thể gấp đôi liều lượng mỗi lần tăng, cố gắng đạt đến liều đích (liều đã được chứng minh làm giảm các biến cố tim mạch trong các thử nghiệm lâm sàng). Nếu liều đích không có thể đạt được hay dung nạp kém, nên cho dùng liều được dung nạp cao nhất.
Huyết áp, chức năng thận và kali máu nên được kiểm tra trong vòng 1- 2 tuần sau khi bắt đầu và theo dõi chặt chẽ mỗi khi thay đổi liều.
Những bệnh nhân có huyết áp tâm thu dưới 80 đến 90 mmHg, natri máu thấp, đái tháo đường hay có suy giảm chức năng thận hay đang dùng bổ sung kali nên được theo dõi chặt chẽ .
Những bệnh nhân có creatine máu ≥ 3 mg/dl và kali máu ≥ 5.5mEq/L không nên bắt đầu điều trị hay tăng liều UCMC hoặc chẹn thụ thể AG hoặc điều trị nhưng phải theo dõi cẩn thận.
Những điều cần chú ý khác khi dùng UCMC và chẹn thụ thể AG:
- Tình trạng ứ dịch có thể làm giảm hiệu quả điều trị của thuốc UCMC. Tình trạng thiếu dịch có thể làm tăng tác dụng phụ của UCMC. Do vậy, nên dùng liều lợi tiểu phù hợp để có tình trạng dịch ổn định.
- Nên tránh ngưng thuốc UCMC đột ngột nếu không có những biến chứng của thuốc gây đe dọa tính mạng (như phù mạch) vì ngưng thuốc đột ngột có thể làm tình trạng lâm sàng xấu đi .
- Dùng UCMC hoặc chẹn thụ thể AG có thể cần tối thiểu hay không cần bổ sung kali lâu dài.
- Những thuốc kháng viêm không steroides có thể ngăn chặn hiệu quả tốt và làm tăng tác dụng phụ của thuốc UCMC trên những bệnh nhân suy tim. Do vậy, nên tránh dùng các thuốc kháng viêm không steroides cho bệnh nhân suy tim.
Khi điều trị bằng thuốc chẹn thụ thể aldosterone, spironolactone nên bắt đầu với liều 12.5 -25 mg mỗi ngày, đôi khi dùng cách ngày,với liều đích 25mg mỗi ngày.
Eplerenone nên bắt đầu với liều 25mg mỗi ngày, tăng dần đến 50 mg một ngày.
Nên tránh dùng các thuốc chẹn aldosterone khi creatine máu > 2.5 mg/dl ( hay độ thanh thải creatinine < 30 ml/ph) hay kali máu > 5 mEq/L hay bệnh nhân đang điều trị một loại lợi tiểu giữ kali khác.
Nên kiểm tra kali máu và chức năng thận trong vòng 3 -7 ngày sau dùng liều thuốc kháng aldosterone đầu tiên. Theo dõi tiếp chức năng thận, tình trạng dịch, nên thực hiện ít nhất một tháng một lần trong 3 tháng đầu và sau đó mỗi 3 tháng.
Nhìn chung, nên ngưng các thuốc bổ sung kali sau khi đã dùng thuốc kháng aldosterone, bệnh nhân nên được tư vấn tránh ăn những loại thức ăn chứa nhiều kali. Tuy vậy, một số bệnh nhân vẫn đòi hỏi bổ sung kali. Với những bệnh nhân như vậy, việc giảm một nửa liều kali bổ sung trong thời gian đầu của thuốc chẹn aldosterone có thể được xem xét với việc theo dõi kali chặt chẽ.
Bệnh nhân nên tránh dùng thuốc kháng viêm không steroides và thuốc ức chế cyclo-oxygenase-2 (COX-2), những thuốc này có thể làm nặng hơn rối loạn chức năng thận và tăng kali máu.
Khi dùng thêm hay tăng liều UCMC hay chẹn thụ thể AG nên theo dõi các xét nghiệm chặt chẽ hơn.
Liều dùng của của thuốc kháng aldosterone có thể cần giảm hay ngừng hoàn toàn trong khi điều trị lợi tiểu quai giảm hay ngừng.
Nhìn chung, khi kali tăng đến 5,5 mEq/L nên ngưng hay giảm liều UCMC, chẹn thụ thể AG, kháng aldosterone trừ khi bệnh nhân đang dùng thuốc bổ sung kali việc đầu tiên nên ngừng thuốc này và kiểm tra kali lại.
Nếu chức năng thận giảm nhanh nên đánh giá ngay việc giảm liều hay ngưng các thuốc UCMC, chẹn thụ thể AG hay kháng aldosterone cho tới khi những nguyên nhân gây suy thận khác được loại trừ.
Để tránh nguy cơ tăng kali máu, nên tránh dùng kết hợp ba nhóm thuốc UCMC, chẹn thụ thể AG và kháng aldosterone.
Những nhóm suy tim có triệu chứng nào (theo phân loại của Hiệp Hội Tim New York (NYHA)) cho thấy dùng thuốc UCMC sẽ làm giảm tỷ lệ tử vong và tỷ lệ bệnh tật?
NYHA phân loại suy tim từ I đến IV. Điều trị bằng UCMC là phương pháp điều trị nội khoa duy nhất mà trong những thử nghiệm lâm sàng cho thấy có giảm tỷ lệ tử vong và bệnh tật trong tất cả phân loại có triệu chứng trên những bệnh nhân có rối loạn chức năng tâm thu thất trái, từ không triệu chứng ( NYHA I) đến có triệu chứng nặng ( NYHA IV).
Tài liệu tham khảo, tài liệu nên đọc và websites:
- Celebi M: Cardiomyopathy, Dilated: http://www.emedicine.com
- Colucci WS: ACE Inhibitors in Heart Failure Due to Systolic Dysfunction: Therapeutic Use: http://www.utdol.com
- Colucci WS, Pfeffer MA: Angiotensin II Receptor Blockers in Heart Failure Due to Systolic Dysfunction: Therapeutic Use: http://www.utdol.com
- Heart Failure (Congestive Heart Failure): http://www.merck.com/mmpe
- Rose BD, Colucci WS: Renal Effects of ACE Inhibitors in Heart Failure: http://www.utdol.com
- Zevitz ME: Heart Failure: http://www.emedicine.com
- Deswal A, Yao D: Aldosterone receptor blockers in heart failure, Curr Treat Options Cardiovasc Med 6:327-334, 2004.
- Heart Failure Society of America: HFSA 2006 comprehensive heart failure practice guideline, J Card Fail 12(1): e1-e122, 2006.
- Hunt SA: ACC/AHA 2005 guideline update for the diagnosis and management of chronic heart failure in the adult: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure), J Am Coll Cardiol 46:1-82, 2005.
- Kazi D, Deswal A: Role and optimal dosing of angiotensin-converting enzyme inhibitors in heart failure, Cardiol Clin 26:1-14, 2008.
- Ramasubbu K, Mann DL, Deswal A: Anti-angiotensin therapy: new perspectives, Cardiol Clin 25(4): 573-580, 2007.