Hậu môn nhân tạo
Định nghĩa
Hậu môn nhân tạo là lỗ mở chủ động ở đại tràng ra da để đưa toàn bộ phân ra ngoài thay thế hậu môn thật.
Phân loại hậu môn nhân tạo
Hậu môn nhân tạo tạm thời
Chỉ sử dụng trong thời gian nhất định giúp thoát phân ra ngoài trong thời gian tạm thời do bệnh hay do chấn thương để đoạn ruột phía dưới được nghỉ ngơi, lành chỗ khâu nối ruột. Sau đó hậu môn nhân tạo sẽ được đóng và tái lập lại lưu thông phân bình thường qua hậu môn thật.
Hậu môn nhân tạo vĩnh viễn
Là trường hợp đưa đại tràng ra da và người bệnh đại tiện qua hậu môn nhân tạo suốt đời. Thường gặp ở bệnh lý ung thư trực tràng đoạn thấp phải làm phẫu thuật Miles, phẫu thuật Hartmann, ung thư đại trực tràng.
Các kiểu làm hậu môn nhân tạo
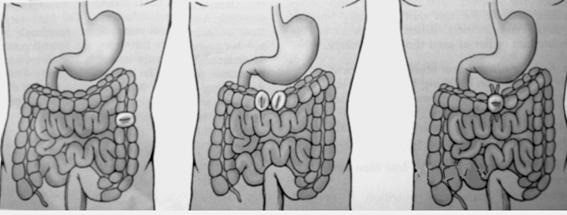
Hậu môn nhân tạo kiểu quai (loop – colostomy)
Là đưa một quai đại tràng ra da và có 1 que thủy tinh xỏ ngang để giữ không cho quai ruột tụt vào trong ổ bụng.
Hậu môn nhân tạo kiểu tận (end – colostomy)
Là loại hậu môn mà toàn bộ đường kính của ruột được đưa ra ngoài thành bụng để thoát phân. Hậu môn nhân tạo kiểu tận có thể có một nòng chỉ đưa đầu trên ra ngoài bụng để tháo phân, hoặc cả hai nòng đầu gần và đầu xa của đại tràng đều được đưa ra ngoài da. Thường là hậu môn nhân tạo vĩnh viễn.
Hậu môn nhân tạo có cựa
Là đưa 1 quai đại tràng ra da và có 1 cựa (éperon). Cựa có thể là những mũi chỉ khâu đính quai đi và quai đến với nhau và cố định vào thành bụng, hoặc là que thủy tinh xỏ ngang mạc treo để ruột không tụt vào. Sau đó xẻ 1 lỗ trên đoạn đại tràng đưa ra ngoài da để cho thoát phân có 2 đầu còn hậu môn nhân tạo có 2 nòng. Nòng phía đoạn trên ruột ra phân còn nòng ở đoạn ruột phía dưới chỉ ra dịch ruột.
Hậu môn nhân tạo có cầu da
(Hiếm gặp) đưa 2 đầu ruột ra 2 nơi trên thành bụng, đầu trên ra phân, đầu dưới ra dịch ruột.
a) 1 nòng b) 2 nòng c) Kiểu quai
Hình 50.1. Hậu môn nhân tạo
Chỉ định làm hậu môn nhân tạo
Bảo vệ thương tổn
Tạo điều kiện để một sang thương bệnh lý phía dưới được nghỉ ngơi, để giữ sạch sẽ một đường khâu, một miệng nối tránh xì bục gây viêm phúc mạc.
Chỉ định trong các trường hợp:
Ung thư đại tràng trong giai đoạn trễ không còn khả năng cắt bỏ.
Viêm loét nặng đại trực tràng chảy máu nhiều.
Rò trực tràng – âm đạo hay trực tràng – bàng quang. Vết thương trực tràng ngoài phúc mạc.
Vết thương ở đoạn đại tràng cố định.
Thoát phân khi có tắc
Trong các trường hợp:
Dị dạng hậu môn trực tràng.
Phình to đại tràng tiên thiên (bệnh Hirschprung).
Tắc ruột do ung thư đại trực tràng.
Chít hẹp đại tràng.
Làm sạch đại tràng
Nhiều trường hợp bệnh lý (như chít hẹp hậu môn, hoặc phình to đại tràng tiên thiên…), chế độ ăn không có bã, tẩy ruột, thụt tháo đại tràng không đủ để làm sạch ruột, do đó cần phải làm hậu môn nhân tạo để qua đó thụt tháo ruột thật sạch chuẩn bị cho cuộc mổ điều trị triệt căn.
Biến chứng
Biến chứng sớm
Chảy máu từ mạc treo đại tràng đưa ra hay trên thành đại tràng. Hoại tử ruột khi thấy đoạn ruột đưa ra bị tím đen.
Tụt hậu môn nhân tạo gây viêm phúc mạc (nếu tụt vào trong ổ bụng) hoặc gây nhiễm trùng thành bụng (nếu tụt vào thành bụng).
Lòi ruột.
Nhiễm trùng vết mổ.
Tắc ruột.
Thủng đại tràng thì thường do đầu canule đặt vào hậu môn nhân tạo để thụt tháo phân.
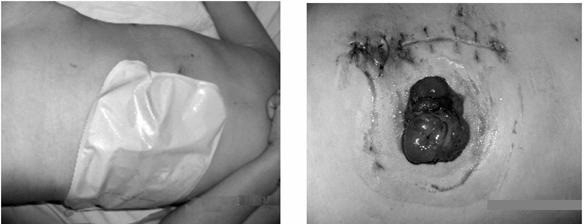
Hình 50.2. Đặt túi hậu môn nhân tạo Hình 50.3. Hậu môn nhân tạo 2 nòng
Biến chứng mạn tính
Viêm thanh mạc đại tràng. Hẹp hậu môn nhân tạo.
Thiếu máu, hoại tử lỗ mở.
Thoát vị thành bụng.
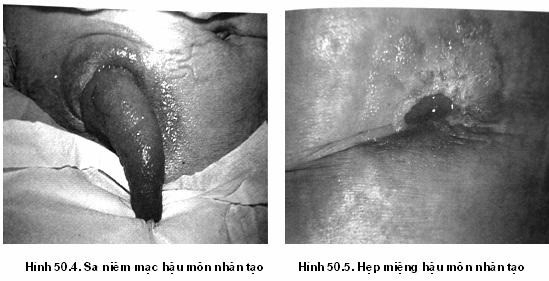
Sa niêm mạc hậu môn nhân tạo. Rò hậu môn nhân tạo.
Đại tiện không tự chủ.
Quy trình chăm sóc người bệnh trước mổ có mở hậu môn nhân tạo
Nhận định tình trạng người bệnh
Nhận định mức độ lo sợ của người bệnh, mức độ hiểu biết về hậu môn nhân tạo mà người bệnh sẽ mang sau mổ. Nhận định khả năng thích nghi của người bệnh. Nhận định mức độ hiểu biết về cách chăm sóc hậu môn nhân tạo. Quan sát những dấu hiệu từ chối, lo sợ, giận dữ.
Nhận định mức độ hiểu biết của người thân nhất là chồng hay vợ về tâm lý, mức độ chấp nhận. Nắm rõ tình trạng bệnh lý của người bệnh là làm hậu môn nhân tạo vĩnh viễn hay tạm thời.
Nhận định vị trí làm hậu môn nhân tạo trên thành bụng cho người bệnh, thường căn cứ vào tình trạng bệnh lý hay người bệnh béo hay gầy.
Chẩn đoán và can thiệp điều dưỡng
Lo âu về cuộc mổ sắp đến và về chẩn đoán ung thư
Thường tâm lý người bệnh trải qua các giai đoạn từ chối, giận dữ, không chấp nhận phẫu thuật, trầm cảm. Lượng giá những phản ứng xúc cảm của người bệnh và gia đình. Khuyến khích người bệnh phát biểu cảm xúc. Hiểu chẩn đoán bệnh và lượng giá người bệnh nhận thức tới đâu về bệnh trạng của họ, lắng nghe tâm trạng, nguyện vọng của người bệnh. Cho người bệnh nói chuyện với người đã phẫu thuật hậu môn nhân tạo thành công.
Hỗ trợ tâm lý trước mổ
Có chương trình giáo dục người bệnh bằng các tư liệu, bài giảng, vật trưng bày, nên cung cấp thông tin về cuộc mổ. Giáo dục về mặt sức khỏe như cách chăm sóc hậu môn nhân tạo, cách sinh hoạt hằng ngày sau mổ, chế độ ăn uống, tắm rửa, thay băng, hoạt động xã hội, công việc, sinh hoạt tình dục.
Chuẩn bị cho cuộc mổ (trường hợp mổ chương trình)
Nâng cao thể trạng người bệnh như cho ăn chế độ nhiều calo như cá, thịt xay nhuyễn, sữa, ăn ít chất xơ trước mổ. Thực hiện truyền dịch trong trường hợp người bệnh cần nhịn ăn.
Chống nhiễm trùng vì thực hiện khâu nối trên ruột, hơn nữa trong lòng ruột có nhiều vi khuẩn nên nguy cơ nhiễm trùng cao. Điều dưỡng thực hiện thuốc chống nhiễm khuẩn đường ruột vài ngày trước mổ, kháng sinh dự phòng trước mổ.
Đặt ống thông mũi – dạ dày: trong mổ chương trình, đặt thông mũi dạ dày giúp giảm bớt căng chướng ruột và dễ dàng khâu nối trên ruột. Trong mổ cấp cứu giúp ruột bớt tắc, hút dịch và hơi trong ruột giúp giảm tình trạng căng giãn có nguy cơ hoại tử ruột cao.
Làm sạch đại tràng: trong trường hợp mổ chương trình do tình trạng bệnh lý như ung thư nên việc phân còn rất nhiều trong lòng ruột hay còn phân cứng điều dưỡng cần thụt tháo nhiều ngày và thực hiện ngày 2 lần vào ngày trước mổ, hay cho người bệnh uống thuốc rửa ruột vào ngày trước mổ nhưng lưu ý cần thận trọng trong trường hợp người bệnh có tắc ruột. Trong trường hợp mổ cấp cứu thì việc thụt tháo hoàn toàn không thực hiện được.
Xác định vị trí của lỗ mở hậu môn nhân tạo: đây là nhiệm vụ của điều dưỡng, vì là người trực tiếp chăm sóc và hướng dẫn người bệnh. Vị trí lỗ mở thường là vị trí ở ngoài cơ thẳng bụng, vị trí lỗ mở nên nằm trong tầm nhìn và tầm tay của người bệnh và trên mặt da phẳng. Vị trí lỗ mở nên tránh là đường thắt lưng, vùng da lõm xếp nếp, sẹo mổ cũ, vùng có thoát vị, vùng có xương gồ lên, rốn, vùng chịu ảnh hưởng của tia xạ. Cần cách xa vết mổ, nằm dưới dòng của dẫn lưu và cách xa dẫn lưu để tránh dòng phân chảy qua dẫn lưu gây nhiễm trùng.
Nhận biết tâm lý người bệnh khi biết sau mổ sẽ mang hậu môn nhân tạo, điều dưỡng chú ý thận trọng với những lời phàn nàn của người bệnh về sợ hãi, thất vọng, đau khổ.
Thực hiện cân bằng nước và điện giải trước mổ. Nên đặt thông tiểu giúp theo dõi chính xác lượng nước xuất nhập, giúp vùng đáy chậu được khô sau mổ.
Quy trình chăm sóc người bệnh sau mổ có hậu môn nhân tạo
Nhận định tình trạng người bệnh
Những điều cần quan sát trong những ngày đầu sau mổ về lỗ mở ra da:
Tuần hoàn máu
Quan sát màu niêm mạc ruột, nơi khâu chỉ, tụt hậu môn nhân tạo vào trong, dịch tiết, niêm mạc ruột nên ẩm, hồng. Theo dõi phù nề: nếu màng nhầy phù nhẹ, trong suốt là bình thường, nếu phù nề tăng hơn là bất thường.
Vùng da xung quanh lỗ mở
Da có bị rôm lở, đỏ, xì rò phân. Tránh dùng các chất sát trùng vì có thể gây dị ứng. Dùng túi hứng phân thích hợp, thay túi đều, lỗ cắt phải vừa, tránh quá rộng hay quá hẹp, cạo sạch lông nơi vùng dán túi, tránh để người bệnh đau khi tháo túi hay lông ngăn cản keo dính da.
Trong trường hợp người bệnh được rửa sạch ruột trước và trong mổ, phẫu thuật viên sẽ đặt túi hậu môn ngay sau mổ. Điều dưỡng nhận định tình trạng niêm mạc hậu môn, phân. Và phẫu thuật viên cần sử dụng túi trong suốt để điều dưỡng dễ quan sát.
Trong trường hợp cấp cứu hay không có rửa ruột trong mổ, phẫu thuật viên xẻ hậu môn nhân tạo nhưng sau đó khâu mũi chỉ chờ và băng kín lại bằng gạc vaseline. Điều dưỡng cần nhận định dấu hiệu chảy máu hậu môn nhân tạo. Thường sẽ mở hậu môn nhân tạo sau 24 – 48 giờ sau mổ.
Nhận định tình trạng hoạt động của nhu động ruột.
Nhận định tình trạng vết mổ: phân có thấm băng, dấu hiệu nhiễm trùng. Nhận định tâm lý người bệnh: khóc, lo sợ, hoảng hốt và thất vọng.
Chẩn đoán và can thiệp điều dưỡng
Sự tổn thương da do vết mổ và lỗ hậu môn nhân tạo
Người bệnh có hậu môn nhân tạo chưa xẻ miệng thì hậu môn nhân tạo sẽ được phẫu thuật viên bao phủ bằng gạc thấm vaselin. Nếu máu thấm ướt băng điều dưỡng chỉ thay lớp băng ngoài, giữ cho niêm mạc hậu môn nhân tạo luôn ẩm không bị khô. Theo dõi tình trạng bụng, cơn đau, màu sắc niêm mạc hậu môn nhân tạo, theo dõi chảy máu quanh chân hậu môn nhân tạo. Thường sau 48 giờ thì xẻ miệng hay mở miệng hậu môn nhân tạo. Sau khi xẻ miệng điều dưỡng cần rửa sạch phân trào ra, quấn gạc thấm vaselin quanh dưới chân ruột (ngừa phân đổ vào ổ bụng). Người bệnh có hậu môn nhân tạo đã xẻ miệng, trong vài ngày đầu nên bôi chất oxit kẽm lên da quanh hậu môn nhân tạo ngừa rôm lở da nếu không dùng túi dán hậu môn. Tốt nhất là nên dùng túi dán hậu môn nhân tạo để giúp người bệnh sạch sẽ, thoải mái, tránh phân tràn ra ổ bụng gây viêm loét da, nhiễm trùng vết mổ, nhiễm trùng dẫn lưu. Trong trường hợp có túi phân, điều dưỡng cần lưu ý tránh cắt miệng túi quá rộng sẽ làm tổn thương da do phân tràn ra, nếu quá hẹp sẽ làm tổn thương niêm mạc ruột.
Nếu hậu môn nhân tạo bên phải, hay đưa ruột non ra da điều dưỡng cần theo dõi sự mất nước và càng chú ý hơn việc phòng ngừa lở loét da cho người bệnh vì đây là loại chất dịch mang tính chất kiềm có thể gây bỏng rát vùng da quanh chân hậu môn nhân tạo.
Sau khi xẻ miệng hậu môn nhân tạo thì ruột có thể phù nề hay chướng, điều dưỡng cần theo dõi màu sắc niêm mạc hậu môn nhân tạo. Nếu phân quá cứng không ra được, điều dưỡng có thể mang găng tẩm chất trơn nong nhẹ nhàng vào miệng hậu môn nhân tạo để lấy phân ra hoặc dùng ống thông hậu môn bơm 100 – 200ml nước muối sinh lý để kích thích nhu động ruột và làm mềm phân. Rất thận trọng khi thụt tháo qua niêm mạc hậu môn nhân tạo trong những ngày đầu sau mổ vì tình trạng niêm mạc ruột phù nề nên nguy cơ thủng ruột là rất cao. Chỉ nên dùng đúng dụng cụ thụt tháo hậu môn nhân tạo. Ống cao su hoặc que thủy tinh giữ cố định quai ruột ở thành bụng, trong trường hợp hậu môn nhân tạo có quai sẽ được rút sau 5 – 7 ngày.
Người bệnh lo lắng về hậu môn nhân tạo đang mang
Tâm lý: khi chăm sóc điều dưỡng nên tế nhị, giải thích để tránh người bệnh bị mặc cảm và hướng dẫn người bệnh cách hoà nhập vào cuộc sống, giúp người bệnh lấy lại niềm tin trong cuộc sống. Điều dưỡng cung cấp những thông tin sách báo về cách chăm sóc hậu môn nhân tạo cho người bệnh.
Tạo tính độc lập: hướng dẫn người bệnh cách rửa, thay túi đựng phân ngay tại bệnh viện, nên hướng dẫn người bệnh tự chăm sóc túi đựng phân với tất cả các loại túi, cách thay, cách lắp túi phân, cách pha dung dịch, cách làm túi đựng phân tự tạo, cách rửa và chăm sóc hậu môn nhân tạo. Hướng dẫn người bệnh tránh đặt túi khi có nếp nhăn bụng. Khi dán túi mà thấy có nếp nhăn trên keo thì có thể túi bị rò nên thay túi khác. Tránh để túi quá đầy mới thay hay mới tháo phân vì nếu quá đầy sẽ dễ sút túi hay tuột da nơi đặt túi.
Phòng ngừa lở da: giúp người bệnh ngăn ngừa loét da chung quanh chân hậu môn nhân tạo như đặt túi vừa sát hậu môn nhân tạo, tránh rò ở nơi keo dán túi, cạo lông xung quanh da nơi chân hậu môn nhân tạo giúp túi dán không bị tróc.
Tập điều chỉnh chức năng hậu môn nhân tạo: người bệnh có hậu môn nhân tạo thường phải mang ít nhất 2 đến 3 tháng hay có thể là vĩnh viễn vì thế mà điều dưỡng cần giúp người bệnh đi đại tiện đúng giờ để người bệnh có thể sinh hoạt, làm việc mà không bị hậu môn nhân tạo gây khó khăn. Tuỳ theo sinh hoạt của người bệnh, điều dưỡng có thể tập cho người bệnh đi đại tiện đúng giờ thích hợp bằng cách thụt tháo mỗi ngày đúng giờ, ví dụ nếu người bệnh cần đi làm vào buổi sáng thì nên thụt tháo sạch vào đêm trước cho sạch phân và sau đó lắp túi lại, tập tối thiểu một tuần cũng giúp cho nhu động ruột làm quen với việc đi cầu.
Dinh dưỡng: khuyên người bệnh ăn những thức ăn ít chất xơ trong 4 – 6 tuần sau mổ. Sau đó cho người bệnh ăn chất có nhiều đường và protein cao trong thời gian sau.
Chú ý hai vấn đề: đủ dinh dưỡng và thức ăn có ảnh hưởng đến chức năng của hậu môn nhân tạo, khuyên người bệnh uống nhiều nước, nhai kỹ thức ăn, ăn chậm, ăn những thức ăn giàu dinh dưỡng. Cần cân nhắc đối với:
Những thức ăn dễ táo bón: phomát, đậu, chocolat, ngô, nho. Những thức ăn nhuận tràng: trái cây, đậu xanh, gan,… Những thức ăn nhiều gia vị: tiêu, tỏi, ớt, hành,…
Những thức ăn tạo hơi: bông cải, đậu, bưởi, dưa chuột, hột mít,… Những thức ăn tạo mùi: mít, sầu riêng, củ kiệu, mắm, trứng, cá, thịt. Thức ăn khử mùi: sữa chua.
Nên nhớ rằng đối với những người lớn chịu uống sữa và sản phẩm của sữa nên hạn chế nếu có hậu môn nhân tạo.
Đối với lỗ mở hồi tràng ra da cần chú ý mất nước và rối loạn điện giải. Không nên dùng các chất kích thích nhu động ruột như thuốc xổ.
Vận động: tránh làm việc nặng khi đang mang hậu môn nhân tạo hay mới đóng hậu môn nhân tạo.
Vệ sinh thân thể: người bệnh vẫn tắm rửa bình thường nhưng tránh chà xát xà phòng lên hậu môn nhân tạo. Sau khi tắm có thể mang túi mới sạch sẽ. Khi tắm tránh để tia nước vòi sen tưới trực tiếp lên hậu môn nhân tạo. Tránh dùng khăn hay gạc quá cứng để lau khô niêm mạc hậu môn.
Hướng dẫn người bệnh khám lại: trong trường hợp hậu môn nhân tạo tạm thời, thường người bệnh sẽ được hẹn tái khám đóng lại hậu môn nhân tạo sau 2 – 3 tháng (hoặc thời gian ngắn hơn nếu là ruột non). Ngoài ra, nên hướng dẫn người bệnh đến bệnh viện ngay nếu thấy chảy máu, không ra phân, chướng bụng, đau bụng. Nếu người bệnh mang hậu môn nhân tạo vĩnh viễn, điều dưỡng cũng nên hướng dẫn người bệnh tái khám định kỳ.
Người bệnh đau sau phẫu thuật
Giảm đau: thực hiện thuốc giảm đau theo y lệnh, tạo môi trường thư giãn, thăm viếng và điện thoại.
Giúp người bệnh có tư thế thoải mái, thay đổi tư thế, kỹ thuật thư giãn.
Hướng dẫn người bệnh cách ngồi dậy, đi lại, vận động.
Nhu động ruột kém phục hồi sau mổ
Hướng dẫn người bệnh hít thở sâu, tập bụng, ho, xoay trở và ngồi dậy sớm. Hơn nữa, điều dưỡng cần nghe nhu động ruột để nhận định tình trạng hoạt động ruột sau mổ, rất quan trọng nếu người bệnh phẫu thuật sau tắc ruột vì biến chứng sau mổ có hậu môn nhân tạo là tắc ruột sớm. Khi khám nên hỏi người bệnh có trung tiện chưa, nếu sau 2 – 3 ngày mà chưa có nhu động ruột điều dưỡng cần theo dõi sát niêm mạc ruột đưa ra da, tình trạng đau bụng, tình trạng phân qua hậu môn như nghẹt phân do phân quá cứng.
Người bệnh lo lắng về sinh hoạt tình dục khi có hậu môn nhân tạo
Điều dưỡng cần gặp người chồng hay vợ, bạn tình của người bệnh, trao đổi với họ về tình trạng hậu môn nhân tạo của người bệnh, cách chăm sóc. Hướng dẫn người bệnh vẫn có thể quan hệ tình dục được nếu như bản thân người bệnh hay người phối ngẫu trợ giúp người bệnh đại tiện sạch phân và mang túi phân trống và sạch, quan hệ thay đổi tư thế phù hợp. Giúp người phối ngẫu làm quen với túi hậu môn nhân tạo và hậu môn nhân tạo của người bệnh. Gặp gỡ 2 người để giúp họ trao đổi những thắc mắc và khuyên họ nên gặp chuyên gia về hậu môn nhân tạo.
Người bệnh được chỉ định đóng hậu môn nhân tạo
Điều kiện đóng hậu môn nhân tạo:
Thường sau 2 – 3 tháng (hay sớm hơn tuỳ vào tình trạng bệnh).
Đoạn dưới phải thông.
Chung quanh miệng hậu môn nhân tạo không nhiễm trùng.
Chuẩn bị đóng hậu môn nhân tạo: chuẩn bị trước 3 ngày, phải đảm bảo đại tràng sạch và không nhiễm trùng.
Chế độ ăn, chuyển dần từ chế độ ăn đặc sang lỏng. Ngày đầu ăn cơm, ngày thứ hai ăn cháo, ngày thứ ba uống sữa hoặc trà đường. Chiều tối hôm trước mổ nhịn ăn uống hoàn toàn để sáng hôm sau mổ.
Thụt tháo ở hậu môn nhân tạo xuống hậu môn thật ngày một lần (2 ngày trước mổ); ngày 2 lần (ngay trước ngày mổ). Thụt tháo với nước muối sinh lý là tốt nhất. Chú ý, lượng nước chảy ra nên bằng hay nhiều hơn số lượng nước cho vào. Khi thụt tháo nếu người bệnh đau bụng hay chảy máu nên báo bác sĩ ngay.
Rửa sạch đại tràng: uống dung dịch Fortrans (polyethylene glycol) một ngày trước với 3 gói, mỗi gói pha một lít nước, điều dưỡng cần bảo đảm sạch phân trong lòng ruột. Thực hiện kháng sinh đường ruột, kháng sinh dự phòng trước mổ.
Nguy cơ có các biến chứng sau mổ đóng hậu môn nhân tạo
Bục xì miệng nối hậu môn nhân tạo: gây viêm phúc mạc hay rò tiêu hoá khu trú. Điều dưỡng theo dõi dấu hiệu xì rò phân qua vết mổ hay lỗ đóng hậu môn nhân tạo, nhiệt độ, đau bụng, tình trạng mất nước. Nếu rò ít thường điều trị bằng cách chăm sóc da tránh nhiễm trùng, viêm lở, nâng cao dinh dưỡng tốt giúp lành nơi rò.
Chảy máu miệng nối hay ở thành bụng: báo bác sĩ để khâu cầm máu.
Hẹp miệng nối hậu môn nhân tạo: thường xảy ra do phẫu thuật, khuyên người bệnh tránh tăng cân trong thời gian có hậu môn nhân tạo vì nếp da cũng làm cho miệng hậu môn nhân tạo hẹp lại và cũng do sẹo co rút. Điều dưỡng theo dõi tình trạng táo bón, rặn khi đi đại tiện, số lần đi đại tiện, nên có chế độ ăn tránh táo bón, uống nhiều nước. Nếu người bệnh hẹp quá nhiều và có biến chứng thường phải được phẫu thuật để sửa miệng nối nếu là hậu môn nhân tạo vĩnh viễn.
Tắc ruột: đây là biến chứng thường xảy ra cho người bệnh. Điều dưỡng cần giúp người bệnh phòng ngừa bằng cách cho người bệnh đi bộ, tập luyện…
Nhiễm trùng vết mổ: thành bụng, chỗ đóng hậu môn nhân tạo nên thay băng khi thấm dịch.
Lượng giá
Người bệnh tham gia sinh hoạt trong gia đình, xã hội, công việc một cách tự tin. Người bệnh tự chăm sóc hậu môn nhân tạo thành thạo.
Người bệnh đến tái khám đóng hậu môn nhân tạo không bị tai biến.