Đại cương
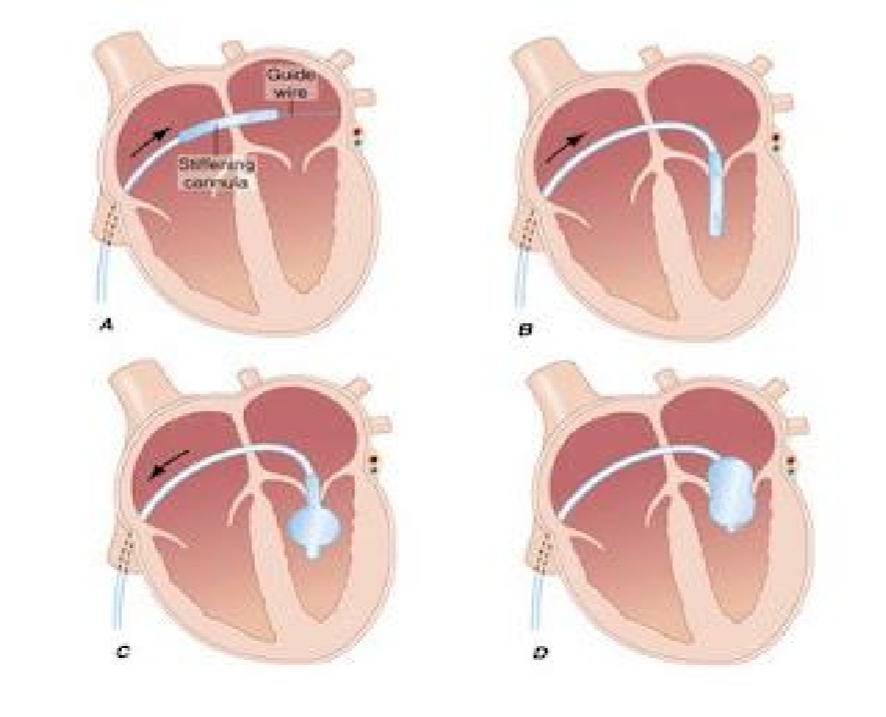
Nong van bằng bóng qua da là kỹ thuật đưa ống thông đầu có bóng vào nhĩ trái qua chỗ chọc vách liên nhĩ rồi lái xuống thất trái và đi qua van hai lá, sau đó bóng sẽ được bơm lên theo cỡ tăng dần để làm nở phần eo của bóng gây tách hai mép van. Nong van hai lá có tỷ lệ thành công cao, ít biến chứng, thời gian nằm viện ngắn, ít đau, không có sẹo trên ngực..và có thể thực hiện trong các trường hợp nguy cơ cao như ở phụ nữ có thai, người suy tim nặng..
Chỉ định
Chọn lựa người bệnh nong van hai lá gồm:
Hẹp hai lá khít (diện tích lỗ van
Hình thái van phù hợp cho nong van hai lá, theo thang điểm Wilkins ≤8 là tối ưu, một số trường hợp có thể xét nong van cho người bệnh có điểm Wilkins từ 8 – 10 (ở trung tâm có kinh nghiệm).
Không có huyết khối trong nhĩ trái (loại trừ bằng siêu âm qua thực quản).
Không có hở van hai lá hoặc van động mạch chủ mức độ vừa đến nhiều và chưa ảnh hưởng đến chức năng thất trái.
Chống chỉ định
Người bệnh có hở van hai lá vừa đến nhiều hoặc hở/hẹp van động mạch chủ vừa đến nhiều
Có huyết khối trong nhĩ trái
Hình thái van (bộ máy van và tổ chức dưới van) dày dính nhiều, vôi hóa (Wilkins >10 điểm)
Mới có biến cố tắc mạch trong vòng 3 tháng.
Chống chỉ định tương đối: đang trong tình trạng nhiễm trùng chưa khống chế được; rối loạn đông máu…
Chuẩn bị
Người thực hiện
02 bác sĩ và 02 kỹ thuật viên chuyên ngành tim mạch can thiệp
Người bệnh
Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
Kháng sinh dự phòng đường tĩnh mạch.
Kiểm tra lại các tình trạng bệnh đi kèm,chức năng thận..
Phương tiện
Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc.
Bộ dụng cụ mở đường vào tĩnh mạch và động mạch: bộ sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain
Thuốc sử dụng trong thủ thuật (heparin, lidocaine)
Thuốc cản quang để bơm vào bóng Inoue: pha thuốc cản quang với nước muối sinh lý theo tỉ lệ 1:5
Dụng cụ thông tim phải (catheter, guide wire)
Kim Brokenbourgh chọc vách liên nhĩ, mullin sheath.
Bộ bóng Inoue nong van hai lá
Bóng Inoue. Kích cỡ tham khảo của bóng được chọn theo công thức: cỡ bóng = chiều cao người bệnh/10 + 10.
Que nong vách (dilator)
Que lái (stylit)
Bơm làm căng bóng
Gudewire loại vòng
Kim chỉ khâu vị trí tĩnh mạch đường vào.
Các bước tiến hành
Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
Mở đường vào tĩnh mạch đùi phải và động mạch đùi. Một số trường hợp chỉ cần đường vào tĩnh mạch.
Thông tim phải đo áp lực động mạch phổi. Đưa ống thông dưới sự dẫn đường của dây dẫn đến vị trị động mạch phổi đo áp lực động mạch phổi.
Xác định bóng nhĩ trái bằng cách chụp cản quang động mạch phổi để đợi đến khi thuốc qua thì tĩnh mạch trở về nhĩ trái.
Đưa ống thông pigtail qua động mạch đùi lên gốc động mạch chủ (hiện nay với kỹ thuật xác định bóng nhĩ trái, thường không cần đường động mạch đùi).
Chọc vách liên nhĩ.
Mốc chọc vách liên nhĩ: có nhiều phương pháp, 2 phương pháp thường dùng hiện nay là:
Dựa trên bóng nhĩ trái: chia bóng nhĩ trái ra 3 phần từ trên xuống và từ trái sang phải, vị trí (mốc) chọc vách quanh góc 1/4 dưới bên phải (hinh 15.1)
Dựa trên mốc đường giữa: khoảng cách giữa bờ ngoài bên phải bóng nhĩ trái và đầu ống thông pigtal ở động mạch chủ. Vị trí chọc nằm trên đường giữa này và trong bóng nhĩ trái, trên bờ dưới của nhĩ trái khoảng nửa khoảng nửa đốt sống.
Đưa guidewire lên tĩnh mạch chủ trên trước, sau đó luồn Mulins sheath lên vị trí tĩnh mạch chủ trên, luôn kim chọc vách liên nhĩ (Broukenbourgh) vào trong, đầu kim nằm trong cách đầu sheath khoảng 5mm.
Kéo cả hệ thống về đến vị trí cần chọc vách liên nhĩ, điều chỉnh đôi chút hướng kim (thường khoảng 4-6h), sau đó tiến hành chọc vách liên nhĩ bằng cách đẩy kim trồi ra ngoài sheath.
Xác định kim chọc đúng nhĩ trái bằng cách bơm một chút cản quang hoặc kết nối áp lực, sau đó đưa Mulins sheath qua vách liên nhĩ sanh nhĩ trái.
Đo áp lực nhĩ trái trước nong, đánh giá chênh áp qua van hai lá trước nong van
Tiêm heparin vào buồng nhĩ trái (2000-3000 đơn vị)
Đưa wire vòng qua vách liên nhĩ vào nhĩ trái.
Dùng que nong (dilator) nong tĩnh mạch đùi và vách liên nhĩ.
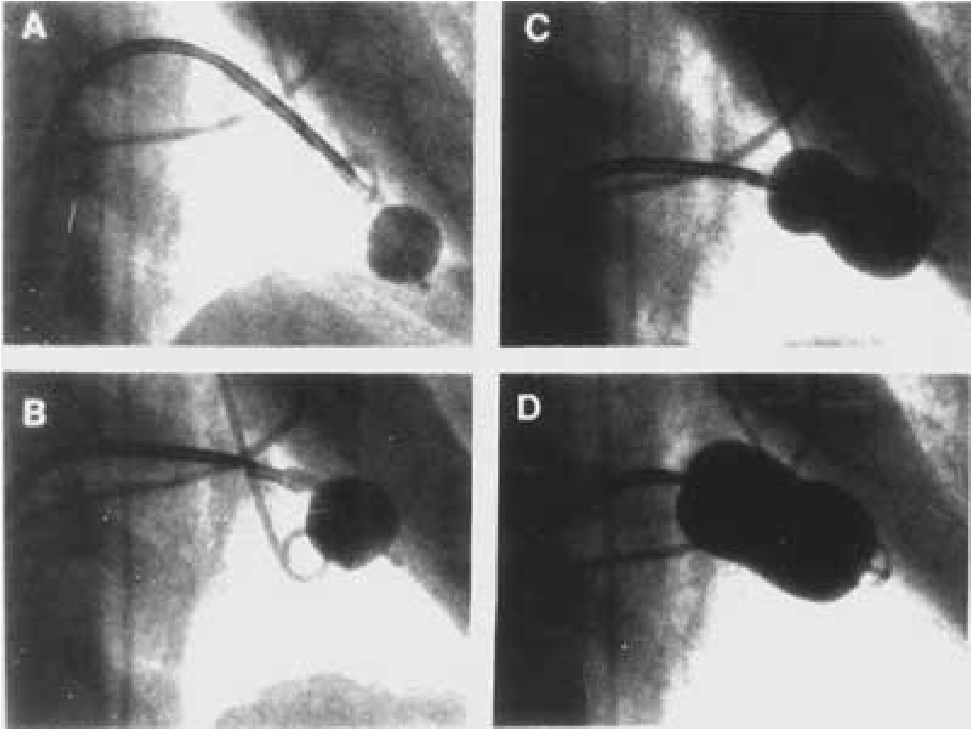
Nong van hai lá bằng bóng:
Đưa bóng nong (đã được làm căng) vào nhĩ trái dựa trên wire vòng,
Dùng que lái bóng đưa bóng nong qua lỗ van hai lá
Bơm bóng nong từng bước để tách mép vao hai lá, đánh giá áp lực nhĩ trái, khả năng bị hở van hai lá tăng… để quyết định tăng cỡ bóng tối ưu
Đánh giá áp lực nhĩ trái, chênh áp qua van hai lá và áp lực động mạch phổi sau nong van hai lá.
Hình 15.1: Quy trình nong van hai lá bằng bóng Inoue
Theo dõi
Theo dõi các chức năng sống còn (nhịp tim, huyết áp, thở…)
Theo dõi các đường cong áp lực nhĩ trái, mức độ hở hai lá… sau mỗi lần nong van để quyết định tăng cỡ bóng đạt tối ưu.
Theo dõi phát hiện sớm các biến chứng có thể gặp trong và sau nong van như hở hai lá, tai biến mạch não, tràn dịch màng ngoài tim ….
Theo dõi vị trí đường vào tĩnh mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch…
Tai biến và xử trí
Các biến chứng nhẹ thoáng qua: cường phế vị (nhịp chậm, tụt huyết áp; vã mồ hôi), cho atropin; ngoại tâm thu nhĩ, rung nhĩ thoáng qua… Biến chứng tồn lưu thông liên nhĩ lỗ nhỏ, gặp tỷ lệ ít và không gây những ảnh hưởng đáng kể.
Tràn dịch màng ngoài tim do thủng thành nhĩ hoặc thành thất: phát hiện sớm, chọc hút dịch kịp thời và truyền máu nếu cần; phẫu thuật cấp cứu.
Hở hai lá do rách lá van hoặc đứt dây chằng: phát hiện sớm, cho các thuốc ngăn chặn suy tim trái – phù phổi cấp; phẫu thuật thay van cấp khi lâm sàng không ổn định.
Tắc mạch: tắc mạch não, tắc mạch chi, tắc mạch tạng: cần chú ý lựa chọn người bệnh không có huyết khối; cho heparin khi làm thủ thuật; theo dõi sát khi xảy ra biến cố, cho chống đông nếu cần.
Các biến chứng khác: chảy máu chỗ chọc, nhiễm trùng…
Tài liệu tham khảo
Bonow RO, Carabello BA, Chatterjee K, et al. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (writing Committee to Revise the 1998 guidelines for the management of patients with valvular heart disease) developed in collaboration with the Society of Cardiovascular Anesthesiologists endorsed by the Society for Cardiovascular Angiography and Interventions and the Society of Thoracic Surgeons. J Am Coll Cardiol. Aug 1 2006;48(3):e1-148.
Sutaria N, Northridge DB, Shaw TR. Significance of commissural calcification on outcome of mitral balloon valvotomy. Heart. Oct 2000;84(4):398-402.