Bệnh học
Định nghĩa
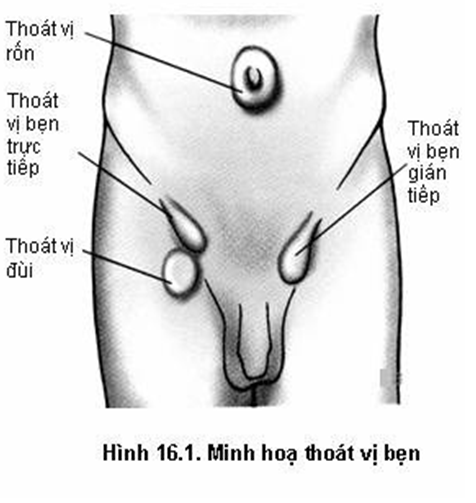
Thoát vị bẹn là tình trạng nhô ra của phúc mạc, mạc nối và ruột ra ngoài ổ bụng qua chỗ mở ra bất thường của cơ trên thành bụng. Tuỳ vị trí người ta phân loại thoát vị bẹn, thoát vị đùi, thoát vị rốn. Thoát vị bẹn thường xảy ra ở nam nhiều hơn nữ.
Sinh bệnh học
Khiếm khuyết cơ hành bụng có thể do cơ thành bụng yếu, do bẩm sinh. Khối thoát vị chỉ xuất hiện khi ổ bụng tăng áp lực, làm tăng áp suất lên chỗ yếu thành bụng. Sự gia tăng áp lực trong ổ bụng như rặn đi đại tiện, ho, tư thế đứng, có thai, làm việc nặng, khó thở, béo phì, khối u.
Túi nhỏ phúc mạc xuyên qua chỗ yếu trên thành bụng hình thành túi thoát vị. Trong giai đoạn sớm, mô như mạc nối, hay quai ruột chui vào trong túi khi người bệnh đứng dậy. Khi người bệnh nằm xuống, khối thoát vị nhỏ dần và có thể biến mất. Lâu ngày mô nằm hẳn trong túi.
Lâm sàng
Triệu chứng cơ năng: khối u vùng bẹn xuất hiện khi gắng sức, đi lại, ho, rặn và tự mất đi khi nằm xuống hay dùng tay đẩy vào. Thường thoát vị không đau. Thoát vị bẹn là tình trạng nhô ra của phúc mạc, mạc nối và ruột ra ngoài ổ bụng qua chỗ mở ra bất thường của cơ trên thành bụng. Tùy vị trí người ta phân loại: thoát vị bẹn, thoát vị đùi, thoát vị rốn. Thoát vị bẹn thường xảy ra ở nam nhiều hơn nữ.
Xuất độ và nguyên nhân
Nguyên nhân bẩm sinh: Do sự tồn tại của ống phúc mạc tinh tạo nên đường đi cùng 1 túi có sắn khiến cho thoát vị có điều kiện xảy ra
Nguyên nhân mắc phải: sự suy yếu của lớp mạc ngang và cơ ngang bụng gây nên thoát vị bẹn trực tiếp và thoát vị đùi. Nguyên nhân gây yếu thành bụng là do người già, suy dinh dưỡng hay thương tích vùng bẹn.
Yếu tố thuận lợi: táo bón kinh niên, u đại tràng, tiểu khó do hẹp niệu đạo hay do u xơ tiền liệt tuyến, ho kéo dài trong viêm phế quản mạn tính, có thai, cổ trướng hay khối u trong bụng.
Quy trình chăm sóc người bệnh trước mổ
Nhận định tình trạng người bệnh
Hỏi: tư thế thường bị thoát vị, cách xử trí, thời gian xuất hiện, thường khối thoát vị sẽ xuất hiện nặng hơn và thường xuyên ở những người bệnh có bệnh lý mạn tính về hô hấp, người bệnh táo bón thường xuyên, nghề nghiệp khuân vác nặng, có gắng sức, có bệnh lý kèm theo như u xơ tiền liệt tuyến…
Khám: tư thế người bệnh nằm ngửa hay ngồi, tư thế nào khối thoát vị nhô ra.
Khi thăm khám có thể thấy khối mềm vùng bẹn khi người bệnh thay đổi tư thế, khi ho, khi cười hay khóc (ở trẻ em) và biến mất khi nằm xuống hay khi dùng tay đẩy nhẹ vào. Sờ để đánh giá mật độ, kích thước, tìm điểm đau, tình trạng đau khi khối thoát vị nhô ra. Hỏi người bệnh cách xử trí khi có khối thoát vị, tư thế nào thường bị nhất.
Luôn luôn nhận định tình trạng người bệnh trước khi mổ. Nhận định cẩn thận tình trạng viêm phổi, ho mạn tính, dị ứng. Bởi vì sau mổ, khi ho, nhảy mũi có thể làm gián đoạn chỗ sửa chữa. Thường có thể trì hoãn cuộc mổ để điều trị trước mổ. Nôn ói, căng chướng, đau là dấu hiệu sớm của tắc ruột. Điều dưỡng nhận định mức độ lo lắng.
Chẩn đoán và can thiệp điều dưỡng
Người bệnh lo lắng trước mổ thoát vị
Cung cấp thông tin về phương pháp mổ, hiện nay có thể mổ theo phương pháp nội soi. Giải thích cho người bệnh về phương pháp phẫu thuật và những chăm sóc sau mổ, tránh biến chứng thoát vị lại sau mổ. Nếu là nam, do không hiểu biết về bệnh rõ ràng người bệnh sẽ lo lắng ảnh hưởng của phẫu thuật với vấn đề tình dục. Người bệnh có thể được gây tê tuỷ sống hay gây mê. Sau mổ việc vận động, đi lại hạn chế trong những ngày đầu và đôi khi do đau nên người bệnh khó tiểu 24–48 giờ sau mổ. Thụt tháo hay có thể dùng thuốc bơm hậu môn đêm trước mổ hoặc uống Fortrans ngày trước mổ. Cho thức ăn nhẹ ngày trước mổ, sáng nhịn ăn hoàn toàn. Vệ sinh vùng bộ phận sinh dục.
Người bệnh mổ cấp cứu do thoát vị bẹn nghẹt
Nhận định: khối thoát vị làm người bệnh đau bụng, đau nơi khối thoát vị, phát hiện dấu hiệu tắc ruột.
Can thiệp điều dưỡng: người bệnh sẽ được mổ cấp cứu thoát vị bẹn nghẹt như một người bệnh tắc ruột. Thực hiện truyền dịch, vệ sinh bộ phận sinh dục, thực hiện kháng sinh dự phòng, chuẩn bị các xét nghiệm trước mổ, công tác tư tưởng cho người bệnh vì lúc này người bệnh phải phẫu thuật nặng hơn và có nguy cơ có hậu môn nhân tạo hay dẫn lưu sau mổ.
Khác với phương thức phẫu thuật mổ thoát vị bẹn đơn thuần. Với người bệnh thoát vị bẹn nghẹt cần cho người bệnh thông tin về cuộc phẫu thuật sắp tới như có dẫn lưu, hậu môn nhân tạo, vết mổ dài…
Quy trình chăm sóc người bệnh sau mổ thoát vị bẹn
Nhận định tình trạng người bệnh
Nhận định về dấu chứng sinh tồn, vết mổ, dẫn lưu. Nhận định tình trạng bàng quang có nước tiểu căng hay không có nước tiểu vì đối với nam đôi khi việc bài tiết nước tiểu sau mổ thoát vị thường có khó khăn.
Điều dưỡng theo dõi nước xuất nhập. Quan sát và sờ trên xương mu phát hiện bàng quang căng. Quan sát tình trạng bìu xem có sưng, đau không.
Nhận định người bệnh đau vết mổ, đau bụng không khi người bệnh ho, khi hắt hơi.
Nếu người bệnh về nhà sớm, điều dưỡng cần đánh giá người bệnh qua mức độ hiểu biết về dấu hiệu và triệu chứng của biến chứng sau mổ.
Chẩn đoán và can thiệp điều dưỡng
Người bệnh có nguy cơ chảy máu sau mổ
Theo dõi dấu chứng sinh tồn trong những giờ đầu. Theo dõi chảy máu sau mổ, quan sát vết mổ, dẫn lưu có dấu hiệu chảy máu. Theo dõi Hct, thường xuyên đánh giá tình trạng bụng như đau, chướng, tụ máu. Phát hiện sớm dấu hiệu chảy máu, điều dưỡng chăm sóc và chuẩn bị người bệnh phẫu thuật cấp cứu theo y lệnh.
Người bệnh đau vùng bụng dưới sau mổ
Thẩm định tình trạng đau theo thang điểm đau. Thực hiện thuốc giảm đau, hướng dẫn người bệnh xoay trở nhẹ nhàng, tránh ngồi dậy sớm. Nếu người bệnh đau vùng bìu và có sưng điều dưỡng có thể đắp đá lạnh giảm sưng.
Người bệnh không thay băng do vết mổ sạch, vết mổ nội soi
Theo dõi dấu hiệu máu thấm băng. Vết mổ khô không thay băng, cắt chỉ sau 5–7 ngày. Nếu vết mổ nội soi, thường được khâu dưới da nên sau 4–5 ngày tháo băng, không cắt chỉ, theo dõi nhiệt độ, đau vết mổ.
Người bệnh có nguy cơ căng chướng bàng quang và không tiểu được
Người bệnh tiểu được, đủ (200ml–300ml/8 giờ sau mổ), bàng quang không căng chướng. Cố gắng không đặt ống thông tiểu, thực hiện các biện pháp như nghe tiếng nước chảy. Nếu người bệnh không tiểu được thì báo bác sĩ và thực hiện y lệnh đặt ống thông tiểu lại, tránh để người bệnh rặn đi tiểu.
Người bệnh hạn chế vận động do có nguy cơ thoát vị lại sau mổ
Ngày thứ 2 cho người bệnh ngồi dậy. Đối với người bệnh có thành bụng yếu hay người già thì chú ý việc vận động, đi lại trễ hơn. Ngày thứ 3 có thể cho người bệnh đi lại quanh giường. Tránh đi xe đạp trong 2 tuần đầu sau mổ.
Tránh làm việc nặng trong 2–3 tháng sau mổ. Hiện nay có thể mổ nội soi điều trị thoát vị bẹn, người bệnh có thể vận động sớm sau mổ, thời gian nằm viện ngắn ngày hơn và tỷ lệ tái phát ít hơn. Nếu người bệnh quá già hay thành bụng yếu thường khuyến khích người bệnh mang nịt bụng sau mổ.
Người bệnh lo lắng về chế độ ăn sau mổ
Hướng dẫn người bệnh ăn bình thường sau mổ nhưng lưu ý chế độ ăn thức ăn nhuận tràng, tránh táo bón, uống nhiều nước. Nên vận động, đi lại nhẹ nhàng giúp kích thích nhu động ruột.
Người bệnh lo lắng thoát vị lại sau mổ
Trong trường hợp táo bón không nên rặn, điều dưỡng khuyên người bệnh nên tham khảo thêm ý kiến bác sĩ vì khi rặn gây tăng áp lực bụng và có nguy cơ thoát vị lại. Trong trường hợp ho nhiều, nên báo bác sĩ cho y lệnh thuốc giảm ho. Điều dưỡng khuyên người bệnh dùng tay ấn nhẹ vùng bụng khi ho giúp giảm đau, tránh cho người bệnh ho vì có thể gây tăng áp lực bụng, bục chỉ, thoát vị lại.
Giáo dục người bệnh
Tránh làm việc nặng trong thời gian 2–3 tháng sau mổ, báo cho người bệnh biết có nguy cơ bị thoát vị lại.
Về dinh dưỡng, hướng dẫn người bệnh cách ăn uống, uống nhiều nước, thức ăn nhiều chất xơ.
Hướng dẫn người bệnh sau mổ vài tuần không nên gắng sức trong công việc nặng, trong sinh hoạt, thể thao, tránh đi xe đạp, tránh rặn do táo bón.
Nguy cơ thoát vị lại: hướng dẫn người bệnh khi có thoát vị lại nên nằm và dùng tay ấn vào lại.
Hướng dẫn người bệnh dấu hiệu của tắc ruột nghẹt. Nếu có các dấu hiệu trên khuyên người bệnh nhịn
đói và đến bệnh viện ngay.
Về vấn đề tình dục: giải thích cho người bệnh rằng không có ảnh hưởng đến hoạt động tình dục sau mổ.
Tuy nhiên, người bệnh tránh cố gắng quá sức trong thời gian đầu sau mổ.
Lượng giá
Người bệnh sau mổ không chảy máu, không nhiễm trùng vết mổ, không dấu thoát vị lại. Người bệnh an tâm khi xuất viện.
Tài liệu tham khảo
Sally Brozenec. Nursing care of patients with disorders of the lower Gastrointestinal system, in Medical Surgical Nursing Foundations for Clinical Practice, 2nd ed., WB Saunders company (1998): 1093.
Margaret Heitkemper, Linda Sawchuck. Nursing role in Management Problems of Absorption and Elimination, 4th ed., Lewis Collier Heitkemper/ MOSBY (1992): 1251.
Debra C. Broadwell. Gastrointestinal System, in Mosby’s Manual of Clinical Nursing, Mosby Company, 2nd ed. (1986): 787.
Chăm sóc Ngoại khoa (Tài liệu thí điểm giảng dạy điều dưỡng trung học). Đề án hỗ trợ hệ thống đào tạo 03– SIDA, Hà Nội, 1994, trang 51
Nguyễn Thanh Minh. Thoát vị bẹn đùi. Bài giảng bệnh học ngoại khoa, Đại học Y Dược TP. Hồ Chí Minh, 1998, trang 286.