hệ tạo máu
Hệ tạo máu gồm tuỷ xương và các cơ quan sinh lympho, tổng các hồng cầu (HC), bạch cầu (BC) trong máu lưu hành và các dòng tế bào trưởng thành (BC trung tính, đại thực bào, lympho bào…). Sự tạo thành tế bào máu là một quá trình tăng sinh biệt hoá trưởng thành của tế bào gốc tạo máu tại tuỷ xương theo cơ chế điều hoà phức tạp, tinh vi nhưng rất chặt chẽ, nhịp nhàng với sự tham gia của các yếu tố: các tế bào gốc tạo máu, vi môi trường tạo máu và các yếu tố kích thích tạo máu (các cytokine).
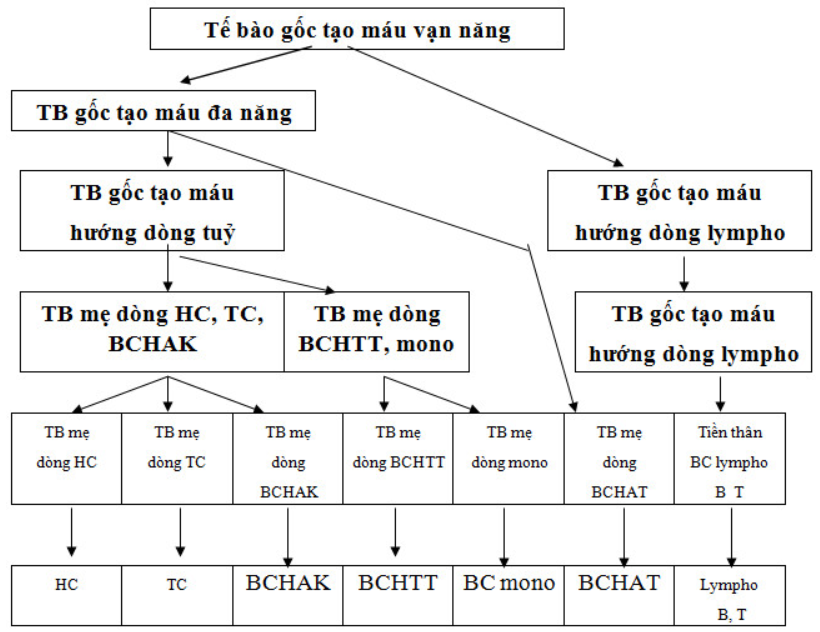
Các dòng tế bào máu đều có chung một thuỷ tổ đó là các tế bào gốc. Tuy vậy, các giai đoạn trung gian từ tế bào gốc thành các tế bào trưởng thành – cơ chế quá trình này còn chưa được xác định cụ thể rõ ràng. Tế bào gốc tạo máu có tỷ lệ nhỏ trong tuỷ xương (khoảng 0,01%) và có thể thấy trong máu với tỷ lệ 1/100000 bạch cầu máu. Bao gồm các tế bào vạn năng (pluripotential stem cell), các tế bào gốc đa năng (Multipotential stem cell) và các tế bào gốc đơn năng (Unipotential stem cell). Tế bào gốc vạn năng là tế bào mẹ của mọi dòng tế bào máu sinh ra các tế bào gốc khác trong quá trình tạo máu. Các tế bào này có thể biệt hoá theo từng dòng tế bào máu, đồng thời có thể tái sinh để duy trì nguồn tế bào gốc.
Tế bào gốc đơn năng và đa năng là các tế bào con của tế bào gốc vạn năng, trưởng thành hơn, đáp ứng với các cytokin tạo máu để tăng sinh thành các tế bào đầu dòng tuỷ và đầu dòng lympho, đồng thời tự tái sinh để duy trì nguồn tế bào gốc nhưng không trở thành tế bào gốc vạn năng cũng như không thể chuyển hướng biệt hoá sang các dòng tế bào khác.
Các tế bào đầu dòng định hướng sinh tuỷ (Progenitor) dưới tác động của các cytokin sẽ tiếp tục tăng sinh, biệt hoá, trưởng thành tạo các tế bào tiền thân (Precusors) của từng dòng tế bào và từ đây sẽ tạo các dòng tế bào máu. Các Precusors tăng sinh và biệt hoá trưởng thành mạnh nhưng khả năng tăng sinh giảm dần theo mức độ biệt hoá.
Quá trình tạo máu từ các tế bào gốc được chi phối bởi hai cơ chế:
Tự điều hoà tế bào gốc, điều hoà quá trình tạo máu nhờ tiếp xúc tế bào- tế bào đã có thể giúp các tế bào gốc tạo máu tăng sinh, biệt hoá thành các dòng tế bào máu thế hệ sau.
Các nghiên cứu gần đây cho biết các yếu tố của vi môi trường là các yếu tố tác động gần, có vai trò trung gian tạo thuận lợi cho sự sinh máu. Sự có mặt các cytokin sẽ kích thích tế bào gốc tăng sinh và hướng biệt hoá theo định hướng cụ thể từng dòng. Các tế bào gốc vạn năng sẽ tăng sinh mạnh mẽ và biệt hoá thành tất cả các dòng tế bào máu nếu có đủ các cytokin tạo máu chính là IL-3 và IL-6, yếu tố kích thích tế bào gốc SCF, yếu tố tăng trưởng dưỡng bào (C-kit Ligand, mast cell growth factor –MCGF), yếu tố kích thích tạo dòng hạt và mono (Granulocyte macrophage colony Stimulating factor: GM-CSF), yếu tố tăng trưởng hồng cầu (erythropoietin-EPO)…
Các tế bào gốc định hướng sinh tuỷ dưới tác động của các yếu tố tăng trưởng đơn dòng sẽ tăng sinh và biệt hoá thành các dòng tế bào máu. Bên cạnh các yếu tố kích thích tạo máu còn có các yếu tố kìm hãm ức chế sự sinh sản, biệt hoá và trưởng thành của các tế bào gốc.
Các tế bào gốc dòng lympho B có thể sinh sản, biệt hoá, trưởng thành dưới tác động của các yếu tố kích thích tạo máu, nhưng tế bào gốc dòng lympho T phải được đưa tới tuyến ức, dưới điều kiện môi trưởng tại tuyến ức sẽ sinh sản và biệt hoá tạo các tế bào lympho T.
Tuỷ xương là cơ quan chính sản xuất các tế bào máu vì tuỷ chứa phần lớn các tế bào gốc đa năng và là nơi tạo ra môi trường biệt hoá tốt của tế bào gốc tạo máu thành những tế bào khác. Tế bào T bắt đầu sự biệt hoá từ tế bào máu gốc đa năng ở tuỷ xương, sau khi biệt hoá thành tiền thân của tế bào T, chúng rời khỏi tuỷ xương và đi đến tuyến ức, tại đây chúng biệt hoá phần lớn thành lympho T trưởng thành nhưng cha thực hiện được những chức năng phức tạp. Chúng tiếp tục di chuyển đến lách (có rất nhiều kháng nguyên), ở đó chúng tương tác với một trong những kháng nguyên có mặt để trở nên ổn định và có thể thực hiện chức năng phức tạp.
Lympho B cũng di chuyển đến lách và trưởng thành về chức năng trước khi tham gia vào các khoang lympho có đời sống kéo dài và có khả năng miễn dịch.
Các tế bào mono được sản xuất từ tuỷ xương và giải phóng thẳng vào hệ tuần hoàn, monocyte tuần hoàn trong máu 24-48 giờ sau đó đi vào các tổ chức khác nhau, tại đây chúng biệt hoá thành các đại thực bào. Đại thực bào ngoài chức năng thực bào còn có vai trò quan trọng trong điều hoà quá trình tạo máu bằng cách tiết ra những yếu tố kích thích tạo máu (CSF), interleukin, Leucotrien, Prostaglandin (ngày nay gọi chung là các cytokine).
Tuyến ức cùng với tuỷ xương được xem như là cơ quan miễn dịch trung ương. Tuyến ức nhận những tế bào tiền thân của tế bào T từ tuỷ xương biệt hoá thành những tế bào T trưởng thành và phóng thích chúng vào tổ chức lympho ngoại biên. Tuyến ức có nhiều thuỳ, mỗi thuỳ được chia làm nhiều tiểu thuỳ, mỗi tiếu thuỳ được chia làm vùng vỏ ở ngoài và vùng tuỷ ở trung tâm.
Vùng vỏ tiểu thuỳ tuyến ức chứa nhiều tế bào lympho nhỏ chiếm 90% quần thể tế bào trong tuyến ức, phần lớn cha trưởng thành, chúng tập hợp thành từng đám có tế bào biểu mô bao xung quanh. Vùng tuỷ có các tế bào biểu mô đứng riêng rẽ hay tụ thành từng đám gọi là tiểu thể Hassal đặc trng của tuyến ức. Các tế bào lympho vùng tuỷ thường trưởng thành hơn. Tại tuyến ức, chuyển hoá tế bào lympho chưa biệt hoá thành tế bào lympho có các receptor T với kháng nguyên. Sự phát triển và biệt hoá xảy ra chủ yếu tại vùng vỏ.
Hạch bạch huyết là những cơ quan lympho ngoại biên, cấu tạo gồm 2 vùng: vùng vỏ chứa nhiều nang lympho, hầu hết là các tế bào lympho B trưởng thành. Vùng lõi hạch chứa nhiều tế bào lympho T, các tế bào này sau khi qua tuyến ức đã được huấn luyện về đáp ứng miễn dịch.
Trong lách cũng có hai loại mô:
Tuỷ đỏ: tham gia vào việc tiêu huỷ hồng cầu già, gồm những tế bào hình sao, tạo thành dây Billroth và các xoang tĩnh mạch.
Tuỷ trắng tương ứng với các tổ chức lympho, gồm có 2 loại cấu trúc:
Những ống tế bào lympho T dọc theo các động mạch và hình thành các khu vực phụ thuộc tuyến ức.
Những nang chứa chủ yếu tế bào lympho B giống như các tế bào của hạch bạch huyết, hình thành khu vực không phụ thuộc tuyến ức.
tác dụng của bức xạ ion hoá lên máu và hệ tạo máu
những biến đổi do chiếu xạ cấp tính
Máu và cơ quan tạo máu chịu tác động của nhiều tác nhân vật lý và hoá học khác nhau. Máu đồng thời lại là nơi chứa đựng và vận chuyển nhiều sản phẩm chuyển hoá độc hại sinh ra do tác động của các tác nhân. Vì vậy có thể nói máu và cơ quan tạo máu là tổ chức đầu tiên của cơ thể chịu ảnh hưởng của hoá chất, phóng xạ. Các tổn thương có thể biểu hiện: mất hoặc giảm khả năng tạo máu của tuỷ xương, thay đổi hình thái chức năng tuỷ xương gây loạn sản tuỷ xương, u tuỷ, ung thư máu; rối loạn chuyển hoá, rối loạn chức năng và phá huỷ tế bào máu. Tuỷ xương là cơ quan chính sản xuất các tế bào máu. Bản chất sinh học của tổn thương phóng xạ cấp là ức chế quá trình đổi mới tế bào, cho nên mức độ tổn thương phóng xạ và tốc độ hồi phục các mô tạo máu quyết định khả năng sống sót của cơ thể. Bức xạ ion hoá là một trong những nguyên nhân hàng đầu gây suy tuỷ mắc phải.
Tác dụng của bức xạ ion hoá đồng thời lên các cơ quan trong cơ thể, nhưng tổn thương cấp tính trước tiên là các tế bào tạo máu tuỷ xương, hệ bạch huyết, niêm mạc ruột dạ dày, da, các tế bào gan, phổi…Hội chứng huyết học của bệnh phóng xạ cấp ở động vật cũng như ở người nói chung gần như nhau, chỉ khác về thời gian. Phụ thuộc vào liều chiếu mà diễn biến lâm sàng có thể khác nhau. Đối với người liều 1-10Gy gây tổn thương tuỷ xương và hệ mạch máu. 10-50Gy gây tổn thương không hồi phục, tiêu diệt các tế bào niêm mạc dạ dày, ruột. Chiếu trên 50Gy gây tổn thương hệ thần kinh trung ương, với các hội chứng thần kinh nặng nề. Diễn biến lâm sàng của bệnh phóng xạ cấp: chủ yếu xác định bởi sự suy giảm và hồi phục của hệ tạo máu, chia làm 4 mức độ:
Rất nặng (độ IV): chiếu trên 6Gy, gây nôn sau 10-30 phút, nhiều lần. BC sau 48 giờ chỉ còn 0,5-1,5% (100BC/ml).
Nặng: 4-6Gy (độ III): gây nôn sau 30 phút đến 3 giờ, khoảng 2 lần hoặc nhiều hơn. BC sau 48-72 giờ còn 2-5% (100-400).
Trung bình (độ II): 2-4Gy, nôn sau 30 phút đến 3 giờ, >2 lần, BC sau 48-72 giờ còn 6-20% (500-1000).
Nhẹ (độ I): 1-2Gy, không nôn hoặc nôn 1 lần sau 3 giờ. BC còn sau 48-72 giờ trên 20%. Với liều chiếu không lớn (1-4Gy) có thể quan sát thấy sự “giả” tăng bạch cầu do sự sinh sản của các nguyên bào tuỷ xương còn sống sót. Sau đó đến sự suy giảm tiếp theo thực sự và là giai đoạn nguy kịch cho người bệnh, bạch cầu và tiểu cầu giảm mạnh, xuất hiện nhiễm trùng, xuất huyết.
Có thể bị chiếu xạ cấp tính trong các trường hợp chiến tranh hạt nhân hoặc các tai nạn hạt nhân như sự cố Chernobyl (1986) hoặc do điều trị bằng tia xạ ở những bệnh nhân ung thư. Bản chất sinh học của tổn thương phóng xạ cấp là ức chế phân chia, đổi mới tế bào, do đó khả năng sống sót của cả cơ thể phần nào phụ thuộc vào mức độ tổn thương cũng như tốc độ hồi phục hệ tạo máu.
Ngay sau khi bị chiếu xạ, bệnh nhân buồn nôn và nôn. Dấu hiệu nôn và buồn nôn có giá trị chẩn đoán và tiên lượng. Nếu nôn sớm, nhiều lần, và kéo dài nhiều giờ là báo hiệu bệnh nặng. Thực tế khi có sự cố, hàng loạt người bị bệnh như ở Chernobyl, trong đêm tối, chỉ có thể căn cứ vào tình trạng nôn buồn nôn để phân loại. Người nào nôn nhiều được đưa ngay về bệnh viện để theo dõi điều trị. Triệu chứng thứ hai là mệt mỏi. Nếu bệnh nặng có thể có sốt và ỉa lỏng. Một vài giờ sau, người cảm thấy choáng váng, mặt đỏ, giống như một người say rượu.
Dấu hiệu về máu: BC tăng, chủ yếu là tăng BC hạt, càng tăng nhiều là báo hiệu bệnh càng nặng, đồng thời tế bào lympho giảm ngay từ giờ thứ 12 sau chiếu xạ. Sau 2 giờ, thấy đường huyết tăng cao và ATP-ase cũng tăng cao, tăng tỷ lệ thuận với mức độ bệnh. Giai đoạn này kéo dài độ vài ba ngày.
Tiếp đến là giai đoạn khoẻ giả tạo (giai đoạn tiềm). Trong giai đoạn này, triệu chứng lâm sàng không có gì, người bệnh cảm thấy khoẻ mạnh như thường. Nếu xét nghiệm máu sẽ thấy các giòng bạch cầu bắt đầu giảm, số lượng HC ở máu ngoại vi chưa thay đổi, tiểu cầu (TC) đã bắt đầu giảm. Giai đoạn này dài hay ngắn tuỳ theo bệnh nặng hay nhẹ. Nếu thể bệnh trung bình, giai đoạn tiềm có thể kéo dài 15-20 ngày. Nếu bệnh nặng có thể không có giai đoạn tiềm hoặc có thì ngắn độ 3-10 ngày.
Đến giai đoạn toàn phát, bệnh phát triển mạnh với nhiều hội chứng, trong đó hội chứng thương tổn hệ tạo huyết là chủ đạo. Các tế bào máu giảm nhiều, BC hạt có thể không còn, BC lympho giảm và nếu phục hồi được sẽ phục hồi sớm hơn BC hạt. BC giảm làm cho cơ thể không có sức đề kháng chống các loại vi khuẩn. Vì vậy trong điều trị mới đây, như đã điều trị cho những nạn nhân Chernobyl, người ta phải đưa bệnh nhân vào các phòng vô khuẩn để tránh nhiễm khuẩn ngoại sinh (từ môi trường vào), còn việc chống nhiễm khuẩn nội sinh thì vẫn dựa vào các thuốc kháng sinh phổ rộng. Thực tế cho thấy với những phương tiện và điều kiện hiện nay việc chống nhiễm khuẩn không phải là vấn đề quá khó khăn, nhưng chống virút chưa thực có hiệu quả. Thiếu TC dẫn đến tình trạng chảy máu. Nhiều vùng ở ngoài da bị lốm đốm xuất huyết và chảy máu trong ở các phủ tạng là nguy cơ đe doạ tính mạng. Khắc phục tình trạng này bằng cách truyền TC, truyền máu.
Bị chiếu xạ liều 1-10Gy gây chết (phụ thuộc liều) hoặc làm bất sản phần lớn các tế bào gốc tạo máu. Các tế bào phân chia giảm và các tế bào trưởng thành của tuỷ xương và máu ngoại vi cũng giảm, các tế bào có đời sống ngắn hơn giảm trước như BC hạt, TC.
Bị chiếu xạ liều gần với LD50 có thể gây suy tuỷ, giảm cả 3 dòng tế bào máu trong khoảng 2-4 tuần sau khi bị chiếu xạ do tổn thương những tế bào tiền thân và những tế bào tuỷ biệt hoá. Tế bào lympho nhạy cảm với phóng xạ ngay ở liều thấp, do đó bị ảnh hưởng mạnh nhất. Các tế bào B bị tổn thương nặng hơn tế bào T.
Nhiều tác giả cho rằng các tế bào tuỷ xương bị chết chủ yếu vào khoảng 10-12 giờ sau chiếu xạ, nghĩa là ở pha gián phân của tế bào. Trong diễn biến bệnh lý của hệ tạo máu do chiếu xạ, khâu quan trọng nhất là các tế bào gốc bị tiêu diệt. Bình thường các tế bào máu vạn năng thực hiện chức năng phân chia trong các mô có vi môi trường tạo máu thuận lợi như tuỷ xương, gan và lách. Hầu hết các thành phần trong vi môi trường tạo máu đều có tính kháng xạ cao hơn, có thể chúng tham gia tích cực vào quá trình hồi phục các tế bào vạn năng cũng như đổi mới hệ maú sau khi bị chiếu xạ cấp. Các yếu tố nội tiết của vi môi trường tạo máu cũng góp phần tăng khả năng sống sót của các tế bào vạn năng.
Trước đây, bức xạ ion hoá được coi chỉ là yếu tố gây tổn thương. Hiện nay chúng còn được coi là yếu tố gây hiệu ứng kích thích vào hệ thông tin sinh học mà biểu hiện trước hết ở hệ miễn dịch. Tia xạ có thể phá chuỗi ADN các tế bào đang phát triển trong đó có tế bào của hệ miễn dịch. Lympho bào rất nhạy cảm với bức xạ ion hoá. Mức độ nhạy cảm với bức xạ ion hoá của các tiểu quần thể lympho bào khác nhau cũng khác nhau. Ban đầu là các bạch cầu đa nhân trung tính bị suy giảm, sau đến các tế bào lympho T. Nếu bị chiếu xạ liều thấp thấy giảm khả năng tạo kháng thể. Liều xạ cao hơn vừa gây giảm khả năng tạo kháng thể vừa xuất hiện các tự kháng thể, làm rối loạn điều hoà miễn dịch.
Grigoriev [34] chiếu xạ thỏ liều cao thấy số lượng BC đã bắt đầu giảm trong khi chiếu. Song sau chiếu xạ 20-30 phút có sự phân chia, quan sát thấy hiện tượng BC tăng, đồng thời tăng các tế bào có bất thường trong nhân (tan thể nhiễm sắc…). Thành phần BC trung tính tăng, BC chuyển trái, bạch cầu lympho ngay những giờ đầu sau chiếu xạ giảm mạnh. Có tổn thương các cấu trúc nucleotid của tiền tế bào tuỷ xương. Mật độ tế bào ở lách giảm, tăng tế bào lưới nội mô. Giai đoạn tiếp theo của tác dụng bức xạ ion hoá lên hệ tạo máu là các tế bào máu giảm mạnh, các tế bào phân rã, giảm các tiền tế bào tuỷ và tế bào tuỷ. Số lượng tuyệt đối tế bào trong tuỷ xương giảm mạnh. Ở những động vật (chó) chết do chiếu xạ, ngay nửa ngày đầu sau chiếu xạ số lượng tế bào tuỷ đã giảm 2-3 lần, các nguyên hồng cầu chỉ gặp rải rác, không còn các tế bào tiền nguyên HC. Trong lách và các hạch lympho giảm số lượng các tế bào lympho vừa và nhỏ, tăng các tế bào tan nhân. Tăng thể tích các phần tử hữu hình, tăng tỷ trọng của máu, có thể do nôn, do máu cô vì tăng tính thấm thành mạch, một phần dịch chất lỏng của máu thoát vào trong mô.
Màng HC kém bền vững do sự oxy hoá và phân rã các lipoprotein. HC biến đổi hình thái, giảm đường kính nhưng lại tăng thể tích trung bình, biến thành dạng cầu do nhân bị phân ly, tăng nồng độ các hợp chất cao phân tử nội bào, gây hút nước.và xảy ra huyết tán .
Dưới tác dụng của bức xạ ion hoá, niêm mạc vi mạch cũng chịu sự biến đổi mạnh mẽ, thay đổi tính thấm thành mạch, rối loạn trao đổi nước và protein. Các tế bào nội mạc hệ mạch giảm phân bào, chậm được đổi mới, do đó có thể gây những biến chứng mạch máu phức tạp sau chiếu xạ. Dunn và cộng sự (1986) chiếu xạ lớp tế bào nội mạc mạch máu 5Gy, thấy sau 24 giờ giảm hàm lượng ADN, tăng sự lắng đọng tiểu cầu vào thành mạch, gây rối loạn đông máu.
tác dụng của chiếu xạ liều thấp, dài ngày
Với liều chiếu cấp chưa đủ gây các hội chứng lâm sàng ( (1983) chiếu xạ phân đoạn dài ngày (0,007Gy/ngày) quan sát thấy giảm các tế bào gốc, mặc dù mật độ tế bào tuỷ không giảm. Chiếu xạ liều thấp dài ngày có tác dụng gây tổn thương các tế bào gốc vạn năng của hệ tạo máu. Nothdurft (1982) nghiên cứu tác dụng của bức xạ Rơn ghen 0,2-0,9Gy lên mật độ các tế bào gốc đầu dòng bạch cầu hạt – đại thực bào ở chó và thấy với liều 0,2Gy gây giảm số tế bào gốc đầu dòng trong 7 ngày đầu sau chiếu xạ. Liều xạ lớn hơn gây giảm mạnh các tế bào gốc ở giai đoạn sớm và hồi phục đến gần bình thường trong vòng 3 tháng. Iliukhin (1982) cho biết chiếu xạ trường diễn liều nhỏ gây giảm thời gian tái sản xuất HC, giảm đời sống HC và chức năng hồng cầu. Gong (1983) chiếu xạ chuột cống 0,013Gy x 4 lần, theo dõi sau 30 tuần tác giả nhận thấy mặc dù số lượng HC thậm chí được tăng lên nhưng đáp ứng bù trừ của HC với chảy máu bị giảm sút do chức năng kém. Cũng chính các tác giả này nhận thấy nếu chiếu xạ 0,01Gy kéo dài trong 30 tuần sẽ giảm vận tốc điện di HC. Năm 1985 Schweitzer nghiên cứu hoạt tính SOD ở những người tiếp xúc dài ngày với phóng xạ. Các tế bào máu (HC) được chiếu xạ 5Gy và ủ 5 giờ. Hoạt tính SOD ở những người tiếp xúc giảm rõ so với nhóm chứng. Như vậy HC trưởng thành mặc dù được coi là kháng xạ, nhưng khi bị chiếu xạ liều thấp vẫn bị thay đổi vì các tế bào tiền hồng cầu đã bị thay đổi trong hệ tạo máu trước đấy.
Jacobs và Geary (1993) theo dõi trong 3 năm ở Anh Quốc 229 bệnh nhân mắc bệnh nghề nghiệp có rối loạn chức năng máu và hệ tạo máu thấy nguyên nhân chủ yếu do Benzene và bức xạ ion hoá. Novoselova và Safonova (1995) thấy chuột bị chiếu xạ 3cGy/ngày kéo dài trong 48 ngày gây giảm đáp ứng miễn dịch do giảm số lượng và chất lượng các tế bào có thẩm quyền miễn dịch (lympho B, T, đại thực bào) và tổn thương cấu trúc DNA. BC giảm về số lượng, giảm chức năng kết dính, hoá hướng động, kết tụ, thực bào và tiêu hoá sau thực bào của bạch cầu hạt và bạch cầu mono.
Lympho B và T thực hiện các chức năng khác nhau trong cơ thể. Lympho T tham gia vào miễn dịch tế bào, thực hiện chức năng kích thích hoặc ức chế đáp ứng miễn dịch của tế bào hoặc dịch thể. Chức năng miễn dịch dịch thể do lympho B đảm nhận, chúng có chức năng tổng hợp và tiết các kháng thể- globulin miễn dịch đặc hiệu chống lại các kháng nguyên. Các tế bào lympho có độ nhạy cảm phóng xạ cao cho nên với liều 1Gy đã gây biến đổi tính chất của màng tế bào. Ojeda (1979) cho biết lympho bào của chuột với liều chiếu 0,1Gy có thể làm giảm các thụ cảm thể IgG ở màng TB. Anderson (1977) thấy với liều xạ 0,5-5Gy gây biến đổi thành phần hoá học của màng TB lympho lách chuột. Giảm các gluxit màng TB.
Birkeland (1980) thấy với các tế bào lympho máu ngoại vi của người bị chiếu in vitro 1Gy sau 30 phút giảm khả năng tạo hoa hồng với hồng cầu cừu. Mức độ bệnh lý phụ thuộc liều chiếu.
Các thụ cảm thể bề mặt màng TB diễn ra chủ yếu trong vòng 2 giờ sau chiếu xạ. Các tác giả cho rằng biến đổi bệnh lý giai đoạn sớm sau chiếu xạ là một trong những nguyên nhân dẫn đến cái chết của tế bào.
Nếu chiếu xạ liều thấp 0,1Gy/ngày đến 25Gy, số BC dao động ở giới hạn cao. Khi tăng liều 1,1Gy/ngày thì BC giảm mạnh đến tổng liều khoảng 9Gy, số lượng BC còn 5-10% và giữ nguyên không phụ thuộc vào liều nữa. BC giảm trong 6-7 ngày đầu sau chiếu xạ, quá trình hồi phục hệ lympho khoảng 8-10 ngày. Sự tồn tại khoảng 5-10% khi tổng liều tăng giải thích sự cân bằng động giữa quá trình tạo và chết của TB, cho thấy một bộ phận tế bào lympho kháng xạ tốt. Có nghiên cứu thấy lympho B mất hoàn toàn sau chiếu xạ 10Gy, còn lympho T còn khoảng 6-8%.
tác dụng muộn của bức xạ ion hoá lên hệ tạo máu
Nói chung dưới tác dụng của bức xạ ion hoá, xảy ra các rối loạn bệnh lý giai đoạn muộn của hệ tạo máu, nhất là trong trường hợp chiếu xạ kéo dài, phân đoạn: giảm các tế bào gốc đa năng trong tuỷ xương, giảm các tế bào trưởng thành (cả BC, HC). Theo Hendry (1985), thậm chí chiếu xạ phân đoạn với liều không lớn vẫn gây nên giảm đáng kể các tế bào gốc và các tế bào trưởng thành của hệ tạo máu. Đây là vấn đề rất đáng quan tâm trong xạ trị lâm sàng.
Vonchkov (1980) chiếu xạ chuột liều 4Gy, theo dõi sau 3-20 tháng thấy giảm tế bào gốc vạn năng ở tuỷ xương cũng như chỉ số phân bào ở lách.
Smeleva (1972) [48] chiếu xạ 5Gy (chết 20% /30 ngày), theo dõi chuột sống sót thấy HC trở về bình thường tháng thứ 3, tuy nhiên đến tháng thứ 6 có dấu hiệu tăng sinh tuỷ xương, tăng tỷ lệ tế bào non trong máu ngoại vi. Tác giả cho rằng đây là sự gia tăng BC, HC bệnh lý, những tế bào máu có chức năng kém hơn. Giảm các HC kích thước nhỏ (HC già), HC bị chết ở lách nhiều hơn.
Permilova (1985) theo dõi chuột cống trắng bị chiếu xạ 6Gy trong 12 tháng thấy số lượng HC, HC lưới, hemoglobin ở ngoại vi thay đổi không đáng kể, tuy nhiên thời gian trưởng thành của HC giảm, giảm đời sống HC. Tác giả quan niệm đáp ứng của cơ thể như đáp ứng trong “sốc tạo huyết”, tăng nhanh sự biệt hoá tế bào gốc, các nguyên hồng cầu. Quá trình tạo máu trở nên kém chất lượng, tạo nên các HC thiểu năng.
Huiskamp (1985) cho biết ở chuột bị chiếu neutron liều 2,5Gy trọng lượng tuyến ức hồi phục sau 7-10 tuần. Tuy nhiên sau đó lại xảy ra giảm trọng lượng cơ quan thứ phát (còn 40% so với chứng).
Giai đoạn cấp sau chiếu xạ kết thúc khi máu ngoại vi và các cơ quan lympho được khôi phục. Tuy nhiên ở giai đoạn muộn hơn nhiều chức năng miễn dịch đặc hiệu suy giảm. Samôilôvic và Klimovic (1982) nghiên cứu trạng thái miễn dịch tế bào và miễn dịch dịch thể của chuột bị chiếu xạ liều 3-5Gy. Nhận thấy giảm các tế bào lympho trong tuyến ức khi mật độ tế bào tuỷ xương và lách bình thường. Tỷ lệ lympho B và T bình thường. Tuy nhiên, tính chất, chức năng của những tế bào này có sự thay đổi. Số tế bào đáp ứng tạo kháng thể ở lách giảm sau 2-3 tháng, chứng tỏ miễn dịch dịch thể bị ức chế. Sau giai đoạn hồi phục lại thấy có sự suy giảm lặp lại. Theo tác giả, dưới tác dụng của bức xạ ion hoá, sự ức chế miễn dịch giai đoạn muộn không phải do số lượng các tế bào lympho giảm, mà do suy giảm chức năng hoạt động của chúng, có thể do rối loạn điều hoà trong hệ lympho.
Akiyama nghiên cứu hậu quả muộn của bom A lên hệ miễn dịch 20 năm sau vụ nổ bom nguyên tử 1945 ở Nhật. Hầu hết phát hiện thấy có sự bất thường chức năng của tế bào T và B ở những người nằm trong vùng bị chiếu xạ >1Gy. Với lympho T: Giảm CD3 ở máu ngoại vi, giảm CD4, CD8, giảm chức năng tế bào T trong đáp ứng với mytogens và alloantigens. Với lympho B: tăng số lượng lympho B ở máu ngoại vi; trong huyết thanh thấy tăng IgA và IgM ở nữ, tăng yếu tố Rh ở cả 2 giới, tăng kháng thể virus anti-epstein-Barr.
một số chỉ tiêu đánh giá về máu và cơ quan tạo máu
Không có tổn thương phóng xạ nào không liên quan tới bệnh lý máu và hệ tạo máu. Do đó các chỉ tiêu huyết học là rất phong phú.
Đánh giá sự thay đổi số lượng tế bào máu ngoại vi (HC, BC, tiểu cầu, hồng cầu lưới…Có thể theo dõi động học của quá trình hồi phục. Số lượng hồng cầu máu ngoại vi giúp đánh giá và tiên lượng bệnh phóng xạ cấp. Bạch cầu nhạy cảm nhất với PX, nhất là BC lympho, do đó giảm mạnh, nhất là từ ngày thứ 3-7 sau chiếu xạ.
Sự thay đổi tỷ lệ các dòng bạch cầu
Đánh giá sức bền hồng cầu
Đánh giá sự thay đổi số lượng tế bào tuỷ xương
Đánh giá chỉ số quần thể tế bào lách nội sinh (ESC- Endogenous Spleen Colonies) Thường tiến hành vào ngày thứ 9 sau chiếu xạ, mổ lấy lách chuột, ngâm trong dung dịch Bouin 4 giờ, đếm các đốm nốt sần kích thước >1mm xuất hiện trên bề mặt lách.
Biến đổi đường huyết sau chiếu xạ: giảm tiêu thụ glucose nên gây tăng đường huyết, rõ nhất ở thời điểm 2 giờ sau chiếu xạ.
Biến đổi hàm lượng SOD, nhóm SH… trong máu.
Đánh giá sự sinh sản hồng cầu bằng Fe-59: Sau khi tiêm Fe-59 sẽ từ huyết tương vào tuỷ xương để sử dụng cho quá trình tổng hợp huyết sắc tố. Sau khi tạo thành hồng cầu ở tuỷ xương, phần lớn HC sẽ ra máu ngoại vi. Tốc độ đưa HC ra máu ngoại vi là chỉ tiêu quan trọng của động thái hồng cầu. Nếu bị chiếu xạ, tuỷ xương bị tổn thương, do đó sự xuất hiện các hồng cầu đánh dấu Fe-59 trong máu ngoại vi sẽ giảm.
Tính đời sống hồng cầu bằng Cr-51: Theo dõi độ phóng xạ Cr-51 trong máu ta thấy giảm dần. Thời gian độ phóng xạ giảm xuống còn 1/2 ta gọi là thời gian sống 1/2 của hồng cầu. Sự thực thời gian đó không phải hoàn toàn sinh lý hoặc bệnh lý, nó bao gồm quá trình thoát bình thường của Cr-51 ra khỏi hồng cầu do thẩm thấu và do HC bị phá huỷ màng (chết). Giảm T1/2 có thể do giảm sự sinh sản hồng cầu của tuỷ xương, hoặc do tan huyết nhanh nên mất cân bằng.
Đánh giá các biến loạn thể nhiễm sắc: tăng, giảm, đứt gãy đơn, đứt gãy đôi, multinuclei… Thuận tiện nhất là nghiên cứu trên những tế bào lympho ở máu ngoại vi. Tế bào được nuôi cấy và dùng hoá chất để kích thích sự phân chia in vitro. Sai lệch nhiễm sắc thể có thể ghi nhận được ở metaphase của phân bào (mytosis). Sai lệch nhiễm sắc thể xảy ra khi 2 nhánh của DNA bị đứt gãy. Đầu đứt gẫy này có thể được nối lại với một đầu đứt gãy khác không tương ứng. Hiện tượng này thường gặp khi tế bào bị chiếu trong pha G1 của chu kỳ tế bào. Nếu tế bào bị chiếu ở pha G2, thì sẽ thấy có sai lệch nhiễm sắc tử (chromatid aberrations). Tần số sai lệch nhiễm sắc thể của tế bào lympho máu ngoại vi tương quan thuận với liều chiếu xạ trong một giới hạn nào đó.
Hàm lượng axit nucleic, hoạt tính ADN-ase, ARN-ase trong lách chuột.
Thuốc có tác dụng BVPX khi có khả năng tăng cường sự hồi phục ADN, ARN;
ức chế sự tăng hoạt tính ADN-ase và ARN-ase.
Các cơ quan miễn dịch quan trọng như lách, hạch, tuyến ức là những cơ quan đặc biệt có nhiều tế bào non đang trong quá trình biệt hoá. Dưới tác động của bức xạ, các cơ quan này biến đổi rất mạnh. Có thể xác định:
Sự thay đổi tỉ lệ trọng lượng trung bình của các cơ quan miễn dịch: lách, hạch, tuyến ức
Sự biến đổi hình thái, mô học của tế bào các cơ quan miễn dịch: các tiêu bản lách, hạch, tuyến ức nhuộm HE hoặc Carnoy được quan sát dưới kính hiển vi điện tử để phân tích hình ảnh vi thể: xung huyết, hoại tử, thoái hoá tế bào, mức độ tan rã, đông vón nhân của tế bào, sự đảo lộn cấu trúc vùng vỏ/vùng tuỷ. Các tế bào lympho giảm nhiều về số lượng ở vùng tuỷ trắng cũng như vùng tuỷ đỏ, giãn các xoang tĩnh mạch, trong các xoang tĩnh mạch ứ đầy hồng cầu.
Sử dụng kỹ thuật miễn dịch huỳnh quang gián tiếp để xác định các tiểu quần thể lympho T: TCD4, TCD8
Chức năng đại thực bào: kỹ thuật tạo hoa hồng của đại thực bào để đánh giá màng tế bào của đại thực bào: E, Ea của lympho T, EAC của lympho B.
Kỹ thuật thực bào (Killing test) đánh giá khả năng thực bào của bạch cầu trung tính máu ngoại vi. Đánh giá qua:
Số ĐTB có thực bào vi khuẩn
%Thực bào =——————————— x100%
Tổng số ĐTB đếm được
Tổng số VK có trong ĐTB
Chỉ số thực bào = ————————————- x100%
Số ĐTB có thực bào
Tổng số VK chết
Tỷ lệ giết = ————————————- x100%
Tổng số VK đếm được
Sự hồi phục máu và hệ tạo máu sau chiếu xạ
quá trình hồi phục
Quá trình hồi phục phụ thuộc vào số lượng và sự huy động các nguyên bào máu sống sót, gia tăng quá trình phân chia và trưởng thành, huy động và tái phân bố các dạng tế bào trưởng thành. Tuy nhiên về chức năng, các tế bào máu ngoại vi sau hồi phục và ở các thời kỳ muộn hơn là không trọn vẹn, bị giảm sút vì trải qua các gọi là “sốc huyết học” .
Suvorova (1981) theo dõi diễn biến lâm sàng ở những bệnh nhân bị chiếu xạ do các sự cố, tác giả nhận thấy ở giai đoạn tiềm (8-10 ngày) trong hệ tạo máu xuất hiện tế bào lympho chưa biệt hoá. Đến ngày thứ 14-20 bạch cầu và tiểu cầu non ở máu ngoại vi tăng rõ, các nguyên bào máu ở tuỷ xương cũng tăng, thậm chí cao hơn bình thường. Sau đó lại giảm dần, số tế bào biệt hoá tăng lên, thành phần tế bào máu được đổi mới.
Quá trình hồi phục sau chiếu xạ cơ quan, chiếu xạ cục bộ (chẳng hạn trong xạ trị) có đặc điểm riêng. Các tế bào gốc ở vùng không tổn thương hoặc ít bị tổn thương đóng vai trò quan trọng. Các tế bào gốc vạn năng tái phân bố lại nhằm đáp ứng đổi mới tế bào máu ở vùng bị tổn thương .
So với tế bào tuỷ và hồng cầu, sự hồi phục các tế bào lympho có đặc điểm riêng. Sự đổi mới sau chiếu xạ có thể nhờ các tế bào kháng xạ sống sót ở các cơ quan lympho thứ cấp như tuyến ức và sự xuất hiện các tế bào gốc – sự tái sinh của tế bào gốc vạn năng tuỷ xương. Trên chuột bị chiếu xạ 2,5Gy, thấy thành phần tế bào tuyến ức đã bắt đầu được hồi phục tuần đầu tiên, xuất hiện các nguyên bào lympho chưa biệt hoá, dần dần trưởng thành và trở thành lympho T với đầy đủ các kháng thể màng. Hồi phục diễn ra từ ngày 15-30. Cấu trúc và chức năng tuyến ức được hồi phục.
Belouxova (1979) nghiên cứu sự đổi mới hồi phục hệ tạo máu trên các loài động vật khác nhau thấy với điều kiện tổn thương phóng xạ như nhau thì sự hồi phục tế bào máu ở các loài không giống nhau. Thỏ hồi phục nhanh hơn, rồi đến chuột nhắt, chuột cống, còn ở người hồi phục chậm hơn. Sự hồi phục của các dòng tế bào với nhịp độ khác nhau, phụ thuộc vào liều chiếu.
Các nguyên tuỷ bào giảm dẫn đến các tế bào trưởng thành ở tuỷ xương giảm. Để bù đắp lại, sự biệt hoá tế bào gốc đã được tăng nhanh tốc độ. Holberg (1983) chiếu xạ chuột cống 10Gy, nhận thấy giảm mạnh hoạt tính phân bào tuỷ xương và 40 giờ sau chiếu xạ bắt đầu tăng nhanh sự trưởng thành của BC hạt. TC trong máu ngoại vi giảm mạnh sau 10 ngày, bắt đầu hồi phục sau 20 ngày. Tuy nhiên sau đó lại có pha giảm. Các TC mới có chức năng sống kém hơn, dễ bị bắt giữ ở lách.
Đối với chuột bị chiếu xạ cấp, theo Vasin, các tế bào tạo máu tuỷ xương giảm mạnh ngay ngày thứ nhất sau chiếu xạ, BC giảm nặng nhất ở ngày thứ 4 (chỉ còn 16,7% khi chiếu 6Gy), sau ngày thứ 7 bắt đầu có sự hồi phục. Quá trình hồi phục số lượng BC diễn ra chậm. Với liều chiếu 6Gy, đến ngày thứ 15 đạt khoảng 50%, sau 2-3 tháng cũng chỉ ở mức khoảng 70%.
Số lượng HC giảm chậm, ngày thứ 4 sau chiếu xạ mới có sự khác biệt so với đối chứng sinh học. Số lượng HC giảm khi đã xảy ra suy tuỷ, do đó diễn ra chậm hơn.
Tujinkova (1978) thấy chuột bị chiếu xạ 7Gy sau 3 ngày BC giảm mạnh, chỉ còn khoảng 15%, duy trì ở mức thấp đến ngày thứ 9, sau đó ở những chuột sống sót bắt đầu có sự hồi phục. Sau 23-30 ngày có thể về mức gần bình thường. Số lượng tế bào tuỷ xương cũng có diễn biến tương tự. Trọng lượng lách giảm mạnh trong tuần đầu, sau ngày thứ 9 bắt đầu tăng, sau ngày thứ 16 thậm chí có chuột lách tăng hơn ban đầu. Nguyên nhân chết của động vật chủ yếu do bất sản tuỷ xương và tế bào lách.
Với liều chiếu 6Gy, mật độ tế bào máu ngoại vi, tuỷ xương, lách chuột thấp nhất vào ngày thứ 8 sau chiếu xạ, sau đó bắt đầu hồi phục, đến ngày thứ 32 ở lách và tuỷ xương đạt mức 95% .
Slavin (1980) chiếu xạ phân đoạn chuột (2Gy/ngày), theo dõi thấy trước hết lympho B xuất hiện, sau mới đến lympho T trưởng thành. Trong quá trình hồi phục hệ miễn dịch, có sự khác nhau về nhịp độ hồi phục của các dòng lympho. Lympho T còn có tính chất kích thích sự trưởng thành và biệt hoá tế bào gốc vạn năng thành BC hạt và rời khỏi tuỷ xương vào hệ mạch. Không chỉ trong bệnh lý phóng xạ mà cả những bệnh lý khác lympho T cũng đóng vai trò cần thiết cho sự hồi phục có hiệu quả các tế bào gốc bị tổn thương .
Lympho Th của tuyến ức bị ức chế. Còn lympho Ts mặc dù bị tổn thương nhưng trong quá trình hồi phục vẫn tăng cường sự phân bào. Tỷ số Th/Ts giảm ở thời kỳ hồi phục sau chiếu xạ đã được khẳng định trên lâm sàng ở những bệnh nhân xạ trị.
Có một số công bố cho rằng bức xạ ion hoá tác dụng lên sự hình thành thụ cảm thể của tế bào T. Dưới tác dụng của bức xạ ion hoá có thể làm rối loạn cân bằng các nhóm Th1, Th2, chúng thể hiện quá trình đáp ứng miễn dịch tế bào và miễn dịch dịch thể. Th1-IL2 chịu trách nhiệm đáp ứng miễn dịch tế bào, còn Th2-IL4, IL5, IL10 là các trung gian đáp ứng miễn dịch dịch thể. Th1 tiết g-interferon ức chế hoạt động của Th2. Ngược lại Th2 tạo ra những chất hoạt động ức chế Th1 như IL4, IL10.
Bức xạ ion hoá gây tổn thương Th2 nhiều hơn Th1. Tuy nhiên, theo dõi xa sau chiếu xạ Th1 lại thiếu nhiều hơn vì sự sản sinh Th1 chỉ ở một vùng nhỏ của tuyến ức, chúng bị tổn thương muộn sau chiếu xạ. Như vậy, tỉ số Th1/Th2 lúc đầu dịch chuyển về Th1, sau lại về Th2. Hậu quả sẽ là ngay sau chiếu xạ quan sát thấy suy giảm khả năng kháng khuẩn và miễn dịch dịch thể, về sau giảm tính kháng virus và giảm kháng các quá trình bệnh lý tế bào.
Diễn biến của thời kỳ hồi phục muộn sau chiếu xạ xảy ra như thế nào phụ thuộc vào tỷ lệ các tế bào vạn năng còn lại còn có khả năng phân chia, tình trạng của vi môi trường tạo máu. Sự tạo máu trong giai đoạn này vẫn diễn ra không bình thường, các tế bào máu trưởng thành nhanh hơn nhưng chức năng kém hơn, giảm khả năng điều tiết bù trừ của các cơ quan tạo máu. Hậu quả muộn còn có thể là giảm sức sống của các hồng cầu, bạch cầu, tiểu cầu. Các tế bào trưởng thành giảm chức năng đã được chứng minh .
tác dụng của thuốc bvpx lên hệ tạo máu
Các nghiên cứu về thuốc BVPX đều đánh giá tác dụng của thuốc lên hệ tạo máu. Bên cạnh những thuốc đã được nghiên cứu kỹ trước đay như AET, Mexamin có bản chất hoá học, ngày nay nghiên cứu các thuốc có khả năng điều biến đáp ứng sinh học (Biological Response Modifier – BRM) đang được đẩy mạnh. Theo hướng này có hàng trăm các chế phẩm sinh học được thử, có nhiều chất có hiệu lực BVPX tốt. Phần lớn các thuốc này là các chất sinh thích nghi, có khả năng tăng cường miễn dịch của cơ thể, kích thích tạo huyết, tăng sức đề kháng, chống lại các tác nhân độc hại nói chung và đề kháng chống phóng xạ nói riêng. Các thuốc BRM thông thường là những thuốc bổ, không độc hại, các sản phẩm vi sinh, các cytokine…
Tujinkova theo dõi trên chuột chiếu xạ 7Gy nhưng được dùng Mexamin thì sự hồi phục BC cũng như tế bào tuỷ diễn ra sớm hơn. Đặc biệt số quần thể tế bào lách nội sinh (ESC) ở ngày thứ 9 sau chiếu xạ ở nhóm có dùng thuốc nhiều hơn hẳn so với nhóm không dùng thuốc. Nhóm chiếu xạ 9Gy không dùng thuốc không quan sát thấy các ESC. Thực ra đó là các tế bào lưới lympho. Trong các ESC có nhiều tế bào phân chia, số lượng ESC tăng và trọng lượng lách cũng tăng. Các tế bào lưới lympho khuếch tán lan rộng, có sự đảo lộn tuỷ đỏ và tuỷ trắng của lách, các ESC lớn thành đám và sau ngày thứ 16 không phân biệt được nữa. Dưới kính hiển vi điện tử thấy một phần tế bào bị hoá giải, đồng thời có sự biệt hoá các tế bào trở thành tế bào tuỷ và tế bào lympho, dẫn đến tái hồi phục tuỷ trắng (trong đó có các lympho bào kích thước nhỏ và trung bình). Càng về sau càng ít tế bào phân chia và đến ngày thứ 30 hầu như không còn tế bào lưới lympho trong lách nữa. Các tác giả cho rằng trong quá trình hồi phục sau khi bị chiếu xạ, đồng thời với các nguyên bào tuỷ, các tế bào lưới lympho đã có những biến đổi để biệt hoá thành tế bào lympho, cùng góp phần khôi phục các rối loạn do bị chiếu xạ.
Goncharenko, Kudriasov, Antonova, Mazhul (1995) đã nghiên cứu chất MIGI-K (Mytilis Galloprovincialis) thu được bằng thuỷ phân thịt một loài nhuyễn thể trong môi trường axit. Trong MIGI-K có các axit amin, melanoidin, một số nguyên tố vi lượng: Co, Cu, Zn, Mn, Fe… Các axit amin có khả năng tăng kháng xạ của cơ thể, melanoidin có hoạt tính chống oxy hoá, còn các nguyên tố vi lượng cần thiết để thực hiện các chức năng miễn dịch, tạo máu và một số chức năng quan trọng khác của cơ thể.
Vasin và Antipov cho biết Indraline tăng khả năng kháng xạ của các tế bào hệ tạo máu, giảm sự rối loạn nhiễm sắc thể của tuỷ xương, tăng khả năng hồi phục tuỷ xương và lách, tái tạo BC, HC và TC nhanh hơn. Hiệu ứng giảm liều đạt >1,5. Còn Turdiev (1986) dịch nghiền từ mô rùa Trung Á có tác dụng hồi phục hệ tạo máu chuột sau chiếu xạ.
Struchkov chiếu xạ chuột liều 1,5 và 6Gy, cho uống AET 250mg/kg trước chiếu xạ 15phút. Mổ chuột ở các thời điểm 0,1,3,4,7,14 ngày thấy lách giảm trong lượng mạnh từ ngày thứ 1 đến ngày thứ 7-8, sau đó bắt đầu có sự hồi phục. Sự hồi phục có thể do tăng tân tạo tế bào lách, khôi phục lại các đại phân tử bị tổn thương.
Nemoto cho biết Deoxyspergualin với liều 2,5-20 mg/kg/ngày, dùng 3 ngày liên tục trước khi chiếu xạ, LD50 từ 5,63Gy nhóm chứng tăng lên 7,13Gy nhóm dùng thuốc 20mg/kg. Thuốc tăng quần thể tạo huyết ở lách.
Kim và Lee cho biết dịch chiết ginseng 500mcg/ml cho vào dung dịch nuôi cấy lympho lách chuột 48 giờ trước chiếu xạ có tác dụng giảm các tổn thương bẻ gãy nối đôi ADN do chiếu xạ 100Gy.
Gần đây, còn có một hướng mới nữa là dùng các chất có nguồn gốc vi sinh để nâng cao tính kháng xạ của cơ thể. Các chất có nguồn gốc vi sinh thường có hoạt tính sinh học cao, chúng kích thích tạo kháng thể, tăng cường chức năng thực bào của bạch cầu, kích thích tái tạo tế bào máu, tăng số lượng tiểu cầu, hồng cầu lưới, tăng các quần thể tạo huyết ở lách, tuỷ xương…
Tác dụng có lợi của các sản phẩm vi sinh lên hệ tạo máu có thể được thực hiện thông qua hệ miễn dịch. Điều hoà hệ tạo máu bởi các cơ chế miễn dịch nhờ các lympho bào T và đại thực bào. Các tế bào này khi được kích thích sẽ tiết một số yếu tố chủ yếu điều khiển quá trình tạo máu GM-CSF, M-CSF và G-CSF, hoặc tiết các yếu tố tác động lên quá trình tăng sinh và biệt hoá cũng như chức năng của nhiều loại tế bào miễn dịch như interleukin-1, g-interferon .
Leigh và Khan công bố cho biết SCF giảm tỷ lệ chết của chuột bị chiếu xạ toàn thân nhờ tăng tính kháng xạ của các tế bào gốc tạo máu đồng thời tăng tốc độ hồi phục tuỷ xương. Liều có hiệu quả là 100 microgam/kg SCF, tiêm tĩnh mạch 8 giờ trước chiếu xạ.
Neta thấy các cytokine như IL-1, TNF, IL-12, SCF dùng 18-24 giờ trước chiếu xạ có tác dụng giảm tổn thương hệ tạo huyết do phóng xạ. Các cytokine tác động lên các tế bào đầu dòng định hướng sinh tuỷ (Progenitor) kích thích tăng sinh, biệt hoá. Đồng thời IL-1, TNF cũng có tác dụng dọn các men, các enzyme là sản phẩm của quá trình oxy hoá.
Galmiche (1996) dùng IL3 và IL11 điều trị cho chuột bị chiếu xạ 7,5Gy, ngày sau khi chiếu xạ, kéo dài 5 ngày đã tăng tỷ lệ sống sót của chuột lên 82% so với 20% nhóm chứng. Nhóm chuột chiếu xạ 7Gy và điều trị bằng IL3+IL11 đều có số lượng tiểu cầu, bạch cầu và hồng cầu cao hơn nhóm chỉ điều trị IL3 hoặc IL11 riêng rẽ hoặc nhóm chứng không điều trị. Tỷ lệ sống sót là 84% so với 48% ở nhóm chứng. Ghép tuỷ 16 giờ sau chiếu xạ có số chuột sống sót lsf 70%, nếu kết hợp với IL3 và IL11 thì sống sót tới 97%.
Còn Inoue và Koezuka cho biết alpha-galactosylceramide (AGL-517) nếu dùng trước chiếu xạ liều 7Gy có tác dụng tăng tỷ lệ tồn sinh của chuột, cải thiện các chỉ số về tiểu cầu, bạch cầu và HC, tăng số quần thể lách nội sinh. AGL tăng SCF, IL3, GM-CSF và IL6. Tác giả đã kết hợp dùng IL3, GM-CSF và IL6 tiêm cho chuột 3 lần/ngày trong 6 ngày, liều 1mcg/chuột/ngày, bắt đầu ngay sau chiếu xạ 2giờ. Kết quả 60% số chuột sống được 50 ngày. Từ đó cho thấy AGL có tác dụng tăng cường với các cytokine in vivo, có thể có tác dụng tốt trong điều trị tổn thương hệ tạo máu do phóng xạ.
Mai Văn Điển nghiên cứu flavonoid chiết xuất từ vỏ đậu xanh có tác dụng BVPX với hệ số giảm liều 1,218. Tác giả đã cố gắng giải thích một số cơ chế tác dụng như ảnh hưởng lên hệ tạo huyết, kích thích tạo quần thể lách nội sinh, giảm mức độ tổn thương hệ miễn dịch (lách, hạch, tuyến ức), ức chế các phản ứng peroxit hoá lipid màng, giảm hàm lượng MDA trong mô gan, lách, ruột non chuột nhắt trắng.
Đoàn Suy Nghĩ nghiên cứu nấm linh chi và thấy Linh chi có tác dụng kích thích hệ tạo huyết ở mô lách, ức chế hoạt tính enzym peroxydaza, hạn chế tốc độ giảm nhóm SH trong máu tuần đầu sau chiếu xạ, giảm nhẹ tổn thương cấu trúc mô một số cơ quan như ruột non, gan, lách, tinh hoàn…