Đại cương
Thở là hoạt động tự động và chủ ý. Cơ chế của sự trao đổi oxy và CO2 trong đường thở giữa tế bào của cơ thể và khí trời, gồm 3 tiến trình: sự thông khí, di chuyển O2 và CO2, giữa phế nang và tế bào máu, máu qua mô phổi, sự phân bố tế bào hồng cầu.
Hô hấp gồm hai động tác chính: hít vào và thở ra. Khi hít vào, các cơ hô hấp co, cơ hoành hạ xuống để tăng thể tích khí trong lồng ngực. Khi thở ra, các cơ trở về bình thường, lồng ngực ép lại để đẩy khí ra ngoài. Thở ra gắng sức chủ yếu do cơ bụng co lại đẩy cơ hoành lên.
Điều hoà chức năng hô hấp do trung khu hô hấp ở hành não điều khiển, gồm 3 trung khu chính: hít vào, thở ra, điều chỉnh.
Các yếu tố ảnh hưởng đến sự điều hoà hoạt động của trung khu hô hấp:
PCO2: nồng độ của CO2 trong máu tăng sẽ kích thích trung khu hô hấp làm tăng nhịp thở.
PO2: nồng độ O2 trong máu giảm (dưới 60 mmHg) gây kích thích trung khu hô hấp làm tăng nhịp thở, tăng biên độ thở.
Thần kinh X đóng vai trò trung gian duy trì nhịp điệu bình thường của hô hấp, khi thần kinh X bị kích thích đột ngột có thể dẫn đến ngừng thở (sốc Vagal).
Các trung khu thần kinh như trung khu nuốt, vùng dưới đồi cũng liên quan đến nhịp thở.
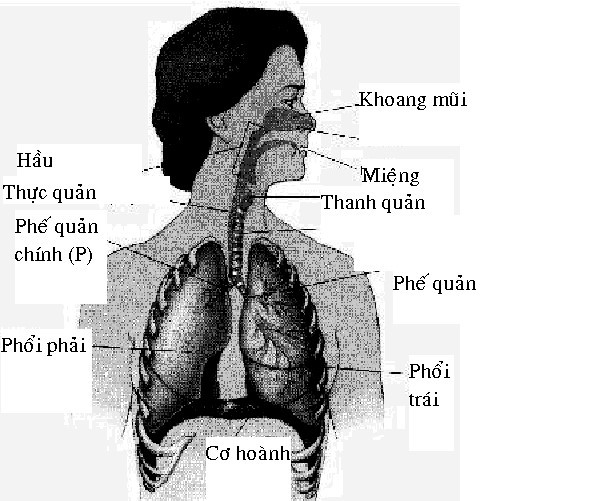
Hình 17.3. Giải phẫu học của đường hụ hấp
Vai trò của vỏ não trong hoạt động của ý thức và những xúc cảm tâm lý có thể làm thay đổi nhịp thở.
Cần phải theo dõi ghi nhận các yếu tố của sự thở:
Tần số thở: số lần thở trong 1 phút.
Biên độ thở: thở sâu, nông.
Nhịp điệu thở: thở đều hay không đều.
Âm sắc: tiếng thở.
Kiểu thở.
Yếu tố ảnh hưởng đến hô hấp
Tuổi: tần số thở thay đổi theo tuổi:
Trẻ sơ sinh 35 – 40 lần/phút
Trẻ dưới 6 tháng 35 – 40 lần/phút
Trên 6 tháng – 1 tuổi 35 – 30 lần/phút
Từ 2 – 6 tuổi 30 –25 lần /phút
Người lớn 14 – 20 lần/phút
Đối với người già: thở ngực kém hơn thở bụng.
Tâm lý, lo lắng, sợ hãi làm tăng nhịp thở.
Hoạt động thể lực làm tăng nhu cầu oxy, nhịp thở tăng.
Hoạt động của cơ hoành làm thay đổi thể tích khí trong lồng ngực.
Đau bệnh lý liên quan đến sự thở, sự co kéo các cơ hô hấp ảnh hưởng trực tiếp đến khả năng hít thở như sau phẫu thuật lồng ngực, bụng chướng, bệnh hô hấp mạn tính, viêm phế quản, COPD.
Khối lượng tuần hoàn trong cơ thể ảnh hưởng đến lượng oxy trao đổi đến tế bào.
Thuốc:
Giảm đau, gây mê làm nhịp thở chậm.
Amphetamin, cocain làm tăng nhịp thở.
Kiểu thở bệnh lý:
Nhịp thở Cheyne Stock: trong bệnh xuất huyết não, u não.
Nhịp thở kiểu Kussmaul: hôn mê, tiểu đường.
Thở chậm (
Thở nhanh (> 22 lần /phút).
Nguyên tắc đếm nhịp thở
Cho người bệnh nghỉ ngơi 15 phút trước khi đếm nhịp thở.
Không báo cho người bệnh biết khi đếm nhịp thở.
Quan sát bụng hay ngực nâng lên, hạ xuống khi đếm một nhịp.
Nên đếm nhịp thở trọn 1 phút, nhất là những người có bệnh lý hô hấp.
Đảm bảo người bệnh thoải mái khi đếm nhịp thở.
Theo dõi hô hấp ở trẻ cần quan sát sự di động của cơ hoành và bụng, nên để trần vùng ngực – bụng để dễ quan sát.
Trẻ thường dễ có loạn nhịp, do đó nên có monitor theo dõi khi có vấn đề.
Quy trình chăm sóc
Nhận định
Hỏi:
Khó thở, ho … khi nào, thời điểm xuất hiện.
Yếu tố liên quan đến những trở ngại của hô hấp.
Môi trường sống và làm việc.
Thói quen hút thuốc.
Tiền sử dị ứng.
Dùng thuốc ảnh hưởng đến hô hấp.
Bệnh mạn tính, chấn thương đầu.
Tiền sử gia đình: bệnh mạn tính, lao, suyễn.
Khám:
Hình dáng lồng ngực, cột sống.
Màu sắc da niêm, móng, dấu hiệu đổ đầy mao mạch.
Tri giác.
Tần số, nhịp điệu, biên độ thở, âm thở, kiểu thở.
Đờm quan sát: tính chất, số lượng.
Tư thế: nằm, ngồi, đứng ảnh hưởng đến di chuyển của khung lồng ngực.
Tổn thương thần kinh: ảnh hưởng đến tổn thương hô hấp.
Khí máu động mạch ABG (Artenal Blood Gas)
pH: 7,35 – 7,45.
PaCO2: 35 – 45 mmHg (áp suất riêng phần CO2).
PaO2: 80 – 100 mmHg (áp suất riêng phần O2).
SaO2: 94 – 98% (độ bão hòa O2 trong động mạch).
SpO2 (pulse oximetry): 90 – 100%, 85 – 89% có thể chấp nhận trong 1 số bệnh lý mãn tính, nhỏ hơn 85% là bất thường.
CBC (Complete Blood Count): đo lường số lượng tế bào hồng cầu, kích cỡ hồng cầu, độ cô đặc của Hemoglobin, giúp phản ánh khả năng vận chuyển oxy.
Chẩn đoán
Nhịp thở tăng do tăng tiết đờm nhớt, do thiếu máu.
Nhịp thở rối loạn kiểu Kussmaul do bệnh tiểu đường.
Can thiệp điều dưỡng
|
Vấn đề
Khó thở |
Kế hoạch chăm sóc |
Thực hiện |
|
Làm thông đường khí đạo |
Tìm hiểu nguyên nhân gây khó thở Hút đờm, làm loãng đờm Cho người bệnh nằm tư thế thích hợp Nới rộng những gì cản trở sự thở |
|
|
Cung cấp dưỡng khí hiệu quả |
Thở O2 nồng độ thích hợp Hà hơi thổi ngạt, máy giúp thở nếu cần Theo dõi tính chất nhịp thở Theo dõi xét nghiệm liên quan Dùng thuốc theo y lệnh |
|
|
Chăm sóc hỗ trợ |
Hướng dẫn người bệnh cách thở hiệu quả Nằm phòng thoáng khí Giữ ấm ngực |
Tiêu chuẩn lượng giá
Da niêm mạc hồng.
Tần số, tính chất nhịp thở trở về bình thường.
Xét nghiệm trong giới hạn bình thường.