Đại cương
Đặc điểm chung :
Là loại gãy xương ở vị trí giữa chỏm xương đùi và khối mấu chuyển rất thường gặp nhất là ở người già
Tiên lượng về mặt cơ năng thường nặng nề vì hay gặp các biến chứng khớp giả, hoại tử tiêu chỏm, thoái hóa khớp nhất là ở các BN cao tuổi.
Ở người già cần chú ý các biến chứng toàn thân do phải nằm bất động lâu ngày dễ gây tử vong.
Một số đặc điểm về giải phẫu và tổ chức học :
Hình thể : cổ xương đùi hợp với thân xương đùi 1 góc từ 125-1300 trên hình diện thẳng, 22-250 trên bình diện nghiêng.
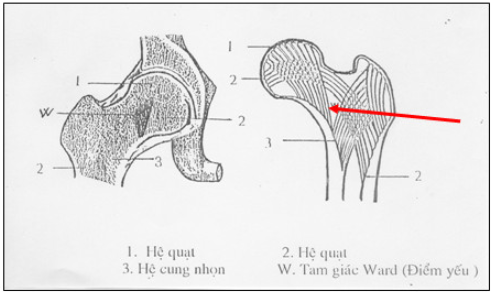
Cấu trúc xương vùng cổ xương đùi có 2 hệ thống bè xương: hệ bè quạt ở cổ chỏm và hệ cung nhọn ở vùng mấu chuyển.Giữa 2 hệ thống bè xương là điểm yếu ở cổ xương đùi, tam giác Ward. Do đó BN cao tuổi dễ gãy cổ xương đùi khi ngã đập mông xuống nền nhà.
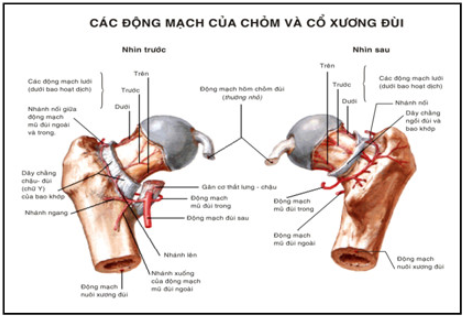
Nuôi dưỡng vùng cổ xương đùi có 3 nguồn mạch chính :
Cuống trên: là nhánh tận của động mạch mũ sau gồm 3-4 động mạch hở chạy áp sát trên mặt sau của cổ dưới bao hoạt dịch vào xương ở gần bờ sụn, nhân ra các nhánh nối với các động mạch khác, cuống này dễ bị tổn thương trong gãy cổ xương đùi.
Cuống dưới: cũng là nhánh của động mạch mũ sau. Gồm 2-3 động mạch ở trong các nếp của bao khớp, nuôi dưỡng ¼ ngoài của chỏm, bờ dưới của ổ cuống mạch ít bị tổn thương khi gãy xương.
Cuống trong: là động mạch dây chằng tròn, ngành của động mạch bịt, nuôi dưỡng 1 vùng nhỏ của chỏm xung quanh dây chằng tròn.
Nguyên nhân và cơ chế gãy xương:
Do chấn thương:
Chấn thương trực tiếp : ngã đập vùng mấu chuyển to xuống đất. Lực truyền qua cổ xương đùi và gây gãy. Cơ chế này thường tạo nên thể gẫy dạng( 2 mấu xương cấm gắn vào nhau) chấn thương trực tiếp ít gặp
Chấn thương gián tiếp: lực chấn thương tác động vào gối hoặc bàn chân trong tư thế đùi khép tạo ra 1 lực dồn bẻ làm gãy cổ xương đùi.Cơ chế này hay gặp.
Đối với người trẻ thường do cả lực chấn thương mạnh như xe đè, ngã cao… Ở người già do xương thưa, chỉ cần 1 lực chấn thương nhỏ cũng có thể gãy.
Do bệnh lý
Có thể gặp gãy cổ xương đùi do bệnh lý như nang xương, viêm xương, u xương, di căn ung thư…
Giải phẫu bệnh lý
Vị trí gãy: gãy dưới chỏm, gãy cổ chính danh, gãy nền cổ
Đường gãy :có thể nằm hơi ngang hoặc thẳng đứng.
Di lệch :
Gãy thể dạng : 2 đoạn gãy gài cắm vào nhau.Tạo góc mở lên trên
Gãy thể khép : Chỏm xương thường bị xoay trong
Đầu gãy ngoại vi : di lệch lên cao, khép, xoay ngoài
Phân loại gãy cổ xương đùi :
Có nhiều cách phân loại : cần nắm 1 số loại chính sau đây :
Theo vị trí gãy : Delbet chia ra gãy dưới chỏm, gãy cổ chính danh, gãy nền cổ.
Theo hướng đường gãy :
Pauwels 1: góc tạo bởi đường gãy và mặt phẳng ngang từ 30-500
Pauwel 2 : góc từ 50-700
Pauwel 3 : >700
Bohler chia ra làm 2 loại dựa bởi góc tạo bởi trục của đoạn trung tâm và trục của đoạn ngoại vi: gãy thể dạng : góc mở lên trên
Gãy thể khép: góc mở xuống dưới.
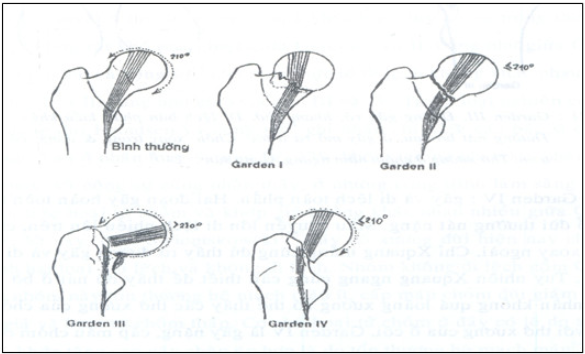
Phân loại theo Garden gồm: Garden 1, Garden 2, Garden 3 và Garden 4
Triệu chứng lâm sàng và x.q :
Gãy thể giạng ( 2 đầu gãy cắm gắn vào nhau )
Cơ năng : không bị mất cơ năng hoàn toàn ,vẫn có thể nhấc chân ra khỏi mặt giường
Đau : đau khi ấn vào nếp bẹn, gõ dồn từ gót hoặc mấu chuyển bệnh nhân thấy nhói đau
Biến dạng : không có biến dạng đáng kể, chuẩn đoán chủ yếu dựa vào chụp X.Q, khớp háng ở 2 tư thế thẳng và nghiêng
Gãy thể khép :
Cơ năng : mất hoàn toàn , không nhấc được chân khỏi mặt giường.
Đau nhiều khi ấn vào mấu chuyển lớn hoặc thúc dồn
Biến dạng: chi ngắn,đùi khép, bàn chân đổ ngoài. Kẻ các đường Peter, Nelatol-Roser, Schmoeker thấy mấu chuyển lớn lên cao
Đo chiều dài tương đối :chi ngắn hơn bên lành.
X.Q : cần chụp X.Q ở 2 tư thế thẳng và nghiêng để biết chính xác vị trí gãy và mức độ di lệch.
Tiến triển và biến chứng
Điều trị hợp lý và đúng phương pháp, diễn biến thuận lợi liền xương đạt được sau 3-4 tháng, phục hồi chức năng sau 5-6 tháng.
Biến chứng :
Toàn thân: viêm phổi, viêm đường tiết niệu, loét các điểm tỳ do nằm lâu, hay gặp ở BN già
Tại chỗ: tiêu cổ, khớp giả, tiêu chỏm xương đùi, liền lệch, thoái hóa khớp…
Điều trị
Sơ cứu:
Giảm đau :
Dùng các thuốc giảm đau toàn thân promedol 0,02 hoặc morphin 0,01,hoặc dolargan 0,01 / tiêm bắp thịt
Tiêm ở khớp novocain 1%x20ml
Cố đinh ổ gãy : dung nẹp tre, nẹp êke gỗ hoặc nẹp cramer.Thông thường hay dùng 3 nẹp : 1 nẹp từ nếp bẹn đến cổ chân, 1 nẹp từ hõm nách xuống bờ ngoài gót chân và 1 nẹp đặt phía sau từ góc xương bả vai xuống bờ sau gót chân.
Sau khi cố định, vận chuyển nhẹ nhàng bằng cáng cứng về tuyến sau.
Điều trị thực thụ :
Bó bột :
Chỉ định : gãy xương ở trẻ em, gãy xưong cắm gắn ở người lớn
Phương pháp: vô cảm bằng thuốc giảm đau toàn thân kết hợp với gây tê Novocain 1% tại ổ gãy hoặc gây mê
Nắn chỉnh trên bàn chỉnh hình
Bó bột Whitmann ( bột ngực – chậu – bàn chân, háng giạng 45º bàn chân xoay trong tối đa).
Thời gian giữ bột 3 tháng.
Hiện nay phương pháp này rất ít được áp dụng vì bó bột lâu ngày dễ gây nhiều biến chứng toàn thân nặng nề, nhất là với các BN già, yếu. Mặt khác tỷ lệ khớp giả, tiêu cổ hoặc tiêu chỏm rất cao.
Phương pháp kéo liên tục: chủ yếu áp dụng cho các BN không thể mổ kết xương, thay khớp hoặc kéo liên tục với trọng lưọng rất nhỏ khi gẫy không di lệch
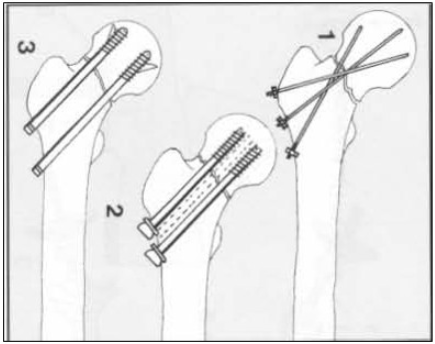
Kết hợp xương
Kết xương ngoại khớp bằng vít xương xốp (2,3), đinh Smith-Petersen hoặc chùm đinh Krischer (Hakerthan /1) là những phương pháp trước đây đã được nhiều tác giả áp dụng nhưng hiện nay cũng không còn ai áp dụng nữa.
Kết hợp xương mở khớp bằng vít xương xốp, đinh Smith-Petersen, cluo- plaque.
Kết hợp xương bằng nẹp DHS (dynamic hip screw) có ưu điểm là kết xương vững chắc, luôn ép cho 2 mặt gẫy áp khít nhau và chống được sự đổ gập của cổ xương đùi gây biến dạng khép. Tuy nhiên vẫn có một tỷ lệ nhất định BN bị biến chứng tiêu cổ gây khớp giả và tiêu chỏm gây thoái hoá khớp…
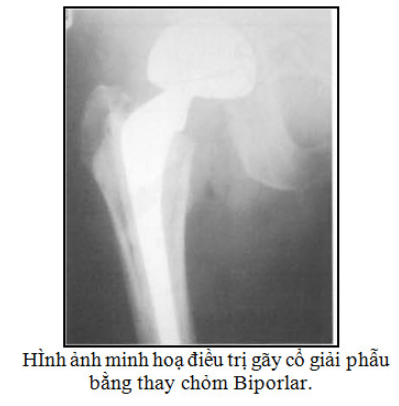
Thay khớp: với người già trên 60 tuổi có thể chủ động ngay từ đầu chọn phẫu thuật thay chỏm xương đùi (chỏm More, chỏm Bipolar) hoặc thay khớp háng toàn phần ( khớp có xi măng và khớp không xi măng)…