Đại cương
Phẫu thuật nội soi cắt đại tràng phải mở rộng bao gồm cắt bỏ các cuống mạnh chi phối đại tràng phải theo kinh điển cộng với lấy bỏ nhánh phải của bó mạch đại tràng giữa đảm bảo diện cắt cách khối u tối thiểu 5cm. Phẫu thuật cũng đảm bảo lấy bỏ được động mạch đại tràng giữa. Miệng nối được thực hiện giữa hồi tràng và đại tràng trái khi khối u nằm ở giữa đại tràng ngang.
Chỉ định
Chỉ định cắt đại tràng phải mở rộng thông thường đối với bệnh lý ung thư đại tràng góc gan hay ở đại tràng ngang gần góc gan.
Chống chỉ định
Chống chỉ định phẫu thuật khi khối u ở giai đoạn T4 có xấm lấn vào các tạng lân cận, trừ trường hợp xâm lấn vào mạc nối lớn.
Chuẩn bị
Người thực hiện:
Phẫu thuật viên (PTV) có kinh nghiệm trong phẫu thuật nội soi ổ bụng, đã được đào tạo để thực hiện phẫu thuật nội soi cắt đại tràng.
Bác sĩ gây mê hồi sức: Có kinh nghiệm trong gây mê hồi sức phẫu thuật nội soi.
Dụng cụ viên: Đã được đào tạo qua lớp kỹ thuật viên dụng cụ nội soi.
Phương tiện:
Hệ thống giàn máy phẫu thuật nội soi.
Các dụng cụ nội soi cơ bản.
Hệ thống dao hàn mạch, máy cắt nối ống tiêu hóa nội soi.
Hệ thống máy thở, cáp động mạch.
Bàn mổ có thể thay đổi Tư thế người bệnh trong mổ…
Người bệnh:
Được thăm khám tỉ mỉ, phát hiện các bệnh lý phối hợp.
Được giải thích về kế hoạch điều trị và đồng ý thực hiện phẫu thuật nội soi.
Được chuẩn bị đại tràng sạch trước mổ.
Được bác sĩ gây mê hồi sức khám trước mổ.
Hồ sơ bệnh án:
Hoàn thành các thủ tục hành chính theo quy định: bệnh án chi tiết, biên bản hội chẩn, biên bản khám trước khi gây mê, giấy cam đoan đồng ý phẫu thuật.
Các bước tiến hành
Kiểm tra hồ sơ:
Đầy đủ theo quy định Bộ Y tế.
Kiểm tra người bệnh:
Đúng người (tên, tuổi,…), đúng bệnh.
Thực hiện kỹ thuật:
Phương pháp vô cảm: Người bệnh được gây mê nội khí quản.
Tư thế người bệnh, vị trí kíp mổ:
Người bệnh Tư thế nằm ngửa thoải mái chân thấp gấp nhẹ theo Tư thế sản khoa hoặc duỗi chân thẳng. Hai tay duỗi thẳng nằm dọc theo thân. Người bệnh được cố định vào bàn mổ bằng băng ở ngang ngực và hai đùi.
Màn hình phẫu thuật đặt bên phải của người bệnh , phẫu thuật viên đứng bên trái người bệnh . Phụ đứng bên trái PTV .
Kỹ thuật:
Vị trí đặt trocar: Trocar 1: 10mm vị trí rốn. Trocar 2: 5mm trên trong cách GCTT phải 3cm. Trocar 3: 10 hoặc 12mm bờ ngoài cơ thảng to trái chếch trên rốn. Trocar 4: 5mm trên gờ mu. Trocar 5: 5mm hố chậu trái nếu cần.
Chi tiết các Bước phẫu thuật:
Bước 1: Xoay bàn mổ đầu thấp, nghiêng trái nhẹ. Thăm dò đánh giá di căn gan, phúc mạc. Đẩy mạc nối lớn, đại tràng ngang lên tầng trên xoang bụng. Vén quai hồi tràng cuối xuống hố chậu và đẩy các quai ruột non sang bên trái. Kéo vùng hồi manh tràng sang phía trước-bên, tìm bó mạch hồi-đại tràng, tạo hai cửa sổ bên trên và dưới bó mạch này.
Bước 2: Niệu quản phải được nhận diện và đánh giá, nếu cần có thể thăm dò bằng dụng cụ không chấn thương trong khi phụ nâng mỏm cắt bó mạch hồi manh đại trùng tràng.
Bước 3: Phẫu thuật bắt đầu ở gốc động mạch hồi manh đại trùng tràng và dọc theo tĩnh mạch mạc treo tràng trên. Tách dọc theo bó mạch đến nơi xuất phát của nó. Kẹp cắt bó mạch hồi-đại tràng bằng clip, stapler, LigaSure, SonoSure…. Cắt động mạch đại tràng phải nếu có, cắt tĩnh mạch đại tràng phải chừa lại tĩnh mạch vị mạc nối phải sát gốc tĩnh mạch Henlé. Phần mạc treo đại tràng sát với tá tràng được vén tách ra.
Bước 4: Đầu người bệnh được nâng cao hơn nhưng bàn vẫn nghiêng trái, mạc nối lớn được giải phóng vào được hậu cung mạc nối. Mạc nối lớn được cắt theo hướng từ giữa ra ngoại vi tới động mạch vị mạc nối phải. Tách tá tràng, đầu tuỵ khỏi mạc treo đại tràng ngang.
Hình 1: Cắt bỏ mạc nối lớn
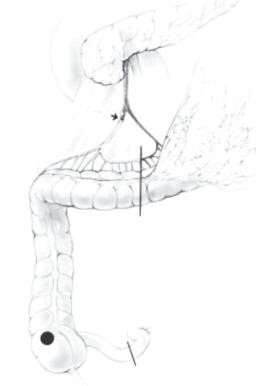
Hình 2: cắt bỏ nhánh phải của
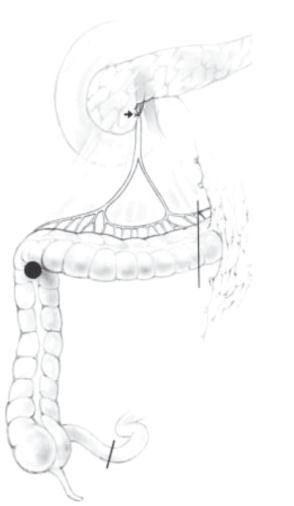
Hình 3: Với u đại tràng góc gan, cần cắt bỏ thân động mạch đại tràng giữa động mạch đại tràng giữa
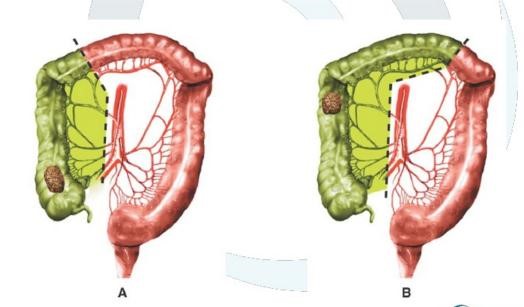
Hình 4: Cắt nửa đại tràng phải A và cắt nửa đại tràng phải mở rộng B
Bước 5: Đại tràng góc gan được giải phóng từ trái qua phải hoặc từ phải qua trái, đại tràng lên được giải phóng dọc theo mạc Told ở thành bên và mạc treo đại tràng lên được tách khỏi phúc mạc thành sau.
Bước 6: Phần tận của hồi tràng được cắt bằng stapler và manh tràng được di động (có thể làm động tác này hoặc để đến khi đưa ra ngoài cắt) .
Bước 7: Phẫu thuật viên và phụ di chuyển sang bên phải người bệnh. Phẫu thuật viên dùng trocar bên phải và trên xương mu, người bệnh nghiêng nhẹ sang phải và chân cao, đại tràng ngang được nâng lên để nhận biết tá tràng và mạch đại tràng giữa. Điều quan trọng là nhận biết giải phẫu khu vực và tĩnh mạch mạc treo tràng trên cũng như thân tĩnh mạch vị đại tràng Henle. Những mạch này ngắn nếu kéo quá căng dẫn tới rách chảy máu nhiều ở ngay bờ dưới tuỵ. Mạch đại tràng giữa được cắt bỏ trong khi mạc treo đại tràng ngang được nâng lên (Thủ thuật Ole).
Bước 8: Cắt bỏ mạc nối lớn tiếp tục sang trái bởi nâng mạc nối lớn bằng panh và mở rộng hoàn toàn vào hậu cung mạc nối, nên tránh kéo lách. Đại tràng góc lách được giải phóng bởi kéo đại tràng về phía giữa và cắt phần cố định đại tràng và kéo rời đại tràng góc lách khỏi phúc mạc thành sau. Cần cẩn thận tránh đuôi tuỵ.
Sau khi giải phóng đại tràng góc lách và tách đại tràng bờ dưới tuỵ 1 cm khỏi khoang mỡ Gerota.
Bước 9: Đại tràng trái được cắt ngang bằng stapler, qua lỗ trocar bên phải (hoặc để đưa ra ngoài cắt khi mở nhỏ).
Bước 10: Bàn được quay nghiêng sang phải, hai bờ mạc treo của hồi tràng và đại tràng xuống được nâng bởi người phụ và miệng nối bên bên hồi đại tràng được thực hiện bằng stapler đưa qua lỗ trocar trên xương mu. Hai lỗ đục ruột để lắp stapler được khâu lại bằng chỉ monosilk hai lớp trong cơ thể. Phần mạc treo hở có thể để mở.
Bước 11: Bệnh phẩm được cho vào trong túi, vết mổ được bọc bảo vệ qua chỗ mở rộng lỗ trocar rốn hoặc trên xương mu (hoặc mở nhỏ trên rốn, đưa đại tràng ra ngoài, cắt và làm miệng nối). Phần cân mở rộng trên 5 mm đều được khâu lại bằng chỉ vicryl số 0. Đóng da bằng chỉ 4-0.
Theo dõi
Có thể rút bỏ ống thông dạ dày ngay sau mổ, người bệnh được động viên đi lại vào ngày hôm sau và tránh được xẹp phổi. Người bệnh có thể ăn vào ngày thứ 1 nếu không có dấu hiệu liệt ruột cơ năng. Dùng giảm đau Đường miệng vào ngày thứ nhất. Sonde tiểu cũng được rút vào ngày thứ nhất trừ khi cần theo dõi giảm khối lượng tuần hoàn. Người bệnh có thể xuất viện ngày thứ 5 và tái khám sau 2 tuần và 6 tuần và sau đó tuỳ theo trung tâm phẫu thuật.
Xử trí tai biến
Tai biến:
Chảy máu trong mổ: Bộc lộ rõ nguyên nhân chảy máu và xử lý theo nguyên nhân.
Tổn thương tá tràng:
Tổn thương thanh cơ, chưa thủng: khâu lại bằng chỉ monosyl 3/0 hoặc 4/0.
Thủng tá tràng: khâu lỗ thủng, mở thông hỗng tràng giảm áp nếu cần.
Tổn thương niệu quản: Tạo hình lại niệu quản, đặt JJ bể thận – bàng quang.
Biến chứng:
Chảy máu sau mổ: Dựa vào dấu hiệu lâm sàng, dịch chảy qua dẫn lưu ổ bụng, xét nghiệm công thức máu.
Điều trị nội khoa bằng bù dịch, bù máu…nếu tình trạng huyết động người bệnh ổn định. Mổ lại xử lý nguyên nhân khi điều trị nội khoa không được.
Bục miệng nối: Mổ lại, đưa hai đầu ra ngoài làm hậu môn nhân tạo tạm thời.
Tắc ruột sau mổ: Có thể do dính, gập góc, xoắn ruột khi làm miệng nối.
Theo dõi sát tình trạng người bệnh, điều trị nội khoa không đỡ thì cần mổ lại kiểm tra và xử lý nguyên nhân.