Nguồn “ MAKING SENSE OF THE ECG: CASES FOR SELF-ASSESSMENT”
Andrew R. Houghton, David Gray
Trường hợp lâm sàng
Bệnh nhân nữ 79 tuổi
Lâm sàng
Đánh trống ngực, khó thở
Tiên sử
Bệnh nhân vẫn bình thường cho đến 3 ngày trước. Bà thấy tim đập nhanh hơn khi đi bộ và thấy khó khăn khi làm việc nhà
Tiền sử dùng thuốc
Thiếu máu cục bộ cơ tim 10 năm
Gần đây khi đổi bác sĩ Khám, bác sĩ có cắt beta blocker của cô dù cô dùng thường xuyên
Khám
mạch: 132 bpm, không đều 1 cách không đều HA: 120/70
JVP: không nổi
Nghe tim: bình thường. nghe phổi ran ẩm đáy phổi không phù ngoại vi
Xét nghiệm
CTM: Hb 11.7, B.CẦU 5.6, PLT 310. U&E: Na 141, K 4.3, urea 6.7, creatinine 124. Chức năng tuyến giáp: binh thường.
Troponin I: âm tính
XQ ngực: bóng tim to nhẹ.
Siêu âm tim: trào ngược van 2 lá nhẹ, không giãn nhĩ trái. Chức năng thất trái giảm nhẹ (EF 43%)
câu hỏi
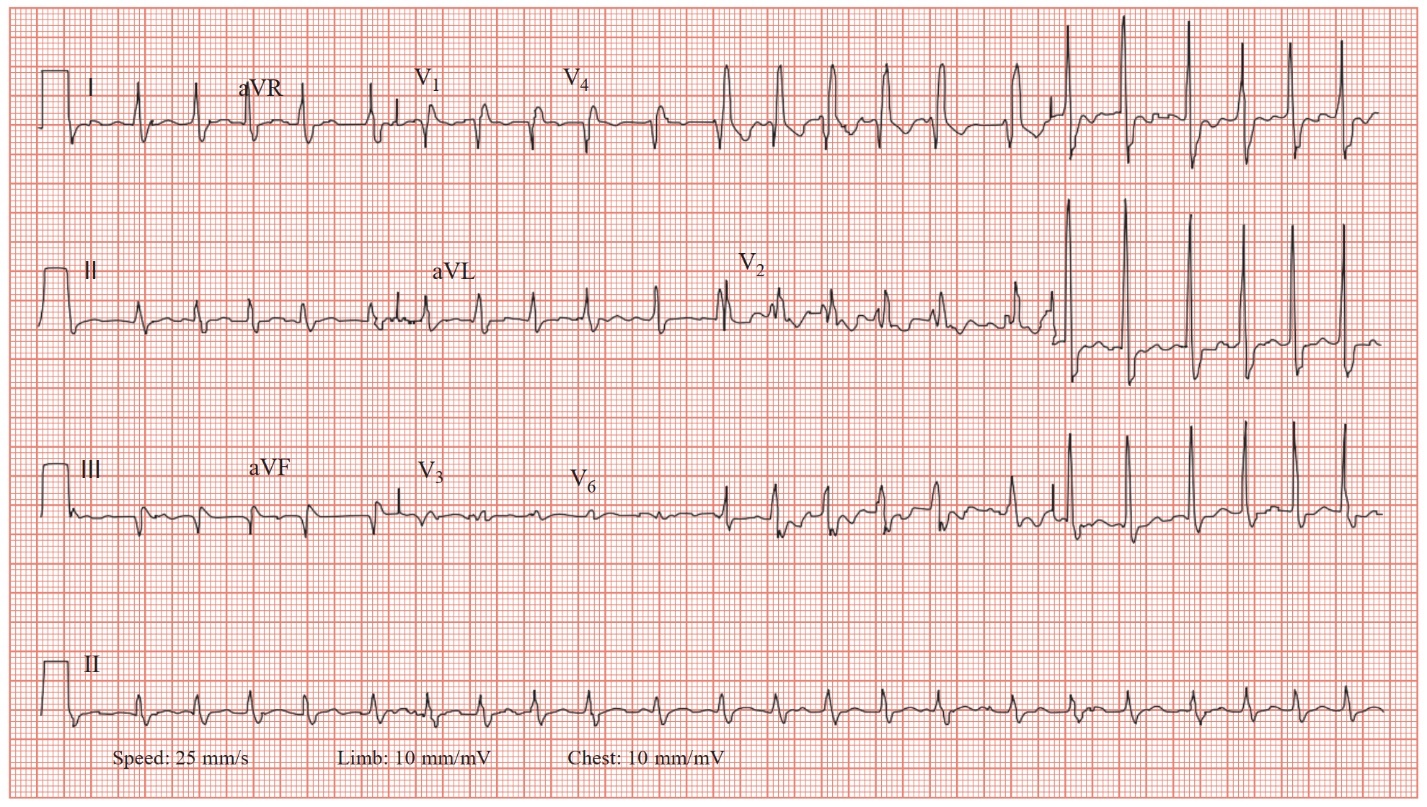
1.ECG có hình ảnh gì?
2.cơ chế?
3.Nguyên nhân?
4.chú ý gì khi điều trị?
Phân tích ecg
|
Tần số |
136 bpm |
|
Nhịp |
Atrial fibrillation |
|
Trục QRS |
Bình thường (—4°) |
|
Các sóng P |
Absent |
|
Khoảng PR |
N/A |
|
Khoảng QRS |
Dài (140 ms) |
|
Các sóng T |
Inverted (leads V1–V4) |
|
Khoảng QTc |
Hơi dài (474 ms) |
Bình luận
ở đây có block nhánh phải RBBB, T âm
Trả lời
1.Nhịp không đều 1 cách không đều, không có sóng P gợi ý rung nhĩ (Đáp ứng thất nhanh). Ngoài ra có RBBB
2.Rung nhĩ do hoạt động của tâm nhĩ vừa hỗn loạn vưa nhanh, khử cực 350-600 lần/phút. Nút nhĩ thất chặn 1 số xung không cho truyền xuống thất
Hậu quả là nhịp thất không đều 1 cách không đều là dấu hiệu của rung nhĩ
3.Có rất nhiều nguyên nhân gây rung nhĩ. bao gồm bệnh tim thiếu máu cục bộ, tăng huyết áp, bệnh van tim, cường giáp, bệnh cơ tim, hội chứng suy nút xoang, phẫu thuật ngực, lạm dụng rượu cấp và mãn tính và viêm màng ngoài tim co thắt. Rung nhĩ cũng có thể không tự phát (‘rung nhĩ đơn thuần’).
4.Bệnh nhân bị rung nhĩ cần được đánh giá cẩn thận để xác định (và điều trị) căn nguyên. bao gồm tiền sử và Khám kỹ lưỡng, siêu âm tim, theo dõi ECG và xét nghiệm máu (bao gồm chức năng tuyến giáp). Nếu cần, kiểm soát tần số bằng BB, CCB, digoxin hoặc amiodarone. Phân tầng nguy cơ bệnh nhân liên quan nguy cơ huyết khối tắc mạch bằng điều trị wafarin hoặc aspirin nếu cần. Quyết định liệu có chuyển về nhịp xoang hay kiểm soát tần số còn tùy từng Trường hợp lâm sàng
Bình luận
Rung nhĩ là rối loạn nhịp thường gặp nhất và tỷ lệ mắc tăng theo tuổi.
Rung nhĩ có thể:
Kịch phát – thường xảy ra từng cơn và tự quay về nhịp xoang.
Dai dẳng – không có nhịp xoang nhưng không cần cố chuyển về nhịp xoang.
Vĩnh viễn – thường là rung nhĩ kháng thuốc và điều trị không cần chuyển về nhịp xoang
Rung nhĩ có thể không triệu chứng nhưng có thể kèm theo khó chịu như nhịp không đều, khó thở, mệt mỏi khó chịu và ngất. • Trong hẹp van 2 lá, rung nhĩ có nguy cơ 510% tạo huyết khối nếu không điều trị
Trong rung nhĩ không liên quan van tim, nguy cơ đột quỵ 4% nếu không điều trị. Nguy cơ tương đối khác nhau tùy bệnh phối hợp (tiền sử đột quỵ/ TIA tăng 2.5 lần mỗi 10 năm; tiểu đường x 1.7 lẫn mỗi 10 năm; THA x1,6 lần mỗi 10 năm; tuổi tăng thì nguy cơ tăng 1×4 lần mỗi 10 năm).
Nguy cơ huyết khối hàng năm có thể giảm nếu dùng warfarin: dùng chống đông = 1.4 % so với 4,5% hàng năm nếu không dùng chống đông
Further reading
Making Sense of the ECG: Atrial fibrillation, p 42; Irregular cardiac rhythms, p 68.
National Institute for Health and Clinical Excellence. The management of atrial fibrillation. Clinical guideline 36. London: NICE, 2006. Available at www.nice.org.uk/ guidance/CG36.