Dmitri Souza
Các từ viết tắt
|
LP-PRP |
Leukocyte-pure platelet-rich plasma |
|
LR-PRP |
Leukocyte-rich platelet-rich plasma |
|
NSAIDs |
Nonsteroidal anti-inflammatory drugs |
|
PPP |
Platelet-pure plasma |
|
PRP |
Platelet-rich plasma |
Giới thiệu
Prp là gì?
Huyết tương giàu tiểu cầu (PRP) có nghĩa là nói đến nồng độ của tiểu cầu trên mức sinh lý trong huyết tương. Tiêm PRP là một trong những công cụ giúp tái tạo, hiện nay đang tăng sự phổ biến trong điều trị một số bệnh lý cơ xương khớp cụ thể. Nghiên cứu và sử dụng trên lâm sàng của PRP và kể cả nhiều biện pháp tái tạo khác, là một trong những xu hướng mới nhất trong điều trị các bệnh lý cơ xương khớp và đau mạn tính kết hợp. Tuy nhiên, vẫn có rất ít các nghiên cứu lâm sàng chất lượng cao về chủ đề này. Chương này sẽ cung cấp một tổng quan ngắn về PRP và nói đến các phát triển gần đây trong việc áp dụng PRP điều trị các bệnh lý đau cơ xương khớp mạn tính.
|
D. Souza (*) Ohio University, Heritage College of Osteopathic Medicine, Athens, OH, USA Center for Pain Medicine, Western Reserve Hospital, Cuyahoga Falls, OH, USA e-mail: ds241014@ohio.edu © Springer Nature Switzerland AG 2020 P. Peng et al. (eds.), Ultrasound for Interventional Pain Management, https://doi.org/10.1007/978-3-030-18371-4_25 |
Prp tác dụng như thế nào?
PRP, tương tự các phương thức y học giúp tái tạo khác, nhằm mục đích sữa chữa các mô đã tổn thương hoặc bị bào mòn. Các cơ chế sữa chữa vẫn đang được tiếp tục nghiên cứu. Có một lượng lớn dữ liệu nghiên cứu cơ bản về PRP. Người ta xác định rằng vai trò chính của PRP không phải là thay thế mô đã bị tổn thương hoặc mô mất chức năng, nhưng, nó thúc đẩy phục hồi mô thông qua tạo tín hiệu và thu hút các tế bài gốc trung mô, cũng được gọi tế bài gốc y học (medicinal stem cells – MSC). PRP chứa nhiều các yếu tố phát triển và các phân tử tín hiệu khác hơn đáng kể so với trong các mô bị tổn thương, hoặc thậm chí là trong máu toàn phần (Hình. 10.1 và Bảng 10.1).
Các cơ chế tác dụng của PRP về mặt sữa chữa là phức tạp nhưng nó diễn ra gần như tương tự với cách sữa chữa thông thường, được thúc đẩy bởi PRP (Hình. 10.2 và 10.3). Có một vài yếu tố tác động lên hiệu quả của nó, bao gồm thể tích máu được sử dụng để tạo ra dung dịch PRP, nồng độ PRP, sử dụng kháng đông khi tạo ra PRP, số lượng tiểu cầu, số lượng bạch cầu (WBC), loại tổn thương hay bệnh lý, thiết bị sử dụng tạo PRP, số lần tiêm PRP, khoảng cách giữa các lần tiêm PRP, và nhiều yếu tố khác (Bảng 10.2). Các nghiên cứu gần đây gợi ý rằng sự giải phóng các yếu tố phát triển có thể phụ thuộc vào các yếu tố lạ và hệ vi khuẩn và tình trạng miễn dịch của vật chủ.
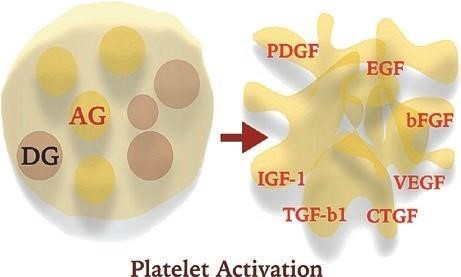
Hình. 10.1 Sinh lý tiểu cầu. Tiểu cầu không phải là tế bào mà là những mảnh bào tương không nhân của các tế bào có nhân không lồ có từ 1–4 μm. Tiểu cầu chứa các hạt nặng và các hạt alpha. Các hạt alpha chứa các phân tử bám dính, đông máu và các yếu tố tiêu fibrin, các yếu tố phatst triển, cytokines, các protein kháng khuẩn, và các yếu tố khác, tổng cộng trên 1000. Những yếu tố này được giải phóng thông qua hoạt hóa tiểu cầu được chỉ ra ở hình trên. AG – các hạt Alpha, DG – các hạt nặng, PDGF – yếu tố phát triển có nguồn gốc từ tiểu cầu, IGF-1 – Insulin-like growth factor-1, TGF-b1 – Transforming growth factor beta-1, CTGF – Connective tissue growth factor, VEGF – Vascular endothelial growth factor, b-FGF – Basic fibroblastic growth factor, EGF – Epidermal growth factor
Bảng 10.1 Các protein huyết tương giàu tiểu cầu
|
Các protein có hoạt tính sinh học được giải phóng từ PRP và tác dụng của chúng trên sữa chữa mô |
|
Platelet-derived growth factor (PDGF) – fibroblast production, chemotaxis, collagen production |
|
Insulin-like growth factor-1 (IGF-1) – cell growth, differentiation |
|
Transforming growth factor beta-1 (TGF-b1) angiogenesis, extracellular matrix formation, cell viability |
|
Connective tissue growth factor (CTGF) – connective tissue growth |
|
Vascular endothelial growth factor (VEGF) – new blood vessel growth and anti-apoptosis of blood vessel cells |
|
Fibroblastic growth factor (b-FGF) – tissue repair, collagen production, myoblast proliferation |
|
Epidermal growth factor (EGF) – cell recruitment, proliferation, differentiation, promotion of epithelial cells |
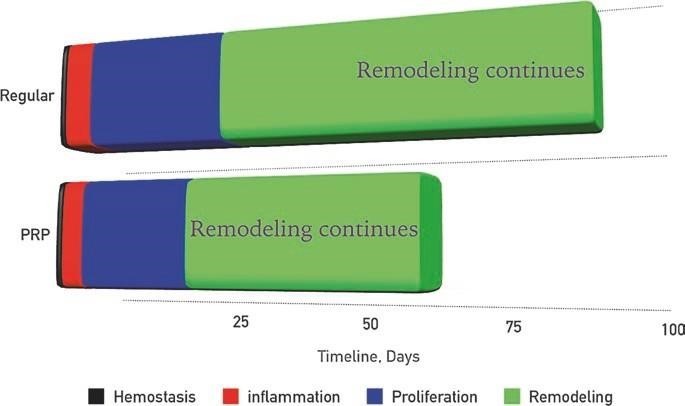
Hình. 10.2 Cách sữa chữa tổn thương cơ bản. Phản ứng ban đầu với tổn thương bắt đầu ngay bằng sự ứ máu. Pha viêm sau đó là pha tăng sinh và cuối cùng là pha tái tạo. Quá trình sữa chữa mô có thể kéo dài trên 1 năm
Hình. 10.3 Tại sao sử dụng huyết tương giàu tiểu cầu (PRP)? Nống độ tiểu cầu bình thường hay sinh lý trong máu là 150–450,00 / μL. Số lượng tiểu cầu cao hơn gấp 3 đến 8 lần trong PRP. Do đó, nồng độ của các yếu tố phát triển và các phân tử tín hiệu khác là cao hơn đáng kể, điều này có thể giải thích cho một số cơ chế thúc đẩy tái tạo mô bằng sử dụng huyết tương giàu tiểu cầu. PRP có thể tạo ra các tác dụng kháng viêm và gây viêm đồng thời, điều này làm cho nó khác biệt với corticosteroids, chất được sử dụng rộng rãi để ức chế bậc quá trình viêm, và với prolotherapy, thường thúc đẩy phản ứng viêm sau khi tiêm nó.
Bảng 10.2 Các yếu tố tác động lên tác dụng của PRP
|
Các yếu tố tác động đến kết cục của tiêm PRP |
|
Thể tích máu được sử dụng để tạo ra PRP |
|
Nồng độ PRP |
|
Sử dụng chất kháng đông |
|
Số lượng tiểu cầu trước thủ thuật |
|
Số lượng bạch cầu |
|
Loại tổn thương hay bệnh lý được điều trị bằng PRP |
|
Thiết bị được sử dụng để tạo PRP |
|
Số lần tiêm PRP |
|
Khoảng cách giữa các lần tiêm PRP |
|
Hệ vi khuẩn người bệnh |
|
Tình trạng miễn dịch |
|
PRP Các yếu tố khácPlatelet-rich plasma |
Các áp dụng lâm sàng của prp và lựa chọn bệnh nhân
Các áp dụng lâm sàng của PRP bao gồm, nhưng không giới hạn, các bệnh lý gân, tổn thương dây chằng, tổn thương cơ, bệnh lý sụn, bệnh lý xương dưới sụn, và các tổn thương xương (Hình. 10.4). Điều trị bệnh lý gân là một trong những áp dụng thường gặp nhất của PRP.
So sánh hiệu quả cảu PRP và các kỹ thuật khác được chỉ ra ở Hình. 10.5. Các tiến bộ gần đây trong trường phái y học tái tạo chỉ ra rằng các sản phẩm máu tự thân nhau, được đặt tên, huyết tương giàu tiểu cầu nghèo bạch cầu (LP-PRP), huyết tương giàu tiểu cầu giàu bạch cầu (LR-PRP), và huyết tương nghèo tiểu cầu (PPP), có thể tác dụng lên mô cơ vân theo cách khác nhau (Bảng 10.3).
Hình. 10.4 Áp dụng lâm sàng của huyết tương giàu tiểu cầu (PRP). Có trên 5000 công bố liên quan đến PRP. Áp dụng lâm sàng thường gặp nhất là bệnh lý gân và thoái hóa khớp
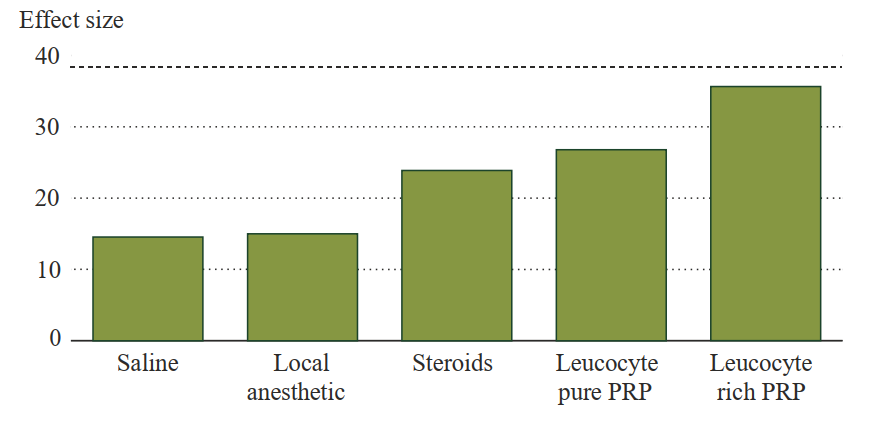
Hình. 10.5 Huyết tương giàu tiểu cầu (PRP) trong điều trị bệnh lý gân. Biểu đồ trên chỉ ra mẫu hiệu quả của các kỹ thuật tiêm đối với bệnh lý gân dựa trên một phân tích gộp gân đây (Fitzpatrick J, Bulsara M, Zheng MH. The Effectiveness of Platelet-Rich Plasma in the Treatment of Tendinopathy: A Meta-analysis of Randomized Controlled Clinical Trials. Am J Sports Med. 2017;45(1):226-233)
Bảng 10.3 Tác dụng của các dạng huyết tương giàu tiểu cầu khác nhau lên tái tạo mô plasma, LR-PRP Leucocyte-pure platelet-rich plasma, PPP Platelet-pure plasma
|
Kết cục về sự tái tạo mô phụ thuộc vào các dạng khác nhau của PRP |
|
LR-PRP có nhiều hiệu quả hơn về tái tạo gân. |
|
LP-PRP có nhiều hiệu quả hơn trong tái tạo sụn. |
|
PPP có nhiều hiệu quả hơn trong sữa chữa cơ tái tạo gân PRP Platelet-rich plasma, LR-PRP Leucocyte-rich platelet-rich |
Hình. 10.6 Các dạng huyết tương giàu tiểu cầu và tiêm. (a) Thêm chất kháng đông vào mẫu máu. (b) Tách hồng cầu ra khỏi huyết tương. (c) tiêm PRP. Điều quan trọng là đảm bảo vô khuẩn trong toàn bộ quá trình này: từ khi lấy máu cho đến khi tiêm PRP
Hầu hết các tác giả đồng ý rằng PRP không là phải là lựa chọn điều trị firstline. Các chỉ định của tiêm PRP nên được đánh giá cân thận với lợi ích lớn hơn nguy cơ của nó. Điều quan trọng là thảo luận với bệnh nhân về các hạn chế của điều trị bằng PRP và đạt được sự đồng thuận chung. Các chống chỉ định tuyệt đối của tiêm PRP gồm, nhưng không giới hạn gồm bệnh nhân từ chối với thủ thuật này, bệnh hệ thống chưa kiểm soát, các tổn thương da, hoặc nhiễm trùng tại vị trí tiêm. Các chống chỉ định tương đối gồm giảm tiểu cầu và có bệnh ung thư kèm theo.
Cách tạo ra prp
Các bước tạo ra PRP gồm lấy máu tự thân vô khuẩn, thêm chất kháng đông và quay ly tâm mẫu máu để tập trung tiểu cầu trong huyết tương (Hình. 10.6).
Các điểm quan trọng
Lần khám đầu tiên nên bao gồm khám lâm sàng tỉ mỷ, đánh giá số lượng tế bào máu và các xết nghiệm khác nếu cần.
Nên ngừng NSAIDs và các thuốc có thành phần acetylsalicylic acid trong liều quá 81 mg, 1 tuần trước khi điều trị PRP sau khi có sự cho phép của bác sỹ, kê lại acetylsalicylic acid, khi phù hợp.
Bệnh nhân nền uống 3 đến 5 cốc nước 1.5 hour trước khi làm thủ thuật.
Để có kết cục tốt nhất, LP-PRP nên được tiêm vào các khớp hoạt dịch; LR-PRP có hiệu quả hơn đối với các bệnh lý dây chằng và gân, và PPP có thể có lợi nhất đối vơi các mô cơ.
Hạn chế vận động tạm thời tại vùng được điều trị , ngoại trừ đối với tiêm nội khớp.
Nên ngừng NSAIDs và các thuốc có thành phần acetylsalicylic acid trong liều quá 81 mg, khoảng 4 tuần sau điều trị PRP sau khi có sự cho phép của bác sỹ, kê lại acetylsalicylic acid, khi cần thiết.
Literature review
Có nhiều điểm thú vị trong cộng đồng y học đối với các lựa chọn điều trị tái tạo. Số lượng các công bố về PRP đã tăng lên đáng kể trong vài năm gần đây. Các nghiên cứu lâm sàng chất và các phân tích hệ thống chất lượng cao chỉ ra rằng PRP có hiệu quả vừa đối với thoái hóa khớp gối giai đoạn sớm. Các chỉ định đối với các bệnh lý cơ xương khớp khác vẫn chưa phát triển. Các tiến bộ gần đây trong điều trị PRP chỉ ra rằng các sản phẩm máu tự thân khác nhau, như, LP-PRP, LR-PRP, và PPP, có hiệu quả khác nhau lên các mô. Những tiến bộ này có thể sẽ mang đến một lượng dữ liệu lâm sàng chất lượng cao mới trong tương lai gần. Các khó khăn trong chuẩn hóa các chất liệu sinh học vẫn là một trong những mặt thách thức trong phát triển các áp dụng lâm sàng. Một thách thức lớn khác là liên quan đến sự đa dạng của các bệnh lý lâm sàng được điều trị bằng PRP.
Suggested readings
Cole BJ, Karas V, Hussey K, Pilz K, Fortier LA. Hyaluronic acid versus platelet-rich plasma: a prospective, double-blind randomized controlled trial comparing clinical outcomes and effects on intra-articular biology for the treatment of knee osteoarthritis. Am J Sports Med. 2017;45(2):339–46.
Fitzpatrick J, Bulsara M, Zheng MH. The effectiveness of platelet-rich plasma in the treatment of tendinopathy: a meta-analysis of randomized controlled clinical trials. Am J Sports Med. 2017;45(1):226–33.
Gormeli G, Gormeli CA, Ataoglu B, Colak C, Aslanturk O, Ertem K. Multiple PRP injections are more effective than single injections and hyaluronic acid in knees with early osteoarthritis: a randomized, double-blind, placebo-controlled trial. Knee Surg Sports Traumatol Arthrosc. 2017;25(3):958–65.
Joshi Jubert N, Rodríguez L, Reverté-Vinaixa MM, Navarro A. Platelet-rich plasma injections for advanced knee osteoarthritis: a prospective, randomized, double-blinded clinical trial. Orthop J Sports Med. 2017;5(2):2325967116689386.
Lana JF, Weglein A, Sampson SE, et al. Randomized controlled trial comparing hyaluronic acid, platelet-rich plasma and the combination of both in the treatment of mild and moderate osteo- arthritis of the knee. J Stem Cells Regen Med. 2016;12:69–78.
Souzdalnitski D. Regenerative medicine: invigorating pain medicine practice. Tech Reg Anesth Pain Manag. 2015;19(1-2):1–6.
Souzdalnitski D, Narouze SN, Lerman IL. Platelet-rich plasma injections for knee osteoarthritis: systematic review of duration of clinical benefit. Tech Reg Anesth Pain Med. 2015;19(1-2):1 67–72.