U lành tính ở dạ dày:
Giải phẫu bệnh:
U lành tính ở dạ dày có nhiều nguồn gốc: từ tổ chức liên bào (u xơ, u mỡ), từ lớp cơ (u cơ trơn: Leiomyoma), từ hệ thần kinh giao cảm của dạ dày (schwannoma hoặc sympathoma).
Nó cũng có thể phát sinh từ niêm mạc dạ dày u tuyến: (adenoma), có cuống hay không, u độc nhất hay nhiều u. Ngoài ra, nó có thể bắt nguồn từ một mảnh tổ chức của một cơ quan khác khi bẩm sinh đi lạc chỗ bị mắc kẹt vào tổ chức dạ dày (tuỵ tạng phụ) và một vài trường hợp đặc biệt (lách, thượng thận).
Trường hợp hiếm: u nang dạng bì (dermoide kyste), u mỡ, u máu.
Phương pháp chụp x quang:
Nên kết hợp nhiều phương pháp chụp dạ dày đầy thuốc cản quang, lớp mỏng, sử dụng phương pháp chụp dạ dày cản quang kép hoặc chụp niêm mạc dạ dày.
Dấu hiệu x quang:
Hình khuyết của u lành tính ở dạ dày thường có hình tròn, bờ nhẵn. Đôi khi nó có nhiều u và tạo nên hình ảnh một tấm “ bia bắn thủng” hay hình bọt xà phòng vì bờ các khối u chồng lên nhau.
Nếu u ở túi phình dạ dày, ta có thể thấy được khối u qua bóng túi hơi. Khi cho bệnh nhân nằm đầu dốc, chụp tư thế Trendelenburg, khối u có thể tạo nên một hình khuyết tròn, nhưng cũng có thể bị baryte che lấp. Dùng kỹ thuật chụp cản quang kép có thể làm cho hình khối u rõ hơn.
Khi nào hình khuyết nằm sát bờ cong thì nó không cắt đứt đường bờ của bờ cong, ở phía ngoài của u ta vẫn thấy được đường bờ của thành dạ dày mềm và đều. Nói chung hình ảnh u lành là một hình khuyết kín, tròn, bờ đều.
Cần lưu ý xét đến mấy điểm khi chẩn đoán các u lành tính ở dạ dày:
Bờ cong của dạ dày bên cạnh u vẫn mềm, sóng nhu động vẫn qua, uốn theo hình của khối u và có khi bóp làm méo cả khối u.
Các niêm mạc quanh u chỉ bị đẩy chứ không bị xâm nhiễm.
Theo dõi trong một thời gian dài thấy hình khối u không to lên.
Tuy nhiên, chẩn đoán X quang tính chất lành tính của một khối u chỉ có giá trị hiện tại và không đảm bảo về tương lai.
Chẩn đoán phân biệt:
Một khối choán chỗ khác của dạ dày cũng được xem như một loại u lành tính đó là các loại u được cấu tạo bởi vật lạ được nuốt vào như tóc (u tóc: trichobezoar), bã thức ăn thực vật (u thực vật: phytobezoar). Các loại chất liệu này không có khả năng tiêu hoá, được niêm dịch của dạ dày bao bọc, thường bám vào thành dạ dày. Trichobezoar thường gặp ở trẻ em, phụ nữ trẻ tuổi hoặc ở người bệnh tâm thần có tính bất thường, có thói quen nuốt từng sợi tóc. Phytobezoar cấu tạo bởi các vật lạ thực vật như trái cây hoặc các loại rau có nhiều sợi xơ rắn, dài, đóng lại thành khối trong dạ dày.
Hình ảnh X quang cũng là một ổ khuyết thuốc có đường bờ tròn hoặc nham nhở, di động theo quả nén khi chiếu dạ dày. Một số dị vật khác ở dạ dày như hạt quả cũng tạo nên hình khuyết thuốc tròn như các u lành tính bờ tròn rõ, nhưng có đặc điểm là di động nhiều khi thay đổi tư thế.
Ung thư dạ dày:
Đại cương:
Ung thư dạ dày là một bệnh hay gặp. Nó đứng hàng đầu trong các bệnh ung thư ở đường tiêu hoá. Ngày nay, việc chẩn đoán ung thư dạ dày đã có bước tiến bộ nhờ có nội soi và nội soi sinh thiết. Tuy vậy, chẩn đoán X quang trong ung thư dạ dày vẫn được coi trọng, vì nó cho hình ảnh khách quan, mặt khác đây là xét nghiệm dễ tiến hành, không phức tạp. Để chẩn đoán ung thư dạ dày cần nắm vững một số kiến thức về lâm sàng và giải phẫu bệnh.
Về lâm sàng:
Gutmann nhận xét ba thể bệnh:
Loại thầm lặng: triệu chứng lâm sàng nghèo, khi có triệu chứng lâm sàng thường bệnh đã ở giai đoạn muộn.
Loại không có triệu chứng dạ dày: chỉ có gầy sút cân, thiếu máu, đầy bụng, khó tiêu.
Loại có đau dạ dày: giai đoạn đầu dễ nhầm với loét dạ dày. Đặc biệt HCL dịch vị giảm hoặc mất.
Về giải phẫu bệnh:
Theo Buckstein, vị trí của ung thư dạ dày thường gặp như sau:
Môn vị và hang vị chiếm 60 %.
Tâm vị 20 %.
Vị trí khác 10 %.
ở Việt Nam, theo một số tác giả, tỷ lệ ung thư dạ dày như sau:
Tâm phình vị chiếm 2,8 %.
Hang vị và bờ cong bé 68,7 %.
Về vi thể: ung thư dạ dày phần lớn là Adeno-carcinoma, còn Sarcoma dạ dày rất hiếm.
Về đại thể: ung thư dạ dày gồm ba thể chính.
Thể nhiễm cứng thành dạ dày: khu trú ở một đoạn của bờ cong; một vùng của dạ dày hoặc toàn bộ thành dạ dày (chiếm khoảng 27%).
Thể loét: cần được phân biệt với loét dạ dày mãn tính dẫn đến ung thư hoá. (chiếm 43%).
Thể u cục hay thể sùi: tạo ra một khối choán chỗ trong lòng dạ dày (chiếm 22%).
Dịch tễ học:
Về nguyên nhân của ung thư dạ dày, cho đến nay, có nhiều giả thiết đã được nên ra. Thực tế lâm sàng cho thấy khi chẩn đoán X quang ung thư dạ dày thì thường ở giai đoạn muộn.
Kỹ thuật thăm khám x quang:
Ngoài kỹ thuật chụp dạ dày đầy thuốc ở tư thế nằm sấp kiểu Gutmann thông thường, cần chụp thêm phim dạ dày đứng, phim chụp dạ dày có nén, chụp niêm mạc dạ dày. Nếu nghi ngờ có ung thư dạ dày thì cần chụp thêm dạ dày đối quang kép. Việc chỉ định chụp dạ dày nhắc lại sau một thời gian để kiểm tra đôi khi cũng rất cần thiết, nếu chẩn đoán còn nghi ngờ. Song quá trình này phải được theo dõi một cách chặt chẽ. Khoảng thời gian điều trị thử chỉ nên giới hạn từ 1 tuần đến 10 ngày. Nếu nghi ngờ ung thư ở phần tâm phình vị thì nhất thiết phải chụp thêm phim dạ dày tư thế Trendelenburg.
Để tránh những nhầm lẫn khi đọc phim, yêu cầu phim chụp phải rõ nét, không bị rung nhoè. Để đánh giá sự nhu động của bờ cong và lưu thông thuốc, yêu cầu thời gian giữa các phim chụp không được quá gần nhau (trung bình cách nhau từ 2 đến 3 phút). Đặc biệt bệnh nhân đến chụp dạ dày phải tuân thủ chế độ nhịn ăn trước khi chụp 4 giờ. Nếu có hẹp môn vị phải rửa sạch dạ dày trước khi chụp.
Hình ảnh x quang của ung thư dạ dày:
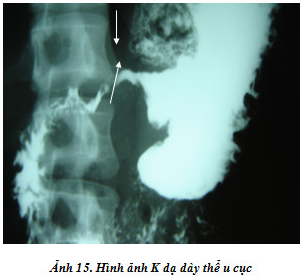
Ung thư dạ dày thể u cục:
Hình ảnh khuyết thuốc cản quang Baryte là yếu tố chính để chẩn đoán. Bờ của vùng khuyết thuốc lõm về phía lòng dạ dày. Giới hạn của đường bờ này rõ nhưng kém đều giống hình ấn ngón tay. Hình khuyết lõm này cố định tồn tại thường xuyên trên tất cả các phim chụp. Nếu đem chồng khít các phim, hình khuyết lõm này không có sự khác biệt nhiều. Lòng dạ dày có thể bị khối chèn tắc hoàn toàn, tạo nên hình ảnh cắt cụt thuốc cản quang. Vì khối u hay gặp ở vùng hang vị dạ dày nên hình cắt cụt thường ở phần ngang của dạ dày. Phần dạ dày còn lại là phần đứng của dạ dày phía trên u, gần như không có nhu động co bóp. Các nếp niêm mạc khi có vùng u bị đứt đoạn, đổi hướng đi.
Nếu quá trình chèn ép của khối u chưa gây tắc hoàn toàn, ta vẫn có thể thấy một vùng thuốc lưu thông qua phần còn lại của lòng dạ dày để xuống dưới. Ung thư dạ dày thể u cục thường phát triển xâm lấn từ bờ cong lớn của phần ngang dạ dày, đôi khi rất dễ nhầm với khối chèn ép do u đầu tuỵ. Nếu là u đầu tuỵ thì trên phim chụp dạ dày đứng sẽ cho thấy dấu hiệu kèm theo là giãn rộng khung tá tràng và giới hạn vùng khuyết thuốc ở hang vị thường nhẵn và đều đặn.
Trên thực tế lâm sàng, chẩn đoán ung thư thể u cục thường ở giai đoạn muộn. Vì thế, hình ảnh X quang đã khá rõ và khám lâm sàng có thể sờ thấy khối u ở bụng tương đối rõ.
Cần chẩn đoán phân biệt hình khuyết thuốc ở dạ dày do ung thư dạ dày thể u cục với hình khuyết thuốc do những nguyên nhân khác. Đôi khi có thể gặp hình khuyết thuốc ở vùng thân vị dạ dày do cột sống thắt lưng đè vào khi chụp nằm sấp, hình ảnh này hay gặp ở phụ nữ gầy. Mặc dù có hình khuyết thuốc cản quang nhưng vẫn thấy các nếp niêm mạc rõ và đều đặn. Những trường hợp dạ dày co bóp tăng có chỗ lòng dạ dày bị thu hẹp đôi khi dễ nhầm với hình khuyết thuốc do u. Cần quan sát kỹ sự thay đổi nhu động của bờ cong trên phim để chẩn đoán phân biệt.
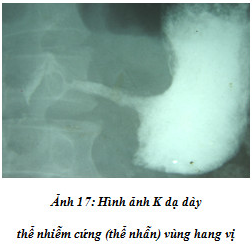
Ung thư dạ dày thể nhiễm cứng:
Biểu hiện ở ba dạng sau đây:
Nhiễm cứng một đoạn của bờ cong dạ dày (thường ở bờ cong bé): một đoạn bờ cong bị cứng đờ, không có sóng nhu động, đoạn cứng đờ gần như không thay đổi hình dạng và tồn tại thường xuyên trên tất cả các phim chụp. Đoạn bờ cong bị nhiễm cứng này có thể lồi hoặc lõm hơn so với bờ cong sát phía trên và phía dưới. Khi quan sát trên màn chiếu hoặc trên phim chụp dạ dày theo phương pháp Polygraphy cho thấy đoạn nhiễm cứng tồn tại thường xuyên.
Ung thư dạ dày thể nhiễm cứng một phần của dạ dày: nếu nhiễm cứng dạ dày xảy ra ở vùng thân vị sẽ thấy lòng dạ dày ở đây bị thu hẹp tạo nên hình ảnh dạ dày kiểu đồng hồ cát (hai túi). Vì thành dạ dày ở đây bị nhiễm cứng nên hình thể dạ dày bị biến dạng kiểu chữ X. Bờ cong lớn và bờ cong bé đoạn hẹp bị nham nhở như răng cưa. Nếu nhiễm cứng thành dạ dày đoạn sát ống môn vị (tiền môn vị) sẽ tạo nên dạ dày có hình chóp nón, hoặc hình bánh đường. Nếu nhiễm cứng thành dạ dày xảy ra ở đoạn hang vị sẽ tạo nên một vùng hẹp cố định, hang vị kéo dài và làm mất nếp niêm mạc. Dạng ung thư này được gọi là ung thư thể nhẫn. Quá trình nhiễm cứng làm cho thành dạ dày hẹp lại nhưng thuốc vẫn lưu thông được. Vì đoạn nhiễm cứng không còn sóng nhu động co bóp và không còn ứ đọng chức năng nên thức ăn qua đây rất nhanh xuống tá tràng, làm cho hành tá tràng trong dạng ung thư này luôn có hình ngấm thuốc đầy, đẹp và giãn to. Trong một số trường hợp, do tình trạng cứng đờ của bờ cong bé làm cho góc bờ cong bé mở rộng hơn bình thường (dấu hiệu mở rộng góc bờ cong bé của Gutmann).
Ung thư dạ dày thể nhiễm cứng toàn bộ (linite plastique) làm dạ dày nhỏ lại (micro-gastric). Trong trường hợp này, vì thành dạ dày bị nhiễm cứng nên nhu động của các bờ cong không còn, các nếp niêm mạc bị đứt khúc ngay cả phần đứng. Thuốc lưu động qua dạ dày trở nên nhanh hơn và là lý do làm cho hành tá tràng giãn to. Thực tế cho thấy khi một tá tràng giãn to cần chú ý quan sát bệnh lý ở hang vị hoặc ung thư thể nhiễm cứng. Đoạn dạ dày bị nhiễm cứng trong cả ba hình thái bệnh lý trên đây đều có chung đặc điểm là bờ cong giảm nhu động, mất các nếp niêm mạc, hoặc nếp niêm mạc bị đảo lộn hướng đi.
Một hình ảnh bệnh lý ở dạ dày rất dễ nhầm với ung thư thể nhiễm cứng hang vị là viêm xơ hoá hang vị. Thông thường, viêm xơ hoá hang vị hay gặp ở người già. Hình ảnh X quang cho thấy hang vị thu nhỏ và kéo dài dạng cổ ngỗng. Tuy nhiên, quan sát trên tất cả các phim chụp ta vẫn thấy sự thay đổi sóng nhu động của hai bờ cong của đoạn hẹp, các nếp niêm mạc vẫn đều đặn, không bị xoá hoặc thay đổi hướng đi như trong ung thư.
Để chẩn đoán phân biệt cần chụp dạ dày cản quang kép hoặc chụp sau tiêm thuốc chống co thắt (như atropine)… Trong trường hợp viêm xơ hoá hang vị, sau khi tiến hành các kỹ thuật trên đây thì hang vị sẽ giãn ra hơn, sóng nhu động hai bờ cong có sự thay đổi.
Ung thư dạ dày thể loét:
Cần phân biệt hai khái niệm bệnh lý ung thư thể loét và loét mãn tính lâu ngày dẫn đến ung thư hoá về giải phẫu bệnh. Hình ảnh X quang không có dấu hiệu đặc hiệu riêng của từng loại mà chỉ có hình ảnh chung của một ổ loét ác tính.
Hình ảnh X quang gợi ý một ổ loét ác tính là: kích thước ổ loét thường lớn ( > 2,5cm đường kính), tuy nhiên ổ loét bé cũng không phải là không ác tính. Đặc biệt, những ổ loét có hình thấu kính, có quầng sáng ở chân ổ loét, đáy ổ loét phẳng hình bình nguyên, các nếp niêm mạc dạ dày khi tới gần ổ loét bị đứt đoạn hoặc đổi hướng đi (dấu hiệu Vespignani) là những ổ loét được xác định là ác tính với độ tin cậy rất cao trên phim chụp. ở những ổ loét đơn thuần thì các nếp niêm mạc qui tụ đều đặn vào ổ loét, gây co kéo bờ cong gần ổ loét. Tuy nhiên, những ổ loét mãn tính, lâu ngày có thể gây thoái hoá ác tính, nên các nếp niêm mạc cũng qui tụ vào ổ loét trên sẹo cũ. Mặc dầu vậy, dấu hiệu qui tụ niêm mạc, co kéo bờ cong vẫn rất quan trọng khi nhận định một ổ loét lành tính và dấu hiệu gián đoạn niêm mạc, các nếp niêm mạc đảo lộn là dấu hiệu quan trọng khi nhận định ổ loét ác tính.
Ung thư tâm phình vị dạ dày:
Đây là vị trí ít gặp nhưng tiên lượng xấu vì phẫu thuật khó khăn. Triệu chứng lâm sàng ở giai đoạn muộn, bệnh nhân có triệu chứng nuốt nghẹn, sặc, cơ thể suy sụp.
Chẩn đoán X quang: để phát hiện ung thư ở tâm phình vị phải chụp dạ dày ở tư thế Trendelenburg. Ngoài ra, cần chiếu thực quản-dạ dày để quan sát lưu thông. Hình ảnh X quang có dấu hiệu khuyết phình vị hoặc mất túi hơi dạ dày, làm khoảng cách giữa vòm hoành và túi hơi cách xa nhau ra, bờ túi hơi nham nhở. Góc His (là góc giữa thực quản và tâm vị) mở rộng, hẹp tâm vị sẽ gây giãn thực quản ở thượng lưu.
Cần chẩn đoán phân biệt với hẹp thực quản do co thắt tâm vị.