Điều này sẽ diễn ra sau một thử nghiệm thở tự nhiên thành công. Bệnh nhân nên tỉnh táo, có khả năng ho và bảo vệ đường hô hấp của mình. Bệnh nhân nên được ngồi thẳng đứng, và dụng cụ hút nên có sẵn. Bóng chèn của ống nội khí quản có thể được xả bớt để có thể rò rỉ khí. Không có âm thanh do rò rỉ cuff có thể gợi ý phù nề thanh quản nhưng không phải là một chống chỉ định để rút ống. Vùng hầu họng của bệnh nhân có thể được hút để loại bỏ các dịch tiết trước khi rút ống. Ống nội khí quản sau đó có thể được loại bỏ nhanh chóng với bệnh nhân ho mạnh.
Thở rít sau rút nội khí quản
Phù nề thanh quản/mô hạt có thể gây tắc nghẽn đường thở có ý nghĩa (thường được chứng minh bằng thở rít) sau khi rút ống. Việc sử dụng corticosteroids dự phòng (thường dexamethasone 2-4mg IV trước khi rút ống và sau đó 2 liều tiếp theo cách nhau 8 giờ) có thể được hưởng lợi trong việc ngăn ngừa thở rít sau khi rút ống. Tuy nhiên, việc sử dụng thường quy là gây tranh cãi – và hầu hết dự trữ thuốc này cho những người có bằng chứng không có ‘rò rỉ’ đối với xả bóng chèn.
Stridor sau khi rút ống không phải lúc nào cũng là dấu hiệu cho đặt lại nội khí quản.
Nếu bệnh nhân không ở mức cực đoan, được phun khí dung Epinephrine (2,5ml 1% Epinephrine) có thể được sử dụng. Hiệu quả của nó đã được chứng minh ở trẻ em, nhưng vẫn còn có thể tranh cãi ở người lớn. Dexamethasone được cho như trên. Hít phải hỗn hợp khí helium-O2 (heliox) có thể hữu ích, nhưng chưa được chứng minh.
Vai trò của mở khí quản trong cai máy
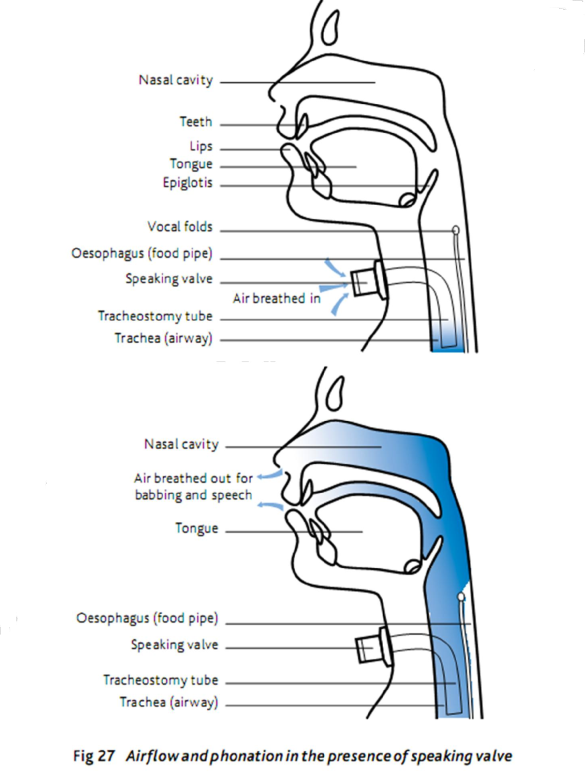
Mở khí quản mang lại sự thoải mái cho bệnh nhân, đồng thời duy trì sự bảo vệ đường thở và khả năng hít sặc, và khả năng ‘kết nối và ngắt kết nối’ bệnh nhân. Tất cả điều này hỗ trợ bệnh nhân cai máy. Đối với những bệnh nhân bị rối loạn chức năng hành tủy, suy giảm động tác nuốt hoặc suy yếu cử động cơ do thở máy kéo dài, phẫu thuật mở khí quản có cửa sổ và một chương trình kiểm soát bóng chèn có thể giúp đánh giá và huấn luyện lại kiểm soát cơ hầu họng thông thường. Xả bóng chèn cơ bản sẽ mở lại khí quản bình thường của bệnh nhân. Với sự trợ giúp của van nói hoặc van Passy Muir, bệnh nhân có thể hít vào qua miệng và chổ mở khí quản. Tuy nhiên, khi thở ra, van đóng lại, cho phép khí chuyển hướng qua các dây thanh âm (hình 27). Trong khi điều này có lợi cho giao tiếp, bệnh nhân có thể có nguy cơ hít nước bọt. Theo dõi chặt chẽ chất lượng âm thanh, cường độ ho, thể tích dịch tiết và thông số hô hấp là
cần thiết khi thực hiện bù trừ. Trường hợp có vấn đề về bảo vệ đường hô hấp bị nghi ngờ, thời gian xả bóng chèn phải ngắn, và tăng dần theo thời gian.
Để đánh giá mức độ sẵn sàng đối với rút ống mở khí quản, việc mở ống được giới hạn và xả bóng chèn. Bệnh nhân phải thở được hoàn toàn qua miệng. Bất kỳ khó khăn thở trong tình huống này có thể nhi tắc nghẽn thanh quản hoặc dưới thanh môn.
Một ví dụ về chương trình cai máy cho bệnh nhân bị cắt bỏ khí quản được cung cấp trong trang 153