Dịch: BS. Đặng Thế Phương
Các dữ liệu về thận sau mổ và lọc màng bụng
Lượng nước tiểu tối thiểu cần đạt được ở trẻ em là 0.5 ml/kg/h; ở nhũ nhi và trẻ nhỏ là 1 ml/kg/h
Kiểm tra kĩ để đảm bảo là sonde tiểu không bị khóa và được đặt đúng vị trí
Sờ bàng quang, nếu thấy bàng quang căng đầy, có thể bơm nhanh 10ml nước cất qua sonde tiểu để làm thông ống sonde.
Nguyên nhân thường gặp nhất gây suy thận cấp trong giai đoạn hậu phẫu là giảm cung lượng tim. Tình trạng này có thể chỉ là hậu quả của giảm oxy máu, toan chuyển hóa, hạ đường huyết, quá tải thể tích, hạ thân nhiệt, rối loạn nhịp, sử dụng thuốc đồng vận α giao cảm hoặc liều cao dopamine trong lúc mổ. Nếu có thì thường gặp ở trẻ sơ sinh và nhũ nhi, tim bẩm sinh tím và trẻ có thời gian tuần hoàn ngoài cơ thể kéo dài.
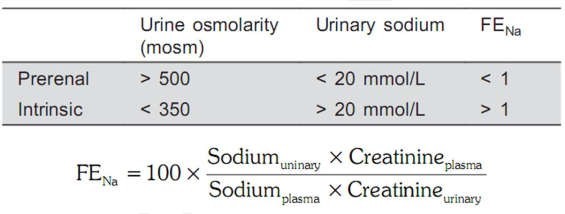
Các chỉ số trong suy thận:
Kiểm tra creatinine niệu
Điều trị
Tối ưu hóa cung lượng tim
Test nước (kích thích tiết Alkaline lợi niệu)
Dịch (NS): 10ml/kg
Chích Natribicarbonate: 1 mEq/L
Lợi tiểu: Furosemide 1 mg/kg IV
Liều này có thể lặp lại, tối đa 5 mg/kg
Tránh các thuốc gây độc thận và chỉnh liều kháng sinh theo chức năng thận
Lọc màng bụng
Tỉ số giữa diện tích màng bụng so với khối lượng cơ thể ở trẻ nhỏ lớn hơn so với người lớn. Do đó, lọc màng bụng ở trẻ sơ sinh và nhũ nhi hiệu quả hơn hẳn so với người lớn.
Ưu điểm của lọc màng bụng:
Ít ảnh hưởng tới huyết động
Dễ thực hiện
Không cần phải chích đường động mạch và tĩnh mạch riêng cho lọc thận
Hiệu quả độc lập với huyết động
Khuyết điểm: nhiễm trùng và gây ảnh hưởng cơ học lên chức năng hô hấp
Chống chỉ định tương đối:
Mới phẫu thuật bụng gần đây (dưới 1 tuần)
Viêm phúc mạc
Viêm ruột hoại tử
Hở thành bụng chưa phẫu thuật
Thoát vị rốn, thoát vị hoành
Hiện diện shunt chủ – bụng
Dịch lọc thường sử dụng là Baxter Healthcare, Deerfield, IL. Có 3 loại nồng độ đường: 1.5; 2.5 và 4.25 g/L
Thường khời đầu bằng loại có nồng độ 1.5; có thể thay đổi sau đó nếu cần
Làm ấm dịch trước khi dùng, thường pha thêm Heparin 200U/L vào dịch lọc
Điều chỉnh thể tích một chu kì (20 – 40ml/kg) và thời gian ngâm trong bụng cho phù hợp
Một chu kì điển hình thường khởi đầu với thể tích 20 ml/kg. Thời gian một chu kì là 1 giờ, trong đó dịch sẽ ra khoảng 15 phút
Có thể điều chỉnh những thông số trên cho phù hợp. Nếu muốn lấy dịch ra nhiều hơn, có thề dùng dịch lọc với nồng độ cao hơn và rút ngắn thời gian một chu kì
Mô hình lọc được ưa chuộng ở trẻ sơ sinh là “qui luật số 10”: thể tích một chu kì 10 ml/kg, vào 10 phút, ngâm 10 phút, ra 10 phút
Có thể thêm Bicarbonate vào dịch lọc cho bệnh nhân bị toan chuyển hóa nặng
Hạ K thường xảy ra trong quá trình lọc, có thể thêm Kali vào dịch lọc nếu cần
Tăng đường huyết có thể điều chỉnh bằng cách thêm Insulin vào dịch lọc. Theo dõi sát tình trạng dịch và điện giải ở bệnh nhân.
Thời gian một chu kì: có thể là 1 giờ, 2 giờ hoặc 4 giờ. Đố với chu kì 1 giờ: vào 10 phút, ngâm 30- 40 phút, ra 10 – 20 phút
Hiệu quả của lọc màng bụng có thể đánh giá nhanh dựa vào sự lưu thông dễ dàng của dịch vào và ra. Thường thì lượng dịch ra phải lớn hơn so với lượng dịch vào.
Cân bằng dịch: hao hụt âm giữa dịch vào và ra có thể xem như lượng nước tiểu đối với trẻ vô niệu
Tổng lượng dịch xuất = (dịch lọc vào – dịch lọc ra) + nước tiểu + dịch mất từ nguồn khác
Điều chỉnh sao cho có tốc độ dịch lấy ra không làm ảnh hưởng tới đổ đầy tim và cung lượng tim. Điều này mang ý nghĩa sống còn với bệnh nhân.
Nếu tăng Na máu, sử dụng dịch có nồng độ Na thấp (Dialaflex 63) (nồng độ Na = 130 mmol/L)
Trong quá trình lọc, lưu ý những điểm sau:
Phải ghi nhận chính xác lượng dịch vào và ra. Tốt nhất nên ghi chép riêng trong một bảng khác, không chung với những loại dịch khác.
Bệnh nhân đang lọc vẫn có thể ăn bằng đường miệng hoặc qua sonde dạ dày. Nếu không dung nạp, tiến hành nuôi ăn tĩnh mạch toàn phần
Cân bệnh nhân mỗi ngày
Đo vòng bụng mỗi giờ ngang qua rốn
Lọc máu: nếu khoa có sẵn máy lọc máu, thì việc lựa chọn phương pháp nào thay thế thận nên được hội chẩn giữa bác sĩ thận học và đơn vị hồi sức. Hiện tại, lọc màng bụng vẫn là lựa chọn hàng đầu cho bệnh nhân hậu phẫu tim.