Nguồn : TÀI LIỆU ĐÀO TẠO THỰC HÀNH LÂM SÀNG CHO ĐIỀU DƯỠNG VIÊN MỚI – NHÀ XUẤT BẢN Y HỌC HÀ NỘI – Bộ Y tế 2020
Giới thiệu
Nước và các chất vô cơ giữ vai trò quan trọng trong quá trình sống. Mặc dù nước và các chất vô cơ không sinh năng lượng, nhưng sự trao đổi nước và các chất vô cơ trong cơ thể sống có liên quan mật thiết với nhau, đồng thời cũng liên quan chặt chẽ với chuyển hóa các chất hữu cơ. Nước là thành phần cấu tạo chính của cơ thể, khi cơ thể xảy ra tình trạng rối loạn trao đổi nước và các chất vô cơ có thể gây hậu quả nghiêm trọng, đây là bệnh cảnh thường gặp trên lâm sàng, do vậy đòi hỏi nhân viên y tế phải đánh giá đúng mức và xử trí kịp thời.
Tiêm truyền tĩnh mạch được coi là phương pháp hiệu quả nhất trong việc cân bằng nước và điện giải cho người bệnh. Song song với việc bồi phụ dịch và điện giải, tiêm truyền tĩnh mạch còn áp dụng cho truyền máu và chế phẩm của máu (chất keo), dinh dưỡng…
Truyền máu là quá trình nhận máu hoặc các sản phẩm máu vào hệ tuần hoàn theo đường tĩnh mạch. Truyền máu được chỉ định trong nhiều bệnh lý cấp tính hoặc mạn tính khác nhau gây ra tình trạng thiếu máu (toàn phần, hoặc một số thành phần của máu), để thay thế các thành phần bị thiếu của máu. Truyền máu thời kỳ đầu thường sử dụng máu toàn phần. Ngày nay ngoài truyền máu toàn phần, các bác sĩ đã chỉ định truyền từng thành phần của máu như hồng cầu, bạch cầu, huyết tương, các thành phần chống đông, và tiểu cầu.
Đưa thuốc, dịch truyền và máu vào lòng mạch phải tuân thủ nguyên tắc 5 đúng: đúng thuốc/dịch truyền, đúng liều dùng/hàm lượng, đúng người bệnh, đúng đường dùng, đúng giờ (Thông tư số 07/2011/TT-BYT) và phải ghi chép đầy đủ, rõ ràng theo đúng quy định. Đòi hỏi điều dưỡng viên phải có kiến thức về dịch truyền, truyền máu, hiểu và sử dụng hiệu quả phương tiện dụng cụ, thực hành truyền dịch, truyền máu an toàn, kiểm soát tốc độ truyền, chăm sóc và theo dõi, nhận biết và xử trí được những tai biến có thể xảy ra trong và sau khi tiêm truyền.
Kỹ thuật truyền dịch tĩnh mạch
Mục đích
Hồi phục lại khối lượng tuần hoàn đã mất của cơ thể do tiêu chảy mất nước, bỏng nặng, mất máu, xuất huyết…
Giải độc, lợi tiểu
Nuôi dưỡng người bệnh
Đưa thuốc vào cơ thể để điều trị
Nên truyền trong các trường hợp
Xuất huyết, tiêu chảy mất nước, bỏng
Trước mổ, sau mổ
Muốn phát huy tác dụng nhanh, duy trì nồng độ của thuốc.
Trường hợp nhiễm độc, nhiễm toan chuyển hoá.
Nguyên tắc truyền dịch
Thực hiện 5 đúng
Đảm bảo nguyên tắc vô khuẩn.
Đảm bảo sự an toàn về quản lý dịch truyền.
Tuyệt đối không để không khí vào tĩnh mạch.
Ðảm bảo áp lực của dịch truyền cao hơn áp lực máu của bệnh nhân.
Đảm bảo thời gian truyền dịch theo đúng chỉ định của bác sĩ: thực hiện công thức tính thời gian chảy của dịch truyền.
Tổng số dịch truyền x số giọt/ml
Tổng số thời gian (phút) = ———————————————-
Số giọt/phút
Theo dõi dấu hiệu sinh tồn trước, trong và sau khi truyền.
Phát hiện các dấu hiệu sớm của phản ứng và xử lý kịp thời.
Giữ cho hệ thống truyền dịch được vô trùng. Băng vô trùng nơi thân kim.
Dịch truyền không nên để lâu quá 24 giờ. Bộ dây tiêm truyền thay sau 48-72 giờ. Kim luồn nên được thay sau 48-72 giờ hoặc hơn tùy theo sản phẩm.
Những tác dụng không mong muốn có thể xảy ra khi truyền dịch vào tĩnh mạch ngoại biên
|
|
Tác dụng không mong muốn |
Xử trí |
|
1 |
Dịch thoát ra ngoài mạch do lệch kim, kim xuyên qua lòng mạch |
Kiểm tra vị trí truyền thường xuyên. Khóa dịch truyền khi có dấu hiệu xảy ra. Đâm kim ở vị trí khác. Hạn chế cử động tại vùng truyền. |
|
2 |
Tắc kim do dòng chảy không lưu thông. |
Ngưng truyền. Kiểm tra lại sự lưu thông dịch Đâm kim ở vị trí khác (nếu không lưu thông) Không được xoa lên vùng truyền Chườm ấm lên vùng truyền theo y lệnh |
|
3 |
Viêm tĩnh mạch do kim truyền làm tổn thương lòng mạch, tác dụng phụ của dịch truyền hay kỹ thuật không vô khuẩn. |
Ngừng truyền. Đặt đường truyền ở vị trí khác (tránh đâm kim lại vào các tĩnh mạch bị viêm). Chườm ấm vùng truyền. |
|
4 |
Quá tải tuần hoàn: lượng dịch quá nhiều, chảy quá nhanh làm tăng thể tích tuần hoàn đột ngột. |
Ngừng truyền. Báo bác sĩ. Theo dõi dấu hiệu sinh tồn. |
|
5 |
Tắc tĩnh mạch (tắc mạch phổi) do cục máu đông hoặc do bọt khí. |
Thường xuyên kiểm tra vị trí truyền. Theo dõi tình trạng hô hấp, toàn thân và phát hiện kịp thời các dấu hiệu của tắc mạch phổi do khí: khó thở, tím tái, loạn nhịp thất, tăng áp lực tĩnh mạch trung tâm, phù phổi, giảm phân áp carbonic cuối thì thở ra … Xử trí: hỗ trợ hô hấp; hút khí liên tục qua đường tĩnh mạch trung tâm … Phòng: Đuổi hết không khí trong bộ dây truyền. |
|
6 |
Nhiễm trùng vị trí truyền do không đảm bảo vô khuẩn và chăm sóc vị trí truyền không đúng, do dịch truyền không đảm bảo chất lượng. |
Báo bác sĩ khi có những dấu hiệu bất thường xảy ra: đau, khó thở… Áp dụng kỹ thuật vô khuẩn khi chăm sóc vị trí truyền. Thay bộ dây truyền định kỳ ngay sau 72 giờ. Rửa tay thường quy trước khi thực hiện kỹ thuật. |
|
7 |
Phản vệ |
Ngừng truyền dịch, nhanh chóng chuyển lấy ven tay khác trước khi mạch co. Báo cáo bác sĩ Xử trí theo phác đồ chống sốc Theo dõi dấu hiệu sinh tồn. Thực hiện thuốc theo y lệnh. |
Quy trình thực hành kỹ thuật truyền dịch tĩnh mạch
Nhận định
Nhận định các dấu hiệu lâm sàng, cận lâm sàng, các bệnh lý đi kèm: tri giác, da và niêm mạc, dấu hiệu sinh tồn (DHST), cân nặng, mức độ phù, lượng nước tiểu, khát nước, dấu hiệu mất nước…
Nhận định tiền sử dị ứng: dị ứng thuốc, dịch truyền, dung dịch sát khuẩn…
Nhận định hệ thống tĩnh mạch người bệnh.
Nhận định các yếu tố liên quan đến dịch truyền, kim truyền, tốc độ truyền, thời gian truyền…
Nhận định yếu tố ảnh hưởng đến quá trình truyền: tuổi (người già, trẻ em).
Nhận định thái độ, sự hiểu biết của người bệnh và người thân đối với liệu pháp truyền dịch.
Dụng cụ
Dịch theo chỉ định:
Dịch đẳng trương: NaCl 0,9%, glucose 5%, NaHCO3 14%….
Dung dịch ưu trương: NaCl 10%, 20%, glucose 10%, …, 50%, NaHCO3 5%…
Dung dịch có phân tử lượng lớn: Dextran, subtosan….
Bộ dụng cụ truyền dịch: tấm ga mỏng, garô, dung dịch sát khuẩn (cồn 700, cồn iốt), gạc, băng dính, kìm Kocher.
Bộ dây truyền
Hộp thuốc chống sốc
Dụng cụ đo dấu hiệu sinh tồn: máy đo huyết áp, ống nghe, nhiệt kế, đồng hồ có kim giây.
Phiếu truyền dịch.
Bảng theo dõi dấu hiệu sinh tồn, bút ghi
Các bước thực hiện
|
TT |
Thực hiện |
Lý do |
|
1 |
Kiểm tra y lệnh: loại dịch truyền, số lượng, thuốc (nếu có), tốc độ dịch chảy và thời gian truyền. Kiểm tra dụng cụ, sắp xếp gọn gàng |
Tránh nhầm lẫn khi thực hiện kỹ thuật cho người bệnh. Thuận tiện cho việc thao tác |
|
2 |
Thông báo, giải thích cho người bệnh/gia đình người bệnh. Giúp người bệnh ở tư thế thoải mái |
Người bệnh hiểu và hợp tác Thuận tiện cho điều dưỡng khi tiến hành. |
|
3 |
Điều dưỡng rửa tay thường quy/sát khuẩn tay nhanh. |
Làm giảm thiểu vi khuẩn trên tay |
|
4 |
Chuẩn bị bộ dây truyền và dịch truyền. |
Đảm bảo truyền đúng dịch, dây truyền phù hợp. |
|
5 |
Kiểm tra 5 đúng Màu sắc, sự trong suốt, hạn dùng của dịch truyền Túi/chai dịch có bị rò không |
Giảm nguy cơ sai sót Kiểm tra túi dịch truyền |
|
6 |
Mở bộ dây truyền (đảm bảo vô khuẩn) Di chuyển khóa dịch truyền lên cách bầu nhỏ giọt khoảng 2 – 5 cm, khóa dịch truyền. |
Đề phòng sự nhiễm khuẩn Đảm bảo an toàn Khóa dịch truyền |
|
7 |
Bật nút chai dịch, sát khuẩn, pha thuốc (nếu cần). Cắm bộ dây truyền vào túi hoặc chai dịch truyền. |
Sẵn sàng cho việc gắn dây truyền dịch vào chai dịch truyền. Cắm dây truyền vào túi dịch truyền |
|
8 |
Treo túi/chai dịch lên cọc truyền/ giá, bóp và thả cho dịch chảy vào 1/3 ~ 1/2 bầu nhỏ giọt và khoá lại. |
Ngăn không khí đi vào dây truyền. Treo túi dịch lên giá và bóp bầu nhỏ giọt dịch truyền |
|
9 |
Tháo nắp đậy kim truyền và từ từ mở khóa cho dịch chảy từ bầu nhỏ giọt đến kim truyền. Khóa dịch truyền lại sau khi dây truyền đầy dịch. |
Đuổi không khí trong dây truyền. Phòng sự thoát dịch ra ngoài. Đuổi không khí trong dây truyền |
|
10 |
Đậy nắp kim truyền. |
Duy trì hệ thống được vô khuẩn |
|
11 |
Nối các loại dây truyền có nhánh hoặc dây nối ngắn với dây truyền dịch (nếu cần). |
Các loại dây nối truyền dịch |
|
12 |
Chọn tĩnh mạch truyền phù hợp Đặt gối kê tay và dây garô dưới vùng truyền Cắt băng dính. |
Giúp đưa kim vào tĩnh mạch được dễ dàng. Chuẩn bị để cố định kim truyền |
|
13 |
Mang găng sạch, đeo khẩu trang (Chỉ sử dụng găng khi có nguy cơ phơi nhiễm với máu và khi da tay của người làm thủ thuật bị tổn thương). |
Giảm sự lây truyền của vi sinh vật |
|
14 |
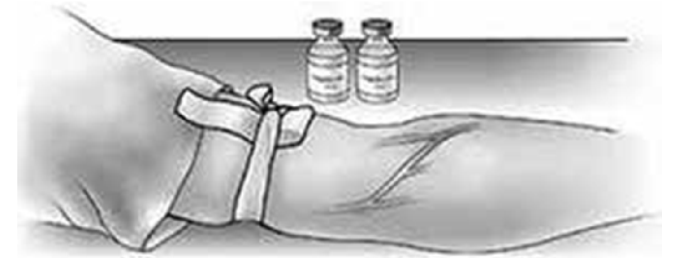
Buộc dây garô trên vị trí truyền 10 – 15 cm. |
|
|
15 |
Sát khuẩn vị trí truyền bằng bông/gạc vô khuẩn vào chính giữa vị trí tiêm/dọc theo tĩnh mạch và sát khuẩn rộng ra với đường kính 10cm (tối thiểu 2 lần). |
Phòng ngừa nhiễm khuẩn |
|
16 |
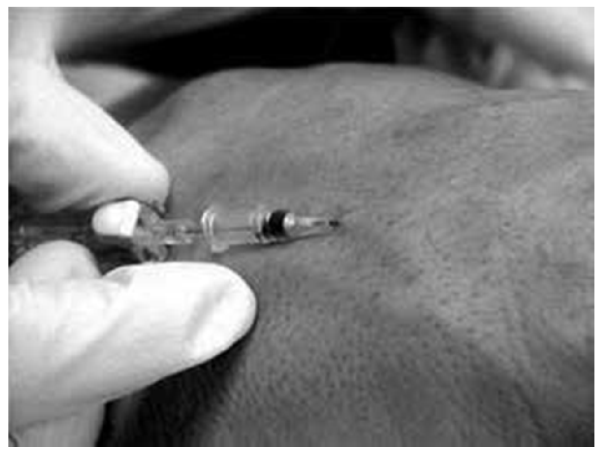
Đâm kim: Một tay căng da Một tay cầm kim chếch góc 300 so với mặt da, đưa kim nhẹ nhàng vào tĩnh mạch, khi thấy máu trào ra đốc kim, tháo garô nhẹ nhàng. |
Cố định tĩnh mạch khi đâm kim. Làm giảm nguy cơ đâm kim sâu. |
|
17 |
Nhanh chóng nối dây truyền với kim truyền. Mở khóa truyền. |
Đảm bảo vô khuẩn. Cho dịch chảy qua kim truyền, ngăn ngừa tình trạng máu đông ở dụng cụ truyền. Chỉnh khóa dịch truyền |
|
18 |
Cố định đốc kim, che và cố định thân kim bằng gạc vô khuẩn/băng dính trong. Rút gối kê tay, cố định tay người bệnh (nếu cần) |
Giữ chắc chắn kim truyền, phòng nguy cơ nhiễm trùng và thương tổn do kim đâm. Cố định kim bằng dụng cụ an toàn |
|
19 |
Quan sát vị trí truyền có bị phồng không, nhận định người bệnh – quan sát sắc mặt, hỏi cảm giác của người bệnh. |
Phát hiện các tai biến để xử trí kịp thời. |
|
20 |
Cuộn một vòng dây truyền dọc theo tay của người bệnh, sau đó dùng miếng băng dính thứ hai cố định lại. |
Tránh làm tuột kim khỏi vị trí truyền Cố định dây truyền dịch |
|
21 |
Điều chỉnh tốc độ dịch truyền theo đúng y lệnh. Có thể nối với dụng cụ truyền tự động (nếu cần). |
Giảm nguy cơ tai biến |
|
22 |
Ghi trên băng dính cố định: ngày và thời gian truyền, cỡ kim truyền và độ dài, người thực hiện. |
Ghi nhận thời gian bắt đầu lưu kim |
|
23 |
Thu dọn dụng cụ Tháo găng tay và rửa tay |
Giảm sự lây truyền vi khuẩn, ngăn ngừa tai nạn do kim đâm. |
|
24 |
Hướng dẫn người bệnh hạn chế vận động để không làm tuột dụng cụ truyền, khi có cảm giác khó chịu báo ngay với điều dưỡng. |
Đề phòng tuột kim truyền Phát hiện bất thường |
|
25 |
Ghi hồ sơ: Loại dịch truyền, loại kim, tốc độ truyền, ngày giờ truyền, vị trí truyền, tốc độ dịch chảy, loại dây truyền, kích cỡ, thời gian bắt đầu truyền, lượng dịch truyền còn lại trong túi/chai dịch. Phản ứng của người bệnh với truyền dịch. |
Đảm bảo tính liên tục của quy trình. Tránh sự nhầm lẫn khi thay đổi giữa các ca trực. Theo dõi tiến triển của người bệnh. |
Bảng kiểm kỹ thuật truyền dịch tĩnh mạch
|
TT |
Nội dung |
Mức độ |
||
|
Đạt |
Không đạt |
Ghi chú |
||
|
1 |
Nhận định người bệnh |
|
|
|
|
2 |
Chuẩn bị dụng cụ |
|
|
|
|
3 |
Điều dưỡng rửa tay thường quy/sát khuẩn tay nhanh. |
|
|
|
|
4 |
Kiểm tra dịch truyền, sát khuẩn nút chai, pha thuốc (nếu cần) |
|
|
|
|
5 |
Mở bộ dây truyền và khóa dịch truyền lại |
|
|
|
|
6 |
Cắm dây truyền vào chai/túi dịch. |
|
|
|
|
7 |
Treo chai dịch lên cọc truyền, đuổi khí, cho dịch chảy 1/3 ~ 1/2 bầu đếm giọt và khoá lại. |
|
|
|
|
8 |
Nối các loại dây truyền có nhánh hoặc dây nối ngắn với dây truyền dịch (nếu cần). |
|
|
|
|
9 |
Lựa chọn tĩnh mạch truyền phù hợp Đặt gối kê tay và dây garô dưới vùng truyền cắt băng dính. |
|
|
|
|
10 |
Mang găng sạch, đeo khẩu trang |
|
|
|
|
11 |
Buộc dây garô trên vùng truyền 10 – 15 cm |
|
|
|
|
12 |
Sát khuẩn vị trí truyền từ trong da ngoài đường kính trên 10cm, sát khuẩn đến khi da sạch (tối thiểu 2 lần). |
|
|
|
|
13 |
Căng da, đâm kim chếch 300 so với mặt da, luồn kim vào tĩnh mạch thấy máu ở đốc kim. |
|
|
|
|
14 |
Tháo dây garô; Nối dây truyền với kim truyền; Mở khoá cho dịch chảy để thông kim |
|
|
|
|
15 |
Cố định kim truyền |
|
|
|
|
16 |
Nhận định người bệnh ngay sau khi truyền |
|
|
|
|
17 |
Điều chỉnh tốc độ dịch truyền theo y lệnh Ghi ngày giờ truyền trên băng dính cố định |
|
|
|
|
18 |
Dặn dò người bệnh giữ gìn tránh làm chệch kim truyền, tuột đường truyền; Báo với điều dưỡng/bác sĩ khi thấy cảm giác bất thường. |
|
|
|
|
19 |
Thu dọn dụng cụ, rửa tay |
|
|
|
|
20 |
Ghi hồ sơ |
|
|
|
Kỹ thuật truyền máu
Mục đích
Bù lại lượng máu đã mất, nâng huyết áp
Cầm máu (fibrinogen, prothrombin, tiểu cầu, yếu cầu VIII…)
Chống nhiễm khuẩn nhiễm độc (cung cấp hemoglobin và kháng thể)
Cung cấp oxy cho tế bào và kháng thể cho người bệnh
Nên truyền trong các trường hợp
Chảy máu nội tạng nặng
Sốc do chảy máu trong, sốc chấn thương, mất máu nặng do đứt động mạch.
Thiếu máu nặng (ví dụ: Giun móc…)
Nhiễm khuẩn, nhiễm độc nặng
Các bệnh về máu: suy tủy, xuất huyết giảm tiểu cầu…
Không nên truyền trong các trường hợp
Các bệnh van tim (hẹp, hở- van 2 lá, hở động mạch chủ…) cần cân nhắc khi truyền
Viêm cơ tim.
Xơ cứng động mạch não, cao huyết áp.
Chấn thương sọ não, viêm não, não úng thủy.
Nguyên tắc truyền máu
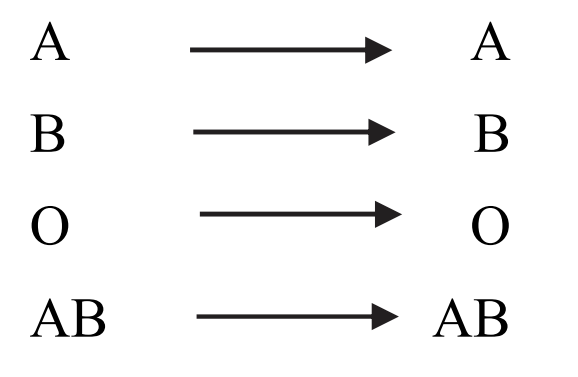
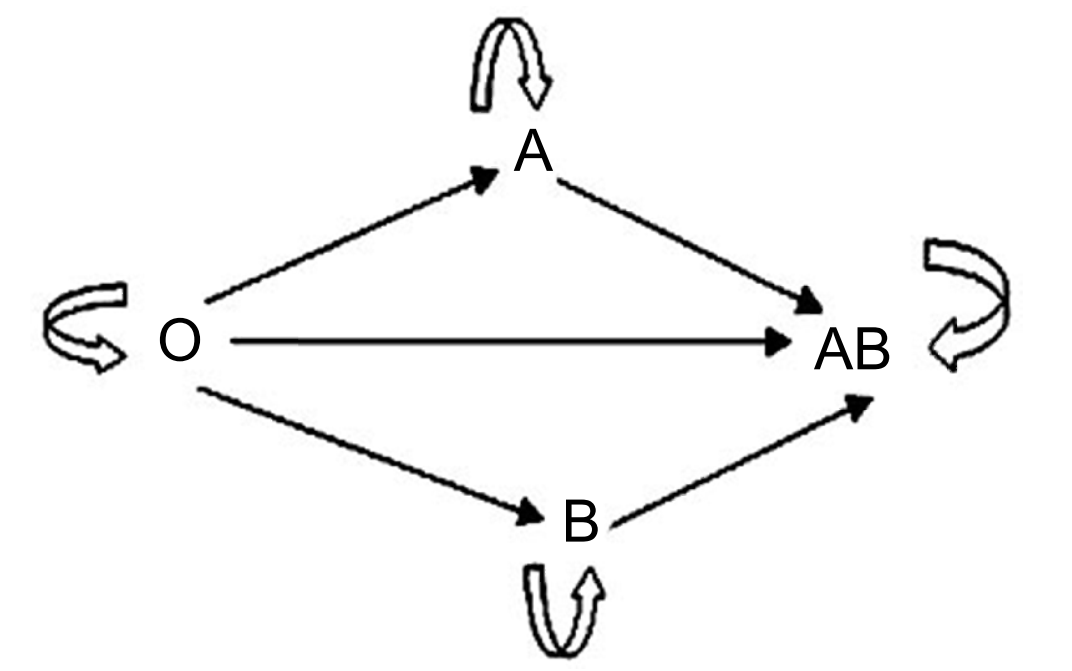
Phải truyền máu cùng nhóm và chắc chắn có chỉ định của bác sĩ theo sơ đồ sau:
Nhóm
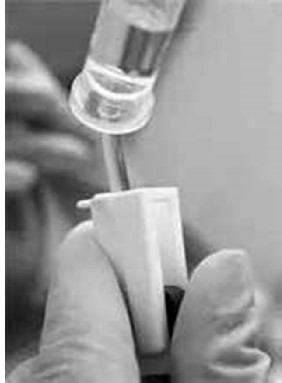
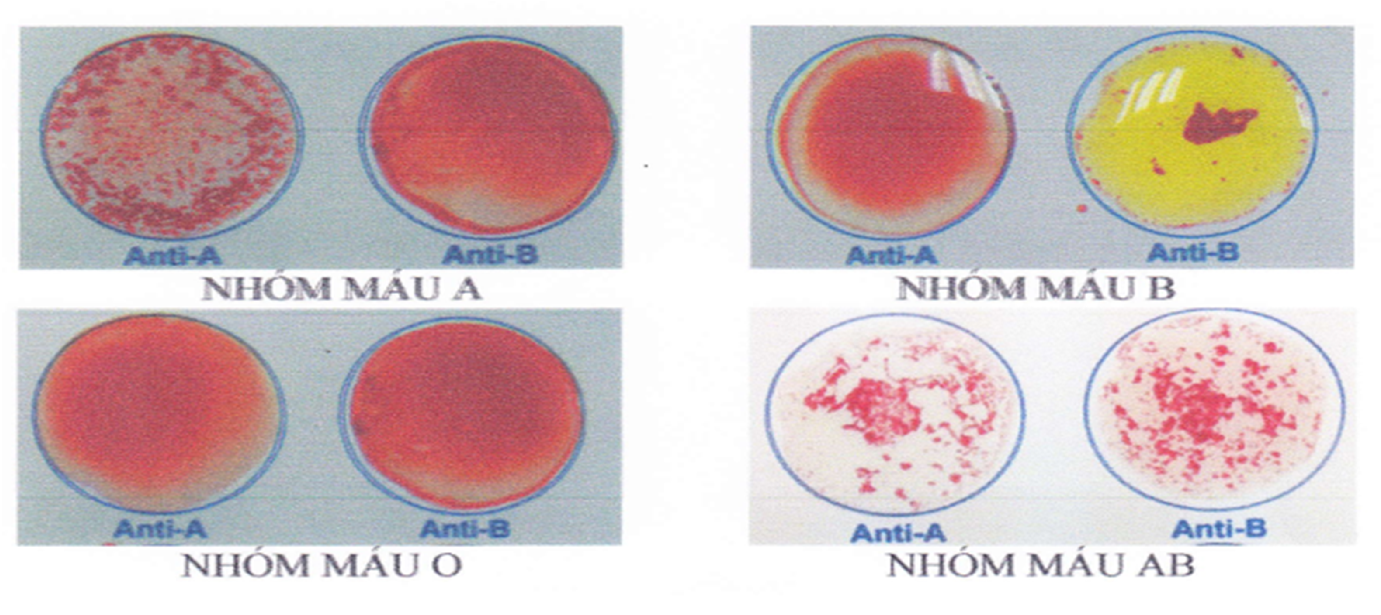
Trước khi truyền máu phải chuẩn bị đầy đủ các xét nghiệm cần thiết: nhóm máu, phản ứng chéo, kết dính…
Hình 1. Định nhóm máu
Kiểm tra chất lượng máu: máu toàn phần hay thành phần của máu, túi/chai máu không có biểu hiện nghi ngờ như thay đổi về màu sắc, vỡ hồng cầu, không vón cục …
Kiểm tra dấu hiệu sinh tồn người bệnh trước khi truyền máu: nếu thấy bất thường phải báo cáo bác sĩ.
Dụng cụ phải đảm bảo vô khuẩn, dây truyền phải có bầu lọc, kim phải đúng kích cỡ (18-21G, dài 3-4 cm).
Đảm bảo tốc độ chảy của máu đúng y lệnh.
Phải làm phản ứng sinh vật: truyền 5 ml máu với tốc độ theo y lệnh, rồi cho chảy chậm 8 – 10 giọt/phút. Sau 5 phút theo dõi, nếu không có triệu chứng bất thường, cho chảy tiếp tục với tốc độ theo y lệnh 20 ml máu nữa; rồi lại cho chảy chậm (8 – 10 giọt/phút) trong 5 phút để theo dõi, nếu không có gì bất thường xảy ra mới tiếp tục truyền với tốc độ theo y lệnh.
Túi/chai máu đem ra khỏi nơi bảo quản không để lâu quá 30 phút trước khi truyền cho người bệnh, không được truyền máu quá lạnh cho người bệnh.
Phải theo dõi chặt chẽ quá trình truyền để tránh các tai biến có thể xảy ra.
Trong trường hợp cấp cứu không có máu cùng nhóm, có thể truyền máu khác nhóm theo chỉ định của thầy thuốc và theo quy tắc truyền máu tối thiểu (rất ít khi thực hiện):
Đối với người lớn: không truyền quá 250 ml
Đối với trẻ em: truyền không quá 1/10 – 1/8 khối lượng tuần hoàn của trẻ
Sơ đồ 1. Truyền máu theo nhóm máu
Các tai biến có thể xảy ra khi truyền máu
|
TT |
Tai biến |
Xử trí |
|
1 |
Truyền nhầm nhóm máu: khi truyền 1 – 2ml đã thấy người bệnh khó thở, đau tức ngực như bị ai ép lại, đau cột sống dữ dội, hốt hoảng, lo sợ. |
Khóa dây truyền máu. Lấy dấu hiệu sinh tồn cho người bệnh. Báo cáo bác sĩ Thực hiện các y lệnh một cách nhanh chóng và chính xác. |
|
2 |
Sốt và rét run |
Khóa túi máu lại. Giữ ấm người bệnh. Lấy dấu hiệu sinh tồn cho người bệnh. Báo bác sĩ, thực hiện các y lệnh một cách nhanh chóng và chính xác. |
|
3 |
Dị ứng: nổi mẩn ngứa toàn thân, có khi phù mặt. |
Khóa túi máu lại. Lấy dấu hiệu sinh tồn cho người bệnh. Báo bác sĩ, thực hiện các y lệnh một cách nhanh chóng và chính xác. |
|
4 |
Nhiễm khuẩn huyết: do túi máu bị nhiễm khuẩn. Dấu hiệu: Người bệnh sốt cao, khó thở, hốc hác. |
Khóa túi máu lại. Lấy dấu hiệu sinh tồn cho người bệnh. Báo bác sĩ, thực hiện các y lệnh một cách nhanh chóng và chính xác. Mời ngân hàng máu đến lập biên bản và gửi túi máu đi xét nghiệm. |
|
5 |
Tan máu miễn dịch: Trong máu người bệnh có kháng thể chống lại hồng cầu như một tan máu. Thường xảy ra từ 4 – 11 ngày sau truyền máu. |
Lấy dấu hiệu sinh tồn cho người bệnh. Báo bác sĩ, thực hiện các y lệnh một cách nhanh chóng và chính xác, truyền hồng cầu rửa. |
|
6 |
Truyền máu của người cho nhiễm virus, ký sinh trùng sốt rét, viêm gan siêu vi. |
Báo bác sĩ Thực hiện y lệnh. Theo dõi tình trạng người bệnh. |
|
7 |
Hội chứng xuất huyết sau truyền máu: xảy ra sau 20 đến 30 ngày vì trong túi máu có tiểu cầu của người cho không phù hợp tiểu cầu của người nhận. |
Xử trí theo y lệnh bác sĩ như điều trị bệnh xuất huyết giảm tiểu cầu. |
|
8 |
Hạ thân nhiệt: Thường gặp ở trẻ nhỏ, người già yếu, NB nặng khi truyền máu dự trữ chưa làm ấm đầy đủ. |
Ủ ấm, giảm tốc độ truyền, báo cáo bác sĩ và thực hiện y lệnh. |
Quy trình thực hành kỹ thuật truyền máu
Nhận định người bệnh
Tri giác, dấu hiệu sinh tồn
Tĩnh mạch vùng truyền
Tình trạng bệnh lý đi kèm
Tiền sử về truyền dịch, truyền máu của người bệnh.
Người bệnh đã hoàn thành các thủ tục và đồng ý truyền trước khi nhận máu về.
Sự hiểu biết của người bệnh/gia đình về truyền máu
Dụng cụ
Dụng cụ vô khuẩn và túi máu
Túi máu đã đối chiếu với y lệnh và nhóm máu của người bệnh.
Kiểm tra nhãn hiệu túi máu:
Có nhãn không? nếu không có nhãn sẽ không nhận
Nhãn phải ghi đầy đủ: số túi, nhóm máu, tên người cho – người nhận máu; ngày, giờ, tháng lấy máu, hạn dùng.
Kiểm tra chất lượng: nút túi máu có nguyên vẹn không? Túi máu lấy ở tủ lạnh ra còn phân biệt các lớp rõ ràng, màu sắc có tươi hay có hiện tượng tiêu huyết, nhiễm khuẩn, có vón cục không, có để ngoài tủ lạnh lâu quá 30 phút không?
Đối chiếu: túi máu lĩnh có phù hợp với phiếu lĩnh máu không, tên và nhóm máu của người bệnh có đúng không, phản ứng chéo giữa túi máu và máu của người bệnh có hiện tượng ngưng kết không?
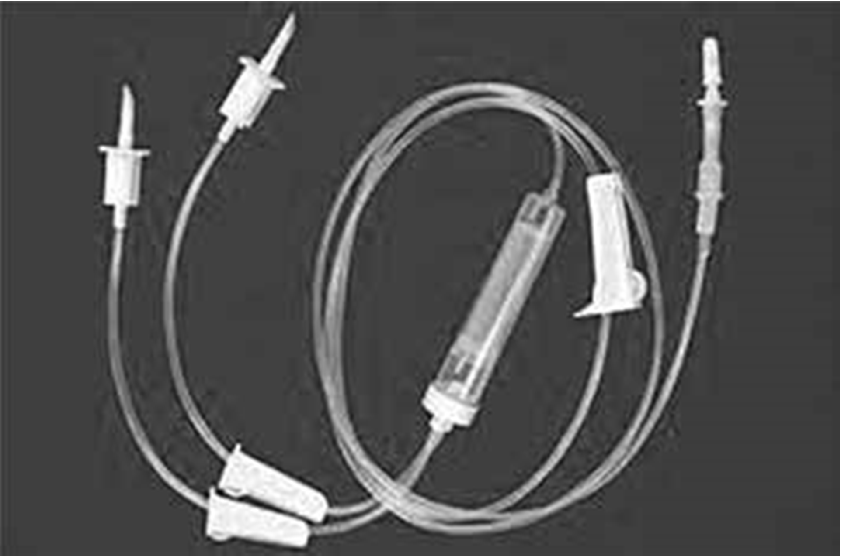
Bộ dây truyền máu: loại dây thẳng/loại dây chữ Y có màng lọc trong bầu đếm giọt.
Túi/chai dung dịch NaCl 0,9%
Bơm tiêm 5 ml, kim 18 – 21G
Gạc hấp, lam kính
Dung dịch sát khuẩn.
Dụng cụ sạch
Băng dính; Găng tay sạch
Khay hạt đậu
Garô/dây cao su
Gối hoặc khăn mỏng kê tay
Nẹp hoặc băng cuộn (nếu cần)
Hộp thuốc chống sốc
Dụng cụ đo dấu hiệu sinh tồn: nhiệt kế, máy đo huyết áp, ống nghe
Giấy cam kết đồng ý truyền
Phiếu truyền máu, phiếu xét nghiệm
Cọc truyền
Bơm tiêm điện (EID)
Dụng cụ đo oxy mạch (Pulse oximeter).
Các bước thực hành
|
TT |
Thực hiện |
Lý do |
|
1 |
Chuẩn bị người bệnh: Kiểm tra hồ sơ người bệnh: họ tên, số giường, số buồng, phiếu lĩnh máu, phiếu truyền máu, kết quả xét nghiệm: nhóm máu, công thức máu… Thông báo, giải thích cho người bệnh/gia đình NB biết về kỹ thuật sẽ làm. Yêu cầu người bệnh đi tiểu (nếu cần) Hỏi người bệnh về tiền sử dị ứng Cho người bệnh nằm tư thế thích hợp Kiểm tra dấu hiệu sinh tồn |
Đảm bảo người bệnh được truyền máu phù hợp. Xác định người bệnh và sự hợp tác khi thực hiện thủ thuật. Ngăn ngừa tai biến có thể xảy ra Tạo thuận lợi cho việc thực hiện thủ thuật Nhận định các chỉ số sinh tồn để so sánh khi bắt đầu, trong và sau khi truyền máu. |
|
2 |
Điều dưỡng trang phục, rửa tay, mang găng tay |
Giảm nguy cơ lây nhiễm vi khuẩn |
|
3 |
Kiểm tra túi máu: tên người cho, hạn dùng, số hiệu, chất lượng, nhóm máu. Sắp xếp dụng cụ hợp lý |
Tránh gây tai biến cho người bệnh Thuận tiện cho việc thao tác |
|
4 |
Định nhóm máu bằng huyết thanh mẫu và làm phản ứng hòa hợp tại giường bệnh. |
Tránh truyền nhầm nhóm máu |
|
5 |
Mở bộ dây truyền máu chữ Y |
Đầu chữ Y bảo vệ đường vào tĩnh mạch trong trường hợp người bệnh cần truyền nhiều hơn 1 đơn vị máu. |
|
6 |
Thiết lập tất cả các khoá ở vị trí “off” |
Ngăn ngừa máu bị chảy ra ngoài. |
|
7 |
Treo túi máu lên giá |
Ngăn ngừa nguy cơ máu bị đổ. |
|
8 |
Đâm kim vào chai dung dich NaCl 0,9% với bộ dây truyền máu chữ Y. Treo chai dịch lên cọc truyền. Bóp cho dịch chảy khoảng 1/3 đến 1/2 bầu dịch. |
Ngăn ngừa không khí trong đầu ống chữ Y. Ngăn ngừa sự thất thoát dịch |
|
9 |
Mở khoá cho dịch NaCl 0,9% chảy hết trong bộ dây truyền. Sau đó, khoá dây truyền lại, giữ vô trùng ở đầu tiếp xúc. |
Đảm bảo sự thông suốt của bộ dây truyền. |
|
10 |
Chuẩn bị máu/ các sản phẩm của máu để truyền. Nhẹ nhàng đảo/ lắc đều túi máu. Tháo tem/ nắp đậy đầu nút của túi máu Đâm đầu nhọn của bộ lọc dây truyền chữ Y vào túi máu. Mở khoá, cho máu chảy nhỏ giọt vào bầu. |
Nhẹ nhàng đảo/lắc đều để trộn các thành phần của máu. Ống chứa đầy máu và sẵn sàng truyền cho người bệnh. |
|
11 |
Thực hiện các bước đâm kim vào tĩnh mạch, truyền dịch NaCl 0,9% (giống bước 14 -21 kỹ thuật truyền dịch). |
Thực hiện lập đường truyền dịch trước khi truyền máu. |
|
12 |
Làm phản ứng sinh vật: thứ tự như sau: Truyền máu theo tốc độ của y lệnh: 5 ml máu đầu tiên. Truyền chậm 8-10 giọt/ phút x 5 phút, Nếu không có gì bất thường, chỉnh tốc độ như y lệnh x 20 ml máu. Truyền chậm 8-10 giọt/ phút x 5 phút, Nếu không có gì bất thường mới truyền theo tốc độ của y lệnh. Theo dõi sát tình trạng của người bệnh khi làm phản ứng sinh vật: sắc mặt, nôn? đau đầu? khó thở? rét run, mạch nhanh yếu? huyết áp hạ?… Quan sát tại vị trí truyền: phồng? … Đảm bảo vô trùng, duy trì sự thông suốt với tĩnh mạch của người bệnh. |
Đảm bảo an toàn ngay từ khi bắt đầu truyền máu. Hầu hết các phản ứng xảy ra trong 15 phút đầu tiên của quá trình truyền. Truyền một số lượng nhỏ các sản phẩm của máu trước khi truyền với số lượng máu nhiều hơn để hạn chế lượng máu vào NB, do đó sẽ giảm thiểu mức độ nghiêm trọng của phản ứng. Chú ý: Nếu có dấu hiệu của phản ứng xảy ra, dừng truyền, bắt đầu truyền nước muối sinh lý để giữ đường truyền và báo cho bác sĩ. |
|
13 |
Theo dõi dấu hiệu sinh tồn của người bệnh 5 phút/lần, 15 phút/lần, 30phút – 1 giờ/lần sau khi truyền hoặc theo quy định của mỗi cơ sở y tế. |
Phát hiện sớm những phản ứng xảy ra. |
|
14 |
Tiếp tục truyền theo đúng y lệnh và kiểm tra tốc độ truyền. Khi truyền xong: không truyền hết, để lại 10ml máu trong túi (để làm chứng), Chuyển dây truyền sang chai dịch NaCl 0,9%, hoặc rút kim, sát khuẩn và dán băng vô khuẩn vị trí chọc kim. |
Giảm nguy cơ quá tải lượng dịch trong lòng mạch. Để làm chứng khi có bất thường. Ngừng truyền, phòng nhiễm khuẩn. |
|
15 |
Giúp người bệnh về tư thế thoải mái Tiếp tục theo dõi nhận định người bệnh |
Hài lòng người bệnh Phát hiện tai biến |
|
16 |
Xử lý các dụng cụ bẩn đúng quy định, tháo bỏ găng tay, rửa tay. |
Hạn chế sự lây nhiễm của vi khuẩn |
|
17 |
Ghi hồ sơ: Thời gian bắt đầu truyền Số lượng máu/ sản phẩm máu đã truyền, nhóm máu Đáp ứng của người bệnh với truyền máu. Tình trạng người bệnh trước, trong và sau khi truyền. Thời gian kết thúc |
Ghi chép các thông tin theo quy định. |
Bảng kiểm kỹ thuật truyền máu
|
TT |
Nội dung |
Mức độ |
||
|
Đạt |
Không đạt |
Ghi chú |
||
|
1 |
Nhận định người bệnh |
|
|
|
|
2 |
Chuẩn bị dụng cụ |
|
|
|
|
3 |
Rửa tay, trang phục, mang găng tay |
|
|
|
|
4 |
Kiểm tra túi máu |
|
|
|
|
5 |
Định nhóm máu và làm phản ứng hoà hợp tại giường bệnh |
|
|
|
|
6 |
Mở bộ dây truyền |
|
|
|
|
7 |
Treo túi máu và chai dung dịch NaCl 0,9% lên giá. |
|
|
|
|
8 |
Đâm kim vào chai dung dich NaCl 0,9%, đuổi khí và khoá lại. |
|
|
|
|
9 |
Đâm đầu nhọn của bộ lọc dây truyền vào túi máu, mở khoá, cho máu chảy nhỏ giọt vào bầu và khoá lại. |
|
|
|
|
10 |
Truyền máu: Đâm kim qua da, luồn kim vào tĩnh mạch |
|
|
|
|
Tháo dây garô; Nối dây truyền với kim truyền; Mở khoá cho dịch chảy. |
|
|
|
|
|
Cố định kim truyền |
|
|
|
|
|
Nhận định người bệnh ngay sau khi truyền Điều chỉnh tốc độ dịch truyền |
|
|
|
|
|
11 |
Làm phản ứng sinh vật |
|
|
|
|
12 |
Theo dõi dấu hiệu sinh tồn của người bệnh. |
|
|
|
|
13 |
Tiếp tục truyền máu theo đúng y lệnh và kiểm tra tốc độ truyền. |
|
|
|
|
14 |
Truyền máu xong: Để lại 10 ml máu trong túi máu, Chuyển đường truyền sang chai dịch Hoặc rút kim, sát khuẩn, băng vô khuẩn vị trí truyền |
|
|
|
|
15 |
Giúp người bệnh về tư thế thoải mái, Tiếp tục theo dõi, dặn người bệnh nếu có cảm giác khó chịu báo với điều dưỡng. |
|
|
|
|
16 |
Thu dọn dụng cụ, tháo bỏ găng tay, rửa tay. |
|
|
|
|
17 |
Ghi hồ sơ |
|
|
|
Bảng kiểm đánh giá năng lực thực hành kỹ thuật truyền dịch, truyền máu
|
TT |
Năng lực |
Mức độ đạt |
||
|
Làm độc lập, không cần sự hỗ trợ (2) |
Làm được, cần có sự hỗ trợ (1) |
Không làm hoặc làm sai (0) |
||
|
1 |
Thực hiện đúng các nguyên tắc khi truyền dịch, truyền máu. |
|
|
|
|
2 |
Thực hiện hiệu quả, an toàn, đúng quy trình kỹ thuật truyền dịch cho người bệnh. |
|
|
|
|
3 |
Thực hiện hiệu quả, an toàn, đúng quy trình kỹ thuật truyền máu cho người bệnh. |
|
|
|
|
4 |
Theo dõi được người bệnh trong và sau khi truyền dịch, truyền máu, phát hiện sớm những biểu hiện bất thường trên người bệnh và đưa ra quyết định xử lý phù hợp. |
|
|
|
Tài liệu tham khảo
Bộ Y tế (2010). Hướng dẫn thực hành 55 kỹ thuật điều dưỡng cơ bản, tập 2. Nhà xuất bản Giáo dục Việt Nam.
Bộ Y tế (2012). Bài giảng kỹ năng điều dưỡng. Nhà xuất bản Y học, Hà Nội
Bộ Y tế (2012). Quyết định số: 3671/QĐ-BYT, Hướng dẫn tiêm an toàn trong các cơ sở khám bệnh, chữa bệnh.