ThS.BS. Hoàng Thị Diễm Thúy
Một số khái niệm dịch tể liên quan đến lâm sàng
Nhiễm trùng tiểu chiếm tỷ lệ 5% đến 10% ở trẻ từ 2 tháng đến 2 tuổi có biểu hiện sốt.
Ở trẻ bị nhiễm trùng tiểu:
32% – 40% bị nhiễm trùng tiểu tái phát
20% – 35% có biểu hiện trào ngược bàng quang niệu quản
10% – 20% sẽ bị sẹo thận trong đó, 10% – 30% sẽ bị tăng huyết áp.
Bệnh sinh
Tác nhân gây bệnh- đường xâm nhập
80-90% các trường hợp nhiễm trùng tiểu lần đầu là do E.Coli.
Cơ địa dị dạng tiêt niệu hay bị nhiễm trùng tiểu do do Klebsiella, Proteus, and
Staphylococcus saprophyticus, nấm và cả những lạo vi trùng có độc lực thấp với đường tiết niệu như Enterococci, Pseudomonas, Staphylococcus aureus epidermidis, Haemophilus influenzae, Streptococci nhóm B.
Các vi trùng này thường trú quanh lổ tiểu và có khuynh hướng đi ngược dòng lên trên gây ra NTT. Hiện tượng này càng rõ và nặng nề hơn khi có trào ngược bàng quang niệu quản.
Chủng E.Coli gây NTT là chủng gây bệnh ở hệ niêu (uropathogenic), chủng này có độc lực cao và có các lông mao bám vào niêm mạc đường tiểu (fimbriae). Sau khi bám vào niêm mạc, vi trùng sẽ kích hoạt chuổi phản ứng viêm gây phóng thích các interleukine 6, 8 và thu hút các đại thực bào đến mô viêm để loại bỏ vi trùng.
Kí chủ và các cơ chế bảo vệ
Bình thường hệ niệu là vô trùng trừ phần đầu của niệu đạo nhò các cơ chế tự bảo vệ:
Sự tống xuất nước tiêu thường xuyên và 1 chiều làm cho vi trùng khó phát triển.
Nước tiểu có tính acid.
Trong nước tiểu có 1 glycoprotein đối kháng với fimbriae của vi trùng làm cho vi trùng không bám được vào biểu mô.
Khi có sự mất cân bằng của các cơ chế bảo vệ, sẽ dể có nhiễm trùng tiểu. Ví dụ: dị tật bẩm sinh hệ niêu, u bướ, sõi, có thai, hẹp da qui đầu, suy giảm miễn dịch…
Hậu quả
Trước mắt: NTT có thể đưa đến biến chứng nhiễm trùng huyêt, ab-xe thận, quanh thận.
Lâu dai: NTT tái phát thường xuyên có thể để lại sẹo thận gây ra cao huyết áp, suy thận mạn, bệnh thận thai kì….
Chẩn đoán
Chẩn đoán xác định
Tiền sử
Sốt tái đi tái lại không rõ nguyên nhân
Các đợt nhiễm trùng tiểu đã được chẩn đoán và điều trị
Các dị tật đường tiết niệu đã được chẩn đoán
Táo bón, rối loạn đi tiêu đi tiểu
Lâm sàng
Bệnh cảnh lâm sàng có thể từ không triệu chứng tới bệnh cảnh rất nặng là nhiễm trùng huyết. Trẻ càng nhỏ tuổi càng ít có triệu chứng của đường tiết niệu.
Trẻ sơ sinh : thường bị viêm đài bể thận cấp có bệnh cảnh của nhiễm trùng huyết
Trẻ từ 2 tháng –
Sốt cao, ói ,bỏ ăn : gợi ý trẻ bị viêm đài bể thận cấp
Tiểu gắt, tiểu nhiều lần : gợi ý trẻ bị viêm bàng quang
Trẻ từ > 2 tuổi – 6 tuổi:
Sốt cao, kích thích, đau bụng hay đau vùng hông lưng: gợi ý trẻ bị viêm đài bể thận cấp
Tiểu gắt buốt, tiểu nhiều lần, tiểu đục,tiểu máu cuối dòng:gợi ý trẻ viêm bàng quang
Cận lâm sàng
Máu: huyết đồ, CRP, chức năng thận, cấy máu nếu nghi ngờ nhiễm trùng huyết
Nước tiểu:
Tổng phân tích nước tiểu có bạch cầu >10 /mm3 ở bé trai, >50 /mm3 ở bé gái
Nitrit (+) khi bị NTT gram âm tiết nitrate reductase
Cấy nước tiểu
Bảng 1 giúp biện luận xác định chẩn đoán nhiễm trùng tiểu, tuy nhiên nếu kết quả cấy âm tính ( > 50%) vẫn không loại trừ chẩn đoán NTT.
Bạch cầu nước tiểu trong trường hợp này là một giá trị tham khảo rất có ý nghĩa, khi ≥ 10.000/ ml.
Bảng 1: Biện luận theo kết quả vi trùng học
|
Cách lấy nước tiểu |
Số khúm vi trùng |
Xác suất nhiễm trùng |
|
Chọc dò trên xương mu |
Trực trùng gram âm : có hiện diện Cầu trùng gram dương : > 1000 |
> 99% |
|
Đặt sonde tiểu |
>105 |
95% |
|
104-105 |
Rất có khả năng nhiễm trùng |
|
|
103-104 |
Có thể nhiễm trùng, cấy lại |
|
|
3 |
Không nhiễm trùng |
|
|
Giữa dòng Trai |
>104 |
Rất có khả năng nhiễm trùng |
|
Gái |
3 mẫu > 105 |
95% |
|
2 mẫu >105 |
90% |
|
|
1 mẫu > 105 |
80% |
|
|
5×104-105 |
Nghi ngờ, cấy lại |
|
|
1×104-5×104 |
Nếu có triệu chứng Nghi ngờ,cấy lại Nếu không triệu chứng-không nhiễm trùng |
|
|
4 |
Không nhiễm trùng |
Bảng 2: Chẩn đoán vị trí nhiễm trùng tiểu
|
|
Nhiễm trùng tiểu trên |
Nhiễm trùng tiểu dưới |
|
Lâm sàng |
Trẻ sơ sinh, trẻ nhỏ |
Trẻ lớn |
|
Sốt cao,đau bụng,đau hông lưng |
Rối loạn đi tiểu |
|
|
Cận lâm sàng |
|
|
|
Bạch cầu |
Tăng cao, chủ yếu là Neutrophil |
Bình thường |
|
CRP |
Tăng cao |
Không tăng |
|
Siêu âm |
Ít có giá trị |
|
|
DMSA |
Không bắt xạ nơi nhu mô thận bị viêm |
|
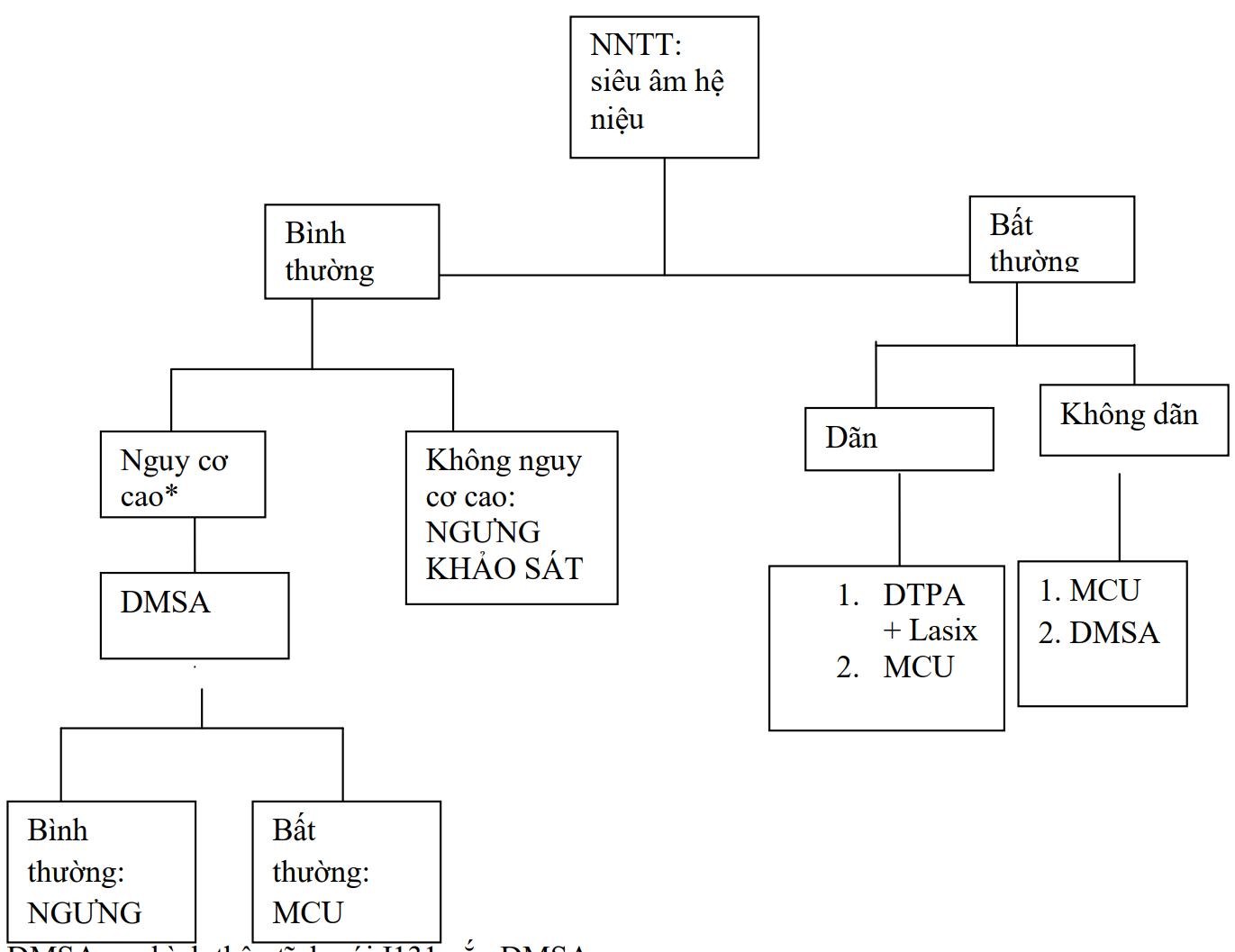
Xét nghiệm hình ảnh học
Mục đích : Tìm bất thường đường tiết niệu
DMSA: xạ hình thận tĩnh với I131 gắn DMSA
DTPA: xạ hình thận động với I131 gắn DTPA
MCU: chụp bàng quang –niệu đạo ngược dòng lúc tiểu
Nhóm nguy cơ cao *:
NTT tái phát
Biểu hiện lâm sàng bất thường như: thận to, tia nước tiểu yếu, trẻ trai lớn
Nhiễm trùng huyết
Vi trùng gây bệnh khác E.Coli
Đáp ứng điều trị bất thường
Tiền căn dị dạng tiết niệu chưa được khảo sát
Điều trị
Nguyên tắc điều trị
Điều trị nhiễm trùng tiểu
Phát hiện các dị tật tiết niệu đi kèm
Điều trị, phát hiện và theo dõi biến chứng
Điều trị phòng ngừa tái phát
Tiêu chuẩn nhập viện
Nhiễm trùng tiểu trên hoặc có chẩn đoán nhiễm trùng tiểu kèm:
Biểu hiện bệnh toàn thân : sốt cao, ói , lừ đừ, bỏ bú…..
Trẻ dưới 12 tháng tuổi
Trẻ không thể uống được
Nhiễm trùng tiểu kèm dị tật tiết niệu
Nhiễm trùng tiểu thất bại với điều trị kháng sinh uống
Nhiễm trùng tiểu tái phát
Điều trị
Nguyên tắc:
Kháng sinh thích hợp
Truy tìm và điều trị dị dạng tiết niệu đi kèm
Nâng tổng trạng, điều trị triệu chứng, dịch nhập đầy đủ.
Viêm đài bể thận cấp:
Kháng sinh đường tĩnh mạch: Cephalosporin thế hệ 3 (100 mg/kg/ngày chia 3 lần) hoặc Ceftriaxone 75 mg/kg/ngày. Thảo luận tùy ca phối hợp với Netromycine 6-7,5 mg/kg/ngày hoặc Amikacine 10-15 mg/kg/ngày TTM 1 lần duy nhất/ ngày * 72 giờ.
Nếu đáp ứng tốt sau 4 ngày có thể chuyển sang đường uống
Tổng thời gian điều trị 14 ngày
Kháng sinh tĩnh mạch ít nhất 10 ngày trong những trường hợp giãn nặng hệ niệu.
Nhiễm trùng tiểu sơ sinh: điều trị như nhiêm trùng huyết sơ sinh
Nếu không đáp ứng:
Tìm nguyên nhân bất thường hệ tiết niệu hay áp xe thận để giải quyết
Nếu phân lập được vi trùng: chọn lựa kháng sinh theo kháng sinh đồ
Nếu không phân lập được vi trùng: cấy lại nước tiểu, lựa chọn kháng sinh tùy diễn tiến bệnh cảnh lâm sàng
Điều trị các dị tật tiết niệu đi kèm: phối hợp ngoại khoa
Viêm bàng quang
Kháng sinh uống : theo kháng sinh đồ hoặc theo kinh nghiệm:
Amoxicilline-clavuclanate (20-40mg/kg/ngày chia 3 lần) hoặc
Cefixim ( 8 mg/kg/ngày chia 1-2 lần )
Thời gian 7-10 ngày.
Sau 2 ngày không đáp ứng có thể thay đổi kháng sinh khác
Xem xét điều trị giun kim, bón, hẹp da qui đầu.
Điều trị dự phòng
Chỉ định:
Dị tật tiết niệu chưa được giải quyết hoặc không thể giải quyết
Trào ngược bàng quang niệu quản độ III trở lên.
Bàng quang thần kinh
Nhiễm trùng tiểu dưới tái phát nhiều lần
Kháng sinh: uống 1 lần , vào buổi tối trước khi đi ngủ
Nitrofurantoin : 2mg/kg/ngày
Sulfamethazole trimethprim: 12mg/kg/ngày
Cephalosporine : Cefadroxil, Cefuroxime 1/3 liều thông thường
Có thể xen kẽ luân phiên các thuốc trên mỗi tháng theo độ dung nạp của bệnh nhân và theo kháng sinh đồ của các lần nhiễm trùng tiểu
Tóm tắt
Nhiễm trùng tiểu là nguyên nhân gây sốt thường gặp ở trẻ em, đa số có liên quan đến các dị dạng tiêt niệu bẩm sinh. Việc chẩn đoán xác định dựa trên cấy nước tiểu định lượng. Cần phân biệt viêm đài bể thận cấp và viêm bang quang vì thái độ xử trí và dự hậu khác nhau.
Từ khóa
Viêm đài bể thận cấp, trào ngược bàng quang niệu quản, nhiễm trùng tiểu trên, nhiễm trùng tiểu dưới
Tài liệu tham khảo
Jack S.Elder (2007). “Urologic disorders in infants and children”. Nelson Textbook of Pediatrics, 18th edition, pp. 6598-6745.
Kjell Tulus (2012). “What do the latest guideline tell us about UTIs in children under two year of age”. Pediatr Nephrol, 27, pp. 509–511.
Stacy Cooper (2005). “Nephrology”. The Harriet Lane Handbook: A Manual for Pediatric House Officers, 17th ed, chapter 19, pp. 476- 493.