Đại cương
Suy tuyến giáp là một vấn đề cần được quan tâm vì hormone Thyroxine giữ vai trò quan trọng trên sự tăng trưởng của trẻ và sự biệt hóa của các tế bào thần kinh ngay từ trong bào thai và tiếp tục sau khi sanh.
Suy giáp bẩm sinh (SGBS) nếu không được chẩn đoán và điều trị sớm, sẽ gây chậm phát triển tâm thần vĩnh viễn không hồi phục.
Tần suất bệnh khi được tầm soát là 1/3500 – 1/4000 trẻ sinh sống.
1996: Tại Đông Nam Á, chương trình sàng lọc sơ sinh cho thấy tỉ lệ suy giáp là 1/3300.
Từ 2002-2007: tại TP Hồ Chí Minh (BV Từ Dũ) đã sàng lọc cho 166.190 trẻ sơ sinh, phát hiện tỉ lệ SGBS là 1/5000 trẻ sơ sinh sống.
Sinh lý bệnh học
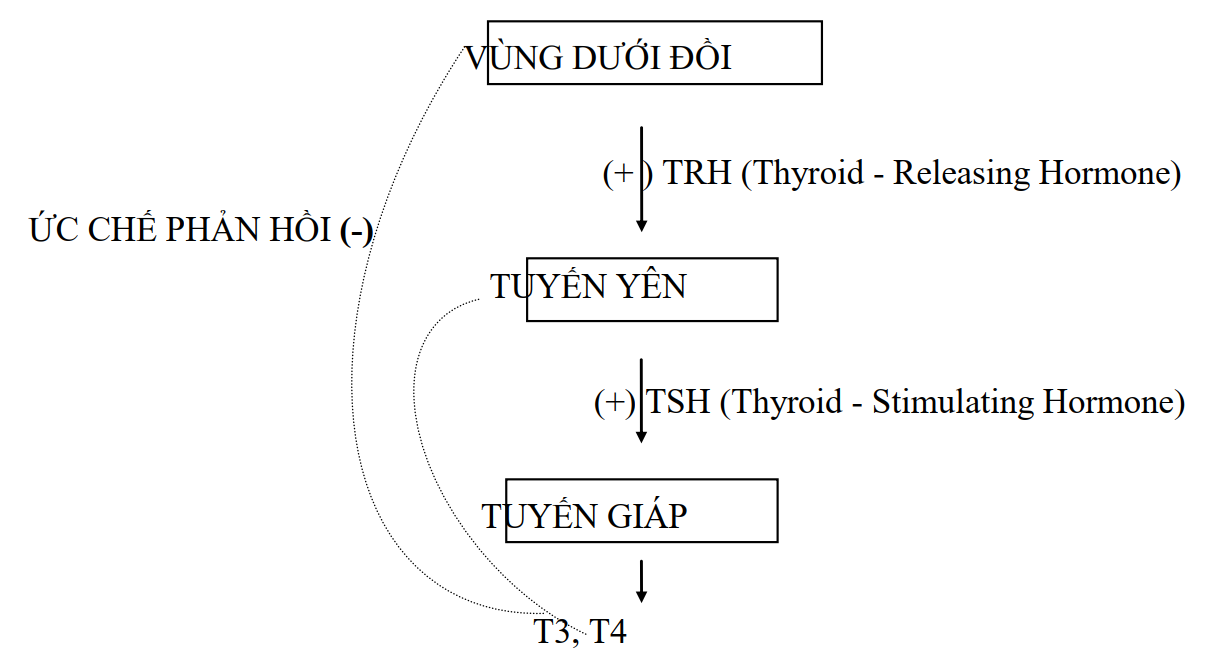
Chức năng chính của tuyến giáp
Tổng hợp T4 (thyroxine) và T3 (3,4,5 triidothyroxine) với nguyên liệu chính là iode.
Đơn vị chức năng của sự tổng hợp hormone tuyến giáp là nang tuyến giáp. Nang tuyến giáp bao gồm ở phần trung tâm là chất keo chứa Thyroglobuline, xung quanh là các tế bào biểu mô, và phần ngoài cùng là màng đáy. Kích thước và hình dạng của nang thay đổi tùy theo lượng TSH được bài tiết; sự tổng hợp hormone tuyến giáp được điều hoà bởi hệ thống vùng dưới đồi – tuyến yên.
Sự tổng hợp hormone giáp trạng
Iod được hấp thu từ ruột vào máu. Trong máu, Iod ở dưới dạng Iodur ( I –). Tuyến giáp bắt lấy Iodur từ máu và chuyển vào trong tế bào tuyến giáp qua màng tế bào bằng cơ chế chủ động.
Vào trong tế bào tuyến giáp, Iodur bị oxid hoá thành Iod (2 I– => I2 + 2è). Iod gắn với Thyrosine để tạo ra MIT (mono- iodothyrosine) và DIT (di -iodothyrosine). Sự oxid hóa và gắn với Thyrosine được xúc tác bởi men peroxidase của tuyến giáp. Men peroxydase cũng xúc tác các phản ứng gắn với nhau của MIT và DIT để tạo ra T3 và T4. T3 và T4 thành lập được đưa vào tuần hoàn máu.
Đối với phần MIT và DIT không được sử dụng để tạo T3 và T4: Iod tách ra khỏi Thyrosine và được tái sử dụng trở lại để tiếp tục tổng hợp T3, T4.
Thiếu men desiodase, một lượng lớn MIT và DIT sẽ vào máu và thải ra nước tiểu.
Tuyến giáp sản xuất ra T4 (100%), T3 (20%) và rT3 (reverse T3, 5%). Hoạt tính sinh học của rT3 rất thấp. Ở thận và gan: 40% T4 chuyển thành T3.
Trong huyết thanh, hormone tuyến giáp dạng tự do rất thấp (0,5%) còn lại gắn với protein chuyên chở: TBG (thyroxine – binding – globulin) hoặc TBPA (thyroxine binding prealbumine) và Albumin.
Nhu cầu về iode ở trẻ em khoảng 75 – 150 µg / ngày.
Hình 1: Sơ đồ điều hoà tổng hợp hormone tuyến giáp (Pédiatrie pour le praticien 2011, 6ème édition. Elsevier Masson, Paris, pp. 298300)
Vai trò của hormone giáp trạng trong cơ thể
Cấu tạo tổ chức và tăng trưởng
Hormone giáp trạng ảnh hưởng đến sự phát triển và biệt hoá các tổ chức nhất là xương, hệ thần kinh và cơ (do đó, thiếu hormone giáp trạng sẽ gây chậm phát triển tâm thần, vận động và thể chất).
Vai trò chuyển hoá
Tăng sự tiêu thụ oxy và năng lượng
Tăng biến dưỡng cơ bản
Tăng tân tạo đường và phân giải glycogen, nên làm tăng đường huyết
Tăng thoái biến mỡ, tăng tiêu dùng cholesterol ở gan dẫn đến giảm cholesterol trong máu
Tăng sự tổng hợp protein nhưng ở liều cao sẽ ức chế tổng hợp protein
Tăng nhu cầu sinh tố: B1, B6, B12, C, và cần cho sự biến đổi caroten thành sinh tố A
Ảnh hưởng trên hệ thần kinh giao cảm
Có tác dụng kích thích β đối với các cơ quan: tim, đường tiêu hoá, cơ, hệ thần kinh
Nguyên nhân
Suy giáp bẩm sinh
Suy giáp nguyên phát:
Bất thường trong sự phát triển tuyến giáp (85%)
Tuyến giáp lạc chỗ: 50%
Không có tuyến giáp: 30%
Tuyến giáp kém phát triển: 5%
Rối loạn tổng hợp hormone tuyến giáp (15%)
Rối loạn tổng hợp Thyroglobuline
Rối loạn vận chuyển Iod
Rối loạn oxid hóa Iod (thyroperoxydase: TPO)…
Khác: kháng TSH do đột biến receptor TSH, rất hiếm.
Suy giáp mắc phải
Viêm tuyến giáp tự miễn (viêm giáp Hashimoto)
Sau xạ trị vùng cổ, cắt bỏ tuyến giáp vì ung thư
Bướu cổ (do thiếu Iod)
Thuốc làm giảm sản xuất hormone: kháng giáp (PTU, Methimazol, Iodine, phenylbutazone, PAS, sulfamide)
Ngộ độc Iod
Suy giáp nguồn gốc trung ương
Bất thường hạ đồi tuyên yên
Suy tuyến yên
Lâm sàng
Suy giáp là một trong những bệnh nội tiết thường gặp nhất ở trẻ em.
Triệu chứng lâm sàng:
Triệu chứng lâm sàng theo 2 thời kỳ: sơ sinh, nhủ nhi – trẻ em lớn.
Thời kỳ sơ sinh
Trẻ sơ sinh già tháng, chậm thải phân su, vàng da sơ sinh kéo dài, da nổi bông, phù niêm, giảm trương lực cơ, thoát vị rốn, bón, thóp sau chậm đóng chậm, hạ thân nhiệt, nhịp tim chậm, “vẻ mặt đặc biệt”: mũi hếch, lưỡi to và thè ra, da khô, bú chậm, ngủ gà, trẻ “ngoan”.
Bướu cổ hiện diện dưới 15%, thường không to nhiều.
Nếu không điều trị sớm, chậm phát triển chiều cao, chậm phát triển tâm thần, chậm phát triển xương, chậm chạp.
Trẻ lớn
Dạng có khoảng trống sau sinh:
Dấu hiệu gợi ý là chậm phát triển chiều cao, với tuổi xương chậm hơn tuổi thật. Béo phì có thể tìm thấy ở dạng tiến triển lâu. Trong dạng này, bệnh nhân không ngu đần, vì vẫn bình thường ở thời kỳ sơ sinh, nhưng có thể khó khăn trong học tập, nhất là môn toán.
Dấu hiệu đi kèm gợi ý của dạng này là táo bón, ngủ nhiều và dậy thì muộn sau này.
Dạng không đầy đủ triệu chứng, dễ nhầm:
Chẩn đoán rất khó. Chỉ phát hiện bằng cách đo lường hormone giáp trạng. Ở trẻ gái lớn, đôi khi không có dậy thì muộn, mà là rối loạn kinh nguyệt với băng huyết, hoặc xuất huyết sinh dục. Ở trẻ trai, đôi khi người ta lại ghi nhận dậy thì sớm với phì đại tinh hoàn.
Dạng thiếu máu:
Thiếu máu hồng cầu to hiện diện từ những ngày đầu sau sinh.
Dạng biểu hiện đường tiêu hóa với bón và phình hoặc dài đại tràng.
Cận lâm sàng
TSH /máu: tăng
T4 hoặc Free T4 (FT4) giảm
Trị số bình thường:
TSH: 0,25 – 6 mU/L
T4: 40-130 mcg/L (51- 168nmol/L)
Free T4: 0,8-2,3 ng/dL (9-29 pmol/L)
Thiếu máu
Cholesterol, Triglycerid tăng
Chậm phát triển xương: chụp X quang vùng gối cho thấy phần dưới xương đùi và phần trên xương chày nhỏ hơn bình thường hoặc không có các điểm cốt hoá. Siêu âm và chụp xạ hình tuyến giáp với iode 123 cho phép xác định nguyên nhân suy giáp.
Chẩn đoán
Chẩn đoán xác định: dựa và lâm sàng và T4 hoặc FT4 giảm, TSH tăng.
Chẩn đoán phân biệt:
Còi xương: trẻ chậm lớn, da không khô, không táo bón, phát triển tâm thần bình thường. X quang có hình ảnh còi xương.
Hội chứng Down: vẽ mặt đặc biệt, nhiễm sắc thể đồ có tam nhiễm sắc thể 21. Tuy nhiên, Hội chứng Down đôi khi kèm suy giáp.
Trẻ sơ sinh thiếu tháng: suy giáp thoáng qua, không vĩnh viển.
Do chẩn đoán chậm trể và điều trị chậm có thể có tổn thương não trầm trọng do thiếu thyroxine, gây nên chậm phát triển tâm thần không phục hồi. Do đó cần chẩn đoán sớm bằng phương pháp phát hiện một cách thường quy, có hệ thống.
Phương pháp phát hiện một cách thường quy suy giáp bẩm sinh:
Được thực hiện từ 1979 ở các nước
Dựa vào sự đo lường TSH: máu được lấy trên giấy thấm vào ngày thứ 3 sau sanh . Phương pháp này phối hợp với sự phát hiện phenylcetone / niệu, còn được gọi là nghiệm pháp Guthrie.
Tất cả trẻ em có TSH gia tăng được gọi trở lại và báo cho gia đình để kiểm tra.
Bằng phương pháp phát hiện này, nếu điều trị sớm trước 1 tháng, kết quả cho thấy các trẻ đều có phát triển tâm thần vận động bình thường.
Tuy nhiên, cần nhận biết các dấu hiệu lâm sàng vì phương pháp phát hiện thường quy chưa được thực hiện ở tất cả các nước trên thế giới, trong đó có Việt Nam và phương pháp này có thể âm tính giả do kỹ thuật, hoặc do các bất thường sinh học chỉ xuất hiện muộn, và không tìm thấy trong những tuần đầu.
Điều trị
Cần điều trị càng sớm càng tốt (3 tuần đầu của đời sống)
L-Thyroxine: dạng giọt (1 giọt L-T4 = 5 µg), dạng viên (Levothyrox: viên 25, 50, 75, 100, 125, 150, 175 và 200 µg).
Theo American Academy of Pediatrics (AAP) và The European Society for
Paediatric Endocrinology (ESPE), cần bắt đầu liều cao: 10-15 µg / kg / 24giờ (liều duy nhất trong ngày) sao cho nồng độ T4 >10 mcg/dL (>129 nmol/L) hoặc free T4 (fT4) cao hơn phân nửa trị số bình thường của giới hạn dưới so với tuổi, càng nhanh càng tốt.
Trong năm đầu, cần giữ T4 từ 10 – 16 mcg/dL (130 – 206 nmol/L).
Tương tự với free T4: thí dụ với phương pháp Assay cho trị số bình thường của free T4 trong giới hạn 0.8 – 2.3 ng/dL, mục tiêu của điều trị nhằm giữ free T4 trong khoảng 1.4 – 2.3 ng/dL (18 – 30 pmol/L).
Nồng độ TSH cần được điều chỉnh
Tuy nhiên, nếu nồng độ T4 hoặc free T4 theo tuổi quá cao, đặc biệt là T4 > 16 mcg/dL (206 nmol/L) hoặc free T4 > 2.4 ng/dL (30.5 pmol/L), thì sẽ ảnh hưởng đến sự phát triển của não, đóng khớp sọ sớm và làm thay đổi tính tình.
Thông thường liều L-T4 như sau:
Sơ sinh: 10-15 µg / kg / 24giờ
1-3 tháng: 8 µg / kg / 24giờ
3- 12 tháng: 5 – 6 µg / kg / 24giờ . Trẻ lớn: 3 – 4 µg / kg / 24giờ.
Tránh dùng Thyroxine cùng lúc với đậu nành, sắt, calcium do các chất này vận chuyển T4 và ức chế sự hấp thu T4.
Theo dõi và tái khám
Theo dõi về mặt lâm sàng: theo dõi nhịp tim, phát triển thể chất (cân nặng, chiều cao) và phát triển tâm thần vận động.
Theo dõi về mặt sinh học: T4 hoặc Free T4, TSH.
Lượng TSH tăng cao cho biết là liều thuốc điều trị chưa đủ, và ngược lại TSH thấp dưới mức bình thường cho biết là quá liều.
Theo The American Academy of Pediatrics, cần định lượng T4 hoặc free T4, TSH:
2 tuần sau điều trị L-T4 và mỗi 2 tuần cho đến khi TSH trở về bình thường.
mỗi 1-3 tháng trong năm đầu
2- 4 tháng trong năm thứ 1- 3 tuổi
6- 12 tháng trong các năm sau cho đến khi hết tăng trưởng
mỗi 2 tuần sau khi thay đổi liều và thường xuyên hơn tùy kết quả và sự hợp tác uống thuốc của bệnh nhân.
Tiên lượng
Tùy thuộc lúc phát hiện bệnh và việc điều trị sớm.
Nhiều nghiên cứu ghi nhận không có sự khác biệt với nhóm chứng, sau 30 năm theo dõi, của những trẻ SGBS được tầm soát trong thời kỳ sơ sinh về sự hòa nhập xã hội, cũng như về sự phát triển chiều cao và dậy thì.
Tóm tắt
Cần nhận biết, phát hiện và điều trị sớm trẻ mắc suy giáp bẩm sinh để bảo đảm sự phát triển thể chất và tâm thần bình thường cho trẻ.
Khi có kết quả tầm soát (thực hiện với giấy thấm) chắc chắn dương tính, cần bắt đầu điều trị ngay trong khi chờ kết quả xác định của phòng xét nghiệm.
Trong trường hợp kết quả tầm soát không rõ ràng, thì quyết định điều trị sẽ tùy thuộc vào kết quả xác định của phòng xét nghiệm.
Tiên lượng về phát triển thể chất và tâm thần tốt khi trẻ được điều trị sớm từ 2-6 tuần đầu sau sinh và được điều trị tốt trong 3 năm đầu. Tiên lượng xấu khi trẻ được chẩn đoán muộn và không nhận đủ liều L-T4.
Từ khóa:
Thyroxine ; TSH ; chậm phát triển tâm thần ; vàng da sơ sinh
tài liệu tham khảo
Kliegman RM et al (2011). “Hypothyroidism”. Nelson texbook of pediatrics. Elsevier, Philadelphia (PA),19th ed, pp.557-562
Bệnh viện Nhi Đồng 2 (2013). Phác đồ điều trị Nhi Khoa. Nhà Xuất Bản Y Học TP Hồ Chí Minh, xuất bản lần thứ 4, tr.671-676
Stephen LaFranchi. “Clinical features and detection of congenital hypothyroidism.” Available at: http://www.uptodate.com/contents/clinicalfeatures–and–detection–of–congenital–hypothyroidism May 31 2014
Stephen LaFranchi. “Treatment and prognosis of congenital hypothyroidism”. Available at: http://www.uptodate.com/contents/treatment–and–prognosis–ofcongenital–hypothyroidism May 31 2014
Bourrillon A (2011). Pédiatrie pour le praticien, 6ème édition. Elsevier Masson, Paris, pp. 298-300
Toublanc JE. ‘Pathologie thyroidienne de l’enfant’. P diatrie, EMC (Elsevier Masson SAS, Paris), 4-105-A-10, 2008.