Nguồn : TÀI LIỆU ĐÀO TẠO THỰC HÀNH LÂM SÀNG CHO ĐIỀU DƯỠNG VIÊN MỚI – NHÀ XUẤT BẢN Y HỌC HÀ NỘI – Bộ Y tế 2020
Giới thiệu
Thuốc là một dạng hoạt chất được sử dụng nhằm mục đích điều trị, phòng ngừa, nâng cao sức khỏe và chẩn đoán.
Dùng thuốc đường uống và dùng tại chỗ – còn gọi là dùng thuốc không xâm lấn:
là đưa thuốc vào cơ thể người bệnh không có sự can thiệp thủ thuật qua da hoặc xâm nhập vào các tổ chức của cơ thể.
Tiêm là một trong các biện pháp đưa thuốc, chất dinh dưỡng vào các tổ chức của cơ thể người bệnh có sự can thiệp bằng các thủ thuật, bao gồm tiêm trong da, tiêm dưới da, tiêm bắp, tiêm tĩnh mạch.
Để đảm bảo dùng thuốc cho người bệnh an toàn và hiệu quả, điều dưỡng viên phải hiểu biết đầy đủ về thuốc và cách sử dụng thuốc, phải nhận định đúng tình trạng người bệnh trước khi dùng thuốc. Ngoài mục đích đảm bảo hiệu quả và tránh nhầm lẫn khi dùng thuốc, điều dưỡng viên phải có kỹ năng và thái độ cần thiết để thực hiện dùng thuốc cho người bệnh. Trong và sau khi dùng thuốc, điều dưỡng viên cần chủ động phối hợp với đồng nghiệp để tư vấn, hướng dẫn người bệnh phát hiện các dấu hiệu bất thường để xử trí kịp thời. Khi dùng thuốc qua đường tiêm điều dưỡng viên phải đảm bảo các nguyên tắc vô khuẩn, kiểm soát nhiễm khuẩn để đảm bảo an toàn cho người bệnh, người được tiêm và cộng đồng.
Bài viết sẽ giới thiệu một số kỹ năng dùng thuốc cho người bệnh như:
Cho người bệnh uống thuốc
Tiêm dưới da
Tiêm bắp
Tiêm tĩnh mạch
Kỹ năng cho người bệnh uống thuốc
Nguyên tắc
Tuân thủ nguyên tắc 5 đúng khi cho người bệnh dùng thuốc:
Đúng người bệnh
Đúng thuốc
Đúng liều
Đúng đường dùng
Đúng thời gian dùng thuốc
Các dạng thuốc dùng qua đường tiêu hóa
Thuốc viên
Thuốc bột
Dung dịch thuốc
Áp dụng
Cho người bệnh có thể uống được, thuốc không bị dịch tiêu hóa phá hủy.
Không áp dụng
Người bệnh rối loạn thần kinh cơ
Nôn liên tục
Chít hẹp thực quản
Người bệnh mất khả năng nuốt, hôn mê
Người bệnh đang hút dịch dạ dày
Những điểm cần lưu ý khi dùng thuốc qua đường tiêu hóa
Không đưa thuốc cho người bệnh nếu người bệnh có những băn khoăn, lo lắng về việc dùng thuốc. Người điều dưỡng phải giải thích để người bệnh hiểu, an tâm, đưa thuốc và chứng kiến người bệnh dùng thuốc tận miệng.
Không được uống các loại thuốc cùng một lúc với nhau (phòng ngừa tương tác thuốc).
Thuốc có tính acid làm hại men răng, trước khi cho uống cần phải pha loãng và cho uống qua ống hút.
Sau khi cho người bệnh dùng thuốc dầu, nên cho uống thêm nước cam hoặc nước chanh để đỡ cảm giác buồn nôn.
Khi cho người bệnh uống aspirin phải cho uống lúc no, không uống chung với các loại thuốc có tính chất kiềm.
Các loại thuốc sulfamid, nên cho người bệnh uống nhiều nước để tránh thuốc lắng đọng ở thận.
Khi dùng thuốc cho trẻ em, điều dưỡng không nên pha thuốc vào sữa, dịch nuôi dưỡng vì liều dùng dễ bị thiếu do trẻ không uống/không ăn hết.
Không nên pha thuốc loại đắng, mùi vị khó uống với nhiều nước, nếu mùi vị một số thuốc khi uống làm cho người bệnh buồn nôn nên cho ngậm đá sau khi uống vài phút.
Thuốc lợi tiểu phải uống trước khi ngủ 15 giờ.
Nước dùng để uống tốt nhất là nước ấm.
Điều dưỡng cần theo dõi dấu hiệu sinh tồn trước và sau khi cho người bệnh dùng những loại thuốc làm ảnh hưởng đến tuần hoàn, hô hấp.
Không cho người bệnh dùng thuốc khi người bệnh có chống chỉ định dùng thuốc hoặc nếu nghi ngờ về khả năng an toàn của người bệnh khi dùng thuốc.
Nếu người bệnh đang sử dụng thuốc đông y, thuốc nam phải báo lại cho bác sỹ biết để tránh tương tác thuốc.
Trong trường hợp người bệnh đang đặt sonde dạ dày thì phải nghiền thuốc pha với nước để bơm qua sonde (không pha trộn các loại thuốc với nhau khi không có y lệnh)
Tai biến khi dùng thuốc qua đường tiêu hoá và cách phòng tránh.
Dị ứng thuốc: phải hỏi kỹ về tiền sử dị ứng thuốc, thực hiện 5 đúng. Nếu sau khi dùng thuốc thấy có các dấu hiệu bất thường như nổi mẩn, ngứa, buồn nôn, nôn, khó thở, tức ngực… phải dừng thuốc ngay và xử trí theo hướng dẫn xử trí phản vệ (thông tư 51 – BYT về xử trí phản vệ).
Xuất huyết dạ dày: khi uống các loại thuốc chống viêm kháng steroid, aspirin… phải uống thuốc bảo vệ niêm mạc dạ dày trước, uống thuốc sau khi ăn. Nếu người bệnh có các biểu hiện bất thường như nôn ra máu, đi ngoài phân đen, đau bụng… phải dừng thuốc ngay và báo với bác sĩ để xử trí kịp thời.
Ngộ độc thuốc: thuốc tim mạch có thể gây ngộ độc, nên trước khi uống phải đếm nhịp tim, đo huyết áp… nếu thấy không bình thường phải tạm dừng thuốc, báo bác sĩ để xử trí kịp thời.
Quy trình thực hành kỹ thuật cho người bệnh uống thuốc
|
TT |
Các bước thực hiện |
Lý do |
|
1 |
Nhận định, chuẩn bị người bệnh: Đối chiếu đúng người bệnh Động viên và giải thích để người bệnh yên tâm dùng thuốc. Hướng dẫn/giúp người bệnh ở tư thế thích hợp: ngồi hoặc nằm đầu cao. |
Thuận tiện cho uống thuốc, tránh sặc thuốc. |
|
2 |
Chuẩn bị thuốc theo y lệnh, kiểm tra (5 đúng), đặt vào khay. |
Tránh sai sót khi dùng thuốc |
|
Thuốc viên: dùng nắp lọ hoặc khay để đếm thuốc |
|
|
|
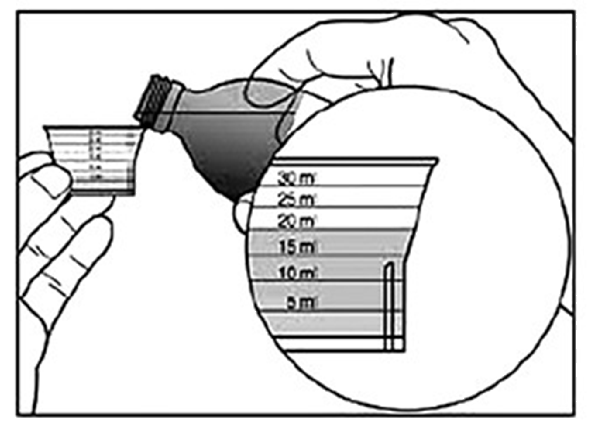
Thuốc nước: Chứa trong chai: lắc đều chai thuốc, dùng dụng cụ đo lường phù hợp (cốc/ly có vạch ml, hoặc bơm tiêm) để đo lượng thuốc theo chỉ định. Thuốc nước với số lượng ít (nhỏ giọt): cho một ít nước vào ly, để thẳng ống đếm giọt và nhỏ đúng số giọt theo y lệnh. |
Đảm bảo dùng thuốc đúng liều Ly uống thuốc có vạch ml |
|
|
Thuốc bột: Thuốc bột đựng trong gói: chia đều từng phần rồi gói riêng từng phần. Thuốc bột pha lẫn dịch: lắc đều chai thuốc, dùng dụng cụ đo lường phù hợp để đo được lượng thuốc theo chỉ định. |
|
|
|
3 |
Đưa khay thuốc đến phòng bệnh |
|
|
4 |
Cho người bệnh uống thuốc |
|
|
|
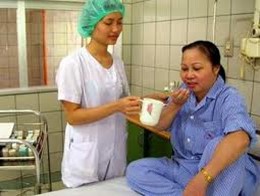
Uống thuốc viên: Viên nén, viên nang: đưa cho người bệnh tự cầm và cho thuốc vào miệng. Nên cho người bệnh uống từng viên thuốc, kiểm tra trong miệng không còn thuốc mới uống viên tiếp theo. |
Đảm bảo chắc chắn NB đã uống thuốc đủ liều. Cho người bệnh uống thuốc viên |
|
|
Viên sủi: cho viên thuốc vào ly nước, chờ sủi hết bọt, đưa người bệnh uống |
|
|
|
Thuốc dạng nước, dung dịch hay nhũ tương: đưa cốc đựng thuốc để người bệnh tự uống. |
|
|
|
Thuốc dạng bột: Khuấy đều thuốc với nước ấm Đưa cho NB uống, uống thêm một ít nước chín sau khi uống xong thuốc |
|
|
|
Thuốc ngậm dưới lưỡi: Đặt thuốc vào dưới lưỡi người bệnh Hướng dẫn người bệnh ngậm đến khi thuốc tan hoàn toàn |
Thuốc hấp thu qua niêm mạc dưới lưỡi |
|
|
Thuốc dạng nhai Đặt thuốc giữa hai răng, hướng dẫn người bệnh nhai nhuyễn viên thuốc. Uống thêm nước sau khi nhai |
Thuốc cần có nước bọt để dễ hấp thu |
|
5 |
Theo dõi đến khi người bệnh uống thuốc xong: Kiểm tra số lượng thuốc đã uống Yêu cầu người bệnh há miệng để kiểm tra Dặn dò người bệnh nếu thấy cảm giác bất thường báo ngay với điều dưỡng. |
Đảm bảo thuốc đã được uống đủ liều, người bệnh đã nuốt thuốc vào dạ dày Kiểm tra người bệnh uống xong thuốc |
|
6 |
Thu dọn dụng cụ, rửa tay |
|
|
7 |
Ghi hồ sơ (phiếu chăm sóc): ngày giờ dùng thuốc, tên thuốc, liều, đường dùng, phản ứng của người bệnh (nếu có). |
|
Bảng kiểm kỹ thuật cho người bệnh uống thuốc
|
TT |
Nội dung |
Mức độ |
||
|
Đạt |
Không đạt |
Ghi chú |
||
|
1 |
Nhận định, chuẩn bị người bệnh |
|
|
|
|
2 |
Chuẩn bị dụng cụ, thuốc theo y lệnh, thực hiện 5 đúng (tuỳ theo loại thuốc mà chuẩn bị phù hợp). |
|
|
|
|
3 |
Đưa khay thuốc đến phòng người bệnh |
|
|
|
|
4 |
Cho người bệnh uống thuốc |
|
|
|
|
5 |
Theo dõi đến khi người bệnh uống thuốc xong; Dặn dò người bệnh. |
|
|
|
|
6 |
Thu dọn dụng cụ, rửa tay |
|
|
|
|
7 |
Ghi hồ sơ |
|
|
|
Kỹ thuật tiêm dưới da
Tiêm dưới da là sử dụng bơm kim tiêm để đưa thuốc vào mô liên kết dưới da.
Áp dụng
Với một số thuốc mong muốn thấm dần (từ từ) vào cơ thể để phát huy tác dụng: Insulin.
Không áp dụng:
Những thuốc gây hoại tử mô
Vị trí:
Tiêm vào mô liên kết lỏng lẻo dưới da. Thường chọn những vị trí:
1/3 giữa mặt trước ngoài cánh tay
Hai bên bả vai
Xung quanh rốn, cách rốn 5cm
1/3 giữa mặt trước, ngoài đùi
Tai biến
Tai biến do vô khuẩn không tốt
Gây áp xe (abscess) tại chỗ tiêm
Phát hiện: Chỗ tiêm tấy đỏ, sưng nóng, toàn thân có thể sốt hoặc không.
Xử trí: Chườm nóng, dùng kháng sinh trong trường hợp thuốc tiêm không phải là thuốc kháng sinh (giai đoạn viêm tấy); Chích áp xe nếu áp xe đã hóa mủ rõ.
Lây các bệnh truyền nhiễm như viêm gan vius, HIV…
Do vô khuẩn không tốt, mầm bệnh từ người mắc bệnh truyền sang người không bị bệnh.
Xử trí: điều trị bệnh truyền nhiễm.
Tai biến do quá trình tiêm
Gãy kim, quằn kim do người bệnh giãy dụa hoặc do tiêm không đúng kỹ thuật
Đề phòng: Không tiêm ngập đốc kim, để đề phòng nếu kim gãy có thể rút ra được.
Sốc do bơm thuốc quá nhanh hoặc người bệnh quá sợ hãi và đau không chịu được.
Đề phòng: Thực hiện nguyên tắc khi tiêm 2 nhanh 1 chậm, trước khi tiêm thuốc phải giải thích cho người bệnh nhân yên tâm, tránh sợ hãi lo lắng.
Các tai biến do thuốc
Người bệnh đau, áp xe vô khuẩn: do thuốc hấp thu rất chậm.
Phát hiện: chỗ tiêm sưng nóng đỏ.
Xử trí: chườm nóng, chích áp xe nếu cần thiết.
Có thể gây mảng mục ở trẻ em như tiêm insulin, muối quinin, các chất dầu, các hormon.
Dị ứng thuốc và phản vệ:
Phát hiện: Dị ứng, khó thở, mạch nhanh, huyết áp hạ, vã mồ hôi, chân tay lạnh…
Phòng: Hỏi kỹ tiền sử trước khi dùng thuốc
Xử trí: Khẩn trương phối hợp cấp cứu phản vệ.
Quy trình thực hành kỹ thuật tiêm dưới da
Nhận định
Nhận định đúng người bệnh: đối chiếu với y lệnh
Nhận định toàn trạng người bệnh, dấu hiệu sinh tồn Tiền sử dùng thuốc và dị ứng thuốc của người bệnh
Nhận định vị trí tiêm
Nhận định thái độ, kiến thức của người bệnh/gia đình NB khi sử dụng thuốc
Dụng cụ và thuốc
Thuốc tiêm theo chỉ định
Dụng cụ vô khuẩn: Bơm tiêm và kim tiêm phù hợp: bơm tiêm 1 -3 ml; kim tiêm, Kim lấy thuốc; Cồn sát khuẩn: cồn 70; Bông/gạc sát khuẩn; Panh không mấu và ống trụ cắm panh.
Các dụng cụ khác: Panh có mấu và khay sạch; Hộp thuốc cấp cứu Phản vệ; Dung dịch sát khuẩn tay nhanh; Bảng ghi các thuốc sau khi sử dụng và máy tính (nếu có).
Hộp an toàn/kháng thủng để đựng vật sắc nhọn; Các loại túi/dụng cụ đựng rác thải theo quy định.
Các bước thực hiện quy trình tiêm dưới da
|
TT |
Các bước thực hiện |
Lý do |
|
1 |
Điều dưỡng: trang phục, đeo khẩu trang, rửa tay/ sát khuẩn tay nhanh |
|
|
2 |
Thực hiện 5 đúng |
Đảm bảo chính xác thuốc dùng đúng NB, |
|
3 |
Kiểm tra và sắp xếp dụng cụ. |
|
|
4 |
Giải thích, động viên người bệnh Hướng dẫn người bệnh ở tư thế thoải. |
NB yên tâm, giảm lo lắng, hợp tác |
|
5 |
Kiểm tra lại thuốc, sát khuẩn ống/lọ thuốc, dùng gạc vô khuẩn bẻ ống thuốc. |
|
|
6 |
Xé vỏ bao bơm tiêm và thay kim lấy thuốc |
|
|
7 |
Lấy thuốc vào bơm tiêm, thay kim tiêm, đặt bơm tiêm đã lấy thuốc vào khay vô khuẩn /hoặc bao vừa mới đựng bơm tiêm. |
|
|
8 |
Bộc lộ vùng tiêm, chọn vị trí tiêm, kiểm tra bề mặt da tại vị trí tiêm xem có bị thâm tím, nhiễm trùng, hay phù nề không? Không chọn vùng tiêm bị thâm tím hay có dấu hiệu nhiễm trùng. |
Vị trí tiêm có bất thường, không đúng sẽ gây trở ngại cho hấp thu thuốc. Lặp lại vị trí tiêm sẽ làm sơ cứng các tế bào mỡ (làm tăng sinh các tế bào mỡ). |
|
9 |
Sát khuẩn vị trí tiêm: dùng bông/gạc vô khuẩn, thấm dd sát khuẩn, sát khuẩn rộng đường kính > 10 cm (sát khuẩn 2 lần). |
Làm sạch vi sinh vật |
|
10 |
Cầm bơm tiêm để thẳng đứng, đuổi khí |
|
|
11* |
Đâm kim nhanh và chắc chắn góc độ từ 30 đến 450 so với mặt da, hoặc đâm thẳng góc 900 với đáy da véo (nếu véo da), thả tay sau khi véo da. Lưu ý khi sử dụng bút tiêm hoặc tiêm heparin, tiếp tục véo da trong khi tiêm thuốc. |
Đâm kim nhanh và dứt khoát sẽ giảm cảm giác cho người bệnh. Góc độ tiêm đúng phòng tai biến tiêm vào bắp thịt/ cơ. |
|
12 |
Rút nòng bơm tiêm, nếu không thấy máu ra, Bơm thuốc thật chậm từ 30 giây trở lên (Zaybak và Khorshid, 2006). Quan sát sắc mặt người bệnh khi bơm thuốc. |
Rút thử để chắc chắn kim tiêm không đâm vào mạch máu. Tiêm thuốc chậm giảm cảm giác đau cho người bệnh, để thuốc ngấm dần vào tổ chức dưới. |
|
13 |
Căng da, rút kim nhanh, Cô lập bơm kim tiêm vào hộp an toàn |
An toàn cho người tiêm và người bệnh |
|
14 |
Sát khuẩn lại vị trí tiêm. Đè bông khô vô khuẩn lên vị trí tiêm 30 giây nếu chảy máu. |
|
|
15 |
Hướng dẫn người bệnh ở tư thế thoải mái; Ở cạnh người bệnh trong vài phút, và quan sát xem có dấu hiệu bất thường của triệu chứng dị ứng thuốc? |
|
|
16 |
Thu dọn dụng cụ, rửa tay |
|
|
17 |
Ghi hồ sơ (phiếu CS): ngày giờ tiêm thuốc, tên thuốc, liều, đường dùng, phản ứng của người bệnh và chăm sóc (nếu có). |
|
Bảng kiểm kỹ thuật tiêm dưới da
|
TT |
Nội dung |
Mức độ |
||
|
Đạt |
Không đạt |
Ghi chú |
||
|
1 |
Điều dưỡng: trang phục, đeo khẩu trang, rửa tay/SK |
|
|
|
|
2 |
Thực hiện 5 đúng |
|
|
|
|
3 |
Kiểm tra và sắp xếp dụng cụ. |
|
|
|
|
4 |
Giải thích, động viên người bệnh Hướng dẫn người bệnh ở tư thế thoải. |
|
|
|
|
5 |
Kiểm tra lại thuốc, sát khuẩn ống thuốc, bẻ ống thuốc |
|
|
|
|
6 |
Xé vỏ bao bơm tiêm và thay kim lấy thuốc |
|
|
|
|
7 |
Lấy thuốc vào bơm tiêm, thay kim tiêm, |
|
|
|
|
8 |
Chọn vị trí tiêm 1/3 giữa mặt trước ngoài cánh tay Hai bên bả vai Xung quanh rốn, cách rốn 5cm – 1/3 giữa mặt trước, ngoài đùi. |
|
|
|
|
9 |
Sát khuẩn vị trí tiêm |
|
|
|
|
10 |
Đuổi khí trong bơm tiêm |
|
|
|
|
11 |
Tiêm thuốc: Đâm kim nhanh góc độ 30 – 450 hoặc 900 (nếu véo da). Rút nòng bơm tiêm xem có máu không Bơm thuốc chậm, quan sát NB khi bơm thuốc |
|
|
|
|
12 |
Căng da, rút kim nhanh |
|
|
|
|
13 |
Sát khuẩn lại vị trí tiêm |
|
|
|
|
14 |
Giúp người bệnh về tư thế thoải mái Theo dõi người bệnh sau tiêm |
|
|
|
|
15 |
Thu dọn dụng cụ, rửa tay |
|
|
|
|
16 |
Ghi hồ sơ |
|
|
|
Kỹ thuật tiêm bắp
Tiêm bắp là đưa thuốc vào khối cơ bắp (phần thân của cơ). Cơ bắp có nhiều mạch máu đến nuôi dưỡng giúp cho thuốc hấp thu nhanh hơn tiêm dưới da.
Áp dụng:
Để tiêm nhiều loại thuốc; Thuốc dạng dầu, thuốc dạng sữa; Thuốc chậm tan: Kháng sinh, keo, hormon…
Không áp dụng
Thuốc gây hoại tử tổ chức: Calci clorid
Vị trí tiêm bắp
Cánh tay: 1/3 trên trước ngoài cánh tay (cơ Delta), 1/3 giữa mặt ngoài cánh tay (cơ tam đầu cánh tay).
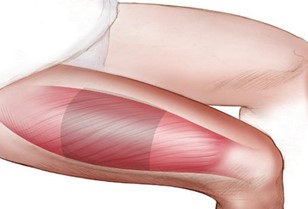
Vùng đùi: 1/3 giữa mặt trước ngoài đùi (cơ rộng ngoài đùi hoặc cơ thẳng đùi).
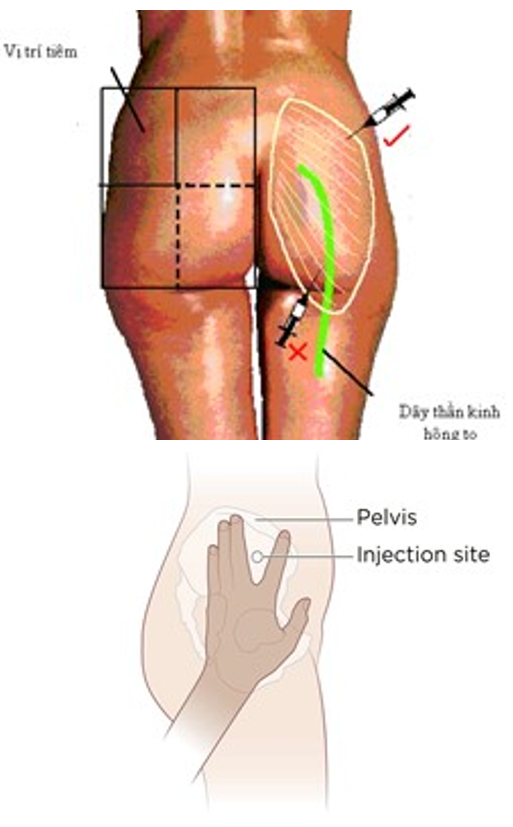
Vùng mông: 1/4 trên ngoài mông, hoặc 1/3 trên ngoài đường nối từ gai chậu trước trên với mỏm xương cụt (cơ mông lớn).
Tai biến
Gãy kim, quằn kim: do người bệnh giãy dụa hoặc tiêm không đúng kỹ thuật.
Đề phòng: giữ người bệnh nhân tốt, không tiêm ngập đốc kim.
Đâm phải dây thần kinh hông to: do tiêm sai vị trí, góc độ đâm kim không đúng.
Đề phòng: xác định vị trí tiêm đúng.
Tắc mạch: Do thuốc dạng dầu hoặc nhũ tương vào mạch máu.
Đề phòng: khi tiêm bao giờ cũng phải hút thử bơm tiêm xem có máu tràn vào hay không? Nếu không có máu vào bơm tiêm mới được bơm thuốc.
Áp xe nhiễm khuẩn: do không bảo đảm nguyên tắc vô khuẩn.
Áp xe vô khuẩn do thuốc không tan như tiêm quinin, hydrocortison và những thuốc dầu khó tan gây áp xe tại chỗ.
Phát hiện: Chỗ tiêm sưng nóng đỏ đau.
Xử trí: Chườm nóng, chích áp xe nếu cần.
Gây mảng mục: do tiêm những chất gây hoại tử mô
Phát hiện: Chỗ tiêm nóng, đỏ, đau, lúc đầu cứng sau mềm giống áp xe.
Xử trí: Khi phát hiện sớm tiêm phong bế novocain. Lúc đầu chườm nóng. Lúc hoại tử: băng mỏng, có thể phải chích nếu ổ hoại tử lớn.
Nhiễm khuẩn lây:
Viêm gan vius do vô khuẩn kim không tốt, kim tiêm từ người có viêm gan vius sang người lành sẽ bị mắc bệnh. Phát hiện: sau khi tiêm từ 4-6 tháng, bệnh nhân có biểu hiện mệt mỏi, chán ăn, vàng da, vàng mắt, nước tiểu sẫm màu…
Nhiễm HIV, ký sinh trùng sốt rét. Xử trí: điều trị bệnh lây
Dị ứng, Phản vệ: do phản ứng của cơ thể đối với thuốc.
Phát hiện: Dấu hiệu mày đay, mạch nhanh, huyết áp hạ, vã mồ hôi, chân tay lạnh…
Phòng: Hỏi kỹ tiền sử trước khi dùng thuốc
Xử trí: Khẩn trương phối hợp cấp cứu phản vệ.
Quy trình thực hành kỹ thuật tiêm bắp
Nhận định
Nhận định đúng người bệnh: đối chiếu người bệnh với y lệnh
Nhận định toàn trạng người bệnh, dấu hiệu sinh tồn
Tiền sử dùng thuốc và dị ứng thuốc của người bệnh
Nhận định vị trí tiêm
Thái độ, kiến thức của người bệnh/gia đình người bệnh khi sử dụng thuốc
Dụng cụ và thuốc
Thuốc tiêm: chuẩn bị thuốc theo chỉ định,
Dụng cụ vô khuẩn: Bơm tiêm, kim tiêm phù hợp: Người lớn: 2 – 5 ml; Sơ sinh và trẻ nhỏ: 0.5 – 1ml; Kim lấy thuốc; Cồn sát khuẩn, bông/gạc sát khuẩn. Panh không mấu và ống trụ cắm panh
Các dụng cụ khác: Panh có mấu và khay sạch; Hộp thuốc cấp cứu Phản vệ, Dung dịch sát khuẩn tay nhanh, Bảng ghi thuốc sau khi sử dụng và máy tính (nếu có)
Hộp an toàn/kháng thủng để đựng vật sắc nhọn Các loại túi/dụng cụ đựng rác thải
Các bước thực hiện tiêm bắp
|
TT |
Các bước thực hiện |
Lý do |
|
1 |
Điều dưỡng: trang phục, đeo khẩu trang, rửa tay |
|
|
2 |
Thực hiện 5 đúng |
Đảm bảo chính xác thuốc dùng đúng NB. |
|
3 |
Kiểm tra dụng cụ đảm bảo đủ |
|
|
4 |
Giải thích, động viên người bệnh |
Người bệnh yên tâm, hợp tác |
|
5 |
Kiểm tra lại thuốc, sát khuẩn ống/lọ thuốc, dùng gạc vô khuẩn bẻ ống thuốc |
|
|
6 |
Xé vỏ bao bơm tiêm và thay kim lấy thuốc |
|
|
7 |
Lấy thuốc vào bơm tiêm, thay kim tiêm, đặt bơm tiêm đã lấy thuốc vào khay vô khuẩn/hoặc bao vừa mới đựng bơm tiêm. |
|
|
8 |
Hướng dẫn tư thế thích hợp cho người bệnh (tuỳ theo vị trí tiêm bắp) Tiêm cánh tay, đùi: NB Ngồi hoặc nằm Tiêm mông: NB nằm sấp |
|
|
9 |
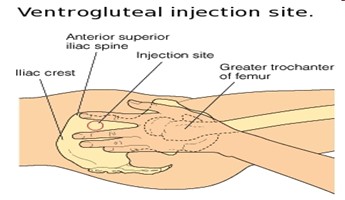
Xác định vị trí tiêm; Kiểm tra bề mặt da tại vị trí tiêm xem có bị thâm tím, nhiễm trùng hay phù nề không? Vị trí tiêm tay: có 2 vị trí tiêm Giữa cơ Delta – cách mỏm vai 3 – 5cm (1/3 trên đường nối từ mỏm vai đến mỏm khuỷu hoặc lồi cầu ngoài). Hoặc 1/3 giữa mặt ngoài cánh tay. Vị trí tiêm mông: Có 3 cách xác định Đặt gốc bàn tay lên đốt chuyển của xương chậu, cổ tay vuông góc với xương đùi. Sử dụng bàn tay phải cho mông bên trái và ngược lại. Đặt ngón tay cái hướng tới háng của người bệnh, ngón tay trỏ, ngón tay giữa và mào chậu tạo thành hình tam giác. Vị trí tiêm là ở giữa của tam giác đó. Hoặc kẻ đường thẳng nối từ gai chậu trước trên đến mỏm xương cụt, chia làm ba phần bằng nhau, tiêm vào điểm 1/3 ngoài. (điểm 1/3 là điểm tiêm tốt nhất) |
Tránh tiêm vào vùng da bị tổn thương Tiêm vào đúng vị trí giải phẫu phòng ngừa nguy cơ tổn thương thần kinh và mạch máu.
|
|
|
Hoặc chia 1 bên mông thành 4 phần bằng nhau, tiêm vào 1/4 trên ngoài Vị trí tiêm đùi: 1/3 giữa, mặt trước ngoài của đùi trên đường nối từ gai chậu trước trên đến bờ ngoài xương bánh chè. Hình 1. Xác định vị trí tiêm đùi |
Hình 2. Xác định vị trí tiêm mông |
|
10 |
Sát khuẩn vị trí tiêm: dùng bông/gạc vô khuẩn, thấm cồn. Đặt bông/gạc vào giữa vị trí tiêm và sát khuẩn rộng ra với đường kính > 10cm, sát khuẩn sạch – 2 lần. |
Loại bỏ vi sinh vật |
|
11 |
Đuổi khí: Cầm bơm tiêm (đã lấy thuốc) để bơm tiêm thẳng đứng, kéo nhẹ pittong và đẩy hết khí ra ngoài |
Ngừa tai biến do khí, |
|
12 |
Hướng dẫn người bệnh thả lỏng người, thả lỏng vùng cơ tiêm. |
Tác dụng làm người bệnh đỡ đau, đỡ chảy máu. |
|
13* |
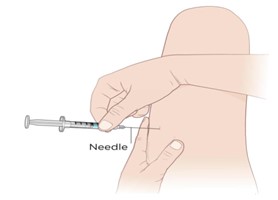
Đâm kim vào mô cơ: Một tay căng da, một tay cầm bơm tiêm, đâm kim một góc 60 – 900 so với mặt da, ngập sâu 2/3 thân kim. |
Hình 3. Đâm kim tiêm bắp |
|
14 |
Bơm thuốc: Kéo nhẹ pittong trong 5 – 10 giây. Nếu không thấy máu trào vào bơm tiêm, tiêm thuốc từ từ với tốc độ khoảng 1ml/10 giây. Quan sát sắc mặt người bệnh |
Có máu vào bơm tiêm cho thấy có thể đầu kim tiêm nằm trong tĩnh mạch. Tiêm chậm giúp giảm đau và giảm tổn thương mô. |
|
15 |
Căng da, rút kim, ấn nhẹ nhàng bông/ gạc khô (vô khuẩn) lên chỗ tiêm, sát khuẩn. Cô lập bơm kim tiêm vào hộp an toàn. |
Tránh chảy máu nơi tiêm. An toàn cho người đi tiêm và người được tiêm. |
|
16 |
Đặt người bệnh về tư thế thoải mái Theo dõi: Ở cạnh người bệnh trong vài phút, quan sát xem có dấu hiệu bất thường của triệu chứng dị ứng thuốc? Hướng dẫn người bệnh nếu thấy dấu hiệu bất thường báo ngay với điều dưỡng. |
Phát hiện kịp thời các dấu hiệu của dị ứng thuốc. |
|
17 |
Thu dọn dụng cụ. Rửa tay |
|
|
18 |
Ghi hồ sơ (phiếu CS): ngày giờ tiêm thuốc, tên thuốc, liều, đường dùng, phản ứng của người bệnh và xử trí (nếu có). |
|
Ghi chú: Bước 13* nếu thực hiện không đúng, sẽ không đạt yêu cầu của kỹ thuật tiêm bắp.
Bảng kiểm kỹ thuật tiêm bắp
|
TT |
Nội dung |
Mức độ |
||
|
Đạt |
Không đạt |
Ghi chú |
||
|
1 |
Điều dưỡng: trang phục, rửa tay |
|
|
|
|
2 |
Thực hiện 5 đúng |
|
|
|
|
3 |
Kiểm tra dụng cụ đảm bảo đủ |
|
|
|
|
4 |
Giải thích, động viên người bệnh |
|
|
|
|
5 |
Kiểm tra lại thuốc, sát khuẩn, bẻ ống/ lọ thuốc |
|
|
|
|
6 |
Xé vỏ bao bơm tiêm và thay kim lấy thuốc |
|
|
|
|
7 |
Lấy thuốc vào bơm tiêm, thay kim tiêm |
|
|
|
|
8 |
Hướng dẫn tư thế thích hợp cho người bệnh (tuỳ theo vị trí tiêm bắp) |
|
|
|
|
9 |
Xác định vị trí tiêm; Kiểm tra bề mặt da tại vị trí tiêm xem có bị thâm tím, nhiễm trùng, phù nề? Vị trí tiêm tay: có 2 vị trí tiêm Vị trí tiêm mông: Có 3 cách xác định Vị trí tiêm đùi: 1/3 giữa, mặt trước ngoài |
|
|
|
|
10 |
Sát khuẩn vị trí tiêm: rộng đường kính > 10cm, – 2 lần. |
|
|
|
|
11 |
Đuổi khí: |
|
|
|
|
12 |
Hướng dẫn người bệnh thả lỏng người, |
|
|
|
|
13 |
Đâm kim vào mô cơ: đâm kim một góc 60 – 900 so với mặt da, ngập sâu 2/3 thân kim. |
|
|
|
|
14 |
Bơm thuốc: từ từ với tốc độ 1ml /10 giây. – Quan sát sắc mặt người bệnh |
|
|
|
|
15 |
Căng da, rút kim, sát khuẩn Cô lập bơm kim tiêm vào hộp an toàn. |
|
|
|
|
16 |
Giúp người bệnh về tư thế thoải mái Theo dõi người bệnh sau tiêm Hướng dẫn người bệnh tự theo dõi |
|
|
|
|
17 |
Thu dọn dụng cụ, rửa tay |
|
|
|
|
18 |
Ghi hồ sơ |
|
|
|
Kỹ thuật tiêm tĩnh mạch
Tiêm tĩnh mạch là đưa một lượng thuốc dạng dung dịch vào cơ thể bằng đường tĩnh mạch. Thuốc đưa vào tĩnh mạch thường được tiêm chậm hoặc truyền dưới dạng nhỏ giọt.
Áp dụng
Thuốc tác dụng nhanh, thuốc có tác dụng toàn thân: thuốc gây tê, gây mê, …
Thuốc ăn mòn các mô gây đau, gây mảng mục nếu tiêm vào dưới da hoặc bắp thịt: calciclorid…
Dung dịch cần dùng số lượng nhiều: đẳng trương, ưu trương…
Không áp dụng
Thuốc gây kích thích mạnh trên hệ tim mạch: Andrenalin (chỉ tiêm TM trong trường hợp cấp cứu dị ứng khi không bắt được mạch, huyết áp tụt…).
Thuốc dầu: Testosteron…
Vị trí tiêm
Tiêm tĩnh mạch thường tiêm ở những tĩnh mạch nông, nổi, to, rõ và ít di động.
Một số tĩnh mạch thường tiêm: tĩnh mạch hình chữ M ở nếp gấp khuỷu tay, tĩnh mạch mu bàn tay và tĩnh mạch ở đầu (đối với sơ sinh và trẻ nhỏ).
Tai biến
Tắc kim: Khi đâm trúng vào tĩnh mạch, máu trào vào bơm tiêm nhưng đông lại ngay ở đầu mũi kim gây tắc kim, không bơm thuốc được vào. Xử trí: rút kim ra, thay kim khác và tiêm lại.
Phồng nơi tiêm: Khi đâm kim vào trúng tĩnh mạch, máu trào vào bơm tiêm nhưng do cố định không tốt, để kim chệch ra ngoài tĩnh mạch (xuyên mạch) hoặc bị vỡ tĩnh mạch. Xử trí: điều chỉnh lại mũi kim, nếu không được phải rút kim ra tiêm lại. Khi tiêm xong dặn người bệnh chườm nóng để chỗ máu tụ hoặc thuốc tan nhanh.
Người bệnh bị sốc (shock) hoặc bị ngất: Có thể vì quá sợ hãi hoặc do bị phản ứng thuốc, do bơm thuốc quá nhanh hoặc đâm kim nhiều lần không trúng tĩnh mạch. Xử trí: ngừng tiêm, báo bác sĩ xử trí.
Tắc mạch: Do để khí lọt vào lòng mạch trong khi tiêm. Nếu lượng thuốc nhiều, bơm bé thì phải tiêm làm nhiều lần, tuyệt đối không để nguyên kim tiêm ở trong tĩnh mạch và tháo bơm tiêm ra hút thuốc mới rồi lắp vào kim đã có sẵn trong tĩnh mạch để tiếp tục bơm thuốc, làm như vậy rất nguy hiểm, không khí dễ lọt vào gây tắc mạch hoặc do không đuổi hết bọt khí khi tiêm cho bệnh nhân.
Dấu hiệu: Mặt bệnh nhân tái, ho sặc sụa, khó thở hoặc ngừng thở đột ngột Xử trí: cho bệnh nhân nằm đầu dốc ngay, thở oxy và báo bác sỹ phối hợp xử trí.
Tiêm nhầm vào động mạch
Dấu hiệu: bệnh nhân kêu đau, nóng ở bàn chân
Xử trí: phải ngừng tiêm và rút kim ra
Gây hoại tử: Nếu tiêm chệch ra ngoài những thuốc chống chỉ định của tiêm dưới da và tiêm bắp thịt như calciclorua.
Dấu hiệu: chỗ tiêm nóng, đỏ, đau, lúc đầu cứng sau mềm nhún giống ổ áp xe.
Xử trí: Lúc đầu chườm nóng. Lúc hoại tử: Băng mỏng, có thể phải chích nếu ổ áp xe lớn.
Nhiễm khuẩn toàn thân: Do không đảm bảo nguyên tắc vô khuẩn, có thể gặp nhiễm khuẩn huyết.
Phát hiện: sốt cao, rét run, tình trạng nhiễm khuẩn nặng, cấy máu (+)
Nhiễm khuẩn lây:
Viêm gan vius do vô khuẩn kim không tốt, kim tiêm từ người có viêm gan vius sang người lành sẽ bị mắc bệnh. Phát hiện: sau khi tiêm từ 4-6 tháng, bệnh nhân có biểu hiện mệt mỏi, chán ăn, vàng da, vàng mắt, nước tiểu sẫm màu…
Nhiễm HIV, ký sinh trùng sốt rét. Xử trí: điều trị bệnh lây
Dị ứng, Phản vệ: do phản ứng của cơ thể đối với thuốc.
Phát hiện: Dấu hiệu mày đay, mạch nhanh, huyết áp hạ, vã mồ hôi, chân tay lạnh…
Phòng: Hỏi kỹ tiền sử trước khi dùng thuốc
Xử trí: Khẩn trương phối hợp cấp cứu phản vệ.
Quy trình kỹ thuật tiêm tĩnh mạch
Nhận định
Nhận định đúng người bệnh: đối chiếu người bệnh với y lệnh
Nhận định toàn trạng người bệnh, dấu hiệu sinh tồn
Tiền sử dùng thuốc và dị ứng thuốc của người bệnh
Nhận định vị trí tiêm
Thái độ, kiến thức của người bệnh/gia đình người bệnh khi sử dụng thuốc
Dụng cụ và thuốc
Thuốc tiêm theo chỉ định
Dụng cụ vô khuẩn: Bơm tiêm và kim tiêm phù hợp: 5 – 10 ml; Kim lấy thuốc Cồn sát khuẩn; Bông/gạc sát khuẩn; Panh không mấu và ống trụ cắm panh
Các dụng cụ khác
Panh có mấu và khay sạch; Hộp thuốc cấp cứu Phản vệ; Dung dịch sát khuẩn tay nhanh; Dây garô, gối kê tay; Găng tay sạch
Bảng ghi các thuốc sau khi sử dụng và máy tính (nếu có)
Hộp an toàn/kháng thủng để đựng vật sắc nhọn
Các loại túi/dụng cụ đựng rác thải
Các bước thực hiện tiêm tĩnh mạch
|
TT |
Các bước thực hiện |
Lý do |
|
1 |
Điều dưỡng: trang phục, đeo khẩu trang, rửa tay. |
|
|
2 |
Thực hiện 5 đúng |
Đảm bảo dùng thuốc đúng NB |
|
3 |
Kiểm tra, xắp xếp dụng cụ. |
|
|
4 |
Giải thích, động viên người bệnh |
Người bệnh yên tâm, hợp tác |
|
5 |
Kiểm tra lại thuốc, sát khuẩn ống/lọ thuốc, dùng gạc vô khuẩn bẻ ống thuốc |
|
|
6 |
Xé vỏ bao bơm tiêm và thay kim lấy thuốc |
|
|
7 |
Lấy thuốc vào bơm tiêm, thay kim tiêm, đặt bơm tiêm đã lấy thuốc vào khay vô khuẩn/ hoặc bao vừa mới đựng bơm tiêm. |
|
|
8 |
Hướng dẫn tư thế thích hợp cho người bệnh: Ngồi hoặc nằm |
|
|
9 |
Kiểm tra bề mặt da tại vị trí tiêm xem có thâm tím, nhiễm trùng hay phù nề không? Chọn tĩnh mạch to, rõ, ít di dộng |
Tránh tiêm vào vùng da bị tổn thương ảnh hưởng đến sự hấp thu thuốc và nhiễm trùng vị trí tiêm. |
|
10 |
Đặt gối bọc nilon và dây garô dưới vùng tiêm |
Tĩnh mạch nổi rõ hơn và thuận lợi khi đưa kim vào tĩnh mạch. |
|
11 |
Đi găng tay sạch (khi có nguy cơ phơi nhiễm với máu và khi da tay người tiêm bị thương) |
Phòng ngừa sự lây nhiễm VSV qua đường tiếp xúc. |
|
12 |
Buộc dây garo phía trên tĩnh mạch, cách nơi tiêm 5-10 cm. |
|
|
13 |
Sát khuẩn vị trí tiêm: sát khuẩn rộng từ vị trí tiêm, với đường kính > 10 cm, sát khuẩn ≥ 2 lần. |
Loại bỏ vi khuẩn |
|
14* |
Đuổi khí, đâm kim vào TM: Cầm bơm tiêm để bơm tiêm thẳng đứng, đuổi khí. Căng da, 1 tay cầm bơm tiêm, đâm kim chếch 1 góc 300 qua da, đẩy kim vào tĩnh mạch ngập 2/3 thân kim. |
Ngừa tai biến do khí |
|
15* |
Tiêm thuốc vào TM: Kiểm tra thấy máu trào vào bơm tiêm, tháo garo, tiêm thuốc từ từ vào TM tốc độ khoảng 1ml/30 giây. Quan sát sắc mặt người bệnh, quan sát vị trí tiêm xem có phồng không? |
Máu trào vào bơm tiêm cho thấy kim tiêm nằm trong tĩnh mạch. Tiêm chậm giúp giảm đau và hạn chế tai biến. Phát hiện sớm những bất thường để kịp thời xử lý. |
|
16 |
Rút kim: hết thuốc, căng da ngang sang 1 bên cách vị trí tiêm 2 – 3cm. Rút kim cho vào hộp đựng vật sắc nhọn hoặc cô lập kim ngay |
Kéo lệch da để bịt kín lỗ do kim đâm, tránh thuốc tràn ra ngoài & người bệnh không bị chảy máu nơi tiêm. An toàn khi tiêm. |
|
17 |
Sát khuẩn vị trí tiêm, đè bông khô lên vị trí tiêm, băng vết tiêm bằng băng dính cá nhân. |
|
|
18 |
Tháo găng bỏ vào túi chứa chất thải lây nhiễm |
|
|
19 |
Đặt người bệnh ở tư thế thoải mái. Theo dõi: Ở cạnh NB trong vài phút, quan sát xem có dấu hiệu bất thường của triệu chứng dị ứng thuốc không? Hướng dẫn NB tự theo dõi |
Phát hiện kịp thời các dấu hiệu của phản ứng dị ứng. |
|
20 |
Thu dọn dụng cụ. Rửa tay |
|
|
21 |
Ghi hồ sơ (phiếu chăm sóc): ngày giờ tiêm thuốc, tên thuốc, liều, đường dùng, phản ứng của người bệnh và xử trí (nếu có). |
|
Ghi chú: Bước 14*, 15* nếu thực hiện không đúng, sẽ không đạt yêu cầu của kỹ thuật tiêm tĩnh mạch.
Bảng kiểm kỹ thuật tiêm tĩnh mạch
|
TT |
Nội dung |
Mức độ |
||
|
Đạt |
Không đạt |
Ghi chú |
||
|
1 |
Điều dưỡng: trang phục, rửa tay. |
|
|
|
|
2 |
Thực hiện 5 đúng |
|
|
|
|
3 |
Kiểm tra, xắp xếp dụng cụ |
|
|
|
|
4 |
Giải thích, động viên người bệnh |
|
|
|
|
5 |
Kiểm tra lại thuốc, sát khuẩn, bẻ ống/lọ thuốc |
|
|
|
|
6 |
Xé vỏ bao bơm tiêm và thay kim lấy thuốc |
|
|
|
|
7 |
Lấy thuốc vào bơm tiêm, thay kim tiêm |
|
|
|
|
8 |
Hướng dẫn tư thế thích hợp cho người bệnh: |
|
|
|
|
9 |
Kiểm tra bề mặt da tại vị trí tiêm xem có thâm tím, nhiễm trùng hay phù nề không? Chọn tĩnh mạch to, rõ, ít di dộng |
|
|
|
|
10 |
Đặt gối bọc nilon và dây garô dưới vùng tiêm |
|
|
|
|
11 |
Đi găng tay sạch (khi có nguy cơ phơi nhiễm với máu và khi da tay người tiêm bị thương) |
|
|
|
|
12 |
Buộc dây garo cách nơi tiêm 5-10cm |
|
|
|
|
13 |
Sát khuẩn vị trí tiêm: đường kính > 10 cm, ≥ 2 lần |
|
|
|
|
14 |
Đuổi khí, đâm kim vào TM: Căng da, 1 tay cầm bơm tiêm, đâm kim chếch 1 góc 300 qua da, đẩy kim vào tĩnh mạch ngập 2/3 thân kim. |
|
|
|
|
15 |
Tiêm thuốc vào TM: tiêm thuốc từ từ vào TM tốc độ khoảng 1ml/30 giây Quan sát sắc mặt người bệnh, quan sát vị trí tiêm xem có phồng không? |
|
|
|
|
16 |
Rút kim: cho vào hộp đựng vật sắc nhọn hoặc cô lập kim ngay |
|
|
|
|
17 |
Sát khuẩn vị trí tiêm, đè bông khô lên vị trí tiêm, băng vết tiêm bằng băng dính cá nhân. |
|
|
|
|
18 |
Tháo găng bỏ vào túi chứa chất thải lây nhiễm |
|
|
|
|
19 |
Giúp người bệnh về tư thế thoải mái, Theo dõi người bệnh sau tiêm. Hướng dẫn NB tự TD |
|
|
|
|
20 |
Thu dọn dụng cụ, rửa tay |
|
|
|
|
21 |
Ghi hồ sơ |
|
|
|
Bảng kiểm đánh giá năng lực thực hành dùng thuốc cho người bệnh
|
TT |
Năng lực |
Mức độ đạt |
|
|
|
Làm độc lập, không cần sự hỗ trợ (2) |
Làm được, cần có sự hỗ trợ (1) |
Không làm hoặc làm sai (0) |
||
|
1 |
Nhận định được người bệnh trước khi dùng thuốc. |
|
|
|
|
2 |
Thực hiện hiệu quả, an toàn, đúng quy trình kỹ thuật cho người bệnh uống thuốc. |
|
|
|
|
3 |
Thực hiện hiệu quả, an toàn, đúng quy trình kỹ thuật tiêm dưới da cho người bệnh. |
|
|
|
|
4 |
Thực hiện hiệu quả, an toàn, đúng quy trình kỹ thuật tiêm bắp cho người bệnh. |
|
|
|
|
5 |
Thực hiện hiệu quả, an toàn, đúng quy trình kỹ thuật tiêm tĩnh mạch cho người bệnh. |
|
|
|
|
6 |
Phát hiện sớm những biểu hiện bất thường trên người bệnh khi dùng thuốc và đưa ra quyết định xử lý phù hợp. |
|
|
|
Tài liệu tham khảo
Bộ Y tế (2010). Hướng dẫn thực hành 55 kỹ thuật điều dưỡng cơ bản, tập 2, Nhà xuất bản Giáo dục Việt Nam.
Bộ Y tế (2012). Hướng dẫn tiêm an toàn trong các cơ sở khám bệnh chữa bệnh – ban hành kèm theo Quyết định 3671 / QĐ – BYT ngày 27 tháng 9 năm 2012.
Bộ Y tế (2012). Kỹ năng thực hành điều dưỡng. Nhà xuất bản Y học, Hà Nội.