Nguyên nhân thông thường của hẹp van hai lá là gì?
Hầu như tất cả các trường hợp hẹp van hai lá xuất phát từ những đợt thấp tim trước đó. Hầu hết các trường hợp bệnh tim hậu thấp thường gặp ở những bệnh nhân di cư từ các vùng của thế giới mà thấp tim vẫn còn phổ biến, bao gồm cả Trung Đông, Châu Á, và Nam Phi. Mặc dù tỷ lệ thấp tim ở nam giới cũng tương tự như ở phụ nữ, nhưng hẹp van hai lá ở phụ nữ nhiều hơn nam giới gấp ba lần.
Sinh lý bệnh của hẹp van hai lá là gì?
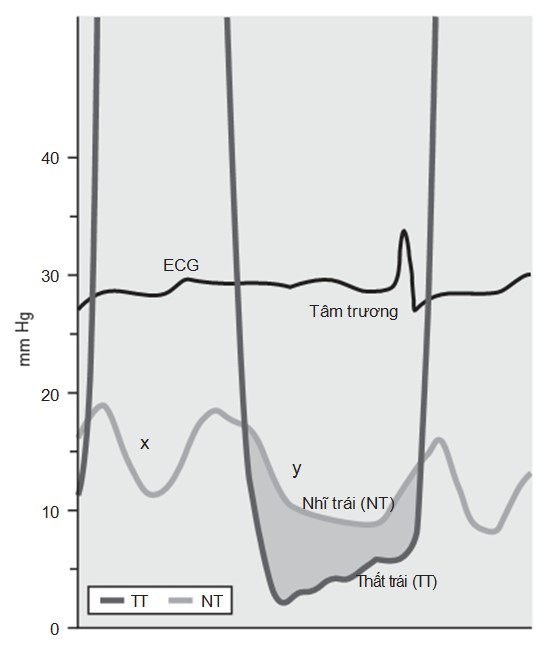
Hẹp van hai lá gây hạn chế dòng máu chảy tự do bình thường từ nhĩ trái xuống thất trái trong thì tâm trương. Bình thường, áp lực nhĩ trái và thất trái bằng nhau trong thì tâm trương trong thời gian rất ngắn sau khi van hai lá mở ra. Trong hẹp van hai lá, van bị hẹp cản trở nhĩ trái tống máu, gây ra độ chênh áp giữa nhĩ trái và thất trái trong thì tâm trương (Hình 33-1). Tăng áp lực nhĩ trái dội ngược lên phổi gây ra sung huyết phổi. Đồng thời, giảm khả năng tống máu nhĩ trái gây ra giảm đổ đầy thất trái, làm hạn chế cung lượng tim. Như vậy, sự kết hợp của tăng áp lực nhĩ trái và giảm cung lượng tim tạo thành hội chứng suy tim. Bởi vì tăng áp lực nhĩ trái sẽ làm tăng áp phổi, thất phải trở nên bị quá tải áp lực, cuối cùng dẫn đến suy thất phải.
Triệu chứng cơ năng điển hình của hẹp van hai lá là gì?
Những người bệnh hẹp van hai lá nhẹ có thể sẽ không có triệu chứng. Khi hẹp van hai lá nặng lên, sẽ xuất hiện khó thở, khó thở nằm và khó thở kịch phát về đêm. Nếu suy thất phải xảy ra sau đó, có thể có phù và báng bụng kèm theo. Trong quá trình gắng sức, tăng đột ngột áp lực nhĩ trái và áp lực tĩnh mạch phổi có thể gây vỡ những thông nối giữa tĩnh mạch phổi và tĩnh mạch hệ thống, gây ra ho ra máu.
Những dấu hiệu thực thể của hẹp van hai lá khi khám lâm sàng là gì?
Độ chênh áp qua van hai lá giữ cho van mở ra trong suốt thì tâm trương, vì thế khi van hai lá đóng lại, tiếng tim thứ nhất (S1) có thể nghe được khá đanh. Âm thổi của hẹp van hai lá là một tiếng rù tâm trương nhẹ nghe ở gần mỏm tim. Âm thổi thường có tiếng clắc mở van đi trước, gây ra do mở đột ngột của van hai lá bị cứng do áp lực nhĩ trái cao hơn bình thường. Nếu có tăng áp phổi, thành phần phổi của tiếng tim thứ hai (P2) sẽ tăng cường độ. Nếu xảy ra suy thất phải, có thể xuất hiện tĩnh mạch cổ nổi, báng bụng và phù.
Chẩn đoán như thế nào?
X-quang lồng ngực từng là xét nghiệm hàng đầu để chẩn đoán và vẫn còn hữu ích cho đến ngày nay. Nó giúp xác định lớn nhĩ trái, với hình ảnh bóng đôi dọc theo bờ tim phải. Các mạch bạch huyết dày lên do áp lực tĩnh mạch phổi cao với hình ảnh các đường Kerley. Động mạch phổi thường lớn hơn.
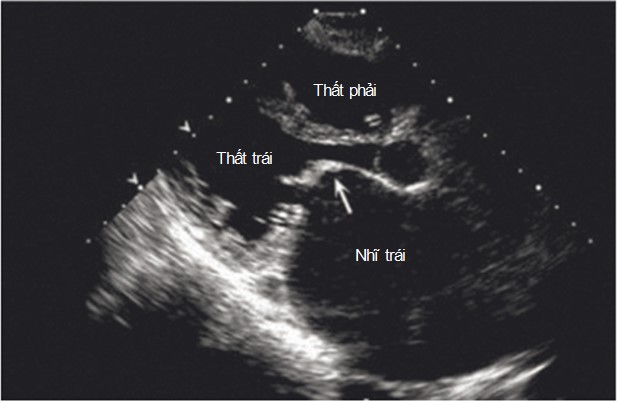
Tuy nhiên, hiện nay siêu âm tim là xét nghiệm nền tảng giúp chẩn đoán bởi vì nó quan sát hình ảnh của van hai lá rất tốt. Van dày lên và cho hình ảnh giống một cây gậy khúc côn cầu (Hình 33-2). Nhĩ trái hầu như luôn luôn lớn. Diện tích van có thể được xác định bằng quan sát trực tiếp và bằng phép đo diện tích lỗ van hai lá, bằng siêu âm tim Doppler đánh giá độ chênh áp qua van, và đo sự chậm trễ của quá trình tống máu nhĩ trái. Áp lực động mạch phổi, chức năng thất trái, và chức năng thất phải cũng được đánh giá. Nhìn chung, các tiêu chuẩn chính của hẹp van hai lá nặng như sau:
- Có độ chênh áp trung bình > 10 mmHg
- Diện tích van < 1.0 cm2
- Áp lực tâm thu động mạch phổi > 50 mmHg
Các độ nặng của hẹp van hai lá được lượng giá bằng cách sử dụng các tiêu chí trong Bảng 33-1.
Điều trị nội khoa hẹp van hai lá có hiệu quả không?
Có. Những người bệnh có triệu chứng nhẹ và áp lực động mạch phổi bình thường có thể được điều trị bằng thuốc lợi tiểu để làm giảm áp lực nhĩ trái và giảm sung huyết phổi. Sự kết hợp của lớn nhĩ trái và hiện tượng viêm tiếp tục do quá trình thấp tim tiềm tàng chồng lên với hẹp van hai lá sẽ gây ra rung nhĩ. Rung nhĩ với nhịp tim nhanh sẽ ảnh hưởng nhiều đến người bệnh hẹp van hai lá bởi vì nó làm giảm thời gian đổ máu từ nhĩ trái xuống thất trái, làm tăng thêm áp lực nhĩ trái và giảm cung lượng tim. Kiểm soát tần số bằng thuốc chẹn bêta, chẹn kênh calcium, hoặc digoxin là bắt buộc. Nếu những thuốc này không kiểm soát được tần số tim, sốc điện chuyển nhịp sẽ được chỉ định. Một khi có xuất hiện rung nhĩ ở người bệnh hẹp van hai lá, nguy cơ đột quỵ sẽ đạt đến 10%/năm. Vì thế, trị liệu kháng đông để đạt INR là 2,5-3,5 là bắt buộc, trừ khi có chống chỉ định quan trọng.
Hình 33-1. Độ chênh áp lực ở bệnh nhân bị hẹp van hai lá. Áp lực trong tâm nhĩ trái (NT) vượt quá áp lực trong tâm thất trái (TT) trong thì tâm trương, tạo ra một chênh áp lực tâm trương (khu vực bóng mờ).
(Nguồn: Bashore TM: Invasive cardiology: principles and techniques, Philadelphia, 1990, BC Decker, p. 264.)
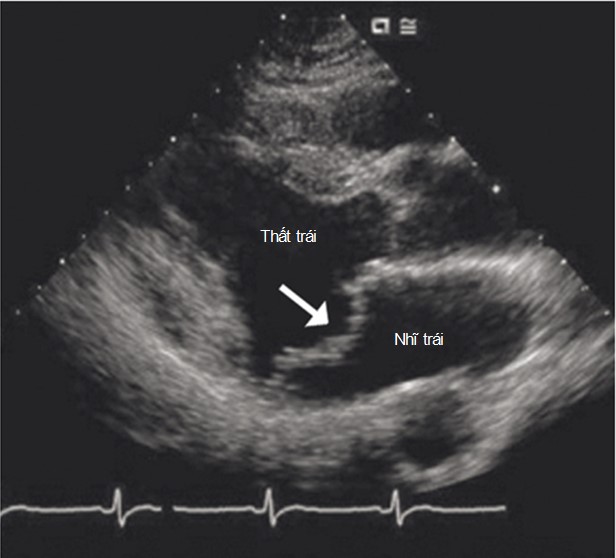
Hình 33-2. Siêu âm tim hai chiều với mặt cắt cạnh ức trục dọc trong thì tâm trương của một người bệnh hẹp van hai lá. Các lá van hai lá bị dày lên và có dạng điển hình của cây gậy khúc côn cầu (mũi tên). Cũng lưu ý là nhĩ trái lớn.
(Nguồn: Libby P, Bonow RO, Mann DL, và cộng sự: Braunwald’s heart disease: a textbook of cardiovascular medicine, ed 8, Philadelphia, 2008, Saunders.)
| Bảng 33-1. TIÊU CHUẨN SIÊU ÂM TIM ĐỂ ĐÁNH GIÁ ĐỘ NẶNG HẸP VAN HAI LÁ | |||
| Nhẹ | Trung bình | Nặng | |
| Độ chênh trung bình | < 5 mmHg | 5-10 mmHg | > 10 mmHg |
| Áp lực phổi thì tâm thu | < 30 mmHg | 30-50 mmHg | > 50 mmHg |
| Diện tích van | > 1.5 cm2 | 1.0-1.5 cm2 | < 1.0 cm2 |
| Nguồn: Bonow RO, Carabello BA, Chatterjee K, và cộng sự: Theo những hướng dẫn ACC/AHA 2006 về điều trị bệnh nhân bệnh van tim. J Amer Coll Cardiol 48:e1-e148, 2006. | |||
Điều trị triệt để hẹp van hai lá nặng là gì?
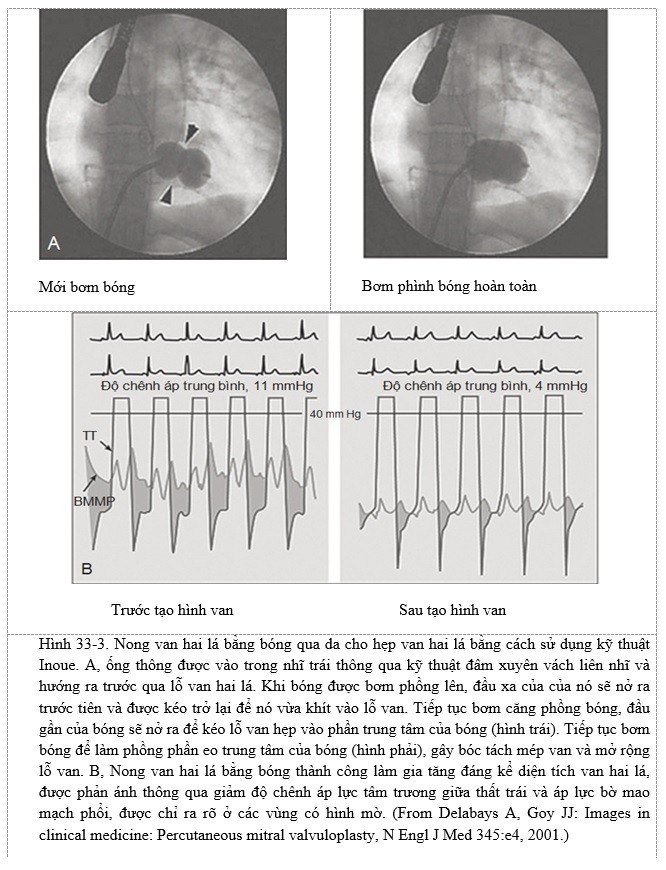
Nếu các triệu chứng không thể kiểm soát được dễ dàng bằng điều trị nội khoa hoặc nếu xuất hiện tăng áp động mạch phổi không triệu chứng, tổn thương cơ học này phải được điều trị bằng biện pháp làm giảm hẹp cơ học, bởi vì cả hai tình trạng trên đều làm tiên lượng hẹp van hai lá xấu đi. Trong hầu hết các trường hợp, nong van hai lá bằng bóng là trị liệu ưu tiên. Với thủ thuật này, một bóng nong được đưa vào xuyên qua da từ tĩnh mạch đùi qua vách liên nhĩ (chọc thủng bằng kim) qua van hai lá, rồi được bơm phồng lên (Hình 33-3). Sự căng phồng của quả bóng sẽ làm vỡ các chỗ dính tại các mép van do quá trình thấp tim, làm cho diện tích lỗ van hai lá có thể tăng lên đến gấp đôi và bình thường hóa cung lượng tim, áp lực nhĩ trái và áp lực động mạch phổi, cuối cùng làm giảm các triệu chứng. Người ta đã thiết lập các tiêu chuẩn để xác định xem nên thực hiện nong van hai lá bằng bóng hoặc cho người bệnh phẫu thuật. Bốn tiêu chuẩn này là tính di động của lá van, độ dày của bộ máy dưới van, độ dày lá van, và mức độ vôi hoá van. Ngoài các đặc điểm trên, mức độ hở van hai lá cũng được đánh giá, bởi vì nong van hai lá bằng bóng có thể làm nặng thêm mức độ hở van hai lá.
Những chỉ định nhóm I đối với nong van hai lá bằng bóng xuyên qua da bao gồm:
- Người bệnh hẹp van hai lá từ trung bình đến nặng có triệu chứng (phân độ NYHA từ nhóm II-IV) có các đặc tính van thuận lợi, trong trường hợp không có huyết khối nhĩ trái hoặc không hở van hai lá mức trung bình (loại I; chứng cớ loại A).
- Người bệnh hẹp van hai lá từ trung bình đến nặng không triệu chứng và có tăng áp phổi (áp lực tâm thu > 50 mmHg lúc nghỉ ngơi hoặc > 60 mmHg lúc gắng sức) và hình thái học của van thuận lợi cho nong bằng bóng, không có kèm huyết khối nhĩ trái hoặc không hở van hai lá từ trung bình đến nặng (loại I; chứng cớ loại C)
Những nguyên nhân của hở van hai lá là gì?
Có hai nhóm lớn của hở van hai lá, nguyên phát và thứ phát. Trong hở van hai lá nguyên phát, bệnh của van hai lá gây ra dòng hở, tạo nên quá tải thể tích trên thất trái. Trong hở van hai lá thứ phát, bệnh của thất trái gây ra những vận động thành tim, giãn thất, và giãn vòng van, khiến van hai lá mất chức năng. Những nguyên nhân phổ biến nhất của hở van hai lá nguyên phát bao gồm thoái hóa dạng u nhầy và sa van hai lá, viêm nội tâm mạc nhiễm trùng, bệnh tim hậu thấp, tổn thương mạch máu do bệnh hệ thống. Những nguyên nhân của hở van hai lá thứ phát bao gồm bệnh động mạch vành, nhồi máu cơ tim và bệnh cơ tim giãn nở.
Hở van hai lá nguyên phát ảnh hưởng lên thất trái như thế nào?
Hở van hai lá gây quá tải thể tích trên thất trái bởi vì thất trái phải bơm một lượng máu bổ sung để bù đắp cho lượng máu bị trào ngược. Bằng cách nào đó, hở van hai lá gây ra kéo dài các sợi sarcomere, tăng thể tích cuối tâm trương, làm cho thể tích mỗi nhát bóp của thất trái tăng.
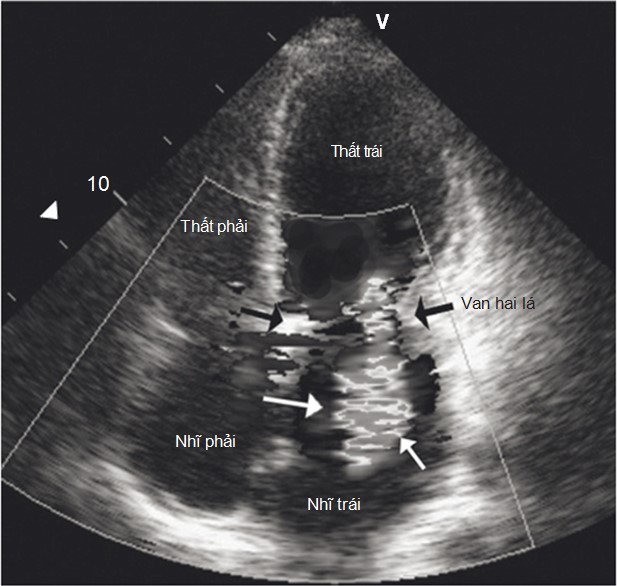
Hình 33-4. Hở van hai lá. Mặt cắt bốn buồng từ mỏm bằng siêu âm Doppler màu phát hiện hở van hai lá nặng (những mũi tên màu trắng). Những mũi tên đen chỉ rõ van hai lá.
Lưu ý rằng trong thực tế, luồng trào ngược được hiển thị có màu, tương ứng với dòng chảy của máu. Mặt cắt này thấy được van hai lá; nhĩ trái; thất trái; nhĩ phải; thất phải. (Courtesy Hisham Dokainish.)
Ảnh hưởng khác của hở van hai lá nguyên phát trên tim và phổi là gì?
Hở van hai lá cũng gây quá tải thể tích trên nhĩ trái, tăng áp lực nhĩ trái. Tăng áp lực nhĩ trái dẫn đến sung huyết phổi và các triệu chứng khó thở, khó thở nằm, và khó thở kịch phát ban đêm. Cuối cùng hở van hai lá cũng có thể dẫn đến tăng áp phổi, quá tải áp lực thất phải, và suy thất phải. Lớn nhĩ trái cũng có thể là yếu tố góp phần làm người bệnh bị rung nhĩ.
Những dấu hiệu thực thể của hở van hai lá là gì?
Âm thổi ở mỏm tim của hở van hai lá là âm thổi toàn tâm thu, lan ra nách. Nó có thể đi kèm với tiếng rung tâm trương ở đỉnh tim; diện đập mỏm tim di lệch xuống dưới và sang trái, gợi ý lớn thất trái. Trong hở van hai lá nặng, thường nghe được tiếng tim thứ ba (S3). Trong trường hợp này, tiếng tim thứ ba có thể không gợi ý có suy tim mà là do tăng thể tích máu từ nhĩ trái tống vào thất trái với áp lực cao hơn bình thường.
Chẩn đoán xác định hở van hai lá như thế nào?
Mặc dù chụp X-quang lồng ngực và điện tâm đồ (ECG) có thể cho thấy lớn thất trái, cũng như các bệnh van tim khác, siêu âm tim là phương thức chẩn đoán được chọn lựa. Siêu âm tim có thể xác định kích thước và thể tích của nhĩ trái và thất trái, cho phép lượng giá chức năng thất trái và áp lực động mạch phổi, và có thể xác định mức độ có hở van hai lá rất đáng tin cậy.
Những dấu hiệu siêu âm tim gợi ý hở van hai lá nặng bao gồm lớn nhĩ trái hoặc thất trái, luồng máu trào ngược qua van hai lá trên Doppler màu chiếm một lượng lớn (hơn 40%) của nhĩ trái, thể tích trào ngược ≥ 60 ml, phân suất trào ngược ≥ 50%, diện tích lỗ van hở ≥ 0,40 cm2, và bán kính vùng hội tụ (vena contracta) ≥ 0,7 cm.
Độ nặng của hở van hai lá được xác định bằng cách sử dụng các tiêu chí trong bảng 33-2.
Có trị liệu nội khoa hiệu quả cho hở van hai lá nguyên phát mạn tính không?
Không. Người bệnh không triệu chứng sẽ không được hưởng lợi từ trị liệu nội khoa, và một khi xuất hiện các triệu chứng, hở van hai lá cần phải được điều trị phẫu thuật. Cần lưu ý rằng một số người bệnh hở van hai lá cũng có tăng huyết áp hệ thống, cần được điều trị theo cách thức tương tự đối với tăng huyết áp là phải điều trị thường xuyên.
Trị liệu triệt để cho hở van hai lá nguyên phát là gì, và khi nào thì có chỉ định điều trị?
Cũng như đối với tất cả các bệnh van nguyên phát, hở van hai lá là một vấn đề cơ học đòi hỏi một giải pháp cơ học. Ở đây, tuy nhiên, trị liệu cho hở van hai lá rất khác với trị liệu những tổn thương van khác. Không giống như van động mạch chủ, van hai lá không chỉ có nhiệm vụ hướng dòng máu về phía trước. Van hai lá còn là một phần của thất trái, phối hợp co bóp thất trái và duy trì hình dạng thất trái. Nếu van bị phá hủy trong lúc phẫu thuật sẽ có suy giảm rất nhanh chức năng thất trái sau phẫu thuật, điều này sẽ không xảy ra nếu bộ máy van được bảo tồn. Hơn nữa, tỷ lệ tử vong do phẫu thuật sửa van thấp hơn so với thay van. Vì vậy, cần nỗ lực sửa van hơn là thay van khi phẫu thuật.
Bởi vì khi bắt đầu xuất hiện triệu chứng thì tiên lượng người bệnh hở van hai lá sẽ xấu đi, sửa hai lá van cần được thực hiện tại thời điểm này. Tuy nhiên, một số người bệnh không có triệu chứng dù rối loạn chức năng thất trái đã xảy ra. Để bảo vệ chống lại các rối loạn chức năng thất trái vĩnh viễn, phẫu thuật van hai lá phải được thực hiện trước khi phân suất tống máu giảm ≤ 60% hoặc trước khi thất trái không thể co thắt để đạt đường kính cuối tâm thu ≤40mm. Sự khởi phát rung nhĩ hoặc tăng áp phổi cũng là một chỉ định phẫu thuật. Cần lưu ý rằng không phải tất cả các trường hợp đều có thể sửa van hai lá. Trong những trường hợp này, sẽ thực hiện thay van hai lá.
| Bảng 33-2. TIÊU CHUẨN SIÊU ÂM VÀ CHỤP CẢN QUANG MẠCH MÁU ĐỂ ĐÁNH GIÁ ĐỘ NẶNG HỞ VAN HAI LÁ | |||
| Nhẹ | Trung bình | Nặng | |
| Độ chụp cản quang mạch máu | 1+ | 2+ | 3-4+ |
| Diện tích luồng phun trên Doppler màu | Phụt trung tâm nhỏ (< 4cm2 hoặc < 20% diện tích nhĩ trái) | Đường kính dòng phụt tại gốc (vena contracta) > 0.7cm với phụt hở hai lá trung tâm (diện tích > 40%), bất kỳ hiện tượng phụt lệch vào thành tim hoặc bất kỳ hiện tượng xoáy trong nhĩ trái | |
| Đường kính màu dòng phụt tại gốc | < 0.3 cm | 0.3-0.69 cm | 0.7 cm |
| Lượng máu phụt ngược | < 30 ml | 30-59 ml | 60 ml |
| Phân xuất phụt ngược | < 30% | 30-49% | 50% |
| Diện tích lỗ van hở | < 0.20 cm2 | 0.20-0.39 cm2 | 0.40 cm2 |
| Kích thước buồng tim | Lớn nhĩ trái hoặc thất trái | ||
| Nguồn: Modified from Bonow RO, Carabello BA, Chatterjee K, và cộng sự: Theo những hướng dẫn ACC/AHA 2006 về điều trị bệnh nhân bệnh van tim. J Amer Coll Cardiol 48:e1-e148, 2006. | |||
Những chỉ định nhóm 1 cho sửa van hai lá hoặc thay van hai lá bao gồm:
- Hở van hai lá nặng cấp tính có triệu chứng.
- Xuất hiện hoặc có các triệu chứng NYHA II-IV ở người bệnh hở van hai lá nặng mạn tính không có rối loạn chức năng thất trái nặng (phân suất tống máu < 30% hoặc đường kính cuối tâm thu > 55 mm)
- Những người bệnh hở van hai lá nặng mạn tính không triệu chứng có rối loạn chức năng thất trái từ nhẹ-trung bình (phân suất tống máu 30% -60% hoặc kích thước cuối tâm thu ≥ 40 mm)
Điều trị hở van hai lá thứ phát như thế nào?
Lĩnh vực này vẫn còn chưa thống nhất. Trong hầu hết các trường hợp hở van hai lá thứ phát đều có rối loạn chức năng thất trái nặng và suy tim. Như vậy, trị liệu chuẩn cho suy tim được chỉ định. Chưa rõ khi nào cần phẫu thuật van hai lá, nhưng chỉ định phẫu thuật thường dành cho các trường hợp bệnh nhân suy tim thất bại với điều trị nội khoa.
Sa van hai lá là gì?
Sa van hai lá là tình trạng trong đó có sự phồng lên trong thì tâm thu của một hoặc cả hai lá van hai lá vào nhĩ trái (Hình 33-5), có hoặc không gây ra hở van hai lá. Nó thường được chẩn đoán bằng siêu âm tim theo tiêu chí xác định (van sa ≥ 2 mm so với vòng van hai lá, với mặt cắt trục dọc cạnh ức). Tần suất mắc bệnh của sa van hai lá là 1% -2,5%.
Biểu hiện thính chẩn kinh điển trong sa van hai lá là gì?
Biểu hiện kinh điển là tiếng clíc giữa tâm thu và âm thổi cuối tâm thu, mặc dù tiếng clíc có thể thay đổi đôi chút trong thì tâm thu, tùy thuộc vào sự thay đổi đường kính thất trái. Thực tế có thể có nhiều tiếng clíc. Tiếng clíc được cho là kết quả từ sự căng đột ngột hệ thống van hai lá cũng như các lá van sa vào nhĩ trái trong thì tâm thu.
Bệnh sử tự nhiên của sa van hai lá không triệu chứng là gì?
Diễn tiến của người bệnh sa van hai lá có thể thay đổi từ lành tính, với tuổi thọ bình thường, đến hở van hai lá nặng hơn và giãn nhĩ trái tiến triển, rối loạn chức năng thất trái và suy tim sung huyết.
Hình 33-5. Van hai lá sa. Các lá van hai lá sa qua mặt phẳng vòng van hai lá, vào nhĩ trái (mũi tên).
( Modified from Libby P, Bonow RO, Mann DL, et al: Braunwald’s heart disease: a textbook of cardiovascular medicine, ed 8, Philadelphia, 2008, Saunders.)
Tài liệu tham khảo, tài liệu nên đọc và websites
- Gaasch WH: Overview of the Management of Chronic Mitral Regurgitation: http://www.utdol.com
- Hanson I, Afonso LC: Mitral Regurgitation: http://www.emedicine.com
- Nachimuthu S, Balasundaram K, Salazar HP: Mitral Stenosis: http://www.emedicine.com
- Otto CM: Pathophysiology and Clinical Features of Mitral Stenosis: http://www.utdol.com
- Bonow RO, Carabello BA, Chatterjee K, et al: ACC/AHA 2006 guidelines for the management of patients with valvular heart disease, J Amer Coll Cardiol 48:e1-e148, 2006.
- Carabello BA: Modern management of mitral stenosis, Circulation 112(3):432-437, 2005.
- Carabello BA: The current therapy for mitral regurgitation, J Am Coll Cardiol 52(5):319-326, 2008.
- Carabello BA: The pathophysiology of mitral regurgitation, J Heart Valve Dis 9(5):600-608, 2000.
- Vahanian A, Baumgartner H, Bax J, et al: Guidelines on the management of valvular heart disease: the Task Force on the Management of Valvular Heart Disease of the European Society of Cardiology, Eur Heart J 28(2):230-268, 2007.