Nguồn “ MAKING SENSE OF THE ECG: CASES FOR SELF-ASSESSMENT”
Andrew R. Houghton, David Gray
Trường hợp lâm sàng
Bệnh nhân nữ, 80 tuổi.
Lâm sàng
Buồn nôn và nôn.
Bệnh sử
Bệnh nhân rung nhĩ nhiều năm nay- không có vấn đề nào trước đây. Cách đây 1 tuần, cảm thấy không khỏe với sốt nhẹ và ho có đàm xanh. Bác sĩ gia đình kê đơn kháng sinh để điều trị nhiễm trùng hô hấp. Mặc dù triệu chứng của bà ta thuyên giảm nhưng bà ấy cảm thấy buồn nôn khi ăn uống.
Tiền sử
Sốt thấp khớp khi còn nhỏ. Bệnh lý van 2 lá hỗn hợp nhưng triệu chứng không đủ nặng để chỉ định thay van 2 lá.Bà ấy được theo dõi bởi bác sĩ tim mạch.
Khám
Mạch : 72 bpm, loạn nhịp hoàn toàn, Huyết áp : 130/80 JVP: không nổi. Nghe tim : Tiếng T1 mạnh, tiếng rung giữa tâm trương và tiếng thổi toàn tâm thu
Nghe phổi : bình thường .Phù nhẹ cổ chân.
Xét nghiệm
CTM: Hb 13.9, B.CẦU 8.1, T.cầu 233.
U&E: Na 132, K 3.1, urea 8.9, creatinine 286.
Chức năng tuyến giáp : bình thường
Troponin I: âm tính .XQ ngực : tim to nhẹ
Siêu âm tim : lá van 2 lá dày kèm vận động hạn chế , hở van 2 lá trung bình dẫn đến dãn nhĩ trái trung bình ; Chức năng thất trái giảm nhẹ ( EF 43%)
Câu hỏi
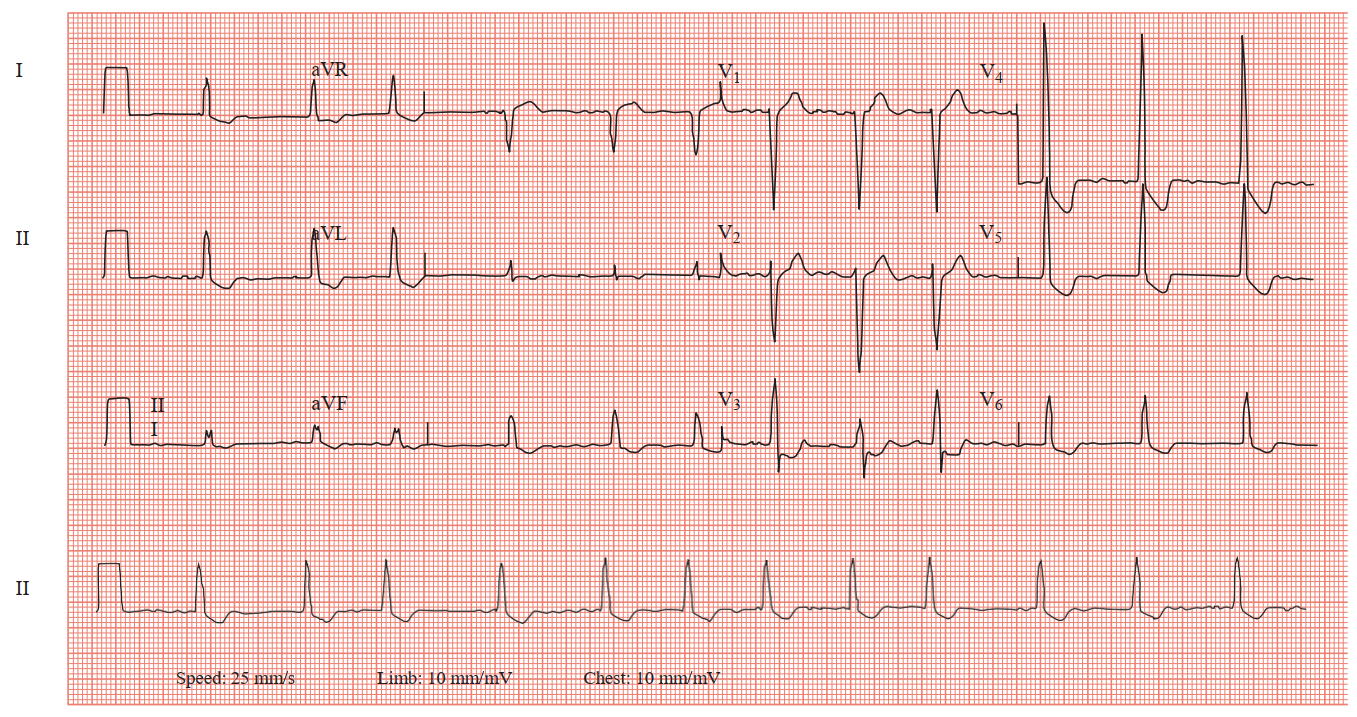
1.ECG trên là gì ?
2.Nó có phải dấu hiệu nhiễm độc ?95
3.Cơ chế gây ra là gì ?
Phân tích ecg
|
Tần số |
72 bpm |
|
Nhịp |
Atrial fibrillation |
|
Trục QRS |
Bình thường (+47°) |
|
Các sóng P |
Absent |
|
Khoảng PR |
N/A |
|
Khoảng QRS |
Bình thường (110 ms) |
|
Các sóng T |
Inverted in most leads |
|
Khoảng QTc |
Bình thường (440 ms) |
Thêm vào đó
Đoạn ST chênh xuống ‘lõm hình đáy chén‘( reverse tick ) ở chuyển đạo dưới và bên.
Trả lời
1.Tim loạn nhịp hoàn toàn kèm không có sự hiện diện của sóng P ( rung nhĩ ). QRS bình thường nhưng đoạn ST có đoạn xuống có hình ảnh ‘reverse tick’: đó là hình ảnh điển hình của ngấm digoxin, không phải ngộ độc digoxin.
2.Nó rất quan trọng để phân biệt giữa ngấm digoxin trên ECG ở mức liều bình thường với ngộ độc digoxin. ST chênh xuống bình thường được tìm thấy ở bệnh nhân dùng digoxin, cũng như giảm kích thước sóng T và rút ngắn đoạn ST. Khi ngộ độc digoxin, sóng T đảo ngược có thể hiện diện, cũng như các rối loạn nhịp khác(nhưng điển hình là nhịp nhanh nhĩ kịch phát kèm block AV).
3.Hiện tượng ngấm digoxin trên ECG do cơ chế sau : hoạt động trực tiếp trên điện học gây ra bởi ức chế kênh Natri (và kênh kali thứ phát) di chuyển qua cơ tim và tế bào tạo nhịp, và tác động gián tiếp thông qua tăng trương lực phế vị.
4.Biểu hiện phổ biến nhất trên ECG của ngộ độc digoxin là: block tim, nhịp chậm, nhịp nhanh bộ nối và RN. Nguy cơ của ngộ độc digoxin tăng lên khi suy thận, dùng chung với verapamil hoặc amiodaron; mất nước và hạ kali. Thời gian bán hủy của digoxin ở người có chức năng thận bình thường là 36-48h, nên khi ngộ độc chỉ đơn giản là ngưng thuốc và đo nồng độ digoxin trong máu là đủ. Nó có thể kéo dài đến 5 ngày ở người suy thận. Digoxin ko được thải ra ngoài khi lọc thậnnếu ngộ độc gây loạn nhịp hoặc tăng Kali ác tính gây ly giải màng tế bào, thì thuốc đối kháng đặc hiệu là mảnh kháng thể gắn digoxin (Digibind).
Bàn luận
Nguyên nhân gây nên đoạn ST chênh xuống bao gồm thuốc (digoxin, quinidine), nhồi máu cơ tim cấp thành sau, thiếu máu cơ tim, hình ảnh soi gương trong NMCT cấp ST chênh lên, và phì đại thất trái với hình ảnh ST dạng ‘strain’.
Luôn luôn cẩn thận phân biệt giữa đặc điểm ECG với nồng độ digoxin bình thường và ngộ độc digoxin. Nồng độ digoxin có thể đo được và quyết định xử trí dựa vào lâm sàng.
Triệu chứng của ngộ độc digoxin không đặc hiệu: nhìn mờ, mất khả năng phân biệt màu ( vàng và xanh lần đầu tiên được mổ tả bởi William Withering năm 1785), giảm ý thức, ăn uống kém, buồn nôn, nôn ói và tiêu chảy.
Nguy cơ của ngộ độc digoxin phụ thuộc vào liều của digoxin, cân nặng của bệnh nhân, chức năng thận và nồng độ Kali máu. Đo nồng độ digoxin trong máu không cần làm thường quy nhưng có thể có ích nếu khi nghi ngờ ngộ độc ::
1.5–3.0 mcg/mL: có thể
>3.0 mcg/mL: giống
Chú ý – luôn so sánh tương quan giữa lâm sàng và kết quả xét nghiệm ngộ độc ECG.
Đọc thêm
Making Sense of the ECG: Atrial fibrillation, p 42; Are the ST segments depressed? p 176; Digoxin and the ECG, p 180