Nguồn “ MAKING SENSE OF THE ECG: CASES FOR SELF-ASSESSMENT”
Andrew R. Houghton, David Gray
Figure adapted with permission from the BMJ Publishing Group (Heart 1986; 55: 291–4).
Trường hợp
Bệnh nhân nam 34 tuổi
Triệu chứng
Hồi hộp, đánh trống ngực.
Bệnh sử
Ba năm trước, bệnh nhân có những cơn hồi hộp đánh trống ngực. Hiện tại tình trạng trên đột ngột xuất hiện cách đây 1h.
Tiền sử
Bình thường
Khám
Mạch: 150 bpm, đều. Huyết áp: 132/82. JVP: bình thường.
Tiếng tim: bình thường (nhịp tim nhanh). Phổi thô
Xét nghiệm
CTM: Hb 15.1, B.CẦU 6.0, T.cầu 381.
U&E: Na 139, K 4.7, urea 4.9, creatinine 80.
XQ ngực: bình thường
câu hỏi
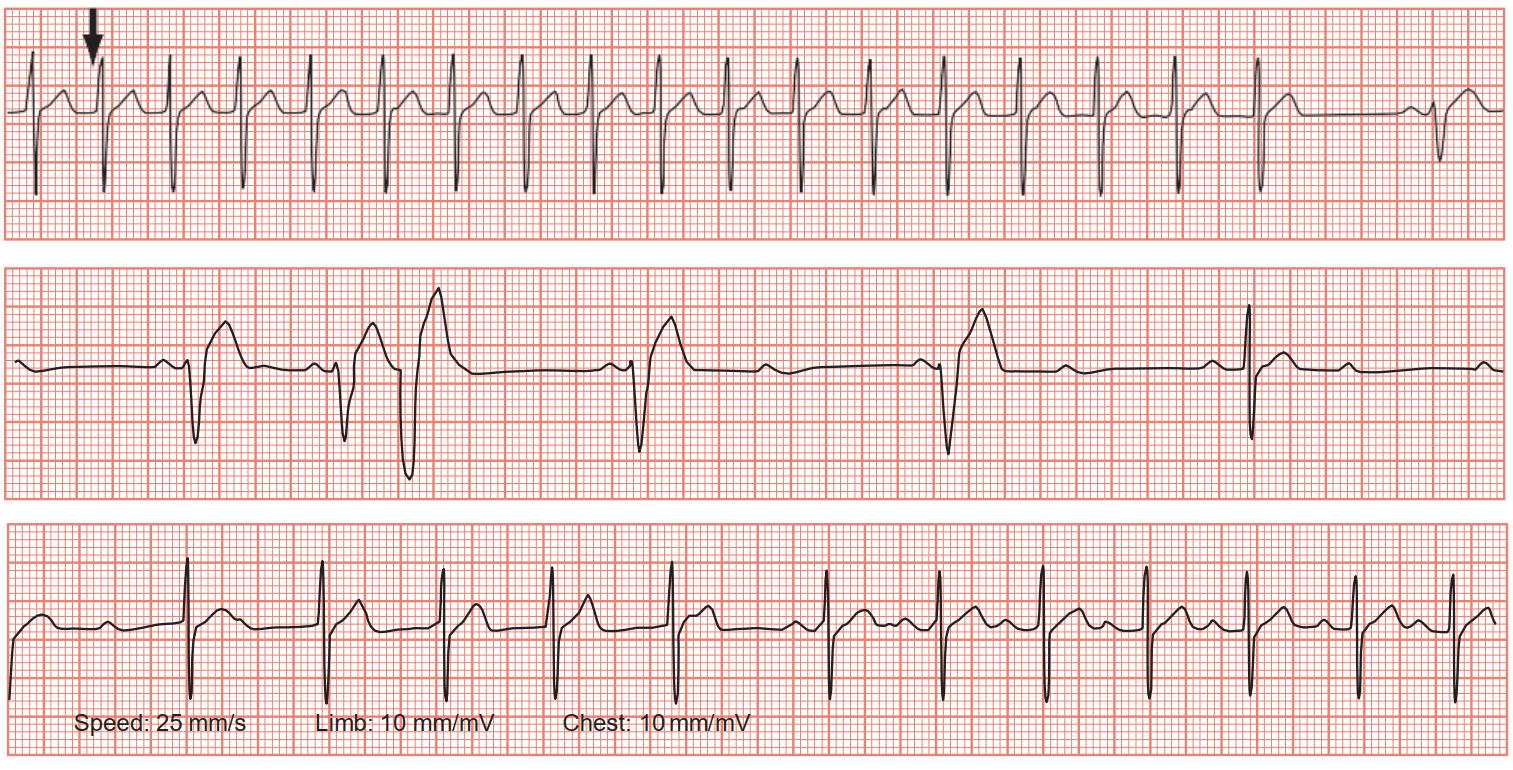
1.Rối loạn nhịp nào thấy ở đoạn đầu của bản ghi?
2.Thuốc nào có khả năng làm xuất hiện hình ảnh đầu mũi tên?
3.Nhịp nào sẽ xuất hiện sau đó?
Phân tích ecg
|
Tần số |
150 bpm (trong cơn AVNRT) |
|
Nhịp |
Ban đầu AVNRT, sau đó block AV 2 (với bất thường dẫn truyền – ngoại tâm thu), sau đó là nhịp bộ nối, cuối cùng là nhịp xoang |
|
Trục QRS |
Không thể đánh giá |
|
Sóng P |
Không thấy trong cơn AVNRT (bình thường trong nhịp xoang) |
|
Khoảng PR |
Kéo dài (220 ms) trong nhịp xoang |
|
Khoảng QRS |
Bình thường (80 ms) ở AVNRT |
|
Sóng T |
Bình thường |
|
Khoảng QTc |
Bình thường (398 ms) ở nhịp xoang |
Trả lời
1.Phần đầu của ECG có nhịp nhanh đều, QRS hẹp (150 lần/phút), không có sự xuất hiện của sóng P.Đây là Nhịp nhanh vòng vào lại tại nút nhĩ thất (AVNRT). Một số trường hợp phân biệt có thể xảy ra.
Nhịp nhanh vòng vào lại nhĩ thất (AVRT), mặc dù sóng P âm thường thấy nằm giữa phức bộ QRS.
Cuồng nhĩ kèm Block AV 2:1, mặc dù một số người sẽ thấy dấu hiệu sóng F.
2.Thuốc được dùng là Adenosine, nó nhanh chóng block nút nhĩ thất và chấm dứt rối loạn nhịp tim. Điều này có thể giúp loại trừ Cuồng Nhĩ (Adenosine sẽ giúp làm bộc lộ sóng f nhưng không thể chấm dứt được cuồng nhĩ).
Khi mọi thứ trở nên êm dịu sau khi chấm dứt được AVNRT, 1 số nhịp khác sẽ được nhìn thấy:
Trước tiên là 3 nhịp xoang đi cùng với phức bộ QRS giãn rộng là dấu hiệu cho thấy sự bất thường trên đường dẫn truyền.
Tiếp theo là ổ phát nhịp ở tâm thất.
Tiếp theo là chu kỳ ngắn của Block AV 2 mobizt 1, kèm với sóng P âm
Tiếp theo là có 5 nhịp liên tiếp nhau (phức bộ QRS hẹp, không có sóng P đứng trước)
Cuối cùng nhịp tim trở về nhịp xoang thường (100 lần/ phút) kèm Block AV 1(PR 220ms).
Thiếu bằng chứng đoạn PR ngắn hoặc tiền kích thích (sóng Delta) trong lúc về nhịp xoang nên không nghĩ tới đường dẫn truyền phụ. Vì vậy nghĩ đến rối loạn nhịp ban đầu là AVNRT hơn là AVRT
Bàn luận
Cơ chế của AVRNT được bình luận ở case 29 .
Lập đường truyền tĩnh mạch, adenosine có tác dụng block thoáng qua nút AV. Adenosine được chuyển hóa nhanh (thời gian bán thải 8-10s) và vì vậy phải được tiêm vào nhanh(>2s) ở tĩnh mạch trung tâm hoặc tĩnh mạch lớn ngoại vi. Trước khi tiêm adenosine, bệnh nhân nên được cảnh báo rằng họ có thể cảm thấy không ổn khoảng vài giây, và có thể gặp một số triệu chứng như mặt đỏ bừng và tức ngực. Adenosine được cấm dùng trong bệnh Hen, block AV II hoặc III và hội chứng suy nút xoang ( ngoại trừ có máy tạo nhịp thích hợp). Adenosine có tác động hiệp đồng với dipyridamole nên nếu cần thiết dùng adenosine cho những người dùng dipyridamole, nên dùng liều dưới mức bình thường. Bệnh nhân ghép tim cũng có thể rất nhạy cảm với những tác động của adenosinedose
Rối loạn nhịp tim vòng vào lại (AVNRT và AVRT) có thể chấm dứt bằng Adenosin, do block nút Nhĩ thất có thể phá vỡ vòng vào lại. Trong trường hợp cuồng nhĩ và rung nhĩ, block nút nhĩ thất do dùng adenosine sẽ làm chậm dẫn truyền ở nút nhĩ thất và giúp làm bộc lộ các hoạt động cơ bản của tâm nhĩ– điều này có thể có ích trong việc chẩn đoán, nhưng nó sẽ không chấm dứt được rối loạn nhịp. Trong trường hợp nhịp nhanh thất, adenosine sẽ không có tác động nào (ngoại trừ trong trường hợp hiếm gặp như nhịp nhanh thất vào lại nhánh
AVNRT (và AVRT) cũng có thể được chấm dứt nhịp bằng một số thao tác gây block nút Nhĩ thất khác, như là xoa xoang cảnh và nghiệm pháp Valsalva.
Further reading
Making Sense of the ECG: Atrioventricular re-entry tachycardias, p 47.
Saito D, Ueeda M, Abe Y et al. Treatment of paroxysmal supraventricular tachycardia with intravenous injection of adenosine triphosphate. Heart 1986; 55: 291–4