Đại cương
Hằng năm trên thế giới có hàng chục triệu người mắc bệnh ung thư và có khoảng hàng triệu người chết vì căn bệnh này. Thời gian sống thêm kể từ lúc xác định bệnh đến khi tử vong của đa số các trường hợp ung thư giai đoạn muộn là không quá 6 tháng, vì vậy trong nhiều năm qua trong chúng ta bao gồm cả thầy thuốc và bệnh nhân đều cho rằng việc chẩn đoán xác định bệnh ung thư coi như là hết hy vọng và một cái án tử hình vô hình treo trên đầu người bệnh, vô tình chúng ta đã đẩy người bệnh vào tình trạng hết sức bất lợi đó là sự tuyệt vọng của người bệnh
Lịch sử phát hiện và chẩn đoán sung thư đã trải qua nhiều năm, từ việc khám xét lâm sàng: nhìn, sờ, gõ, nghe đến các giai đoạn khám xét cận lâm sàng: Chẩn đoán tế bào học trên kính hiển vi thường có độ phóng đại lớn, đến kính hiển vi điện tử có độ phóng đại gấp hàng nghìn lần so với kính hiển vi quang học thường và càng ngày càng có nhiều phương tiện hỗ trợ cho chẩn đoán nhanh và độ chính xác cao cho phép chúng ta tiếp cận với hầu hết các ngóc ngách trong cơ thể và các ung thư nằm sâu trong các nội tạng như: Siêu âm, phương pháp chẩn đoán Y học hạt nhân: SPECT (single phôtn emission computer tomography), PET (positron Emission Tomography), X quang: qui ước và CT, MRI, nội soi (bao gồm cả nội soi sinh thiết). Xuyên suốt bề dày lịch sử phát triển ấy con người ngày càng chủ động trong lĩnh vực chẩn đoán sớm ung thư
Dựa trên những hiểu biết mới về ung thư: Thời gian nhân đôi của khối u, khả năng miễn dịch chống ung thư, sự tiến triển của ung thư theo giai đoạn lâm sàng đó là: u + hạch + di căn, mô bệnh học, típ tế bào…… giúp cho y học nhận thức rõ rằng: Việc chẩn đoán sớm ung thư có vai trò to lớn quyết định đến phương pháp điều trị và tiên lượng bệnh
Vì vậy chẩn đoán ung thư đồng nghĩa với việc chẩn đoán sớm tức là chúng ta tìm ra những tổn thương từ khi chúng chưa có biểu hiện lâm sàng hay còn gọi giai đoạn tiền lâm sàng của ung thư. Tuy nhiên đây là việc hết sức khó khăn vì: Kích thước khối u thường quá bé 1 – 2 cm (tương đương với 109 – 2.109 đã có khả năng di căn xa là rất lớn và trở thành ổ ung thư thứ phát. Chính vì thế có niều trường hợp ung thư ko có triệu chứng lâm sàng gì, nhưng khi chẩn đoán được đã là giai đoạn muộn: đã xâm lấm rộng và có di căn xa. Giai đoạn tiền lâm sàng lại có khả năng chữa khỏi hoàn toàn ít nhất là 50% số trường hợp
Ngày nay vấn đề chẩn đoán sớm ung thư đã có mục tiêu cụ thể hơn, đó là phát hiện ung thư tại chỗ, ung thư giai đoạn O, ung thư nội biểu mô, ung thư tiền xâm nhập (tùy theo cách gọi của từng tác giả). Tức là ung thư chưa có xâm lấn và di căn và khả năng chữa khỏi đạt sấp xỉ 100%. Tuy nhiên vấn đề đặt ra là muốn chẩn đoán sớm ung thư cần phải có nhiều nỗ lực của cả xã hội bao gồm: Y tế, chính phủ và bản thân ý thức người dân trong việc phát hiện sớm ung thư. ở Mỹ hàng năm người ta phải chi trả 2000 USD cho một trường hợp phát hiện ung thư
Chẩn đoán bệnh ung thư bao gồm: Chẩn đoán xác định, chẩn đoán giai đoạn và chẩn đoán sớm ung thư. Để đạt được mục tiêu của chẩn đoán ung thư cần phải tiến hành 3 bước
Chẩn đoán ban đầu: Chẩn đoán sơ bộ hướng đến một bệnh ung thư
Chẩn đoán xác định: Dựa vào mô bệnh học – tiêu chuẩn vàng
Chẩn đoán giai đoạn bệnh ung thư theo TNM
Chẩn đoán lâm sàng bệnh ung thư
Mỗi loại ung thư có triệu chứng lâm sàng riêng và người ta chia thành 2 nhóm triệu chứng chính sau đây: Triệu chứng sớm và triệu chứng lâm sàng rõ rệt
Chẩn đoán sàng lọc
Là những dấu hiệu lâm sàng xuất hiện tương đối sớm, giúp ta có thể chẩn đoán sớm được một số bệnh ung thư. Các triệu chứng này thường rất nghèo nàn, không đặc hiệu, và ít ảnh hưởng tới chức năng nên người bệnh và bác sĩ thường dễ bỏ qua
Ung thư được phát hiện ở giai đoạn càng sớm thì tỷ lệ chữa khỏi càng cao. Sàng lọc và phát hiện sớm luôn là một trong 4 ưu tiên của chương trình phòng chống ung thư các nước đặc biệt là các nước phát triển. Sàng lọc là cách đánh giá mỗi cá thể hay cộng đồng khoẻ mạnh về mặt lâm sàng, nhằm phát hiện ung thư tiềm ẩn hay thương tổn tiền ung thư để điều trị khỏi. Mục tiêu của sàng lọc nhằm giảm tỷ lệ tử vong do ung thư
Sàng lọc ung thư vú
Có các phương pháp sàng lọc sau (screening test)
Tự khám vú: Là một kỹ thuật ít tốn kém và vô hại đối với tuyến vú. Thực hiện tự khám vú một tháng một lần và khám sau khi sạch kinh. Thường chẩn đoán ra bệnh khi u nhỏ, hạch di căn ít hơn những người không thực hành tự khám vú. Do vậy, cần phải phổ biến rộng rãi cách tự khám vú qua các phương tiện thông tin đại chúng
Khám lâm sàng tuyến vú: Là một phương pháp thông dụng để khám cho tất cả phụ nữ trên 40 tuổi ít nhất một năm một lần.
Chụp tuyến vú
Chụp vú không chuẩn bị được sử dụng rộng rãi trong việc xác định bệnh cũng như cho việc sàng lọc ung thư vú.
Với phụ nữ trên 40 tuổi nằm trong diện “nguy cơ cao”, một năm nên chụp vú không chuẩn bị 1 lần.
Đối với phụ nữ trên 50 tuổi, việc sàng lọc bằng chụp tuyến vú cũng có hiệu quả tốt
Sàng lọc ung thư cổ tử cung
Ung thư xâm lấn cổ tử cung có thể được phòng ngừa nếu sàng lọc được tiến hành bởi sự chính xác của Pap test hay tế bào học âm đạo mỗi năm một đến hai lần ở phụ nữ trên 30 tuổi đã có gia đình
Nếu không có chương trình sàng lọc có hiệu quả được tổ chức bởi hệ thống y tế cộng đồng, các bác sĩ có thể chọn lọc các bệnh nhân để sàng lọc. Bởi ích lợi của việc sàng lọc ung thư cổ tử cung đã làm giảm 30% các trường hợp ung thư xâm lấn. ở nhiều nước đã áp dụng các chương trình sàng lọc có tổ chức.
Tại các địa phương không có phương tiện xét nghiệm để làm Pap test, có thể khám cổ tử cung bằng mắt với mỏ vịt và đủ ánh sáng cho các phụ nữ có gia đình, trên 30 tuổi. Nếu có bất thường sẽ đưa sang bộ phận xác định bệnh và điều trị.
Khám bằng mắt là một phần không tách rời của chương trình sàng lọc với tế bào cổ tử cung.
Làm thử nghiệm Lugol.
Soi cổ tử cung để phóng đại các tổn thương ở cổ tử cung.
Khoét chóp cổ tử cung. Vừa chẩn đoán vừa điều trị các ung thư tiền xâm lấn.
Sàng lọc ung thư đại tràng và trực tràng
ở nhiều nước phát triển, ung thư đại trực tràng đứng hàng thứ 2 sau ung thư phổi.
Chiến lược sàng lọc nhằm vào các đối tượng có nguy cơ cao, đặc biệt tập trung vào những người có tuổi khoảng 50 đến 70.
Các nghiệm pháp sàng lọc
Xét nghiệm máu tiềm ẩn trong phân (FOBT)
Phát hiện hoạt độ Peroxidase của huyết cầu tố.
Các xét nghiệm sàng lọc cho thấy khoảng 2% FOBT dương tính và giá trị dự đoán của test cho cả u tuyến lành và ung thư từ 20 – 30%. Chú ý có xét nghiệm dương tính giả.
Nội soi: Việc soi đại tràng và trực tràng đã sử dụng như một xét nghiệm sàng lọc đơn độc hay kết hợp với FOBT. Việc theo dõi các đối tượng có nguy cơ cao nên dùng test FOBT nếu FOBT dương tính, chỉ định soi đại tràng, trực tràng.
Sàng lọc các ut khác
Đối với UT gan nguyên phát
Sàng lọc bằng cách định lượng a fetoprotein (AFP) trong huyết thanh những đối tượng đã bị viêm gan siêu vi rus viên gan B, những người nghiện rượu, những người xơ gan
Siêu âm được dùng để theo dõi các trường hợp có kết quả bất thường.
Đối với ung thư vòm họng
Sàng lọc bằng cách định lượng lượng kháng thể IgA của virut Epstein – Barr cho dân ở vùng hay mắc loại ung thư này.
Đối với ung thư vùng họng miệng
Thăm khám bằng mắt các đối tượng có nguy cơ cao, cần kết hợp với các chương trình giáo dục cho dân chúng biết (các đối tượng nhai thuốc lá, nhai trầu, hút thuốc, uống rượu) là làm tăng lợi ích của việc phát hiện ung thư sớm và các tình trạng tiền ung thư.
Đối với ung thư tiền liệt tuyến
Cả 3 xét nghiệm có khả năng phát hiện bệnh khi chưa có triệu chứng lâm sàng: thăm khám trực tràng bằng tay, siêu âm qua trực tràng, kháng nguyên đặc hiệu của tuyến tiền liệt – PSA (prostate specific antigen)
Đối với ung thư tuyến giáp
Các đối tượng đã chiếu xạ vào vùng đầu cổ khi còn thơ ấu sẽ có nguy cơ cao cần phải được khám lâm sàng định kỳ, xét nghiệm Calcitonin và Thyroglobulin.
Đối với ung thư phế quản phổi
Nên chụp X quang phổi định kỳ hàng năm cho những người hút thuốc trên 45 tuổi để phát hiện sớm tổn thương khi các khối u còn nhỏ.
Đối với ung thư dạ dày
Cần làm X quang dạ dày và nội soi trên những bệnh nhân có nguy cơ cao (tuổi, tiền sử của bệnh viêm loét dạ dày mãn tính).
Đối với ung thư hắc tố
Biện pháp quan trọng là quan sát bằng mắt với những cán bộ y tế được huấn luyện tốt. Khám tỷ mỉ.
Một số triệu chứng lâm sàng sớm bệnh ung thư
Là những dấu hiệu lâm sàng xuất hiện tương đối sớm có thể giúp chẩn đoán sớm được một số bệnh ung thư. Các dấu hiệu này thường nghèo nàn, ít đặc hiệu, ít ảnh hưởng tới người bệnh nên dễ bị bỏ qua.
Ho kéo dài là triệu chứng sớm của ung thư phế quản.
Xuất huyết, tiết dịch bất thường (khí hư) báo hiệu nhiều bệnh ung thư như : chảy máu bất thường âm đạo báo hiệu ung thư cổ tử cung; ỉa ra máu, nhầy báo ung thư đại trực tràng; chảy dịch bất thường đầu núm vú báo động ung thư vú.
Thay đổi thói quen đại, tiểu tiện báo động ung thư đại trực tràng, ung thư tiết niệu sinh dục.
Rối lọan tiêu hóa kéo dài có thể là triệu chứng sớm của ung thư đường tiêu hóa: đau bụng âm ỉ kéo dài, đại tiện phân nhầy máu…
Đau đầu, ù tai 1 bên là dấu hiệu sớm của ung thư vòm mũi họng.
Nói khàn, nói khó báo động ung thư thanh quản, nuốt vương, nuốt nghẹn báo động ung thư thực quản
Nổi u, cục cứng, phát triển nhanh báo động ung thư vú, ung thư phần mềm
Vét loét dai dẳng khó liền báo động ung thư môi, lưỡi, dạ dày…
Thay đổi tính chất, kích thước nốt ruồi báo hiệu ung thư hắc tố
Nổi hạch bất thường, cứng, ít đau báo động bệnh lý hạch ác tính
Triệu chứng lâm sàng rõ rệt
Gầy sút cân
Đây là dấu hiệu lâm sàng khi bệnh ở giai đoạn muộn thường bệnh nhân gầy sút nhanh 5 – 10 kg/tháng
Đau
ở giai đoạn muộn đau là triệu chứng phổ biến, hay găp ở hầu hết bệnh nhân ung thư. Đau là do tổ chức ung thư xâm lấn, phá hủy tổ chức xung quanh, chèn ép dây, rễ thần kinh, cho bít tắc (ung thư đường tiêu hóa, gan, mật, tiết niệu…), bệnh nhân có thể chết vì đau, vì suy kiệt do đau gây ra, đây cũng là vấn đề khó giải quyêt trong điêu trị bệnh ung thư
Hội chứng bít tắc
Thường là do ung thư các tạng rỗng phát triển trở nên bít tắc đường ống tiêu hóa, bít tắc đường tiểu và bít tắc đường hô hấp…vv
Ung thư đại trực tràng, ung thư dạ dầy, hang vị gây hẹp môn vị (gây đau, nôn, bí chướng)
Ung thư tiền liệt tuyến, ung thư bàng quang gây bí đái
Ung thư hạ họng thanh quản gây bít tắc đường hô hấp trên (mở khí quả chủ động, hoặc cấp cứu nhằm làm lưu thông đường hô hấp)
Triệu chứng chèn ép và xâm lấn
Do tổ chức ung thư xâm lấn và chèn ép vào tổ chức cơ quan lân cận.
UT phế quản gây hội chứng phù áo khoác do chèn ép tĩnh mạch chủ trên
Ung thư cổ tử cung gây chèn ép niệu quản gây đau quăn thận, phù, vô niệu, tăng urê huyết
Ung thư vòm họng gây chèn ép các dây thần kinh sọ não gây liệt các dây thần kinh sọ não, gây đau đớn cho bệnh nhân
Các khối u trung thất chèn ép thực quản, khí quản gây ra nuốt vướng, nuốt nghẹn, nuốt sặc, gây khó thở
Các triệu chứng di căn
Di căn ung thư thường phổ biến theo hai con đường: Mạch bạch huyết và đường máu
Di căn theo đường mạch bạch huyết đến các hạch bạch huyết lân cận (hạch vùng)
Di căn theo đường máu đến các cơ quan như gan, phổi, xương…: Di căn màng phổi gây tràn dịch màng phổi, di căn màng bụng gây cổ trướng, di căn màng tim gây tràn dịch màng ngoài tim…. Di căn xương gây gẫy xương bệnh lý
Hội chứng cận u
Bao gồm các triệu chứng lâm sàng, hóa sinh gây nên bởi hoạt động của các khối u tiết ra các chất sinh học mang tính chất nội tiết của một số khối u như:
Sốt kéo dài không rõ nguyên nhân là hội chứng cận ung thư gặp trong bệnh lý hạch ác tính: Hogdkin, non hogdkin.
Ung thư phế quản loại tế bào nhỏ tiết ra các chất nội tiế giống như TSH gây ra phì đại đầu chi, tiết ra chất dạng hormon estrogen gây ra vú to ở nam giới
Một số ung thư tiế ra chất giống ACTH gây hội chứng Cursching
Hội chứng tăng: Thyroxin, canxi máu là do một số ung thư biểu mô dạng biểu bì, ung thư thận, ung thư phụ khoa, ung thư đường tiêu hóa
Các phương pháp chẩn đoán cận lâm sàng
Chụp xquang
1895 K.V Roentgent phát hiện ra tia X, từ đó tia X được ứng dụng vào y học đặc biệt trong chẩn đoán bệnh. Đến nay các kỹ thuật chụp Xquang từ cổ điển cho đến các kỹ thuật hiện đại đã được áp dụng trong chẩn đoán bệnh nói chung và chẩn đoán ung thư nói riêng
Nguyên lý chung của chẩn đoán hình ảnh Xquang qui ước là
Tính chất đâm xuyên của tia X
Sự hấp thu tia X của các mô là khác nhau trong cùng một cơ thể
Một số kỹ thuật chụp Xquang chẩn đoán bệnh ung thư hay được áp dụng đó là
Chụp xquang phổi, xương
Đây là kỹ thuật đơn giản nhất nhưng có giá trị rất lớn trong chẩn đoán ung thư phổi – phế quản, và ung thư xương với biểu hiện tổn thương khư trú ở phân thùy phổi, hoặc lan tràn là đám mờ không thuần nhất, hay hình ảnh “bóng bay”, trong ung thư xương hình ảnh tổn thương là các đám mờ thể hiện tổn thương phá hủy hay tân tạo xương
Kỹ thuật chụp xquang vú
Đây là kỹ thuật chụp Xquang để phát hiện sàng lọc ung thư vú, cho phép phát hiện khối ung thư ở giai đoạn sớm với dấu hiệu nốt vôi hóa rất nhỏ (Mcrocalcification)
Kỹ thuật chụp xquang có thuốc cản quang
Chụp xquang dạ dầy, hành tá tràng hàng loạt. Chụp khumg đại tràng khi không có nội soi hoặc nội soi thất bại.
Chụp đối quang kép
Để phát hiện những tổn thương nhỏ của dạ dày, đại trực tràng
Kỹ thuật chụp mạch máu
Chụp mạch được bơm chất cản quang qua đó phát hiện khối u là các hình khuyết, ứ đọng hoặc rối loạn hệ mạch máu bao gồm
Chụp động mạch và tĩnh mạch: Được chỉ định trong một số bệnh ung thư nằm sâu trong các cơ quan như: Ung thư thận, gan, tụy, não
Chụp bạch mạch thường để chẩn đoán các bệnh u lympho ác tính (Hoghdkin, non Hoghdkin), đặc biệt trong chẩn đoán giai đoạn bệnh hạch ác tính
Tuy nhiên các kỹ thuật chụp Xquang thường ít có khả năng phát hiện các khối u có đường kính dưới 2 cm, tỷ lệ âm tính giả và dương tính giả cao (20 – 30%): hay nhầm với các nang (cyst), các tổn thương viêm.
Chụp ct scaner
(Chụp Xquang cắt lớp điện toán)
Đây là thành tựu hiện khoa học hiện đại (1971 – G.M Hounsfiled) của phương pháp vật lý đưa đến một tiến bộ lớn về chất lượng hình ảnh chụp Xquang: Cho phép chụp hàng loạt hình có độ chính xác và độ phân giải cao các khối u nằm sâu trong ở các cơ quan như: Gan, thận, tụy tạng, não…, kể cả các hạch lympho (nông hoặc sâu).
Hiện nay có nhiều thế hệ máy chụp CT scaner từ thế hệ 1 – 5.
Phương pháp này chẳng những làm nổi bật các khối u nguyên phát mà cả các ổ di căn với khả năng phát hiện các khối u (nguyên phát và thứ phát) có đường kính xấp xỉ 1 cm.
Ngày nay chụp cắt lớp điện toán còn được dùng trong cả việc dẫn đường cho sinh thiết chẩn đoán mô bệnh học và dẫn đường cho xạ trị (lập kế hoạch điều trị). Tuy nhiên giá thành còn đắt nên phần nào hạn chế trong việc áp dụng trong chẩn đoán sớm ung thư
Nội soi
Là phương pháp khám qua máy nội soi. Nhờ có các máy nội soi mà người thầy thuốc có thể quan sát được các hốc tự nhiên, các nội tạng trong cơ thể một cách trực tiếp, đồng thời làm một số thủ thuật sinh thiết chẩn đoán. Ngày nay các kỹ thuật nội soi ngày càng phát triển (bao gồm nội soi chẩn đoán và phẫu thuật soi) do các tiến bộ của khoa học vật lý quang học và vi mạch điện tử.
Nội soi đóng một vai trò to lớn trong chẩn đoán các ung thư: Đầu; mặt; cổ, ung thư đường tiêu hóa: thực quản, dạ dầy, đại trực tràng và ung thư phổi – phế quản…
Siêu âm
Đây là phương pháp chẩn đoán hiện đại, có độ nhậy và độ đặc hiệu cao được ứng dụng rất rộng rãi trong lâm sàng nói chung và lĩnh vực ung thư nói riêng
Trong chẩn đoán ung thư, siêu âm được ứng dụng nhiều trong chẩn đoán ung thư nguyên phát, sự xâm lấn của u nguyên phát sang các cơ quan lân cận và phát hiện di căn xa như: ung thư gan, ung thư thận, ung thư buồng trứng, ung thư tuyến giáp, cổ tử cung…vv
Các đầu dò có tần số cao còn đánh giá được cả sự xâm lấn của khối u sang cơ quan lân cận: ung thư trực tràng, ung thư thực quản.
Tuy nhiên đây là một trong những phương pháp chẩn đoán hình ảnh nên kết quả còn phụ thuộc rất nhiều vào kinh nghiệm của người thầy thuốc chuyên khoa. Ưu điểm nổi trội là phương pháp chẩn đoán không can thiệp, không độc hại, giá thành không cao nên có thể tiến hành ở nhiều cơ sở y tế
Chụp cộng hưởng từ (mri)
Đây là một phương pháp chẩn đoán hình ảnh hiện đại, chất lượng hình ảnh cao hơn chụp cắt lớp điện toán (CT scaner)
Nguyên lý của chụp cộng hưởng từ: Nguyên tử hydro có rất nhiều trong các mô ở cơ thể con người, hạt nhân của nguyên tử này chỉ có một proton. Khi những nguyên tử hydro của các mô được đặt trong một từ trường có cường độ lớn và được cung cấp năng lượng dưới dạng những sóng có tần số radio thì khi ngừng cung cấp những sóng đó, hệ thống sẽ hồi trả lại năng lượng và các proton sẽ phát ra các tín hiệu. Các tín hiệu này sẽ được các bộ phận thu nhận của máy và mấy vi tính xử lý để biến thành hình ảnh
Chụp cộng hưởng từ còn cho chúng ta nghiên cứu về cả hình ảnh và một phần chức năng sinh học và hóa học của khối u. Hiện nay cũng là phương pháp chẩn đoán ung thư rất có giá trị nhưng giá thành còn khá cao nên chưa áp dụng rộng rãi trong các cơ sơ y tế, các bệnh viện
Chẩn đoán y học hạt nhân
Ghi hình phóng xạ (Scanning):
Các máy ghi hình phóng xạ đều có chung một nguyên lý: Có một bộ phận đầu dò nối với một bộ phận ghi hình, trong khi bộ phận đầu dò “quét” trên bề mặt cơ qua có tập trung đồng vị phóng xạ thì bộ phận ghi hình cũng chuyển động đồng dạng, và vạch hình với số vạch càng dầy đặc khi hoạt tính phóng xạ nhận được càng lớn. Để ghi được hình ảnh có giá trị cần đảm bảo những điều kiện sau đây:
Chất đồng vị phóng xạ phải được tập trung ở cơ quan nghiên cứu nhiều hơn hẳn các tổ chức xung quanh
Bộ phận ghi hình phải ghi được một hình càng gần với sự phân bố hoạt tính phóng xạ trong cơ quan càng tốt, với một độ tương phản cao càng tốt
Chụp xạ hình
Máy chụp xạ hình (Gamma – camera viết tắt: GC) cho ta hình ảnh tức thì của cơ quan có tập trng đồng vị phóng xạ. Nguyên lý hoạt động như sau: Bức xạ gamma được thu nhận bởi một đầu dò có tinh thể mỏng, nhưng đường kính rộng (290 – 400mm), các photon phát ra được thu nhận bởi nhiều ống nhân quang (19 – 37 ống) bố trí thành hình 6 cạnh bảo đảm việc truyền tín hiệu sáng đến dao động ký, dao động ký biến các photon thành 1 chấm sáng, chấm này càng sáng khi số photon trước ống nhân quang tương ứng càng nhiều đây là phương pháp ghi lại hình ảnh sự phân bố
Phương pháp chụp xạ hình cắt lớp điện toán (SPECT – Single photon emission computed tomography, và PET – Positron Emission Tomography)
Đây là phương pháp chẩn đoán hình ảnh có nhiều giá trị cao trong chẩn đoán bệnh nói chung và bệnh ung thư nói riêng. Kỹ thuật chụp hình với máy PET và PET/CT (1970 đang được ứng dụng ngày càng rộng rãi trên thế giới. Hiện nay toàn thế giới có khoảng 2900 máy PET và PET/CT (riêng ở mỹ có 1800 máy – 2008). ở Việt Nam năm 2009 có 3 máy PET/CT đặ tại bệnh viện Việt Đức và bệnh viện Chợ rẫy, Bạch Mai. Những năm đầu khi ứng dụng máy PET và PET/CT trong chẩn đoán thì phục vụ chủ yếu trong lĩnh vực tim mạch, thần kinh. Về sau, người ta thấy việc ứng dụng PET và PET/CT trong lĩnh vực ung thư ngày càng nhiều. Trong chuyên ngành ung PET và PET/CT được chỉ định để:
Chẩn đoán ung thư nhất là xác định giai đoạn bệnh
Đánh giá hiệu quả của các phương pháp điều trị, đặc biệt là hóa trị liệu pháp và xạ trị liệu pháp
Để chụp hình bằng PET và PET/CT cần phải có các đồng vị phóng xạ phát positron có thời gian bán hủy vật lý rất ngắn (T 1/2) nên đòi hỏi phải có máy gia tốc vòng (cyclotron). Một số đoofng vị phóng xạ dùng cho máy PET và PET/CT
|
ĐVPX |
Thời gian bán hủy (T1/2)-phút |
|
18F |
110 |
|
15O |
2,07 |
|
68Ga |
68,3 |
|
82Rb |
1,27 |
|
13N |
10,0 |
|
11C |
20,4 |
Các phương pháp chẩn đoán hình ảnh hiện đại như CT, MRI, siêu âm chỉ phát hiện và đánh giá các tổn thương đã có những thay đổi về cấu trúc giải phẫu, mật độ của tổ chức vì vậy các phương pháp này thường gặp khó khăn và dễ bỏ xót tổn thương có đường kính có thể phát hiện bất thường về chuyển hóa, chụp được hình ảnh tổn thương mức độ sinh hóa, còn nhỏ khi chưa có thay đổi cấu trúc.
Những bệnh nhân ung thư sau khi được điều trị bằng phẫu thuật, hóa chất, xạ trị làm cho các tổn thương nguyên phát thay đổi làm cho các phương pháp CT, MRI, siêu âm có rất nhiều hạn chế trong việc xác định
Tổ chức khối u nguyên phát còn sót lại
Không phân biệt được tổ chức xơ hóa với tái phát và di căn.
Kỹ thuật chụp PET và PET/CT cho phép những nhược điểm đó của CT scaner và MRI. Cho ta khảo sát hình ảnh giải phẫu và cả hình ảnh chức năng chuyển hóa (mức độ tế bào và mức độ phân tử).
Nguyên lý chụp xạ hình PET
Khối u ác tính, các tế bào phát triển rất nhanh so với tế bào của tổ chức bình thường, do vậy cần sử dụng các tiền chất để tổng hợp DNA như: thymidine, guatinine nhiều hơn bình thường. Người ta gắn đồng vị phóng xạ 11C với thymidine để tiêm vào bệnh nhân để chụp hình, thì những nơi có tổ chức ác tính sẽ tập trung nhiều thymidine – 11C, do đó máy PET sẽ dễ dàng phát hiện những ổ tổn thương có hoạt tính phóng xạ cao hơn tổ chức lành xung quanh mà trên hình ảnh xạ hình chúng ta dễ dàng quan sat được
Khối u ác tính có tốc độ tổng hợp protein cao hơn tổ chức lành xung quanh, do đó nó đòi hỏi nhiều nguyên liệu acid amin để tổng hợp protein như: methionine, tyrosine…. Nếu người ta gắn 11C với các acid amin này và tiêm vào bệnh và chụp xạ hình PET sẽ dẽ dàng phát hiện ra những tổn thương (khối u) có hoạt tính phóng xạ cao hơn vùng lành xung quanh
Khối u ác tính có nhu cầu sử dụng glucose cao hơn tổ chức lành xung quanh. Người ta gắn glucose với đồng vị phóng xạ 18F (18F- FDG – Fluoro Deoxy Glucose) tiêm cho bệnh nhân rồi tiến hành chụp xạ hình PET sẽ dễ dàng quan sát thấy trên hình ảnh xạ hình những vùng tổn thương có hoạt tính phóng xạ cao hươn vùng lành xung quanh.
Mỗi loại u ác tính có đặc tính sinh học, và hóa học khác nhau. Nên người ta phải sử dụng nhiều loại dược chất phóng xạ khác nhau để chụp xạ hình PET
Vai trò của chụp xạ hình PET trong điều trị bệnh ung thư:
PET có vai trò quan trọng trong việc lựa chọn phương pháp điều trị: Khoảng 90% bệnh nhân có phương pháp điều trị đúng sau khi chụp xạ hình PET
PET có vai trò lớn trong việc làm thay đổi phương pháp điều trị theo hướng tối ưu: Khoảng 50% bệnh nhân được thay đổi phương pháp điều trị sau khi chụp xạ hình PET
PET giúp tiên lượng sớm kết quả với phương pháp điều trị
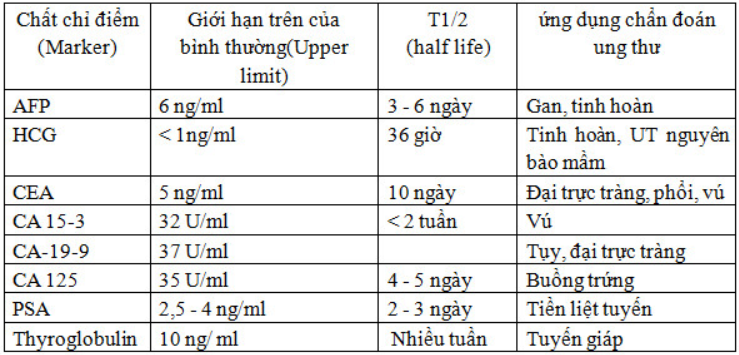
Chất chỉ điểm ung thư (tumor macker)
Chỉ điểm ung thư (Tumor macker) là những phân tử mà sự biến đổi nồng độ hoặc sự xuát hiện phản ánh những rối lạo chuyển hóa tế bào, liên quan đến bệnh sinh và sự phát triển của ung thư
Danh pháp: Có nhiều tên gọi khác nhau tùy từng tác giả đó là: Chất chỉ điểm sinh học, dấu ấn ung thư, chỉ tố ung thư, chất chỉ điểm ung thư…vv
Chất chỉ điểm ung thư lý tưởng đáp ứng các yêu cầu sau đây
Có độ nhậy và độ đặc hiệu cao
Có giá trị chẩn đoán sớm
Đánh giá được hiệu quả điều trị
Có giá trị tiên lượng bệnh
Trong thực tế không có một chất chỉ điểm ung thư nào đáp ứng được các yêu cầu này. Chưa có một chất chỉ điểm ung thư nào có giá trị chẩn đoán sớm, ngoại trừ PSA (prostate specific antigen) được coi là chất chỉ điểm ung thư có giá trị chẩn đoán sớm ung thư tiền liệt tuyến.
Một số chất chỉ điểm ung thư giúp cho việc chẩn đoán sàng lọc như: AFP (Alphafetoprotein) sàng lọc ung thư gan nguyên phát ở những người mang kháng nguyên HbsAg, hoặc xơ gan. Calcitonin sàng lọc carcinoma tế bào C tuyến giáp ở những người có tiền sử gia đình bị bệnh này
Hầu hết các chất chỉ điểm ung thư là không đặc hiệu, trừ PSA trong ung thư tiền liệt tuyến, Thyroglobulin đặc hiệu với ung thư tuyến giáp
Đa số chất chỉ điểm ung thư có nồng độ liên quan tới giai đoạn ung thư: Chất chỉ điểm ung thư tăng cao khi ung thư giai đoạn muộn hoặc là có di căn . Nhưng nồng độ các chất này biến động rất lơn, do đó không thể chỉ lấy nồng độ chất chỉ điểm ung thư mà xác định giai đoạn bệnh. Ngoài ra cũng cần chú ý những yếu tố ảnh hưởng đến nồng độ của chất chỉ điểm ung thư trong máu: sự sản xuất và bài tiết chất chỉ điểm ung thư vào máu, sự cấp máu cho khối u và độ thanh thải của chất chỉ điểm ung thư
Nhiều chất chỉ điểm ung thư có giá trị tiên lượng: nồng độ cao hoặc tăng nhanh một cách bất thường là tiên lương xấu, ngược lại nếu nồng độ chất chỉ điểm ung thư đang cao mà hạ thấp sau khi điều trị là tiên lượng tốt. Chú ý một số yếu tố ảnh hưởng đến nồng đọ chất chỉ điểm ung thư, ví dụ như hiện tượng hoại tử hoặc viên sau phẫu thuật có thể làm tăng nồng độ tạm thời. Một số chất chỉ điemr ung thư có giá trị liên lượng như CEA (Carcino embryonic antigen – Kháng nguyên ung thư phôi thai) trong ung thư đại trực tràng, AFP trong ung thư gan nguyên phát, CA- 25 (Carbohydrate antigen) trong ung thư buồng trứng
Phân loại: Có hai loại chỉ điểm ung thư tế bào và dịch thể
Chỉ điểm tế bào
Các gen ung thư như gen BRCA1, BRCA2 đột biến trong ung thư vú, gen IgH và TCRy trong Lympho non Hodgkin, gen H19 trong ung thư mũi họng
Thụ thể hormone: Thụ thể oestrogen (ER), Thụ thể progesteron (PR) trong ung thư vú
Thụ thể của yếu tố phát triển biểu bì (Epidermal growth factor receptor – EGF) trongbung thư vú
Chỉ điểm sinh học dịch thể
Đó là các chất do tổ chức ung thư tổng hợp và bài xuất ra, do sự biến đổi của tế bào u giải phóng ra, hoặc do phản ứng của cơ thể với khối u tạo ra. Các chất này xuất hiện với nồng độ bất thường trong các dịch của cơ thể như máu, nước tiểu, dịch não tủy, dịch chọc thăm dò….Chất chỉ điểm sinh học dich thể lại chia thành 2 nhóm:
Chất do tổ chức ung thư sản xuất ra
Chất xuất hiện do ung thư
Chất chỉ điểm do tổ chức ung thư sản xuất ra bao gồm
Kháng nguyên liên kết ung thư
Hormon
Các kháng nguyên liên kết ung thư do khối u sản xuất ra
Kháng nguyên phôi thai: AFP (alphafotoprotein), CEA (Carcino embryonic Antigen). Đó là những protein được sản xuất ra trong thời kỳ phôi thai, khi trưởng thành sự sản xuất sẽ ngừng lại hoặc chỉ còn rất ít.
Kháng nguyên hydrat carbon: Đó là các glycoprotein hoặc glycolipid, được sản xuất bởi các kháng thể đơn dòng đặc hiệu. Công nghệ u lai (hybridom) đã thành công lớn trong trong việc sản xuất ra các kháng thể đơn dòng KTĐD đặc hiệu kháng một dòng tế bào ung thư hoặc kháng nguyên mô ung thư. Nhờ chúng mà người ta xác định được nhiều kháng nguyên liên kết ung thư, thí dụ các glycolipid ở màng tế bào ung thư. Sự xác định này rất đặc hiệu nhờ KT ĐD nhận biết đặc hiệu chỉ một epitop của kháng nguyên. Các kháng nguyên hydrat carbon thường được gọi tên kèm theo những con số, đó là những số clon tế bào được lựa chọn để tạo kháng thể. Có nhiều kháng nguyên loại này như: CA 15-3, CA 19-9, CA 72-4, CA 125….
Cytokin, cytokeratin
Cytokin là các protein điều hòa của hệ thống miễn dịch, do các týp tế bào khác nhau sản xuất ra. Chúng làm nhiệm vụ thông tin và phối hợp hoạt động giữa các tế bào của hệ thống miễn dịch, khởi phát, hoạt hóa hoặc loại bỏ các phản ứng miễn dịch. Có nhiều loại cytokin: IL-6, TNF (yếu tố hoại tử)
Cytokeratin chứa nhiều polypeptit, cấu thành các sợi trung gian, tạo ra khung của tế bào. Cytokeratin đặc hiệu cho ung thư biểu mô bao gồm, liên quan đến ung thư có các CK 18, CK 19. Mà sợi hòa tan của CK19 chính là kháng nguyên liên kết ung thư CYFRA 21 – 1, kháng nguyên ung thư tế bào vẩy
Hormon
Một vài loại ung thư sản xuất ra nhiều hormon như: Ung thư tế bào mầm của tinh hoàn sản xuất nhiều HCG, ung thư tuyến giáp sản xuất ra nhiều hormon thyroglobulin, ung thư thuyên cận giáp sản xất ra nhiều calcitonin
Chất chỉ điểm ung thư xuất hiện do ung thư
Nhóm này gồm nhiều loại: enzym, protein, các yếu tố miễn dịch, các sản phẩm chuyển hóa như: LDH (lactat dehydrogenase), PSA (prostad specific antigen – là một protease), IgA của vi rut Epstein-Bar (EBV – VCA IgA)…vv
Một số chất chỉ điểm ung thư hữu ích trong chẩn đoán ung thư:
Chẩn đoán tế bào học
Là những xét nghiệm mang tính chất quyết định chẩn đoán ung thư, bao gồm nhiều xét nghiệm tế bào. Đây là những xét nghiệm đơn giản, nhanh, kinh tế. Nhưng có một nhược điểm là tỷ lệ âm tính giả còn cao
Xét nghiệm tìm tế bào bong của cơ thể
Xét nghiệm phiến đồ âm đạo: Là xét nghiệm sàng lọc ung thư cổ tử cung
Xét nghiệm tìm tế bào ác tính từ choc hút dịch màng phổi, dịch màng bụng, dịch rửa phế quản, dạ dày…
Xét nghiệm chọc hút tế bào để tìm tế bào ác tính từ khối u, hạch.
Chẩn đoán mô bệnh học
Đây là phương pháp chẩn đoán quyết định nhất bệnh lý ung thư. Chẩn đoán mô bệnh học nhằm xác định phân loại ung thư, từ đó tiên lượng và đề ra phương pháp điều trị phù hợp: Ví dụ ung thư phổi người ta phân chia thành hai loại để điều trị là: ung thư tế bào nhỏ và ung thư không phải tế bào nhỏ. Với ung thư phổi không phải tế bào nhỏ thì phẫu thuật và tia xạ là 2 phương pháp điều trị chính. Nhưng ung thư phổi tế bào nhỏ thì hóa trị liệu là phương pháp điều trị cơ bản
Ngoài ra người ta còn lấy mẫu bệnh phẩm đó làm xét nghiêm hóa mô miễn dịch chẩn đoán xác định nguồn gốc ung thư (nhất là những di căn ung thư chưa rõ nguyên phát)
Xác định thụ cảm thể: Như trong ung thư vú tìm thụ thể ER, PR
Làm sinh thiết tức thì giúp cho các nhà ngoại khoa quyết định phương pháp mổ trong một số ung thư: Ung thư vú, ung thư tuyến giáp…
Chẩn đoán giai đoạn
Đây là chẩn đoán hết sức quan trọng giúp cho người thầy thuốc lựa chọn phương pháp điều trị thích hợp nhất, khoa học nhất
Chẩn đoán giai đoạn là chẩn đoán sự xâm lấm của khối ung thư nguyên phát: Xâm lấn tai chỗ, tại vựng và lan tràn đi xa – di căn nhằm mục đính
Giúp đánh giá tiên lượng bệnh và lựa chọn phương pháp điều trị thích hợp
Giúp cho việc thống kê nghiên cứu thuận lợi và thống nhất cho các cơ sở điều trị từ đó đánh giá kết quả của các phác đồ điều trị
Phân loại theo tnm
T (Tumor): U nguyên phát
To: Không có dấu hiệu nguyên phát
Tis: Ung thư tại chỗ, chưa phá vỡ màng đáy
T 1 – 4
T1: U nhỏ, có thể phát hiện được, không xâm lân
T2: U nhỏ hơn hạn của cơ quan, ít âm lấn
T3: U to, đạt tới giới hạn cơ quan nhưng chưa vượt quá, có xâm lấn
T4: U vượt quá giới hạn cơ quan
Tx: Không thể đánh giá được u nguyên phát
N (Node): Hạch vùng
No: Chưa có dấu hiệu xâm lấn hạch vùng
N1: Một hạch di đông, ở một bên
N2 Hạch đối bên
N3: Hạch cố định
N (-) : Làm giải phẫu bệnh lý chưa có di căn hạch
N (+) : Làm giải phẫu bệnh lý có di căn hạch
Nx : Chưa đánh giá được hạch vùng
M (Metastasis): di căn xa
Mo: Chưa có di căn xa
M1: Có di căn xa
Mx: Chưa đánh giá được di căn
Ví dụ phân loại TNM theo UICC 1995 (Hiệp hội quốc tế chống ung thư) về ung thư vòm họng
Tumor (T): U nguyên phát
T1: U ở một vị trí giải phẫu của vòm
T2: U ở hai vị trí giải phẫu của vòm
T3: U lan vào hốc mũi, hoặc họng miệng
T4: U xâm lấn vào đáy sọ hoặc các dây thần kinh sọ não
N (Node): Hạch vùng
No: Không có hạch di căn]
N1: Di căn nột hạch cùng bên
N2: Di căn hạch kích thước > 3 cm nhưng
N2a: Di căn một hạch cùng bên.
N2b: Di căn nhiều hạch cùng bên
N2c: Di căn hạch hai bên hay hạch đối diện
N3: Di căn hạch kích thước > 6 cm
M (Metastasis): Di căn xa
Mx: Không phát hiện được di căn xa
Mo: Không có di căn xa
M1: Có di căn xa
Phân loại theo giai đoạn
Phân loại giai đoạn theo kinh điển
Giai đoan O : Ung thư tại chỗ, không xâm lấn, không di căn
Giai đoạn I : Xâm lấn tại chỗ nhưng chưa có di căn
Giai đoạn II : U lan tới vùng và/hoặc di căn hạch kế cận
Giai đoạn III : U lan rộng và/hoặc di căn nhiều chặng hạch vùng
Giai đoạn IV : U lan rộng nhiều nơi, hoặc có di căn xa
Tài liệu tham khảo
Đoàn Hữu Nghị (1999), Hướng dẫn chẩn đoán điều trị ung thư, NXB Y học
Bộ môn Y học hạt nhân, Học viện Quân Y (2000), Ung thư học đại cương,NXB QĐND.
Nguyễn Bá Đức (2007), Chẩn đoán và điều trị bệnh ung thư, NXB Y học, 2007.
Vincent T. Devita Jr (2012), Principles and Practice oncology, 7th Edition,Chapter 55