Xem tổng quan, phân loại, điều trị chung ở Chương 4 “Tim mạch dự phòng” – phần Tăng huyết áp. Ở chương này sẽ trình bày kĩ hơn vê một số bệnh cảnh cụ thể.
Định nghĩa
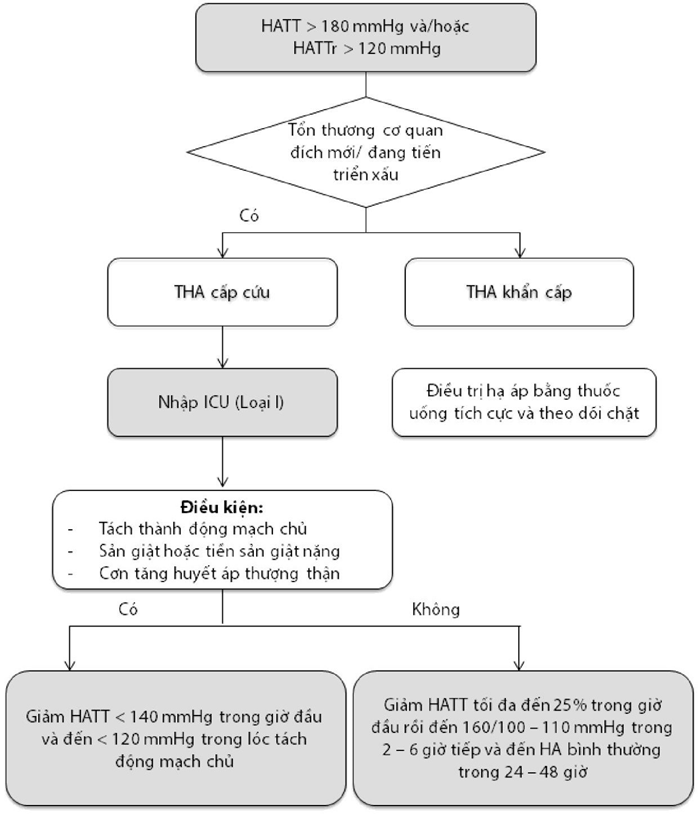
Cơn THA (Hypertensive crisis) là tình trạng huyết áp tăng cao kịch phát (HATT ≥180 mmHg và/hoặc HATTr ≥ 120 mmHg). Dựa trên tình trạng có hay không kèm theo tổn thương cơ quan đích, cơn THA được chia thành 2 thể: THA cấp cứu (Hypertensive emergencies) và THA khẩn trương (Hypertensive urgencies).
Tăng huyết áp cấp cứu là tình trạng tăng huyết áp kịch phát (≥ 180/120 mmHg) có kèm theo các bằng chứng về tổn thương cơ quan đích mới xuất hiện hoặc tiễn triển, thường đe doạ đến tính mạng. Tổn thương cơ quan đích thường gặp là: Bệnh não tăng huyết áp, xuất huyết nội sọ, nhồi máu cơ tim cấp, suy thất trái cấp tính kèm phù phổi, đau thắt ngực, tách thành động mạch chủ hay sản giật.
Xử trí THA cấp cứu tốt nhất là bằng thuốc hạ áp đường tĩnh mạch vì tác dụng hạ áp nhanh chóng và dễ kiểm soát liều dùng.
Các thể của tha cấp cứu:
THA ác tính: THA nặng (thường độ 3), có tổn thương đáy mắt (xuất huyết, phù gai thị) có thể kèm bệnh não THA.
THA nặng: Có kèm bệnh lý nặng, phải giảm huyết áp ngay (bệnh não THA, XH nội sọ, đột quỵ thiếu máu, NMCT cấp, tách thành ĐM chủ, suy thận cấp).
THA đột ngột do u tuỷ thượng thận (pheochromocytoma), kèm theo tổn thương cơ quan đích.
Phụ nữ mang thai: THA nặng hoặc tiền sản giật.
Chẩn đoán
Mục tiêu thăm khám:
Tìm kiếm các yếu tố khởi phát cơn THA và các bằng chứng tổn thương cơ quan đích.
Khám lâm sàng:
Đo huyết áp cẩn thận: Tư thế nằm và đứng, đo cả 2 tay (chú ý kích thước băng quấn).
Đánh giá tổn thương cơ quan đích
Bảng 2.5: Các xét nghiệm cần tiến hành khi nghi ngờ THA cấp cứu
|
Các xét nghiệm thông dụng cho các nguyên nhân |
|
Soi đáy mắt là xét nghiệm quan trọng. |
|
Điện tâm đồ 12 chuyển đạo. |
|
Hemoglobin, tiểu cầu, fibrinogen. |
|
Creatinine, eGFR, điện giải đồ, LDH, haptoglobin. |
|
Tỷ lệ Albumin/Creatinin niệu, hồng cầu niệu, bạch cầu và cặn lắng. |
|
Thử thai ở phụ nữ độ tuổi sinh đẻ. |
|
Các xét nghiệm đặc hiệu theo chỉ định |
|
Troponin, CK-MB (nếu nghi ngờ tổn thương tim, ví dụ: Đau thắt ngực cấp hoặc suy tim cấp) và NT-proBNP |
|
X-quang phổi (ứ dịch) |
|
Siêu âm tim (tách thành động mạch chủ, suy tim hoặc thiếu máu) |
|
Chụp CLVT động mạch chủ khi nghi ngờ hội chứng ĐM chủ cấp (ví dụ: Tách thành ĐM chủ) |
|
Chụp CT hoặc MRI não (tổn thương não) |
|
Siêu âm thận (suy thận hoặc nghi ngờ hẹp ĐM thận) |
|
Sàng lọc thuốc qua thận (nghi ngờ sử dụng methamphetamine hoặc cocaine) |
Chú thích: THA: Tăng huyết áp; XN: Xét nghiệm; eGFR: estimated glomerular filtration rate (mức lọc cầu thận); LDH: Lactate dehydrogenase; NT proBNP: N-terminal pro Btype natriuretic peptide; CLVT: Cắt lớp vi tính; MRI: Cộng hưởng từ; ĐM: Động mạch
Xử trí tăng huyết áp cấp cứu
Nguyên tắc chung
Lựa chọn liệu pháp “tối ưu” bao gồm lựa chọn thuốc và HA mục tiêu, tùy theo từng thể THA cấp cứu. Không hạ HA quá nhanh và quá thấp do có thể làm nặng thêm tình trạng thiếu máu cơ quan đích. b. Huyết áp mục tiêu cần đạt
Bảng 2.6: Khuyến cáo điều trị cơn THA và THA cấp cứu
|
|
Loại |
Mức chứng cứ |
|
Bệnh nhân Bệnh nhân THA cấp cứu cần nhập viện đơn vị cấp cứu (ICU) để theo dõi HA, tổn thương cơ quan đích và truyền TM thuốc điều trị giảm HA phù hợp. |
I |
B |
|
Các bệnh nhân có chỉ định bắt buộc (Ví dụ: Tách thành ĐM chủ, tiền sản giật, sản giật, cơn THA do u tủy thượng thận – pheochromocytoma), HATT cần giảm xuống |
I |
C |
|
Bệnh nhân không có chỉ định bắt buộc, HATT giảm không quá 25% trong giờ đầu, sau đó nếu ổn định giảm xuống 160/100 mmHg trong vòng 2 – 6 giờ; sau đó thận trọng giảm về bình thường trong 24 – 48 giờ sau đó. |
I |
C |
Chú thích: THA: Tăng huyết áp; HA: Huyết áp; ICU: Đơn vị cấp cứu; TM: Tĩnh mạch; ĐM: Động mạch; HATT: Huyết áp tâm thu.
Thuốc điều trị tha cấp cứu
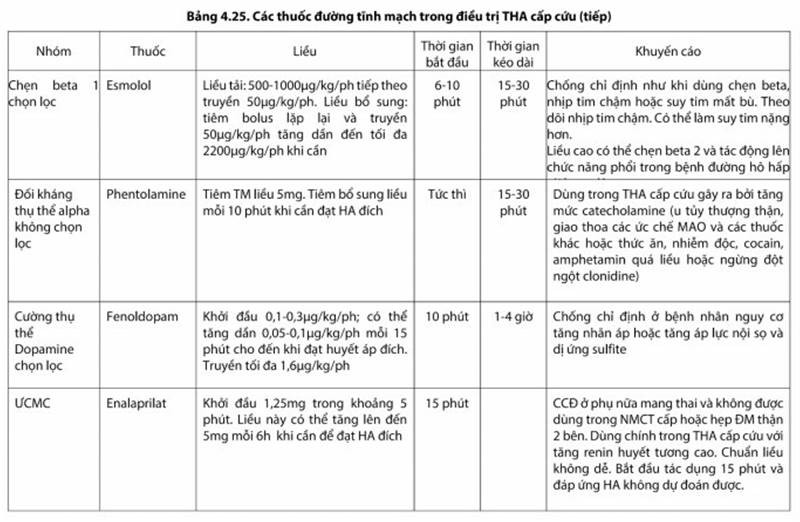
Trong THA cấp cứu cần các thuốc có tác dụng nhanh, đạt hiệu quả tối đa nhanh, hết tác dụng nhanh và dễ dàng chỉnh liều. Vì vậy các thuốc đường tĩnh mạch là thuốc được lựa chọn. Các thuốc này có 2 nhóm gồm: Các thuốc giãn mạch (Nicardipine, natri nitroprusside, nitroglycerin, hydralazine, fenoldopam, enalapril) và các thuốc ức chế adrenergic (esmolol, labetalol, phentolamine).
Các thuốc hạ áp đường tĩnh mạch tối ưu là thuốc giúp hạ HA nhanh mà không làm giảm lưu lượng máu tới cơ quan đích, vì vậy các thuốc giãn mạch được lựa chọn đầu tiên vì chúng duy trì được dòng máu tới cơ quan đích tránh giảm tưới máu và còn có khuynh hướng tăng cung lượng tim.
Chỉ định các thuốc đường tĩnh mạch trong điều trị tha cấp cứu
Tùy theo tình trạng tổn thương cơ quan đích mà các thuốc được lựa chọn khác nhau. Liều lượng và chỉ định ưu tiên của các thuốc trình bày ở Bảng 2.7.
Một số tình huống có khuyến cáo riêng về huyết áp mục tiêu và thuốc ưu tiên trình bày ở Bảng 2.8.
Bảng 4.25. Các thuốc đường tĩnh mạch trong điều trị THA cấp cứu
|
Nhóm |
Thuốc |
Liều |
Thời gian bắt đầu |
Thời gian kéo dài |
Khuyến cáo |
|
Chẹn kênh calci nhóm DHP |
Nicardipin |
Bắt đầu 5mg/h, tăng 2,5mg/h mỗi 5 phút đến 15mg/h |
5- 10 phút |
2-4 giờ |
Chống chỉ định trong hẹp van động mạch chủ tiến triển; không cẩn chỉnh liều ở người già |
|
Giãn mạch qua nitricoxide |
Natri nitroprusside |
Khởi đầu 0,30,5pg/kg/ph; tăng dần 0,5pg/kg/ph để đạt HA đích; liều tối đa 10pg/kg/ph, trong thời gian ngắn nhất có thể. Khi truyền 10pg/kg/ph hoặc kéo dài >30ph; thiosulfate có thể cùng cho để phòng nhiễm độc cyanide |
Tức thì |
2-3 phút |
Khuyến cáo cần đo huyết áp trong động mạch để ngăn ngừa hạ huyết áp quá mức. Liều thấp hơn ở người già. Nhịp tỉm nhanh thường gặp khi lạm dụng. Nhiễm độc cyanide khi dùng kéo dài làm ngừng tim và tổn thương thần kinh không hổi phục |
|
|
Nitroglycerin |
Khởi đẩu 5pg/ph, tăng dần 5pg/ph mỗi 3-5ph đến liều tối đa 20pg/ph |
1 -3 phút |
5-10 phút |
Chỉ dùng ở bệnh nhân HC vành cấp, phù phổi cấp; không dùng ở bệnh nhân giảm thể tích |
|
Giãn mạch – trực tiếp |
Hydralazin |
Khởi đầu 10mg qua truyền TM chậm (liều ban đầu tối đa 20mg); lặp lại mỗi 46h khi cần |
10 phút |
2- 6 giờ |
Tác dụng hạ áp không dự đoán trước được và kéo dài đã làm hydralazine không phải là thuốc hàng đẩu cho điều trị cấp trong đa số bệnh nhân |
Mặc dù thuốc đường tĩnh mạch được chỉ định cho mọi thể THA cấp cứu, tuy nhiên thuốc hạ áp đường uống gồm ƯCMC, ƯCTT, hoặc chẹn beta giao cảm đôi khi rất hiệu quả trong các trường hợp THA ác tính vì trong trường hợp này hệ RAS bị hoạt hóa do thiếu máu thận. Tuy nhiên nên khởi đầu liều thấp do những bệnh nhân này rất nhạy cảm với các thuốc này và cần được điều trị ở bệnh viện.
Bảng 2.8: Huyết áp mục tiêu và thuốc chỉ định ưu tiên cho THA cấp cứu có bệnh đồng mắc
|
Bệnh đồng mắc |
Thuốc ưu tiên |
Yêu cầu |
|
Tách thành ĐM chủ cấp |
Esmolol Labetalol |
Cần hạ HATT nhanh đến ≤ 20 mmHg. Chẹn beta phải dùng trước khi dùng thuốc giãn mạch (Ví dụ:Nicardipine, nitroprusside), nếu cần để kiểm soát HA hoặc ngăn phản xạ tăng nhịp tim hoặc hiệu quả inotropic; HATT≤ 120 mmHg phải đạt trong vòng 20 phút |
|
Phù phổi cấp |
Nitroglycerin |
Chống chỉ định chẹn beta giao cảm |
|
Nitroprusside |
|
Hội chứng mạch vành cấp |
Esmolol Labetalol Nicardipine Nitroglycerin |
Nitrates cho khi đã dùng ức chế PDE-5 có thể gây tụt HA. Chống chỉ định chẹn beta giao cảm khi suy tim cấp mức độ trung bình tới nặng với phù phổi, nhịp tim ngoại vi kém, block nhĩ – thất độ II-III, đợt cấp bệnh phổi mạn tính |
|
Suy thận cấp |
Fenoldopam Nicardipine |
Chống chỉ định ƯCMC/ƯCTT trong giai đoạn cấp |
|
Sản giật hoặc tiền sản giật |
Hydralazine Labetalol Nicardipine |
Cần hạ HA nhanh. Chống chỉ định ƯCMC/ƯCTT, ức chế renin và nitroprusside |
|
THA chu phẫu (HA > 160/90 mmHg hoặc HATT tăng > 20% kéo dài trên 15 phút so với HA trước phẫu thuật) |
Hydralazine Labetalol Nicardipine |
THA trong phẫu thuật thường thấy trong lúc gây mê hoặc thao tác đường thở bằng tay (bóp bóng) |
|
Tình trạng tăng catecholamin quá mức hoặc cường giao cảm cấp (Ví dụ: U tủy thượng thận, sau phẫu thuật bóc tách động mạch cảnh) |
Nicardipine Phentolamine |
Cần hạ HA nhanh |
Chú thích: THA: Tăng huyết áp; ĐM: Động mạch; HA: Huyết áp; HATT: Huyết áp tâm thu; ƯCMC: Ức chế men chuyển; ƯCTT: Ức chế thụ thể;
Hình 2.12: Phác đồ chẩn đoán và điều trị cơn THA
Chú thích: HATT: Huyết áp tâm thu; HATTr: Huyết áp tâm trương; ICU: Đơn vị chăm sóc tích cực; THA: Tăng huyết áp; HA: Huyết áp