Bệnh học nhồi máu cơ tim
Đại cương
Nhồi máu cơ tim là tình trạng một vùng cơ tim bị tổn thương do thiếu máu, do nhiều nguyên nhân gây nên, mà phần lớn nguyên nhân đều do xơ vữa động mạch. Nhồi máu cơ tim là một cấp cứu nội khoa, nếu không được xử trí kịp thời thì bệnh nhân có thể bị tử vong do các biến chứng của bệnh.
Nhồi máu cơ tim được mô tả lần đầu tiên năm 1910 do Obraze và Strazeck. Đây là bệnh của các nước công nghiệp phát triển, xu hướng tăng nhanh trong những thập niên gần đây. Tuổi bị bệnh khoảng 30 đến 60 và hiện nay đang có xu hướng trẻ hoá. Tỷ lệ tử vong còn cao ngay cả các trung tâm tim mạch. Tỷ lệ mắc bệnh nam nhiều hơn nữ (4:1), tuy nhiên phụ nữ đến thời kỳ mãn kinh tỷ lệ này là 1:1. ở Việt Nam tỷ lệ nhồi máu cơ tim cũng có xu hướng tăng. Đây là bệnh đang được các quốc gia trên thế giới quan tâm về nhiều lĩnh vực, như nguyên nhân, cơ chế bệnh sinh, điều trị và chăm sóc. Đây là bệnh gây tử vong nhiều nhất so với các bệnh lý về tim mạch.
Nguyên nhân và cơ chế bệnh sinh
90% trường hợp nhồi máu cơ tim do xơ vữa động mạch. 10% còn lại có thể do:
Viêm động mạch vành.
Rối loạn chuyển hoá, chủ yếu do tăng acid uric máu.
Tắc động mạch vành.
Chấn thương động mạch vành.
Giảm huyết động do choáng.
Tăng nhu cầu oxy do gắng sức ư U tuỷ tuyến thượng thận.
Co thắt động mạch vành.
Mảng xơ vữa xảy ra ở một hay nhiều vị trí của động mạch vành, là do tăng quá trình thoái hoá của thành động mạch do lắng đọng mỡ và muối calci. Sự biến đổi này gây nên những tác động sau:
Lòng động mạch bị mảng xơ vữa bít tắc, làm giảm dòng máu khi kích thước lòng mạch giảm trên 50%.
Lắng đọng calci làm giảm khả năng đàn hồi động mạch.
Khi tổn thương do vữa xơ sẽ gây thiếu máu cơ tim. Khi hoạt động làm tăng nhu cầu oxy cơ gây khó thở, đau ngực.
Khi cơ tim thiếu máu làm chuyển hoá glucose theo con đường thiếu khí, gây tăng lactat huyết thanh ảnh hưởng đến chức năng cơ tim, do:
Tình trạng toan hoá làm ức chế hàng loạt các enzym trong quá trình chuyển hoá tạo năng lượng.
Toan hoá nội bào gây rối loạn nhịp tim khác nhau.
Thiếu máu cơ tim gây thương tổn màng, thương tổn cơ tim làm tăng SGOT, SGPT, CK…
Giảm mức chênh lệch điện giải giữa nội bào và ngoại bào, dẫn đến giảm sức co bóp của cơ tim.
Nếu thiếu máu kéo dài gây hoại tử và tan rã tế bào cơ tim.
Ngoài những nguyên nhân và cơ chế trên còn có hàng loạt các yếu tố thuận lợi khác cũng có thể tham gia vào quá trình nhồi máu cơ tim:
Tăng nồng độ cholesterol có thể do chế độ ăn hay do các bệnh khác như: đái tháo đường, suy giáp…
Tăng huyết áp ảnh hưởng đến:
Chênh lệch áp lực giữa trong và ngoài động mạch làm cho các lipoprotein dễ tạo thành mảng xơ vữa.
Tăng huyết áp kéo dài là nguyên nhân gây phì đại cơ tim.
Hút thuốc lá:
Gây giảm khả năng vận chuyển oxy đến tế bào.
Gây co thắt động mạch vành.
Gây tăng catecholamin, tăng phân huỷ mỡ ở tổ chức làm tăng mỡ trong huyết thanh. Tăng phân huỷ mỡ làm tăng nhu cầu tiêu thụ oxy, trong khi động mạch vành dễ bị tổn thương sẽ cung cấp không đầy đủ gây nên cơn đau ngực.
Giảm hoạt động thể lực làm tăng stress tâm lý: khi có stress tâm lý gây tăng catecholamin là chất gây tăng hoạt động cơ tim, nên tăng nhu cầu tiêu thụ oxy, trong khi động mạch tổn thương sẽ gây nhồi máu.
Béo phì, tăng acid uric.
Trạng thái tâm lý không ổn định.
Triệu chứng lâm sàng
Bệnh thường xảy ra ở lứa tuổi trên 40, nam giới bị nhiều hơn nữ giới, đặc biệt bệnh xuất hiện sau những yếu tố làm thuận lợi.
Lâm sàng thường biểu hiện các triệu chứng sau:
Cơn đau ngực: tỷ lệ cơn đau chiếm 90-95% trường hợp và chỉ có khoảng 510% bệnh nhân nhồi máu cơ tim không có cơn đau ngực (hay gặp những bệnh nhân lớn tuổi). Đặc điểm của cơn đau: đau như bỏng rát, thắt bóp và đau vùng sau xương ức hay vùng thượng vị, lan lên vai hay xuống tay trái đến ngón tay 4 và 5. Cơn đau giống như cơn đau thắt ngực nhưng trầm trọng hơn và kéo dài hơn, thường cơn đau kéo dài chừng 20 đến 60 phút hoặc có khi kéo dài hàng ngày. Cơn đau không giảm hoàn toàn khi nghỉ ngơi hay dùng thuốc nitroglycerin. Ngoài cơn đau bệnh nhân có thể xuất hiện các dấu hiệu khác:
Da xanh tái, toát mồ hôi và bệnh nhân cảm giác sợ sệt, đặc biệt là sợ chết.
Mạch nhanh và nhỏ.
Huyết áp lúc đầu có thể tăng, nhưng về sau thường là tụt và kẹp.
Có thể gặp nôn, buồn nôn.
Phổi có thể nghe được rải rác ran ẩm.
Một số trường hợp có thể sốt trong những ngày đầu.
Tiếng tim mờ.
Có thể có rối loạn nhịp: nhanh thất, bloc nhĩ thất, nhịp chậm, nhịp nhanh xoang, rung thất, ngoại tâm thu.
Ngoài ra có thể gặp suy tim, phù phổi…
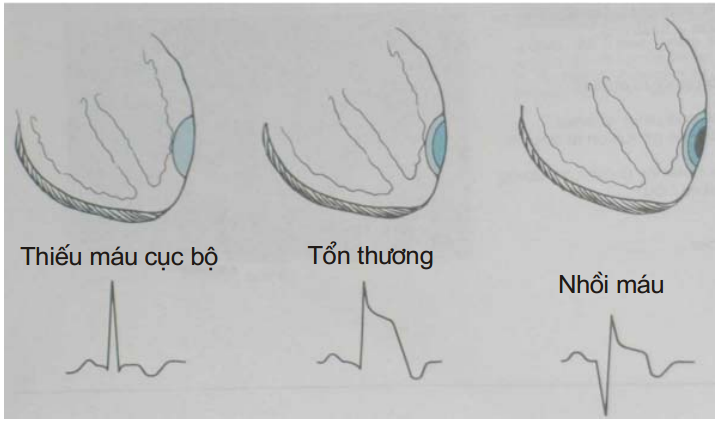
Hình 3.1. Các giai đoạn của nhồi máu cơ tim
(Medical-Surgical Nursing, Joyce M. Black and Esther Matassarin-Jacobs, 1993)
Triệu chứng cận lâm sàng
Điện tâm đồ:
Nhồi máu cơ tim có sóng Q: ST chênh lên kèm sóng T đảo ngược (sóng Q rộng ≥ 0,04s và sâu ≥ 1/2 sóng R).
Nhồi máu cơ tim không có sóng Q: ST chênh xuống, kèm theo biến đổi ST-T mà không có sóng Q.
Men tim:
CPK tăng (creatin phosphokinase) sau 6 đến 8 giờ, cao nhất sau 24 giờ và trở về bình thường sau 48 giờ.
CK-MB đặc hiệu hơn CK vì nó không bị ảnh hưởng bởi các yếu tố khi có tổn thương về cơ. CK-MB tăng sớm, nồng độ tối đa đạt được sau 8 giờ.
LDH tăng chậm, nhưng thường kéo dài nhiều ngày.
Công thức máu: bạch cầu tăng.
Chụp nhấp nháy động mạch thấy tổn thương động mạch vành.
Siêu âm tim cũng phát hiện được nhồi máu cơ tim.
Một số xét nghiệm khác như: tốc độ máu lắng, men gan SGOT, SGPT cho thấy tăng.
Chẩn đoán
Chẩn đoán xác định
Đau ngực.
Điện tâm đồ điển hình nhồi máu cơ tim.
Tăng men.
Nếu cả 3 triệu chứng trên mất là giai đoạn cấp đã chuyển sang giai đoạn nhồi máu cơ tim cũ.
Các biến chứng cơ học như thủng van tim.
Vỡ tim.
Viêm màng ngoài tim.
Đau thắt ngực hay nhồi máu cơ tim tái phát.
Chết đột tử.
Điều trị
Mục đích là giảm đau và hạn chế sự lan rộng của vùng nhồi máu đồng thời ngừa được các biến chứng.
Giảm đau, trấn an bằng các thuốc (morphin, Dolargan hay Seduxen).
Các thuốc giãn mạch vành (trinitrin).
Thuốc chống truỵ tim mạch (adrenalin, dopamin).
Các thuốc chống rối loạn nhịp.
Sử dụng các thuốc chống đông (heparin).
Thở oxy.
Nằm nghỉ tuyệt đối trong giai đoạn đầu.
Ăn các chất lỏng và dễ tiêu.
Chăm sóc bệnh nhân bị nhồi máu cơ tim
Nhận định tình hình
Bệnh nhân bị nhồi máu cơ tim là một cấp cứu nội khoa, tiến triển khó lường trước được, nhiều biến chứng rất nguy hiểm có thể đe dọa đến tính mạng bệnh nhân nếu chúng ta không điều trị và chăm sóc kịp thời. Vì vậy người điều dưỡng khi tiếp xúc với bệnh nhân cần phải nhẹ nhàng, ân cần và chăm sóc kịp thời.
Đánh giá bằng cách hỏi bệnh
Có bị đau ngực không và tính chất của cơn đau?
Trước đây có hay bị đau như vậy không?
Khi đau có dùng thuốc hay cơn đau tự hết?
Khi nằm nghỉ cơn đau có giảm không?
Có bị tăng huyết áp không?
Gần đây nhất có dùng thuốc gì không?
Có buồn nôn, nôn và rối loạn tiêu hoá không?
Có bị bệnh tim trước đây không?
Có lo lắng hay bị sang chấn gì không?
Các thuốc đã dùng trước đây như thế nào?
Đánh giá bằng quan sát
Tình trạng tình trạng tinh thần: lo lắng, sợ hãi?
Tình trạng da và mồ hôi như thế nào?
Tuổi trẻ hay lớn tuổi?
Bệnh nhân mập hay gầy?
Quan sát và đánh giá cơn đau của bệnh nhân.
Các dấu hiệu khác.
Thu nhận qua thăm khám
Kiểm tra các dấu hiệu sống, chú ý tình trạng mạch và huyết áp.
Dấu hiệu thần kinh.
Vị trí đau, hướng lan.
Số lượng nước tiểu.
Thu nhận thông tin
Thu thập thông tin qua các xét nghiệm, qua gia đình bệnh nhân.
Các thuốc điều trị, hồ sơ bệnh án cũ nếu có của bệnh nhân.
Chẩn đoán điều dưỡng
Một số chẩn đoán về điều dưỡng có thể có ở bệnh nhân nhồi máu cơ tim:
Đau ngực do nhồi máu cơ tim
Da xanh tái, toát mồ hôi, cảm giác sợ sệt do thiếu máu.
Nôn, buồn nôn do đau.
Nguy cơ tử vong do nhồi máu cơ tim có choáng.
Nguy cơ vỡ tim do nhồi máu cơ tim.
Lập kế hoạch chăm sóc
Qua khai thác giai đoạn trên giúp cho người điều dưỡng có được chẩn đoán điều dưỡng. Người điều dưỡng cần phân tích, tổng hợp và đúc kết các dữ kiện để xác định nhu cầu cần thiết của bệnh nhân, từ đó lập ra kế hoạch chăm sóc cụ thể. Khi lập kế hoạch chăm sóc phải xem xét đến toàn trạng bệnh nhân, vấn đề ưu tiên, vấn đề nào cần thực hiện trước và vấn đề nào thực hiện sau tuỳ từng trường hợp cụ thể.
Chăm sóc cơ bản
Để bệnh nhân nghỉ ngơi tuyệt đối, nằm ở tư thế đầu cao.
Trấn an để bệnh nhân an tâm.
Giải thích cho bệnh nhân và gia đình về tình trạng bệnh tật.
Ăn thức ăn lỏng và dễ tiêu. ư Vệ sinh sạch sẽ hàng ngày.
Thực hiện các y lệnh
Cho bệnh nhân thở oxy.
Cho bệnh nhân uống thuốc và tiêm thuốc theo chỉ định.
Làm các xét nghiệm cơ bản.
Theo dõi
Tình trạng cơn đau của bệnh nhân.
Theo dõi dấu hiệu sinh tồn và một số xét nghiệm như: điện tim, siêu âm, men tim.
Theo dõi tác dụng phụ của thuốc.
Theo dõi biến chứng.
Giáo dục sức khoẻ
Bệnh nhân và gia đình cần phải biết các nguyên nhân, các yếu tố thuận lợi gây nhồi máu cơ tim, cũng như cách phát hiện dấu hiệu nhồi máu cơ tim, cách phòng và theo dõi bệnh nhân bị nhồi máu cơ tim.
Thực hiện kế hoạch chăm sóc
Nhồi máu cơ tim là một cấp cứu nội khoa, tiến triển khó lường, nhiều trường hợp tử vong do không được xử trí kịp thời và đúng hoặc do vùng nhồi máu cơ tim quá rộng.
Thực hiện chăm sóc cơ bản
Đặt bệnh nhân nằm nghỉ yên tĩnh, thoáng mát, cụ thể:
Trong ngày đầu chỉ cử động nhẹ các ngón tay, chân và cẳng tay.
Ngày thứ 2 có thể ngồi dậy 1 đến 2 lần, mỗi lần khoảng 5 đến 10 phút.
Ngày thứ 3 và thứ 4 có thể đi lại vài bước trong phòng.
Ngày thứ 5 và thứ 6 đi lại nhẹ nhàng trong phòng.
Ngày thứ 7 và thứ 8 có thể đi bộ ra đến hành lang.
Ngày thứ 9 trở đi có thể đi lại xa hơn, nhưng không được làm việc.
Sau 2 đến 3 tháng có thể làm việc bình thường trở lại, nhưng tránh các việc nặng và các xúc động mạnh (tối thiểu phải nghỉ ngơi yên tĩnh trong thời gian 4 tuần).
Động viên, trấn an bệnh nhân để bệnh nhân an tâm điều trị.
Luôn giữ ấm cơ thể bệnh nhân.
Ăn uống đủ năng lượng, thức ăn lỏng và dễ tiêu.
Tránh các yếu tố kích thích cho bệnh nhân.
Thực hiện các y lệnh
Thuốc dùng: thực hiện đầy đủ các y lệnh khi dùng thuốc cho bệnh nhân như: các thuốc tiêm, thuốc uống phải thực hiện đầy đủ và chính xác.
Thực hiện các xét nghiệm: điện tim, các men tim.
Theo dõi
Dấu hiệu sinh tồn mạch, nhiệt, huyết áp, nhịp thở phải được theo dõi kỹ.
Tình trạng cơn đau.
Số lượng nước tiểu trong ngày.
Các xét nghiệm, chú ý điện tim và men tim.
Tình trạng sử dụng thuốc và các biến chứng do thuốc gây ra.
Tình trạng vận động của bệnh nhân.
Đánh giá
Phải đánh giá toàn diện bệnh nhân sau khi đã thực hiện y lệnh, thực hiện kế hoạch chăm sóc so với lúc ban đầu để đánh giá tình hình bệnh tật và từ đó có kế hoạch bổ sung vào chẩn đoán và kế hoạch chăm sóc:
Đánh giá tình trạng cơn đau của bệnh nhân so với lúc ban đầu có được cải thiện không?
Đánh giá các dấu hiệu sinh tồn có dần trở về bình thường không?
Đánh giá tình trạng thực hiện y lệnh.
Đánh giá qua các xét nghiệm, chú ý các men tim.
Đánh giá chăm sóc điều dưỡng cơ bản có được thực hiện và có đáp ứng được với yêu cầu của người bệnh không?
Đánh giá khả năng tự chăm sóc theo dõi và phòng bệnh của bệnh nhân
Những vấn đề sai sót hoặc thiếu cần bổ sung vào kế hoạch chăm sóc để thực hiện.