Bệnh học
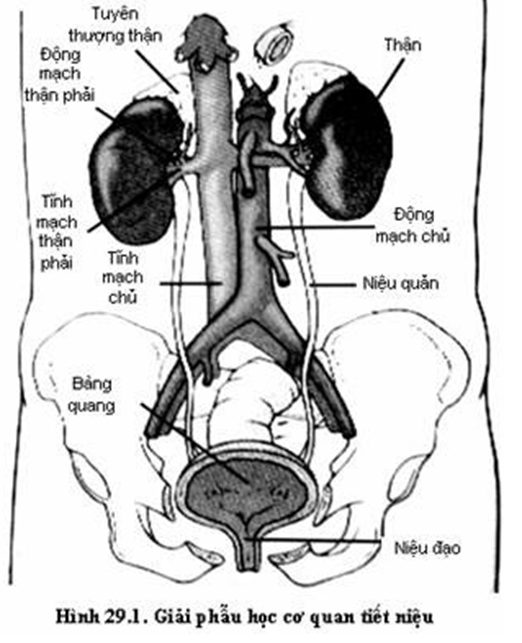
Giải phẫu và chức năng hệ tiết niệu
Hệ tiết niệu có liên quan chặt chẽ với hệ sinh dục. Hệ tiết niệu gồm:
Hai thận
Thận nằm sau phúc mạc trong ổ thận gồm thận phải và thận trái, thận phải thường thấp hơn thận trái. Về mặt chức năng, thận là cơ quan lọc nước tiểu để thải các chất thải của quá trình chuyển hóa, đào thải chất độc, giữ vững hằng định nội môi (cân bằng nước và điện giải…). Ngoài ra, nó còn tham gia vào quá trình tạo máu nhờ chất Renin và Erythropoietin.
Hai niệu quản
Niệu quản phải và trái là hai ống dẫn nước tiểu từ thận xuống bàng quang. Niệu quản dài 25cm, có 3 chỗ hẹp: khúc nối niệu quản – bể thận, nơi bắt chéo động mạch chậu, và đoạn trong thành bàng quang.
Một bàng quang
Có nhiệm vụ chứa nước tiểu giữa 2 lần đi tiểu. Dung tích chứa là 250- 300ml, sức chứa tối đa có thể đến 2- 3 lít
Một niệu đạo
Là đoạn cuối của hệ tiết niệu có nhiệm vụ dẫn nước tiểu ra ngoài. Có sự khác biệt giữ niệu đạo nam và nữ:
Niệu đạo nam:vừa là cơ quan bài tiết nước tiểu vừa tham gia vào hệ sinh dục( dẫn tinh dịch). Niệu đạo nam đài 16cm gồm 3 đoạn: Niệu đạo tiền liệt tuyến, niệu đại màng và niệu đạo xốp
Niệu đạo nữ: dài 3cm chạy dọc trước âm đạo và tận cùng là lỗ ngoài niệu đạo nằm ở phần trước tiền đình âm đạo.
Sự tái hấp thu và bài tiết ở thận
Quá trình tái hấp thu ở ống thận diễn ra ở ống lượn gần. Một số chất như glucose, protein, axit amin, ion acetoacetat và vitamin được tái hấp thu hoàn toàn, khi đến xuống quai Henle thì không còn những chất này.
Một số chất khác được tái hấp thu như Na+, K+, Cl–, HCO –, urê, creatinine… thì được hấp thu tại ống lượn gần khoảng 65%.
Tái hấp thu glucose
Glucose được tái hấp thu hoàn toàn ở ống lượn gần, mức lọc tuỳ thuộc vào nồng độ glucose trong máu.
Nồng độ ngưỡng của glucose trong huyết tương là 180mg/dl, nghĩa là, nếu đường huyết nhỏ hơn 180mg/dl thì glucose được tái hấp thu hết.
Tái hấp thu các axit amin và protein
Có 30g protein huyết tương được lọc qua cầu thận mỗi ngày. Phân tử protein quá lớn nên nó được hấp thu bằng ẩm bào, đưa protein vào bào tương. Tại đây protein bị tiêu đi và chuyển thành các axit amin.
Tái hấp thu urê và các chất hoà tan
Cơ thể tạo thành urê trung bình từ 25 – 30g mỗi ngày, tuỳ thuộc vào chế độ ăn protein nhiều hay ít. Nồng độ bình thường trong huyết tương là 25mg/dl, ở những người bệnh suy thận có thể cao đến 200mg/dl.
Tái hấp thu nước
Ở ống lượn gần các chất hoà tan được tái hấp thu làm áp suất trong dịch kẽ tăng, nó kéo theo nước. Do nước đi cùng với các chất hoà tan nên dịch ở ống lượn gần là đồng thẩm thấu, luôn giữ đẳng trương. Lượng nước được tái hấp thu là 65% tức 117 lít/24 giờ, còn lại xuống quai Henle.
Các chỉ định phẫu thuật thuộc hệ tiết niệu
Các phẫu thuật hệ tiết niệu
Cắt thận do ung thư thận, chảy máu thận không điều trị bảo tồn được. Lấy sỏi niệu ở thận, ghép thận, tái tạo niệu quản, tái tạo niệu đạo, phẫu thuật u xơ tiền liệt tuyến qua nội soi, phẫu thuật ung thư bàng quang.
Các thủ thuật hệ tiết niệu
Lấy sỏi niệu quản qua nội soi, lấy sỏi bàng quang qua nội soi, nong niệu quản qua nội soi bàng quang – niệu quản.
Chăm sóc dẫn lưu hệ tiết niệu
Giới thiệu dẫn lưu niệu khoa
Ống thông được cấu tạo bởi chất liệu: cao su, plastic, ống thông có tráng silicone, kim loại hay những vật liệu khác dùng để dẫn lưu, tiêm hay dẫn lưu dịch qua cơ thể. Tiến trình đưa ống thông qua hốc cơ thể được gọi là hệ thống dẫn lưu. Những dẫn lưu đặt bên trong cơ thể thường có bóng để giữ dẫn lưu. Điều dưỡng phải hiểu lý do đặt dẫn lưu, kỹ thuật vô khuẩn, chăm sóc dẫn lưu thích hợp.
Giới thiệu dẫn lưu: có nhiều loại ống, kích cỡ, hình dáng.
French là đơn vị đo, 1 French = 0,33mm đường kính. Phái nam thường dùng ống cỡ từ 16 – 18F. Phái nữ thường dùng ống cỡ 14 – 16F.
Hệ tiết niệu thường có các loại dẫn lưu: niệu đạo, niệu quản, dẫn lưu bể thận, dẫn lưu hố thận, dẫn lưu bàng quang.
Chỉ định đặt dẫn lưu niệu khoa
Giảm căng bàng quang do tắc, liệt, không tiểu được.
Giảm áp lực bàng quang trước mổ và trong trường hợp mổ bụng vùng thấp hay mổ vùng chậu. Dễ dàng cho những phẫu thuật sửa chữa niệu đạo và chung quanh.
Cố định, tái tạo, nong niệu đạo hay niệu quản để lành vết thương sau mổ hay sau chấn thương.
Điều trị tưới rửa bàng quang.
Đo lường chính xác nước tiểu xuất cho những người bệnh nặng.
Đo được nước tiểu tồn lưu.
Nghiên cứu cấu trúc giải phẫu hệ tiết niệu.
Dẫn lưu điều trị, phòng ngừa, nong niệu quản, nong niệu đạo.
Bơm rửa sỏi, mủ thận…
Dẫn lưu niệu đạo
Dẫn lưu niệu đạo là dẫn lưu đi qua niệu đạo, qua cơ vòng bàng quang, vào bàng quang để dẫn lưu nước tiểu. Có nhiều nguyên tắc cơ bản chăm sóc người bệnh có dẫn lưu niệu đạo. Người bệnh có dẫn lưu niệu đạo thường được quản lý ở bệnh viện nhưng không vì thế mà không có nguy cơ nhiễm trùng. Do đó, cần tuân thủ biện pháp vô khuẩn khi đặt dẫn lưu và duy trì vô khuẩn với hệ thống kín. Bơm rửa bàng quang không nên thực hiện thường xuyên nếu không cần thiết. Trong thời gian có dẫn lưu điều dưỡng nên chăm sóc hệ thống thông tốt, an toàn và ngăn ngừa nhiễm khuẩn, theo dõi dịch xuất nhập. Chăm sóc dẫn lưu niệu đạo, điều dưỡng cần chú ý là khi cần thiết mới đặt dẫn lưu niệu đạo và rút sớm khi hết tác dụng. Cần cho người bệnh cùng tham gia chăm sóc để giúp người bệnh không phiền muộn vì các yếu tố: phơi trần cơ thể, thay đổi hình dáng cơ thể, lệ thuộc vào người khác… Với người bệnh đi lại được, nên hướng dẫn họ cách theo dõi dẫn lưu, cách cố định ống trong khi đi lại. Nếu cần đặt dẫn lưu niệu đạo nên thực hiện vô khuẩn, kín và 1 chiều. Nên đổ túi chứa thường xuyên và để túi chứa thấp hơn bàng quang 60cm. Nếu hệ thống bị tắc thì thay dẫn lưu mới, luôn phải duy trì dòng chảy thông suốt. Chăm sóc bộ phận sinh dục, bao gồm rửa sạch đầu tiểu và ống dẫn lưu với nước và dung dịch sát khuẩn, sau đó bôi kháng sinh mỡ. Không nên sử dụng phấn và chất nhờn gần dẫn lưu. Phải cố định dẫn lưu đúng tư thế để tránh di động và căng ở niệu đạo. Hệ thống dẫn lưu phải vô khuẩn hoàn toàn cả trong khi thực hiện thủ thuật tưới rửa khi tắc hay do cục máu đông nếu nghi ngờ, nếu cần tưới rửa với dẫn lưu ngắn ngày nên dùng dẫn lưu Foley 3 nhánh. Nếu đặt dẫn lưu trong thời gian dài người bệnh nên uống nhiều nước để thải cặn lắng. Khi muốn lấy mẫu nước tiểu để cấy thì nên dùng kim 21 để rút ở bên ngoài ống dẫn lưu nhưng trước khi làm nên sát trùng bên ngoài ống bằng dung dịch sát khuẩn. Thông thường khi đặt dẫn lưu dưới 2 tuần thì không cần thiết phải thay dẫn lưu khác. Với dẫn lưu đặt lâu ngày chỉ thay khi sờ thấy dây cứng, hay chức năng ống giãn. Túi hứng nếu muốn dùng lại nên rửa lại bằng xà phòng và nước, nếu không muốn dùng ngay lại nên ngâm rửa bằng dung dịch giấm để ngăn ngừa vi trùng Pseudomonas, nhưng tốt nhất là không sử dụng lại.
Dẫn lưu niệu quản
Dẫn lưu niệu quản đi qua đường niệu đạo đến bàng quang vào niệu quản qua màn hình nội soi bàng quang.
Dẫn lưu niệu quản phải đặt khi phẫu thuật: đặt bên trong từ niệu quản và dẫn lưu ra thành bụng. Dẫn lưu niệu quản có chức năng làm nòng sau giải phẫu trong ngăn ngừa tắc do phù, cục máu đông. Người bệnh được rút dẫn lưu ra khi đạt được mục đích điều trị.
Thường xuyên báo cáo riêng lượng nước tiểu ở dẫn lưu niệu quản với các dẫn lưu niệu khác. Người bệnh nên nằm tại giường trong thời gian có dẫn lưu niệu quản cho đến khi có chỉ định đi lại. Dẫn lưu thường lưu lại trong trường hợp giải phẫu lấy sỏi hay tắc niệu quản do khối u. Nơi đặt chân dẫn lưu cần được chăm sóc thường xuyên tránh tổn thương da.
Lượng nước tiểu ở bồn thận có dung tích khoảng 3 – 5ml. Nếu dung tích nước tiểu gia tăng thì tổn thương mô thận vì thế điều dưỡng không nên cột dẫn lưu niệu quản. Theo dõi lượng nước tiểu, nếu giảm nên báo bác sĩ ngay. Nếu có y lệnh tưới rửa dẫn lưu niệu quản nên áp dụng vô khuẩn tuyệt đối, bơm áp lực nhẹ. Số lượng nước cho mỗi lần bơm ở mức độ trung bình nhưng tuỳ thuộc vào người bệnh nếu người bệnh thấy đau, căng tức thì nên ngưng lại; mỗi lần bơm vào thì phải xả nước ra ngay và nên lưu ý số lượng nước ra lúc nào cũng nhiều hơn bơm vào. Dẫn lưu nên theo dõi ít nhất 1 – 2 giờ sau đặt. Trong thời gian còn dẫn lưu niệu quản thì người bệnh vẫn còn lượng nước tiểu qua dẫn lưu niệu đạo, do đó cần báo cáo nước tiểu qua dẫn lưu niệu quản và qua niệu đạo.
Thỉnh thoảng dẫn lưu niệu quản được dùng như làm nòng và không có tác dụng dẫn lưu. Điều quan trọng là nên liên hệ với bác sĩ, hay đọc phương thức phẫu thuật giúp điều dưỡng hiểu tác dụng của loại dẫn lưu giúp chăm sóc dẫn lưu an toàn và hiệu quả.
Dẫn lưu bàng quang ra da
Dẫn lưu bàng quang trên xương mu là phương pháp đơn giản nhất và cổ xưa nhất để chuyển dòng nước tiểu. Có hai cách: một là, gây tê tại chôc rồi dùng trocar đặt và khâu cố định ống trên da: hai là, đặt trong khi gây mê toàn diện qua phẫu thuật.
Chăm sóc: Điều dưỡng cần băng kín chân dẫn lưu, phòng ngừa rôm lở da tích cực. Dẫn lưu bàng quang trên xương mu thường dùng tạm thời chonhững người bệnh bị u xơ tiền liệt tuyến, bơm rửa cầm máu, giúp giải thoát nước tiểu khi chấn thương hay khi phẫu thuật niệu đạo. Cũng có khi dùng dài hạn như bị rò, Đặt thay thế dẫn lưu niệu dạo, u xơ tiền liệt tuyến nhưng người bệnh chưa thể phẫu thuật được…
Dẫn lưu bàng quang thường dẫn lưu kém do tắc cơ học bởi thành dẫn lưu cọ vào thành bàng quang, do cặn lắng, do máu cục.
Can thiệp Điều dưỡng: ngăn ngừa ống dẫn lưu cuộn tròn, vuốt ống, tưới rửa khi có y lệnh, câu nối xuống thấp. Điều dưỡng cần chăm sóc cẩn thận vùng da quanh chân dẫn lưu, ngừa rôm lở da tích cực. Theo dõi dấu hiệu xì dò nước tiểu. điều dưỡng không được cột dẫn lưu vì sẽ gây xì dò nước tiểu. Cho người bệnh uống nhiều nước. Nếu trường hợp lưu ống lâu điều dưỡng sẽ hướng dẫn người bệnh đến cơ quan y tế thay ống mới.
Dẫn lưu bể thận
Dẫn lưu thận sẽ được đặt trong bể thận để giải quyết tắc nghẽn ở thận. Chăm sóc cơ bản giống như dẫn lưu niệu quản. Chất qua dẫn lưu bể thận là nước tiểu. Điều dưỡng không bao giờ được cuộn dẫn lưu lại, không giơ cao bình chứa lên trên, không kẹp dẫn lưu khi chưa có y lệnh điều trị, không tự ý bơm rửa nếu không có chỉ định điều trị.
Nếu người bệnh than phiền đau nhiều ở nơi dẫn lưu thì nên xem lại dẫn lưu có thông không, luôn đặt bình chứa thấp hơn dẫn lưu 60cm, bình chứa dịch kín, vô trùng. Khi có y lệnh rửa thì chỉ bơm mỗi lần không quá 5ml nước muối sinh lý, và tuân thủ nghiêm ngặt kỹ thuật vô trùng. Khi bơm rửa ngăn ngừa căng phồng ở thận và tổn thương niệu quản, khi người bệnh than đau thì ngưng lại. Nhiễm trùng và sót sỏi là biến chứng có liên quan với dẫn lưu thận.
Dẫn lưu hố thận
Có tính cách phòng ngừa, dịch ra thường là máu, chăm sóc như các dẫn lưu phòng ngừa khác.
Quy trình chăm sóc người bệnh trước mổ hệ tiết niệu
Nhận định tình trạng người bệnh
Tâm lý người bệnh
Đánh giá mức độ lo sợ của người bệnh về cuộc mổ sắp đến. Đánh giá mức độ hiểu biết của người bệnh về phẫu thuật, về bệnh.
Nhận định tình trạng người bệnh
Lâm sàng:
Huyết áp cao hay thấp.
Tình trạng mạch.
Theo dõi tình trạng cân nặng.
Nhận định tình trạng người bệnh phù, mức độ phù và đánh giá độ đàn hồi của da, màu sắc da, vị trí phù, phù chân có kèm phù mặt không.
Nhận định nước tiểu về màu sắc, tính chất nước tiểu như người bệnh tiểu đục, lợn cợn. Đặc biệt cần nhận định về số lượng nước tiểu để đánh giá tình trạng tổn thương thận. Điều dưỡng cần hỏi người bệnh về quá trình đi tiểu như tiểu lắt nhắt, tiểu ngắt quãng ở người bệnh sỏi niệu…
Đau bụng hay đau lưng, tư thế giảm đau, tình trạng nước xuất nhập. Hỏi tiền sử tiểu ra sỏi lần nào chưa, tiền sử nhiễm khuẩn tiểu… Người bệnh bị rối loạn tiêu hoá như chán ăn, buồn nôn, khó tiêu.
Cận lâm sàng:
Xét nghiệm máu: creatinine, BUN, urê…
Xét nghiệm nước tiểu: tổng phân tích nước tiểu, cấy nước tiểu. Siêu âm: xác định sỏi, vị trí và kích thước viên sỏi.
Thủ thuật chẩn đoán hệ tiết niệu: KUB, UIV…
Chăm sóc trước mổ
Chăm sóc trước mổ được chuẩn bị giống như bài chăm sóc trước mổ chung nhưng cần chú ý thực hiện y lệnh bù nước và điện giải cho người bệnh, đánh giá chính xác nước xuất nhập của người bệnh. Điều dưỡng cần hiểu và đánh giá kết quả xét nghiệm chức năng thận, báo ngay cho bác sĩ nếu có kết quả bất thường.
Thực hiện các thủ thuật niệu khoa trước mổ: điều dưỡng chuẩn bị cho người bệnh thực hiện an toàn các thủ thuật niệu khoa, các xét nghiệm cận lâm sàng.
Cung cấp thông tin cho người bệnh hiểu về phương thức phẫu thuật như vết mổ hở, phẫu thuật nội soi, thủ thuật nội soi, cách chăm sóc sau mổ nếu mổ bên hông, người bệnh có các dẫn lưu sau mổ, tư thế nằm nghiêng sau mổ và đau.
Người bệnh cần được vệ sinh trước mổ như cạo lông bộ phận sinh dục vì người bệnh hầu như đều phải dẫn lưu niệu đạo và thủ thuật qua niệu đạo như nội soi bàng quang, niệu quản…
Hướng dẫn, giáo dục người bệnh về cách chăm sóc bộ phận sinh dục, cách ngồi dậy đi lại khi có ống thông tiểu, đau rát và cảm giác mót tiểu do bóng chèn ở cổ bàng quang…
Quy trình chăm sóc người bệnh sau mổ hệ tiết niệu
Nhận định tình trạng người bệnh
Nhận định về nước tiểu rất quan trọng trong việc theo dõi và chăm sóc người bệnh phẫu thuật hay thủ thuật niệu.
Dấu chứng sinh tồn: chú ý mạch và huyết áp để phát hiện sớm dấu hiệu chảy máu sau mổ hay huyết áp cao là do suy thận sau mổ.
Nhiệt độ: theo dõi sát để phát hiện sớm dấu hiệu nhiễm trùng. Phù: quan sát da, khám dấu hiệu phù sau mổ và so sánh từng ngày. Vết mổ: tình trạng đau vết mổ, băng thấm dịch.
Dẫn lưu: số lượng, màu sắc, tính chất. Lưu ý, nếu có dẫn lưu bể thận hay dẫn lưu niệu quản cần ghi nhận số lượng nước tiểu của từng loại dẫn lưu với dẫn lưu niệu đạo.
Chẩn đoán và can thiệp điều dưỡng
Nước tiểu bất thường sau mổ
Sau phẫu thuật niệu việc nhận định về nước tiểu rất quan trọng trong việc theo dõi và chăm sóc người bệnh phẫu thuật hay thủ thuật niệu. Điều dưỡng theo dõi màu sắc nước tiểu, nếu nước tiểu màu đỏ điều dưỡng cần theo dõi sát dấu hiệu sinh tồn vì có nguy cơ chảy máu sau mổ, nếu có màu đục như sữa có thể do tiểu protein, hay lợn cợn có thể là sỏi… Về số lượng nước tiểu cũng rất quan trọng vì nếu tiểu ít cũng có nguy cơ suy thận sau mổ. Nếu người bệnh có ống thông tiểu thì bình thường nước tiểu ra 0,5 – 1ml/kg cân nặng/giờ. Nếu người bệnh tự tiểu thì đánh giá tính chất đi tiểu, số lượng nước tiểu trong ngày. Nếu sau mổ 6-8 giờ mà người bệnh không có nước tiểu thì điều dưỡng phải thăm khám bàng quang để đánh giá có cầu bàng quang không. Điều dưỡng cần nhận định tính chất, mùi của nước tiểu để phát hiện sớm tình trạng nhiễm trùng.
Nguy cơ chảy máu sau mổ
Để phát hiện tình trạng chảy máu sau mổ người điều dưỡng cần quan sát nước tiểu hay dịch qua dẫn lưu, vết mổ, màu sắc nước tiểu. Nếu nước tiểu có màu đỏ kèm theo máu cục nên báo cáo ngay tình trạng người bệnh cho bác sĩ. Đo lại mạch, huyết áp của người bệnh. Tình trạng da niêm có dấu hiệu thiếu máu như da xanh, niêm nhạt.
Tổng trạng người bệnh suy kiệt
Theo dõi dấu chứng sinh tồn, cân nặng, phù, da niêm. Cho người bệnh ăn uống theo chế độ bệnh lý: ăn nhạt, uống nhiều nước. Trong một số trường hợp người bệnh cần có chế độ dinh dưỡng đặc biệt. Nếu người bệnh ăn kém có thể nuôi ăn qua ống thông.
Mức độ đau vết mổ
Đau do nơi vết mổ (thường ở vùng hông, lưng), đau do dẫn lưu thường làm cho người bệnh không dám thở nên ảnh hưởng đến tình trạng hô hấp của người bệnh. Vì thế điều dưỡng cần theo dõi sát tình trạng hô hấp như khó thở, thiếu oxy, thở cơ hô hấp phụ do đau…, điều dưỡng thực hiện thuốc giảm đau cho người bệnh. Cho người bệnh nằm ở tư thế giảm đau như nghiêng nhẹ nhàng qua vết mổ. Ngồi dậy thường xuyên, hướng dẫn người bệnh cách thở sâu.
Nước tiểu bất thường do không tiểu qua đường tiểu bình thường
Ngay sau mổ 1 – 2 giờ điều dưỡng cần theo dõi nước tiểu và các dẫn lưu khác nên được báo cáo chính xác và riêng biệt như cần báo cáo số lượng nước tiểu qua dẫn lưu niệu đạo riêng với dẫn lưu niệu quản. Các dẫn lưu nước tiểu không được kẹp hay tưới rửa khi chưa có y lệnh đặc biệt. Điều dưỡng cần biết thông tin về cuộc mổ để có sự chăm sóc thích hợp. Tổng nước tiểu xuất bình thường là 30 – 50ml/giờ. Theo dõi cân nặng, so sánh với trước mổ. Ghi lại màu sắc, số lượng, tính chất nước tiểu, bất thường về máu, mủ, sỏi qua dẫn lưu. Cần lưu ý vấn đề rút dẫn lưu, cần thực hiện theo y lệnh.
Bí tiểu cấp tính do người bệnh khó tiểu sau mổ
Hầu hết các phẫu thuật hay thủ thuật niệu thường có dẫn lưu niệu đạo. Nhưng trong vài ngày sau mổ người bệnh có thể được rút ống thông tiểu.
Nếu người bệnh tự tiểu: điều dưỡng giúp người bệnh tiểu đúng tư thế, kín đáo, giảm đau.
Nếu người bệnh tiểu khó: điều dưỡng giúp người bệnh tự tiểu được qua các kỹ thuật như nghe tiếng nước chảy, đắp ấm vùng trên xương mu, cho người bệnh nằm trên bô tiêu kín đáo, cho người bệnh đến nhà vệ sinh.
Nếu người bệnh tiểu qua dẫn lưu: chăm sóc hệ thống ống thông niệu đảm bảo đúng kỹ thuật vô trùng, hệ thống thông câu nối an toàn vô trùng. Rút thông tiểu sớm để tránh tình trạng nhiễm trùng tiểu. Mỗi ngày nên cân người bệnh giúp để cân bằng điện giải và nước, cho người bệnh uống nhiều nước.
Khó thở do đau vết mổ sau mổ
Do vết mổ nằm ở bên dưới xương sườn 12 và gần cạnh dưới cơ hoành nên người bệnh sẽ hạn chế thở do đau, vì vậy có nguy cơ thiếu oxy, viêm phổi, ảnh hưởng đến tình trạng trao đổi khí của người bệnh. Điều dưỡng hướng dẫn người bệnh tập thở, ngồi dậy, thực hiện thuốc giảm đau khi tập nếu người bệnh quá đau. Theo dõi dấu hiệu khó thở, kiểu thở.
Bụng căng chướng do cầu bàng quang, do liệt ruột
Sau mổ người bệnh căng chướng bụng do có cầu bàng quang sau mổ, hoặc do nguyên nhân phổ biến hơn là liệt ruột sau mổ. Điều dưỡng cần thăm khám, phát hiện khối cầu bàng quang, tìm nguyên nhân và hướng giải quyết để giúp người bệnh thoải mái sau mổ. Nếu người bệnh bứt rứt, khó chịu cũng có nguy cơ gây chảy máu sau mổ.
Theo dõi nhu động ruột, cơn đau bụng, tình trạng căng chướng bụng, nghe nhu động ruột. Hướng dẫn người bệnh cách hít thở sâu, ho, tập bụng, ngồi dậy. Người bệnh sẽ uống nước khi có nhu động ruột, cho người bệnh uống nhiều nước. Hướng dẫn người bệnh đi tiểu đúng tư thế, kín đáo. Cho người bệnh nằm ở tư thế Fowler, hít thở sâu, đặt tube Levine, đặt ống thông trực tràng…
Người bệnh lo lắng do nước tiểu qua dẫn lưu
Giải thích và hướng dẫn người bệnh cách chăm sóc, ngồi dậy, đi lại khi có dẫn lưu. Giúp người bệnh tham gia vào việc theo dõi số lượng nước tiểu. Báo cáo cụ thể số lượng, tính chất của nước tiểu qua dẫn lưu. Điều dưỡng chăm sóc da ở chân dẫn lưu khô sạch giúp người bệnh thoải mái, an tâm. Khuyến khích người bệnh uống nhiều nước trong ngày. Hướng dẫn người bệnh vệ sinh sạch sẽ vùng sinh dục nếu người bệnh còn dẫn lưu niệu đạo. Chú ý, không cho người bệnh đặt túi hứng dịch trên giường hay treo cao hơn vị trí dẫn lưu. Điều dưỡng hướng dẫn người bệnh cách nằm nghiêng về phía dẫn lưu, cách ngồi dậy cần phải khoá ống dẫn lưu tránh dịch bẩn chảy ngược vào trong. Hướng dẫn người bệnh cách đi lại khi có ống dẫn lưu.
Giáo dục người bệnh
Tại bệnh viện: hướng dẫn người bệnh uống nhiều nước, ăn uống hạn chế các thức ăn dễ tạo sỏi nếu người bệnh mổ sỏi niệu. Vận động người bệnh tập thở vì do đau vết mổ mà hạn chế thở sẽ dẫn đến nguy cơ ứ đọng dịch ở phổi. Hướng dẫn người bệnh vệ sinh bộ phận sinh dục. Hướng dẫn người bệnh cách theo dõi màu sắc nước tiểu.
Khi xuất viện: đôi khi người bệnh phải mang dẫn lưu về nhà, điều dưỡng cần hướng dẫn cách chăm sóc ống, cách vệ sinh thân thể khi có ống như: tắm tránh để xà phòng thấm vào dẫn lưu (nên dùng xà phòng có độ pH nhẹ). Thay băng mới ngay sau khi tắm. Hướng dẫn người bệnh đi lại tránh bị sút ống. Hướng dẫn tái khám theo lịch hẹn để rút ống, thay ống dẫn lưu.
Dinh dưỡng: cho người bệnh uống nhiều nước, ăn uống bình thường.
Lượng giá
Người bệnh sau mổ không có biến chứng về hệ tiết niệu, nước tiểu. Người bệnh tiểu bình thường.
Người bệnh không lo lắng và hợp tác tốt.
Tài liệu tham khảo
Melinda Hendersen. Knowledge base for Patient with Urinary Dysfunction, in Medical Surgical Nursing Foundations for Clinical Practice, 2nd ed., W.B. Saunders company, 1998, 1329 – 1369.
Patricia Bates, Sharon L. Lewis. Urinary system, in Medical Surgical Nursing, 4th ed., Lewis Collier Heitkemper/MOSBY, 1992, 1311 – 1330.
Debra C. Broadwell, Genitourinary System, chapter 12, Mosby’s Manual of Clinlcal Nursing, 2nd ed., Mosby Company, 1986, 1087 – 1105.
Trần Văn Sáng, Triệu chứng lâm sàng và cận lâm sàng cơ quan tiết niệu, Bệnh học và điều trị học ngoại khoa lồng ngực – tim mạch – niệu, Nhà xuất bản Y học, 1998, 194 – 211.
Nguyễn Quang Quyền, Lê Văn Cường, Phạm Đăng Diệu, Nguyễn Văn Đức, Nguyễn Văn Hưng, Hệ tiết niệu, Giải phẫu học giản yếu, chương 11, Nhà xuất bản Y học, 1994, 422.