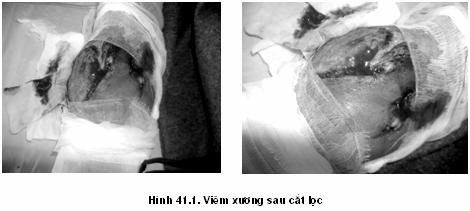
Bệnh học
Định nghĩa
Viêm xương chấn thương là các nhiễm trùng xương do vi trùng thường không đặc hiệu từ ngoài vào sau gãy xương hở, sau các phẫu thuật về xương, sau mổ kết hợp xương trong gãy kín cũng như gãy hở (Ngô Bảo Khang).
Sinh bệnh học
Viêm xương là tình trạng nhiễm trùng xương mà hậu quả từ mô xương hoại tử và mô tủy làm tình trạng xương yếu đi và có nguy cơ gãy xương tự động hay chỉ cần chấn thương nhẹ. Viêm xương có thể là nguyên nhân nhiễm trùng do vi khuẩn, siêu vi, vi trùng lao (tubercle baciliti), nấm… hay do nhiễm bẩn bởi các vật lạ của những chất liệu như đinh, nẹp, ốc, khớp giả. Staphylococcus aureus, Streptococcus pyogenes là vi khuẩn thường gặp nhất trong viêm xương. Mầm bệnh thường vào trực tiếp trong xương qua gãy xương hở, do lây lan từ vùng nhiễm trùng khác trên cơ thể, do nhiễm trùng máu, sau mổ xương. Viêm xương có hai loại cấp tính và mạn tính. Cả hai hình thức viêm xương có sinh bệnh học giống nhau nhưng khác nhau về nguyên nhân, tiến trình và triệu chứng.
Viêm xương liên quan đến nhiễm trùng ống, tủy xương, khoang dưới màng xương. Khởi đầu mô xương và mạch máu bị tàn phá bởi sự phân giải protein giải phóng men bởi mầm bệnh. Bởi giảm bớt dòng máu chảy, sự di chuyển những mảnh vỡ từ vùng nhiễm trùng ra suy giảm. Vì thế nhiễm trùng lan rộng xuyên qua xương và dưới màng xương, tích tụ những mảnh xương hoại tử. Từ xương nghỉ ngơi và hình thành một chất gọi là mảnh xương mục. Những mảnh xương mục trở thành bồn chứa cho sự phát triển của vi khuẩn. Sự nguy hại tới xương và màng xương kích thích hoạt động tạo xương và mô xương mới, gọi là bao xương hình thành xung quanh mô xương chết. Sự hình thành bao xương với đầy mô hoại tử không có mạch máu và xung quanh mạch lại nghèo nàn, do đó làm giảm mạch máu tới nuôi, kéo theo các kháng thể bạch cầu và kháng sinh thâm nhập khó khăn do đó hiệu quả chống nhiễm trùng kém.
Giải phẫu bệnh lý
Giai đoạn cấp tính
Tổn thương mô mềm: các mô mềm bị giập nát trong gãy xương hở, do máu tụ sau mổ kết hợp xương không được dẫn lưu tốt.
Tổn thương xương: những mảnh xương rời nhỏ thiếu máu nuôi dưỡng đưa đến hoại tử là ổ nhiễm trùng tại xương.
Giai đoạn mạn tính
Tổn thương mô mềm: bao gồm các lỗ dò ra da và các đường dò thông vào xương, các đường dò có nhiều ngóc ngách và nhiều mủ chung quanh lỗ dò là những tổ chức xơ bao bọc như một kén làm tình trạng viêm xương không lành.
Các tổn thương xương: ở giữa 2 khối can xương lớn do sự phục hồi tạo xương mới có hốc không đều của viêm xương chứa đầy mủ. Ống tủy có nhiều mạch máu tạo xương mới mạnh mẽ và bít kín dần ống tủy. Các đầu xương xơ chai dễ tạo thành xương chết, nhiễm trùng, kích thích tạo xương mới bao bọc xương chết, cũng như kìm giữ mô mềm hoại tử và mủ tạo đường dò.
Phân loại
Theo thời gian diễn biến có hai giai đoạn:
Viêm xương chấn thương cấp tính: nhiễm trùng ổ xương trong 3 – 4 tuần đầu.
Viêm xương chấn thương mạn tính: viêm màng xương do sẹo xơ chai, loét, viêm xương có lỗ dò, viêm xương có xương chết, viêm xương kéo dài ung thư hóa.
Viêm xương cấp tính
Viêm xương cấp tính thường thấy ở trẻ em nhiều hơn người lớn, nam gấp 4 lần so với nữ. Thường do vi khuẩn Staphylococcus aureus gây ra.
Biểu hiện lâm sàng
Biểu hiện lâm sàng tuỳ thuộc vào mức độ kéo dài của nhiễm trùng hay đường nhiễm bẩn. Khi nhiễm trùng phát triển trực tiếp vào trong máu từ vi trùng, người bệnh đột ngột thấy nhiệt độ cao, mạch nhanh, vận động hạn chế và đau dữ dội vùng cơ thể bệnh do co cơ chung quanh, ban đỏ, nóng, phù nề xung quanh vùng xương viêm.
Chẩn đoán
Bạch cầu tăng, tốc độ lắng máu (VS) tăng.
X quang thấy vùng xương bị tàn phá, mô xương hư.
Cấy vi trùng, thử kháng sinh đồ để tìm kháng sinh thích hợp.
Điều trị
Mục tiêu điều trị là loại bỏ nguồn gốc nhiễm trùng và phòng ngừa sự lan rộng của nhiễm trùng chung quanh mô. Điều trị bao gồm cắt lọc mô chết, sử dụng kháng sinh triệt để. Kháng sinh phối hợp để ngăn ngừa sự phát triển của kháng khuẩn cho những điều trị viêm xương trên 1 năm.
Những mảnh xương mục và bao xương làm suy giảm tuần hoàn tới chỗ viêm xương, do đó cần rửa sạch lấy mô xương chết trước khi thực hiện kháng sinh thì điều trị mới hiệu quả. Phẫu thuật cắt lọc hay tưới rửa liên tục mô chết với dung dịch nước muối hay dung dịch có kháng sinh luôn được áp dụng.
Biến chứng của viêm xương cấp tính là nhiễm trùng huyết, viêm màng não, thuyên tắc mạch, nếu điều trị không triệt để viêm xương cấp tính sẽ biến thành viêm xương mạn tính.
Viêm xương mạn tính
Viêm xương mạn tính có đặc điểm là tiến trình viêm diễn biến từ từ của nhiều hốc xương với những mảnh xương chết và bao xương xuyên qua xương.
Biểu hiện lâm sàng
Đau vùng viêm xương từng đợt do viêm tiến triển và đau giảm khi tình trạng viêm giảm. Đau nhiều khi về đêm, vùng xung quanh viêm xương đỏ, sưng, ấm và đau. Những triệu chứng khác gồm: biến dạng xương, sẫm màu da, teo cơ vùng xung quanh xương viêm và tạo đường dò ra da.
Chẩn đoán
X quang thấy nhiều mô xương chết, đường dò. Cấy mủ xác định vi khuẩn, làm kháng sinh đồ.
Điều trị
Phương pháp điều trị bao gồm phẫu thuật cắt lọc mô chết, nạo sạch đường dò, lấy xương chết, dẫn lưu, mở rộng vết thương, kháng sinh trị liệu. Bó bột phòng ngừa gãy xương, mở cửa sổ bột để chăm sóc vết thương. Nẹp chi cũng cần thiết để hỗ trợ xương chi, trong những trường hợp đặc biệt người bệnh kháng nhiều thuốc kháng sinh hay khó khăn trong việc loại bỏ vi khuẩn thì bác sĩ điều trị nên áp dụng phương pháp giúp cung cấp máu tới nuôi vùng xương liên quan. Ghép xương cũng được yêu cầu theo điều trị. Dùng oxy cao áp cũng hiệu quả trong điều trị. Khi điều trị không thành công đôi khi người bệnh cần được đoạn chi.
Biến chứng
Co cứng cơ, nhiễm trùng xương khớp, giảm sự phát triển của xương, gãy xương vụn, gãy xương bệnh lý, viêm xương.
Quy trình chăm sóc người bệnh viêm xương
Nhận định tình trạng người bệnh
Dữ kiện chủ quan
Thông tin về sức khỏe: hút thuốc lá, uống rượu, bệnh mạn tính kèm theo. Tiền sử: chấn thương xương, gãy xương hở, vết thương nhiễm trùng.
Thuốc: lạm dụng thuốc, thuốc giảm đau, kháng sinh, corticoid. Phẫu thuật hay những điều trị khác.
Toàn thân: tình trạng sức khỏe có suy kiệt, có nhiễm trùng.
Chuyển hoá – dinh dưỡng: sốt, lạnh run, mất cân, chán ăn, mệt mỏi. Nhận thức: đau tăng khi cử động vùng xương viêm.
Bệnh lý kèm theo: AIDS, tiểu đường, lao, ung thư…
Dữ kiện khách quan
Tổng trạng: bứt rứt, sốt âm ỉ có lúc sốt cao, dấu hiệu nhiễm trùng, môi khô, lưỡi dơ, mệt mỏi, da xanh niêm nhạt.
Da: toát mồ hôi, nổi mẩn da, vùng da chung quanh xương viêm đỏ, phù nề, đau nếu viêm xương cấp tính. Trong viêm xương mạn tính da sẫm màu.
Cơ xương khớp: đau, phù, ấm co cơ. Trong viêm xương mạn tính có teo cơ. Giới hạn cử động Dẫn lưu vết thương.
Nhận định mô xương: mô xương đen, vỡ vụn, đường dò… Dấu hiệu khác: cấy máu (+), bạch cầu tăng, VS tăng.
Toàn thân: nhiệt độ cao, mạch nhanh, suy kiệt.
Chẩn đoán và can thiệp điều dưỡng
Đau liên quan đến tình trạng viêm
Can thiệp: giảm đau.
Nhận định mức độ trầm trọng của cơn đau, vị trí và các phương pháp giảm đau thích hợp. Tránh những hoạt động làm gia tăng tuần hoàn. Nâng đỡ nhẹ nhàng khi cử động chi người bệnh để giúp người bệnh giảm đau và ngăn ngừa gãy xương bệnh lý. Duy trì người bệnh ở tư thế chi thẳng đứng, ngăn ngừa tư thế bất thường hay căng cơ dẫn đến đau tăng. Hạn chế di chuyển, hướng dẫn người bệnh sử dụng dụng cụ hỗ trợ khi di chuyển (nạng…) ngăn ngừa gãy xương bệnh lý, đau tăng làm căng thẳng trên xương. Tránh đụng chạm vào thành giường ngăn ngừa người bệnh đau. Thực hiện thuốc giảm đau.
Người bệnh không thoải mái do tình trạng sốt
Can thiệp: giúp người bệnh giảm sốt, giảm lạnh run, bù nước đủ, thực hiện thuốc kháng sinh. Theo dõi nhiệt độ 4 giờ/1 lần, ghi thành biểu đồ, theo dõi đáp ứng của điều trị. Cho người bệnh nằm trong phòng lạnh, quần áo nhẹ mỏng, thuốc hạ sốt, lau mát. Cho người bệnh uống nhiều nước. Quan sát da, lau khô sạch mồ hôi. Thực hiện thuốc kháng sinh theo kháng sinh đồ.
Nguy cơ nhiễm trùng lây lan liên quan đến vết thương dẫn lưu nhiễm bẩn
Can thiệp: chăm sóc, cách ly nhiễm trùng.
Theo dõi các vết thương hở, vết thương dẫn lưu không bảo đảm tình trạng vô khuẩn bởi những người chăm sóc. Do đó, điều dưỡng phải biết cách chăm sóc giúp giảm yếu tố nguy cơ nhiễm trùng. Áp dụng các biện pháp cách ly để ngăn cản sự lây nhiễm chéo từ vết thương này sang vết thương khác, từ vết thương người bệnh này sang vết thương người bệnh khác.
Phù nề ảnh hưởng đến tiến trình viêm và sự bất động làm gia tăng thêm tình trạng sưng, nóng, đỏ, đau…
Can thiệp: giảm phù nề.
Đo chu vi tứ chi mỗi ngày để có dữ kiện đánh giá điều trị mức độ phù nề. Nâng chi cao lên giúp máu hồi lưu. Theo dõi mạch chi mỗi khi nâng cao chi bởi vì mạch sẽ giảm xuống do giảm lượng máu tại chi cũng dễ làm tình trạng phù nề gia tăng. Gồng cơ chi bệnh giúp máu lưu thông tốt. Tập vận động các ngón để giúp máu luân lưu tốt hơn.
Suy giảm vận động cơ thể do đau và phù nề
Can thiệp: giúp người bệnh vận động hết biên độ.
Trợ giúp người bệnh tập vận động chi lành và chi bệnh giúp tăng cường sức cơ. Tập vật lý trị liệu giúp người bệnh đi lại không bị biến chứng khác. Nếu khi tập người bệnh đau nên dừng lại. Khuyến khích người bệnh tham gia tập luyện nhất là tập luyện chi lành để chi đủ sức cơ mạnh và hỗ trợ chi đau.
Người bệnh chuẩn bị mổ cắt lọc
Thực hiện công tác tư tưởng cho người bệnh. Thực hiện y lệnh kháng sinh điều trị. Thực hiện các xét nghiệm cận lâm sàng, các thủ thuật chẩn đoán. Rửa sạch vết thương, chăm sóc da trước khi chuyển người bệnh đến phòng mổ.
Chăm sóc người bệnh sau mổ viêm xương
Chăm sóc vết thương mỗi khi thấm dịch. Chăm sóc dẫn lưu: thay băng, câu nối vô trùng, an toàn, rút dẫn lưu khi hết tác dụng. Thực hiện kỹ thuật vô trùng khi chăm sóc vết thương, dẫn lưu. Theo dõi nhiệt độ người bệnh, ghi biểu đồ nhiệt độ. Theo dõi dịch tiết từ vết thương về màu sắc, tính chất dịch. Giúp người bệnh cách vận động đi lại. Kê chi cao giảm phù nề. Theo dõi các dấu hiệu chèn ép chi sau mổ.
Giáo dục người bệnh
Dinh dưỡng: cung cấp đầy đủ protide, vitamin A, D, C, E, calci. Người bệnh do viêm nhiễm lâu ngày nên thể trạng thường suy kiệt nhiều.
Hướng dẫn người bệnh: thực hiện kháng sinh đầy đủ, uống thuốc đúng liều, đúng thời gian tại nhà. Tập vận động chi tăng cường sức cơ giúp người bệnh đi lại tránh té ngã. Nếu người bệnh đang trong tình trạng đau nên cho người bệnh nghỉ ngơi tại giường, phơi nắng, hướng dẫn cách đi lại tránh té ngã, không làm việc gắng sức trên chi bệnh tránh nguy cơ gãy xương bệnh lý. Hướng dẫn cách tự chăm sóc vết thương, cách giữ vết thương sạch, vệ sinh thân thể sạch sẽ. Tái khám định kỳ.
Lượng giá
Người bệnh giảm đau, bớt phù nề, tình trạng viêm giảm. Tình trạng vết thương giảm viêm nhiễm. Thể trạng không có dấu hiệu nhiễm trùng.
Tài liệu tham khảo
Julie Hebenstreit. Musculoskeletal Knowledge base for Patient with Dysfunction, in Medical Surgical Nursing Foundations for Clinical Practice, 2nd ed, WB Saunders company, 1998, 837 – 945.
Susan Ruda, Nursing role in Management Musculoskeletal Problem, in Medical Surgical Nursing, 4th ed, Lewis Collier Heitkemper/MOSBY, 1992, 1839 – 1892.
Catherine V. Smith. Musculoskeletal system, in Mosby’s Manual of Clinical Nursing, second Edition, Mosby Company, 1986, 375 – 474.
Nguyễn Quang Long, Viêm xương tủy, Bài giảng bệnh học ngoại khoa, tập 5, Đại học Y Dược thành phố Hồ Chí Minh, Bộ môn ngoại tổng quát, 1988, 381.
Ngô Bảo Khang, Viêm xương chấn thương, Bài giảng bệnh học chấn thương chỉnh hình và Phục hồi chức năng, lưu hành nội bộ, Đại học Y Dược thành phố Hồ Chí Minh, 171 – 173.