Nhắc lại về giải phẫu
Trung thất được chia làm ba khoang để dễ nhận biết các cấu trúc bên trong và các bệnh hay gặp của từng khoang; đó là trung thất trước, giữa và sau.
Trung thất trước là khoang ngực từ sau xương ức cho tới màng tim trước; trung thất sau là màng tim sau cho tới thành ngực sau. Các thành phần khác ở giữa trung thất và trung thất sau ( trừ khoang màng tim và màng phổi) hình thành khoang trung thất giữa. Từ trên xuống dưới, trung thất choán từ hố thượng ức cho tới vòm hoành.
Rốn phổi khó xác định giới hạn cơ thể học, đó là vùng bề mặt trung thất
lấn vào phổi và các mạch máu, phế quản và dây thần kinh đi vào phổi .
Hai rốn phổi không đối xứng nhau nên khi xác định một cấu trúc bất thường ở vùng này là hạch hay mạch máu cần phân tích ảnh một cách hệ thống và tiêm thuốc cản quang giúp phân biệt rõ ràng hơn và cũng dễ nhận biết khối choán chỗ bệnh lý hơn.
Hạch bạch huyết ở rốn phổi có đường kính ngang bình thường từ 0,3 đến 0,6 cm và có thể thấy được trên các lớp cắt. Chỉ khi đường kính ngang của hạch lớn hơn 1cm mới có thể coi là bệnh lý vì hạch bạch huyết thường nằm dọc theo phế quản và mạch máu.
Tuyến ức ở trẻ nhỏ và thiếu niên có đậm độ của mô mềm và sau 20 tuổi
dần dần được thay thế bằng tổ chức mỡ. Hình dáng tuyến ức thay đổi từng
người; hai thuỳ trái và phải của tuyến có khi tách rời có khi hoà nhập làm một.
Độ dày của tổ chức tuyến ở trẻ em không quá 1,8cm và ở người lớn không
quá 1,3cm.
Tuyến ức có thể to lên ở người cường giáp hoặc sau điều trị bằng Corticoid,
hoá chất.
Khám xét tim thường dùng siêu âm nhưng chụp CLVT có thể sử dụng để
Đánh giá hình dáng và kích thước tim
Đánh giá sự liên quan vị trí giữa các buồng tim và mạch gốc.
Phát hiện khối choán chỗ trong buồng tim.
Đánh giá chức năng cầu nối động mạch chủ – vành.
Còn muốn đánh giá cơ năng các van tim, các buồng tim chỉ có máy CT siêu âm nhanh mới thực hiện được.
Các ổ vôi hoá trong lồng ngực (ngoài mạch máu) thường là di chứng của một quá trình bất thường đi trước, chúng có thể gặp ở nhu mô phổi, ở trung thất, rốn phổi và các hạch bạch huyết, màng phổi, thành ngực. Nguyên nhân các ổ vôi hoá có thể dự đoán nhờ vị trí, hình dáng của ổ vôi kèm theo những kiến thức về những bệnh lý lâm sàng phối hợp. Trừ các ổ thấm vôi ở thành động mạch chủ và động mạch vành, nguyên nhân hay gặp nhất là do một quá trình nhiễm trùng cũ; ít gặp hơn là do u rồi đến các rối loạn chuyển hoá, bệnh nghề nghiệp hoặc do một quá trình điều trị.
Bệnh lý trung thất và rốn phổi:
Động mạch chủ ngực:
Hẹp eo động mạch chủ do quá sản lớp giữa của thành mạch gây hẹp lòng động mạch gây tăng huyết áp chi trên và giảm huyết áp chi dưới; vị trí hẹp hay ở sau quai động mạch chủ, dưới chỗ phát xuất động mạch dưới đòn trái. Chụp CLVT có tiêm nhanh thuốc cản quang mới phát hiện được hình hẹp lòng động mạch.
Phình động mạch chủ: có hai dạng phình động mạch chủ là hình túi và hình
thoi.
Bình thường động mạch chủ ngực có khẩu kích từ 3 – 3,5cm. nếu đường kính động mạch chủ lớn hơn 4cm có thể coi là phồng động mạch chủ hình thoi. Có khi khẩu kính động mạch chủ không quá 4cm nhưng vẫn là phồng động mạch vì bờ không đối xứng, đó là trường hợp phồng hình túi. Khẩu kính của vùng động mạch chủ bị phình nếu không quá 5cm, khă năng vỡ rất hiếm; nếu từ 5 – 10 cm rất dễ vỡ.
Vị trí của phình động mạch chủ hay gặp ở đoạn ĐMC xuống và đẩy thực quản sang
bên phải. Dò hay vỡ túi phình động mạch chủ cho thấy ổ máu tụ tỷ trọng đặc hiệu
trong trung thất.
Phình tách động mạch chủ là bệnh cấp cứu tương đối hay gặp do hậu quả vết nứt ở thành động mạch chủ gây bóc tách lớp nội mạc tạo ra một lòng mạch giả trong lớp áo giữa của thành mạch. Phình tách động mạch chủ ở ngực được chia thành hai thể khác nhau: Tip A là loại phình tách động mạch chủ lên và chiếm 60 –70% các trường hợp.
Tip B ít gặp hơn, có vị trí phình tách ở động mạch chủ xuống, từ eo động mạch chủ lan xuống dưới. Tip A hay lan tới van động mạch chủ và lỗ phát xuất động mạch vành tim và thường không mổ được.
Chẩn đoán phình tách động mạch chủ có hai tiêu chuẩn là:
Động mạch có 2 lòng, lòng giả và lòng thật; lòng thật ngấm thuốc cản quang mạnh hơn. Lòng giả có khi rộng hơn lòng thật.
Thấy lá nội mạc giữa hai lòng giả và thật, nhiều khi nhờ vôi hoá ở nội mạc cho phép nhận biết lá nội mạc ngay cả trên phim không tiêm thuốc.
Kén:
Kén phế quản hay gặp nhất ở trung thất giữa nhưng cũng có khi ở trung
thất sau và trước, kén có đậm độ dịch nhưng cũng có khi là chất nhầy với đậm độ
cao hơn. Kén có hình tròn hoặc bầu dục, bờ rõ và mỏng, không ngấm thuốc cản
quang. Thường thấy kén ở dưới chạc ba khi phế quản và phát triển lệch sang phải.
Kén màng tim thường không có triệu chứng lâm sàng. Kén có bờ mỏng,
không ngấm thuốc cản quang, hay gặp nhất ở góc tâm hoành phải và chứa đựng tỷ
trọng dịch trong kén. Đây chính là cơ sở để phân biệt kén với khối mỡ cũng hay thấy
ở cùng vị trí.
Viêm trung thất – áp xe trung thất
Thường xảy ra do thủng hoặc vỡ thực
quản. Hình CLVT là trung thất rộng ra với chất chứa bên trong có đậm độ dịch, kèm
theo những bọt không khí.
Chấn thương:
Tràn khí trung thất, phát hiện trên ảnh nhờ đậm độ âm của không khí.
Vùng tràn khí hay lan tới vùng dưới da ở cổ hoặc chỗ tràn khí màng phổi.
Cũng có khi gặp tràn khí trung thất tự phát không do chấn thương
Chảy máu hoặc máu tụ trong trung thất do chấn thương, phẫu thuật hoặc vỡ
ổ phình tách động mạch chủ ngực. Nhận biết do trung thất rộng ra và chứa đậm độ
máu tụ bên trong.
Các khối u:
có thể gặp nhiệu loại u trong trung thất, sau đây là một số u
tương đối hay gặp:
U tuyến ức là loại u hay gặp nhiều nhất trong trung thất ở người lớn.
Khoảng 50% các u tuyến ức không có triệu chứng lâm sàng, 30% có nhược cơ.
Rất khó phân biệt u ác với u lành tuyến ức trên ảnh CLVT và càng khó phân biệt u
Hodgkin tuyến ức với các u tuyến ức khác.
Trên ảnh CLVT, cần biết hình thái tuyến ức theo tuổi : bình thường tuyến ức
có hai thùy với dáng chữ V nằm ngang, đỉnh quay về phía cán xương ức . Độ dầy của thùy thay đổi theo tuổi : dưới 5 tuổi, khoảng 1,4cm và khoảng 1,0cm trong
khoảng tuổi từ 10-19 . Đậm độ của tuyến tương đương cơ vân, khoảng 36HU .
Trên 25 tuổi, tuyến ức bắt đầu giảm đậm độ do cấu trúc mỡ thay thế dần . Độ dầy tuyến ở
người trưởng thành có giới hạn bình thường là 1,3cm . Theo Nicolaou, khi độ dầy
tuyến lớn hơn 1,3cm hoặc phần tuyến có đậm độ mô mềm rộng hơn 7mm có thể coi như quá sản tuyến hoặc u tuyến ức với độ nhậy 100% .
Sơ đồ độ dầy và chiều rộng tuyến ức
Những chỉ tiêu sau có thể giúp xác định một u tuyến ức : (1) trên 30 tuổi; (2)
khối hình cầu hoặc đa thùy; (3)Đậm độ tuyến bằng hay vượt quá cơ vân của thành
ngực; (4)Tổn thương có tổ chức mỡ bao bọc; (5) Có vôi hóa trong khối và (6) Khối
phát triển một phía hoặc ngay tại đường giữa .
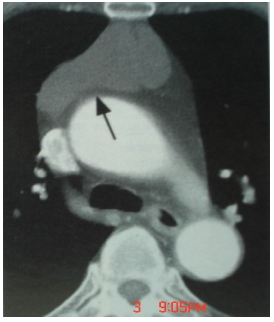
U lành tuyến ức (u không xâm lấn) có ranh giới rõ, hình tròn, bầu dục hoặc
nhiều thuỳ trong trung thất trước, khồng thấy bao ngoài của u và khoảng 25% có
những ổ vôi hoá. Các u ác tuyến ức (u xâm lấn) chiếm khoảng 30% thường có đâm
độ cao hơn, ngấm thuốc cản quang mức độ thấp, cấu trúc bên trong không đồng
nhất, có khi có ổ vôi hoá kiểu vỏ trứng, hay dính vào màng phổi hoặc màng tim.
U có thể lan theo màng phổi ra trung thất sau và lan xuống dưới tới trụ hoành.
Hình u lành tuyến ức
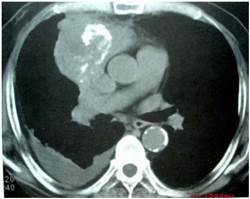
U tuyến ức xâm lấn thành ngực và di căn màng phổi
Kén tuyến ức có thể là bẩm sinh, do viêm hoặc do u. Các kén tuyến ức có
hình ổ dịch thành mỏng ở trung thất trước, có thể gặp chảy máu hoặc vôi hoá trong
kén.
U quái (Teratoma) là u hay gặp ở trung thất do tế bào mầm gây ra. Phần
lớn là u đặc, một số nhỏ là u kén. Các u quái có thể lành hoặc ác tính: các u lành là
khối có bờ rõ ở trung thất giữa, bao của u có thể ngấm thuốc cản quang. 50%
Teratoma có thành phần mỡ trong u và có cả những ổ cốt hoá, vôi hoá trong u.
Các u ác có bờ không đều, thâm nhiễm vào mỡ của trung thất vào mạch máu và đường
thở. Vỏ u dày hơn và ngấm thuốc mạnh.
Bướu giáp trạng chìm, hầu hết ở trung thất trước và liên tiếp với phần
bướu giáp ở cổ; các bướu giáp hay có ổ vôi hoá. Đậm độ bướu giáp có khi đạt tới
100HU khi chưa tiêm thuốc và lại ngấm thuốc cản quang mạnh. Cũng có thể gặp
ung thư giáp trạng trong trung thất trước mà không có u ở cổ, hay gặp ở người già,
các u ác này hay có ổ hoại tử trong u và kèm theo hạch to ở trung thất.
Lymphoma: Các u hạch trong trung thất có thể là u Hodgkin, u không
Hodgkin và các hạch di căn từ ung thư phế quản, vú, đầu cổ, thận và các u hắc tố.
Các u hạch Hodgkin và không Hodgkin hay gặp hai bên đối xứng; còn các
hạch di căn giai đoạn đầu hay gặp ở một phía của trung thất.
U thực quản:
Có thể gặp ung thư thực quản, một số trường hợp là u cơ trơn lành tính
(leiomyoma); các u thực quản cần phân biệt với dày thành thực quản do viêm, do
sẹo bỏng, các túi thừa thực quản và kén. Thành thực quản trên ảnh CLVT bình
thường không vượt quá 3mm. Hình dầy thành thực quản trên 5mm, vị trí lệch tâm
kèm với hẹp lòng thực quản và giãn trên vị trí hẹp gợi ý một khối u thực quản. Tổ
chức bất thường ở lớp mỡ cạnh thực quản là dấu hiệu nghi ngờ u phát triển tới cấu trúc xung quanh. Tiêm thuốc cản quang tĩnh mạch giúp hiện rõ tổ chức và giới hạn
của u thực quản.
Ung thư thực quản chiếm khoảng 10% các ung thư ống tiêu hóa . Ngoài một
số ung thư tuyến có nguồn gốc dạ dầy hay gặp hơn ở đoạn cuối thực quản, hầu hết
ung thư thực quản là ung thư tế bào vẩy . Các dấu hiệu thường gặp của ung thư
thực quản trên chụp cắt lớp là (1) hẹp lòng thực quản và/hoặc giãn trên chỗ hẹp ; (2)
dầy thành thực quản lệch tâm hay đồng tâm ; (3) mất lớp mỡ bao quanh thực quản
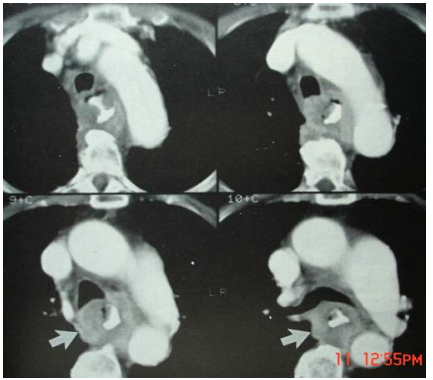
có hoặc không kèm theo xâm lấn vào tạng lân cận và (4) hạch cạnh thực quản (hình)
Ung thư thực quản có thành dầy lệch tâm và có ổ loét thành
Đánh giá độ lan rộng của một ung thư thực quản trước mổ thường khó khăn,
hiện nay nếu kết hợp với siêu âm nội soi có thể cải thiện nhiều . Phân bậc TNM các ung thư thực quản thường dựa vào bảng phân loại của ủy ban hỗn hợp ung thư Mĩ
(AJCC) sau đây :
Tis = Carcinoma in situ
T1 = U xâm lấn tới lớp dưới màng niêm hoặc dưới niêm
T2 = U xâm lấn lớp cơ
T3 = U xâm lấn thanh mạc
T4 = U lan tới các cấu trúc trung thất
N0 = Chưa xâm lấn hạch vùng
N1 = Xâm lấn hạch vùng
M0 = Chưa di căn xa
M1 = Đã có di căn xa (kể cả hạch ngoài trung thất)
Phân giai đoạn ung thư thực quản
Gđ 0 = Tis, N0, M0
Gđ 1 = T1, N0, M0
Gđ 2A = T2/3, N0, M0
Gđ 2B = T1/2, N1, M0
Gđ 3 = T3, N1, M0 hoặc T4, N0/1, M0
Gđ 4 = T1-4, N0/1, M1
Vai trò của chụp cắt lớp trong đánh giá khả năng phẫu thuật còn nhiều tranh
cãi và trong nhiều trường hợp còn gặp khó khăn khi xác định tình trạng xâm lấn của
u tới đường thở, màng tim và động mạch chủ . Tuy nhiên vai trò của chụp cắt lớp
được đánh giá cao trong phát hiện các di căn xa như gan, phổi, màng phổi và xương
sống liền kề cũng như biến chứng thủng thực quản do u . Kiểm tra sau mổ và phát
hiện tổn thương tái phát, chụp cắt lớp vi tính cũng đưa lại nhiều lợi ích .
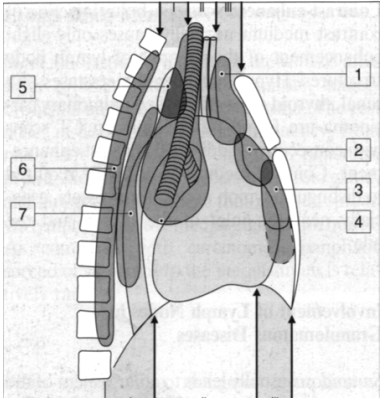
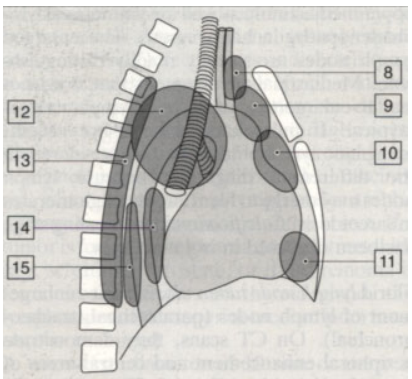
Các khối u nguyên phát hay gặp ở các tầng của trung thất
|
U đặc : 1- U giáp trạng sau ức 3- U quái, u xơ 5- U tuyến giáp sau khí quản 7- U thực quản, sác côm xơ |
2- U tuyến ức 4- Lymphoma nguyên phát 6- U nguồn gốc thần kinh |
U dạng kén :
8- Kén tuyến giáp
9- U kén tuyến ức
10- U quái
11- U trung mô
12- Kén có nguồn gốc phế quản
13- Thoát vị màng não tuỷ
14- Kén thần kinh-ruột
15- U bạch mạc
|
Khối u giầu mỡ : 17- U dermoid |
16- U mỡ tuyến ức 18- Lipoma |
19- U mỡ ác tính ( liposarcoma)
Các bất thường ở rốn phổi.
Để làm rõ các cấu trúc bất thường ở rốn phổi cần có kiến thức vững chắc về
giải phẫu học vùng rốn phổi vì tại đây có nhiều mạch máu phổi, dễ nhầm với hạch to. Cắt lớp sau tiêm thuốc cản quang là cách tốt nhất để nhận biết các hạch to.
Lao phổi: kèm theo tổn thương lao ở nhu mô phổi, ở giai đoạn cấp có thể
thấy các hạch cạnh khí quản và phế quản to ra. Các hạch này ngấm thuốc cản
quang ở ngoại biên ( do viêm) và không ngấm thuốc ở trung tâm do hoaị tử, bã đậu
hoá. Phần lớn các hạch lao phát triển không đối xứng qua đường giữa và về sau sẽ
thấm vôi.
Bụi phổi: Có thể gặp hạch to ở rốn phổi nhưng hiếm khi quá lớn, có thể có
vôi hoá hình vòng trong hạch nhưng các dấu hiệu ở hạch không đặc biệt mà chỗ dựa
chính để chuẩn đoán bụi phổi là hình ảnh ở nhu mô phổi.
Bệnh Sarcoit (BBS): hạch to trong bệnh Sarcoit (bệnh này hiện nay ít gặp ở
Việt Nam) thường thấy hạch hai bên khí quản, hai bên rốn phổi và trước quai động
mạch chủ. Các hạch có khi tụ lại thành đám nhưng không thấm vôi; nếu có chỉ ở giai
đoạn muộn của bệnh. Hình ảnh hạch mô tả trên nếu vắng mặt các tổn thương
Sarcoit ở nhu mô phổi, cần cảnh giác u hạch của Lymphoma.