Neurovascular Imaging of the Acute Stroke Patient
Stroke, First Edition. Chapter 2
Edited by Kevin M. Barrett and James F. Meschia.
© 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons, Ltd.
Tác giả: Karthik Arcot, MD (1), Jason M. Johnson, MD (2), Michael H. Lev, MD (2) and Albert J. Yoo, MD (2)
(1)Lutheran Medical Center, Brooklyn, NY
(2)Massachusetts General Hospital and Harvard Medical School, Boston, MA
Người dịch: Vũ Ngọc Hiếu, Đại học Y Hà Nội
Giới thiệu
Thần kinh học đang trải qua một cuộc cách mạng trong quá trình tìm hiểu về cơ chế bệnh sinh và điều trị nhờ được thúc đẩy bởi những tiến bộ khoa học nhanh chóng trong chẩn đoán hình ảnh thần kinh. Vấn đề này thì không đâu đúng hơn là lĩnh vực về đột quỵ. Trong khi dự phòng vẫn là phương pháp can thiệp tốt nhất thì gánh nặng đột quỵ liên quan đến dân số đang già hóa yêu cầu phải chẩn đoán chính xác và lựa chọn phương pháp điều trị hiệu quả cho những bệnh nhân có biểu hiện triệu chứng cấp tính. Quá trình này phụ thuộc rất nhiều vào hình ảnh học thần kinh.
Những kĩ thuật hình ảnh tiên tiến đã giúp cải thiện vấn đề phân phối trong chăm sóc đột quỵ cấp cứu. Điều trị cấp tính hiện nay cho các bệnh nhân đột quỵ được căn cứ vào thời gian. Nhiều bệnh nhân bị đột quỵ do thiếu máu não cấp tính đã không tới kịp khoảng thời gian cửa sổ hạn hẹp mà thuốc hoạt hóa plasminogen mô (tPA) đường tĩnh mạch có thể sử dụng một cách an toàn. Bằng việc mô tả sinh lý mạch não ở từng bệnh nhân, hình ảnh học thần kinh có thể cho phép sử dụng các liệu pháp điều trị hợp lý hơn đối với các bệnh nhân ở ngoài khoảng thời gian cửa sổ nhưng vẫn có thể dùng được. Nó cũng có thể giúp chỉ ra những bệnh nhân nào thì dùng các liệu pháp điều trị bằng catheter sẽ tốt hơn (catheter-based therapies).
Vì những lý do này nên các bác sĩ điều trị bệnh nhân đột quỵ phải làm quen với hầu hết những kĩ thuật chẩn đoán hình ảnh thông thường. Cuối chương này sẽ cung cấp một cơ sở lâm sàng đối với chẩn đoán hình ảnh mạch não ở bệnh nhân đột quỵ cấp tính.
Chụp cắt lớp vi tính không cản quang
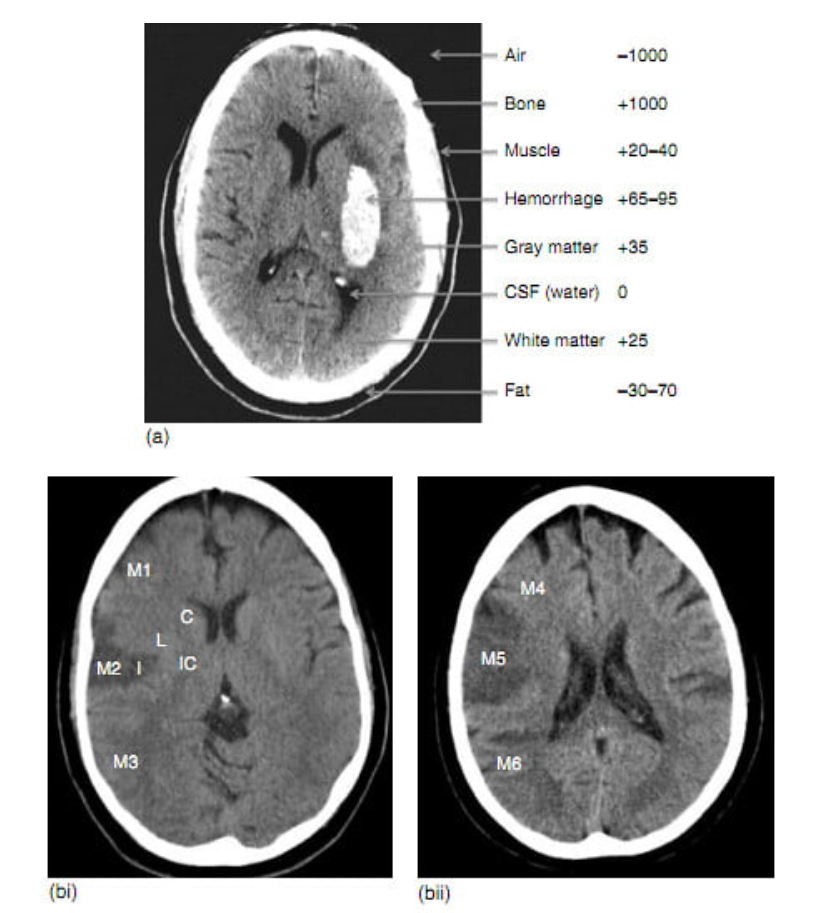
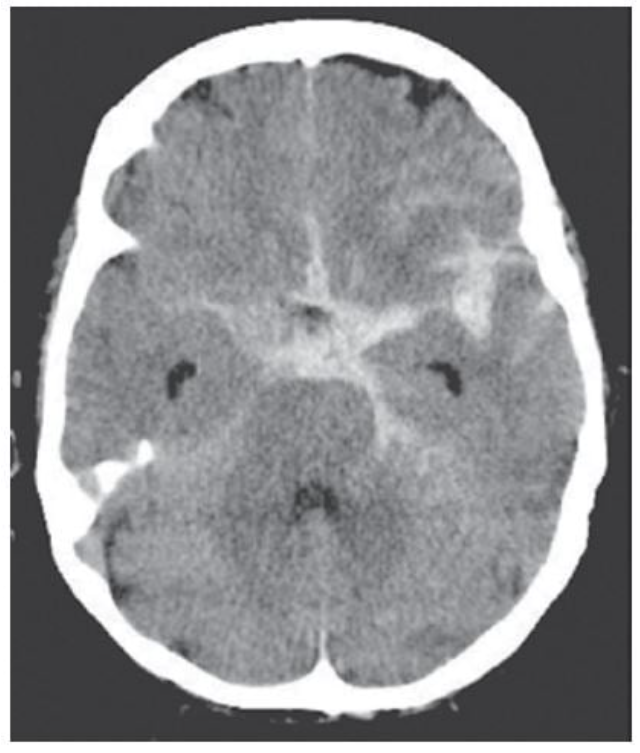
Chụp CT dựa trên nguyên lý là các mô có tỉ trọng khác nhau cản (attenuate) tia X ở các mức độ khác nhau. Khả năng cản tia khác nhau này được chuyển thành hình ảnh theo thang màu xám (gray-scale image) của phần cơ thể được quét qua. Một đại lượng (đơn vị Hounsfield (HU)), được sử dụng để định lượng sự khác biệt giữa tỉ trọng mô với nước cất quy ước là 0 HU. Sử dụng hệ thống này thì không khí trên phim CT là -1000 HU và xương đặc trên phim CT xấp xỉ +1000 HU (hình 2.1a).
Với sự phổ biến rộng khắp, chụp CT sọ không cản quang là phương pháp hàng đầu trong chẩn đoán hình ảnh đột quỵ cấp ở hầu hết các trung tâm y tế. Một ưu điểm lớn là giúp chẩn đoán chính xác và nhanh chóng tình trạng xuất huyết nội sọ, là vùng tăng tỉ trọng (hyperdense) (hay sáng hơn) so với nhu mô não. Các hướng dẫn hiện tại đều khuyến cáo chụp CT sọ không cản quang là phương pháp duy nhất cần để xác định khả năng có sử dụng được tPA đường tĩnh mạch hay không. Thời gian chụp tính bằng giây (khoảng 10-15 giây mỗi lát cắt) và hình ảnh có thể xem ngay tại máy điều khiển.
Hình 2.1 (a) Các số liệu xấp xỉ trung bình trên CT của mô (bằng đơn vị Hounsfield, HU) quan sát thường quy trên phim CT sọ (±5-10 HU). (bi) thang điểm CT sớm của chương trình đột quỵ Alberta (ASPECTS) đối với vùng giảm tỉ trọng do thiếu máu trên phim CT không không cản quang (unenhanced head CT) ở mức hạch nên. C, đầu nhân đuôi; IC, bao trong; L, nhân bèo; I, vỏ thùy đảo (insular cortex); M1, vùng trán dưới (inferior frontal territory); M2, vùng thái dương trước; M3, vùng thái dương sau. Vùng giảm tỉ trọng do thiếu máu cục bộ thấy trên vùng M2 bên phải và vùng I. (bii) Hệ thống đánh giá mẫu ASPECTS cho vùng giảm tỉ trọng dp thiếu máu trên phim CT sọ không cản quang ở mức não thất bên vung trên (khoảng 2 cm trên mức hạch nên). M4, vùng trán trước trên; M5, vùng trán sau trên; M6, vùng vách. Giảm tỉ trọng do thiếu máu quan sát thấy ở vùng M5 bên phải.
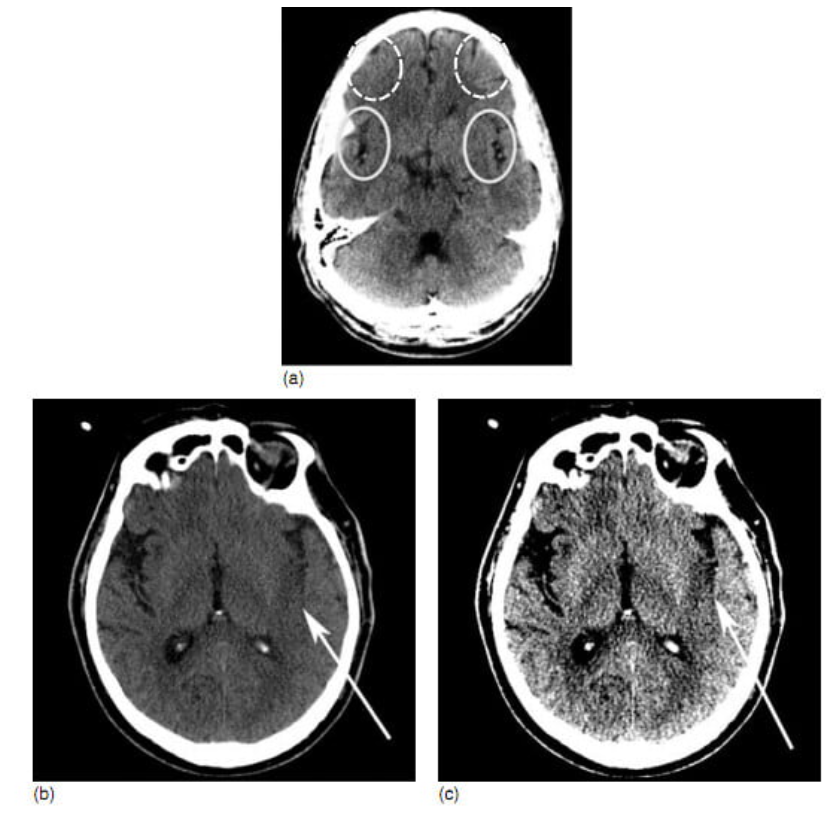
Một nhược điểm tương đối của chụp NCCT là độ nhạy hạn chế của nó (20-75%) và độ tin cậy thấp đối với việc phát hiện ra những thay đổi về thiếu máu cục bộ cấp tính trong khoảng cửa sổ điều trị cực kì cấp tính (trong khoảng 3 – 6 giờ sau khi biểu hiện triệu chứng). Những thay đổi thiếu máu cục bộ sớm bao gồm vùng nhu mô giảm tỉ trọng (hypoattenuation) và phù não cục bộ vùng vỏ (focal cortical swelling). Trong những trường hợp đột quỵ rõ hơn, phù do căn nguyên mạch (vasogenic edema) có thể dẫn đến xóa các khoang chứa dịch não tủy bao gồm các rãnh (sulci), các bể (cisterns) và não thất. Vùng nhu mô giảm tỉ trọng liên quan đến sự tăng thành phần nước do phù căn nguyên mạch và xuất hiện các tổn thương nhu mô không phục hồi, trong khi đó những nghiên cứu gần đây cho thấy phù não cục bộ có thể phục hồi được. Tăng 1% nước trong mô tương đương với giảm 2-3 HU tỉ trọng mô. Để phát hiện những thay đổi khó thấy này, sử dụng các thiết lập độ rộng cửa sổ hẹp được khuyến cáo (ví dụ: độ rộng 30 HU, mức trung tâm 30 HU; hình 2.2b,c) trong khi xem ảnh. Vì chất xám dễ tổn thương do thiếu máu cục bộ hơn và biểu hiện sự khác biệt 10-15 HU so với chất trắng, vùng giảm tỉ trọng do thiếu máu cục bộ được đánh giá tốt nhất ở các cấu trúc vùng chất xám, biểu hiện như tổn thương hạch nền hay xóa ranh giới chất xám-chất trắng ở vùng vỏ và băng thùy đảo.
Hình 2.2 (a) Dấu hiệu của đột quỵ sớm trên phim CT không cản quang – dấu hiệu “xóa ruban thùy đảo” và “xóa rãnh cuộn não”. Hình elip liên cho thấy các phần vùng vỏ thùy đảo với vùng tỉ trọng thấp khó quan sát thấy bên phải (cùng với bên trái) và mất ranh giới chất xam-chất trắng, thứ phát do phù mạch/nhiễm độc sớm. Hình elip không liền chỉ ra các phần vùng vỏ trán có xóa rãnh cuộn não phải. ( b) Phát hiện đột quỵ trên phim CT không cản quang: “dấu hiệu xóa ruban thùy đảo”, hiển thị bằng cách sử dụng chế độ ở “độ rộng cửa sổ” chuẩn và thang xám “mức độ trung tâm” (“center level” gray scale settings). Phim CT không cản quang ở mức rãnh Sylvian cho thấy giảm tỉ trọng thùy đảo bên trái (mũi tên trắng), một dấu hiệu kèm theo của nhồi máu, “dấu hiệu xóa ruban thùy đảo” với mất ranh giới chất trắng-chất xám vùng vỏ/dưới vỏ và xóa nhẹ rãnh Sylvian và rãnh bên cạnh do hiệu ứng khối. (c) Phát hiện đột quỵ trên phim CT: “dấu hiệu xóa ruban thùy đảo”, xem trên chế độ hiển thị “cửa sổ đột quỵ” rõ nhất. Hình ảnh tương tự hình 2.2a, tuy nhiên bây giờ với chế độ hiển thị rõ nét để phát hiện những thay đổi nhỏ vùng giảm tỉ trọng chất xám-chất trắng. Chế độ hiển thị với độ rộng cửa sổ hẹp và mức trung tâm (như “cửa sổ đột quỵ”) – được sử dụng để làm tăng mức sáng của vùng giảm tỉ trọng cùng với tình trạng phù mạch và nhiễm độc cấp.
|
Bằng chứng qua quan sát Việc xác định vùng nhồi máu sử dụng NCCT có thể được cải thiện bằng cách sử dụng thang điểm CT sớm của chương trình đột quỵ Alberta (ASPECTS). Nó cung cấp một cách ước tính bán định lượng kích thước vùng nhồi máu và đánh giá sự đáng tin cậy đối với người bác sĩ chẩn đoán hình ảnh. Độ tin cậy được cải thiện ủng hộ việc sử dụng chủ yếu các cấu trúc chất xám để đánh giá sự thay đổi do thiếu máu cục bộ. ASPECTS chia vùng động mạch não giữa ra làm 10 phần: nhân đuôi, nhân bèo, ngành sau của bao trong (chỉ cấu trúc chất trắng đơn thuần), thùy đảo và 6 vùng vỏ (hình 2.1B). Mỗi vùng biểu hiện giảm tỉ trọng do thiếu máu cục bộ sẽ trừ đi một điểm trong 10 điểm – quy định hình ảnh bình thường và điểm càng thấp thì vùng nhồi máu càng rộng. Trong khi hệ thống lúc đầu chỉ sử dụng 2 lát cắt NCCT để đánh giá, cách khám hiện nay yêu cầu quan sát tất cả các ảnh để phát hiện những thay đổi do thiếu máu cục bộ. ASPECTS cho thấy sự hữu ích cho việc tiên lượng đáp ứng lâm sàng đối với liệu pháp can thiệp trong động mạch (intra-artery therapy). |
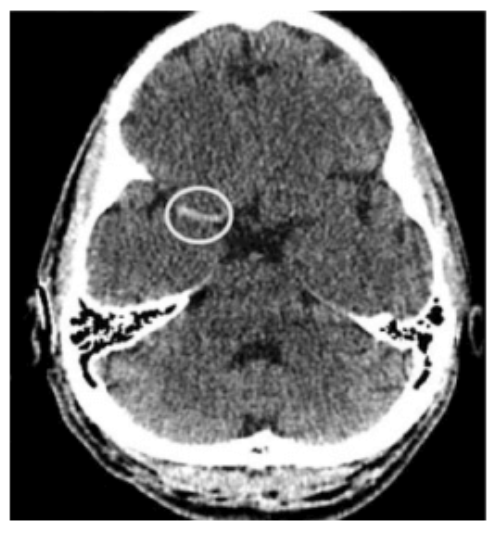
Các trường hợp tắc mạch máu lớn có thể phát hiện băng NCCT dựa vào đoạn mạch tăng tỉ trọng (hình 2.3). Độ nhạy được báo cáo từ trước của dấu hiệu này là khá thấp (15-30%), liên quan đến việc dựng hình lát cắt rất dày (overly thick image reconstruction) (5-10 mm). Dựa trên những nghiên cứu gần đây, các cục máu đông tăng tỉ trọng có thể nhận ra một cách đáng tin cậy (tới 90% các trường hợp đột quỵ) khi hình ảnh đươc dựng lại với lát cắt từ 2.5 mm trở xuống. Trường hợp chiều dài cục máu đông tăng tỉ trọng từ 8 mm trở lên là chống chỉ định với tPA đường tĩnh mạch sẽ được đề cập tới sau. Những cục máu đông ở xa hơn trong các nhánh nhỏ cấp 3 có thế nhận biết bằng hình ảnh “dấu chấm” (“dot” signs). Bảng 2.1 tóm tắt những ưu điểm và nhược điểm của NCCT.
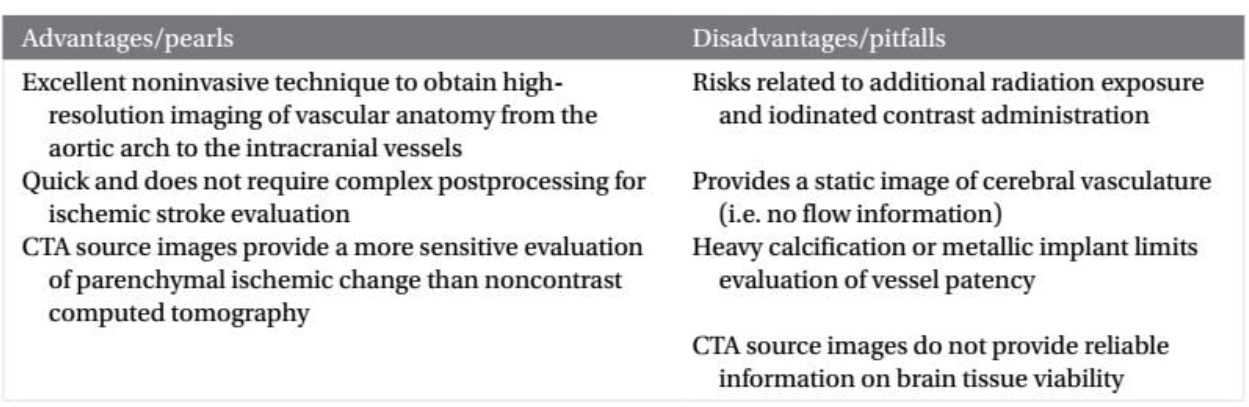
Bảng 2.1 Ưu điểm/nhược điểm của chụp cắt lớp không cản quang
|
Ưu điểm/ Điểm sáng |
Nhược điểm/ Sai lầm |
|
Sẵn có Thời gian chụp ngắn ( vài giây) Không cần đọc kết quả cụ thể Phương pháp chính xác để chẩn đoán xuất huyết não Các thiết lấp độ rộng của sổ hẹp giúp cải thiện việc phát hiện các tổn thương do thiếu máu cục bộ Dựng các lắt cắt mỏng cho phép nhận biết một cách đáng tin cậy trường hợp tắc mạch gần |
Sử dụng bức xạ ion hóa Độ nhạy và tính tin cậy khi phát hiện những thay đổi do thiếu máu cục bộ sớm thấp Hình ảnh có thể bị mờ do thiết bị nhân tạo bằng kim loại từ các ca phẫu thuật và cấy ghép nội mạch trước đó |
Hình 2.3 Dấu hiệu của đột quỵ sớm trên phim CT không cản quang – dấu hiệu tăng tỉ trọng động mạch não giữa”. Tăng tỉ trọng quan sát thấy ở động mạch não giữa bên phải (khoanh tròn), liên tục và – trong bối cảnh biểu hiện cấp tính của triệu chứng đột quỵ – có tính đặc hiệu cao cho sự xuất hiện của cục máu đông gây tắc lòng mạch.
Chụp cắt lớp vi tính mạch
Chụp hình mạch não là một xét nghiệm chẩn đoán quan trọng để xác định vị trí đoạn động mạch bị tắc và đánh giá nguyên nhân gây ra đột quỵ (ví dụ xơ vữa mạch máu lớn). CT mạch là phương pháp không xâm nhập tốt nhất để đánh giá tính trạng mạch máu vùng đầu và cổ với độ nhạy và độ đặc hiệu trên 95% khi chẩn đoán tắc động mạch gần. Nó có thể giúp quan sát tốt nhất tình trạng các động mạch và tĩnh mạch. Chụp cắt lớp vi tính mạch yêu cầu tiêm tĩnh mạch một lượng thuốc cản quang có iod (iodinated contrast solution) (khoảng 100mL) bằng bơm tiêm điện (power injector). Máy chụp cắt lớp vi tính được lập trình nhằm phát hiện sự di chuyển của chất cản quảng trong quai động mạch chủ và sau đó tiến hành dò tìm các mảng bám thành mạch. Với các máy chụp đa dãy hiện đại, hình ảnh các động mạch vùng đầu và cổ sẽ thu được chỉ sau chưa đầy 15 giây và thực hiện theo phương thức này không cần phải di chuyển bệnh nhân nhiều (making this modality less prone to motion artifact).
Một nhược điểm dễ nhận thấy của chụp cắt lớp mạch là tiếp xúc trực tiếp với bức xạ và sử dụng chất cản quang chứa iod – chất có thể gây ra các phản ứng quá mẫn hoặc tổn thương cầu thận cho các bệnh nhân bị tiểu đường hoặc đã có suy giảm chức năng thận trước đó. Tuy nhiên ưu điểm lại là hình ảnh có độ phân giải cao từ quai động mạch chủ cho đến những nhánh bậc ba của động mạch nội sọ. Trong thực tế, CTA thường được dùng như một cách phân giải khi có sự không tương xứng giữa siêu âm mạch cảnh và chụp mạch cộng hưởng từ để đánh giá mức độ hẹp động mạch cảnh. Ưu điểm này là do CTA không bị ảnh hưởng bởi những thay đổi liên quan tới dòng chảy như hai xét nghiệm kia. Theo một cách tương tự thì CTA là xét nghiệm không xâm nhập tốt nhất để phân biệt tắc mạch hoàn toàn với mảng bám thành gây hẹp trong bệnh vùng động mạch cảnh cổ. Trong tình huống này, chụp mạch chậm (delayed imaging) vùng cổ sẽ có giá trị nhằm phát hiện dòng chảy chậm hướng ra trước (slow antegrade flow). Tuy nhiên việc thiếu thông tin về dòng chảy trên phim CTA sẽ hạn chế việc đánh giá bệnh lý như di dạng động – tĩnh mạch, là những trường hợp mà thông động tĩnh mạch sớm không thể phát hiện được trên phim chụp CTA tĩnh. Một thách thức nữa đối với CTA là hiện tượng calci hóa động mạch nhiều có thể làm mờ các thành mạch bên cạnh và ảnh hưởng đến việc đánh giá mức độ hẹp lòng mạch.
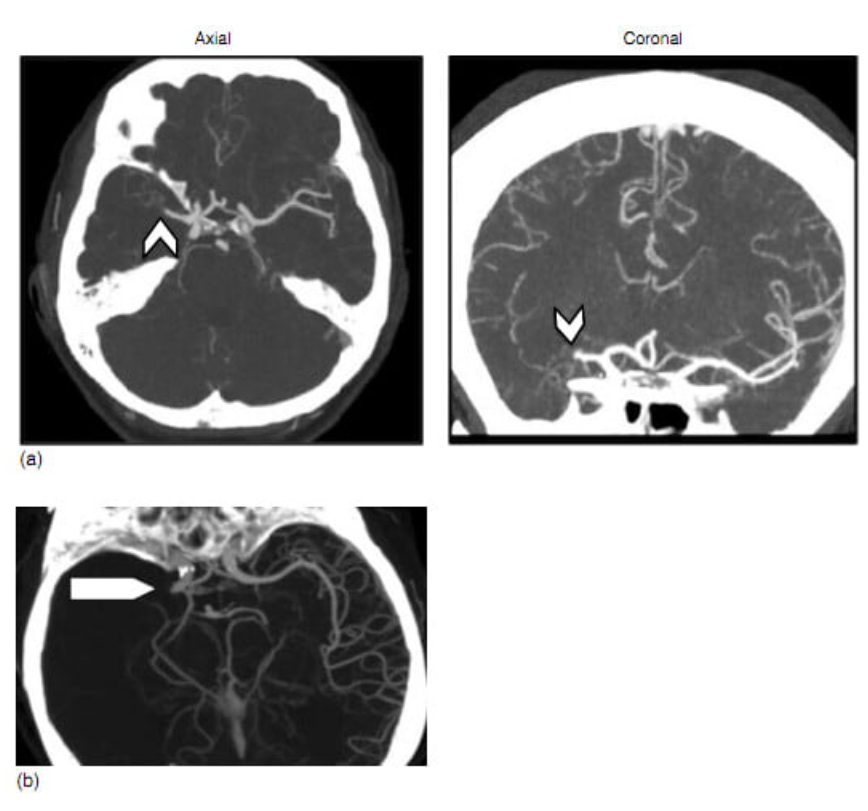
Sau khi được cung cấp một tập hợp lớn các hình ảnh sắp xếp theo thứ tự, quá trình xử lý sau chụp sẽ giúp chẩn đoán những bất thường về mạch. Cụ thể là các hình ảnh tái tạo tương phản tối đa (maximum intensity projection) (MIP) (hình 2.4a) của tuần hoàn nội sọ giúp phát hiện một cách dễ dàng các trường hợp tắc động mạch gần có thể can thiệp được bằng liệu pháp dùng catheter (catheter-based therapy). Những hình ảnh này sẽ biểu thị tỉ trọng cao nhất theo một chùm tia chụp nhất định. Để đánh giá các động mạch nội sọ, các hình ảnh MIP sau khi định dạng lại thành độ dày 20-30 mm và cứ gối lên nhau mỗi 3-5 mm có thể được tạo ra theo các mặt phẳng ngang (axial plane), đứng ngang (coronal) và đứng dọc một cách nhanh chóng tại bàn điều khiển. Những phương pháp đánh giá sau chụp phức tạp hơn như định dạng lại theo đường cong (curved reformats), định dạng lại theo thể tích đa mặt phẳng (multiplanar volume reformats), volume rendered images. Kĩ thuật định dạng lại theo đường cong hiện thị toàn bộ các lớp của một mạch máu trong một hình ảnh 2 chiều và giúp đưa ra đánh giá chính xác trong bênh lý hẹp-tắc động mạch vùng cổ như là ở chỗ chia đôi động mạch cảnh. Các kĩ thuật khác có ít giá trị hơn trong đánh giá đột quỵ do thiếu máu cục bộ và thường được sử dụng nhằm phát hiện phình mạch và lên kế hoạch điều trị.
Bên cạnh thông tin về tình trạng thông thoáng trong lòng mạch, hình ảnh nguồn CTA (CTA source images) (CTA-SI) đánh giá khá nhạy những thay đổi do thiếu máu cục bộ trong nhu mô não. Giảm tỉ trọng nhu mô trên CTA-SI biểu hiện bằng hình ảnh mở giảm cản quang vùng giường mao mạch và dễ phát hiện hơn NCCT tỉ trọng thấp. Dựa trên y văn trước đây, kích thước của tổn thương giảm tỉ trọng trên CTA-SI được đo nhằm ước lượng tương đối chính xác vùng nhồi máu chính (vùng tổn thương mô không phục hồi).
|
Khuyến cáo Những số liệu gần đây từ các máy chụp thế hệ mới hơn cho thấy thể tích vùng mô giảm tỉ trọng trên CTA-SI có thể lớn hơn một cách đáng kể vùng nhồi máu thật và phụ thuộc khá nhiều vào thời gian chờ sau khi tiêm thuốc cản quang. Thời gian tới lúc chụp hình càng ngắn thì kích thước tổn thương càng lớn vì có càng ít thời gian để di chuyển qua các nhánh bàng hệ trên màng mềm (pial collaterals) để tới được giường mao mạch. |
Có một số nghiên cứu về hiệu quả của CTA trong đánh giá tính bền vững của tuần hoàn bàng hệ màng mềm. Trong khi những nghiên cứu này cho thấy những kết quả tốt hơn ở những nhánh bàng hệ bền vững hơn thì hệ thống đánh giá lại không khả thi trên lâm sàng trong việc đưa ra quyết định với cụ thể từng bệnh nhân vì độ đặc hiệu của các kết quả lâm sàng thường thấp (ví dụ như các kết quả đánh giá bàng hệ dao động lớn). Tuy nhiên, một dấu hiệu bàng hệ ác tính trên CTA được miêu tả gần đây có độ đặc hiệu cao đối với nhồi máu diện rộng và có thể sử dụng để tiên lượng kết quả không tốt mặc dù có điều trị. Dấu hiệu ác tính này được miêu tả là vắng hoàn toàn các mạch máu trong một diện tích vỏ não lớn hơn > 50% vùng mà một nhánh của động mạch não giữa (MCA) cấp máu (ví dụ: khoảng 75 mL) (Hình 2.4b). Với sự xuất hiện của kĩ thuật chụp cắt lớp theo thể tích (volume CT scanning) (ví dụ: máy chụp 320 dãy), chụp mạch dựa trên thời gian có thể cho phép hiện thị tốt hơn tuần hoàn bàng hệ màng mềm. Bảng 2.2 tóm tắt những ưu điểm và nhược điểm của CTA.
Hình 2.4 (a) Chụp CT mạch vùng đa giác Willis để dánh giá tính trạng mạch trong đột quỵ do tắc mạch cấp. Chụp tái tạo tương phản tối đa (MIP) với lát cắt dày ngang và đứng ngang cho thấy tắc đoạn gần động mạch não giữa phải (hình chữ V). ( b) Hình ảnh bàng hệ ác tính (Malignant collateral profile): chụp CT mạch tái tái tương phải tối đa cho thấy tắc mạc vùng gốc động mạch não giữa phải mà không có các nhánh bên vở vùng phân nhánh dưới phải của động mạch não giữa khi so sánh với vùng phân nhánh dưới trái.
Table 2.2 Advantages/ disadvantages of computed tomography angiography (CTA)
Chụp cắt lớp vi tính tưới máu
Chụp CT tưới máu là phương pháp chụp hình cản quang huyết động nhằm phát hiện mức độ giảm tưới máu trong các mô thiếu máu cục bộ, từ đó gợi ý khả năng tồn tại được của nhu mô não và nguy cơ tổn thương do thiếu máu cục bộ khi không tái tưới máu. Kĩ thuật này cần phải chỉ định một liều bolus thuốc cản quang (khoảng 35-50 mL với tốc độ 7 mL/s) thông qua đường truyền tĩnh mạch lớn (18-20 gauge) đặt ở mặt trước hố xương trụ (antecubital fossa). Quá trình chụp bắt đầu sau khi tiêm thuốc cản quang một vài giây và yêu cầu chụp nhanh và lặp lại vùng não đã chỉ định trước để quan sát đường di chuyển đầu tiên của chất cản quang qua vùng thiếu máu cục bộ. Quá trình chụp hình nên được tiến hành trong ít nhất 60-75 giây để phòng sự đứt quãng của đường cong biểu diễn quan hệ nồng độ – thời gian sẽ dẫn đến việc đánh giá không đúng thể tích máu não. Có một số phương pháp để thu được các chỉ số về mức độ tưới máu, được phân loại một cách phổ biến dựa trên kĩ thuật làm nét (deconvolution) và không làm nét (nondeconvolution). Kĩ thuật làm nét chỉnh cho sự trễ liều bolus và hiện tượng tán sắc (dispersion) lên ở mức chức năng động mạch nhập vào theo người sử dụng hoặc lựa chọn tự động, thường là ở vì trí các động mạch gần. Một số chỉ số thường được sử dụng được miêu tả ở dưới đây (Hình 2.5).
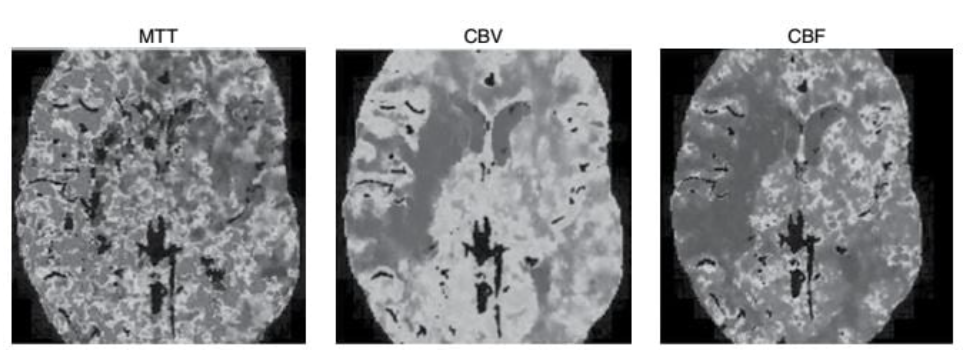
Hình 2.5 Sơ đồ vùng tưới máu trên phim CT. Chụp CT tưới máu cắt ngang ở vùng tắc động mạch não giữa phải cấp tính trên phim CT mạch. Thời gian di chuyển trung bình (MTT, đo bằng giây) tăng lên (điểm ảnh đỏ), với giảm đồng thời cả thể tích máu não (CBV, đo bằng mL/100 g mô não, điểm ảnh xanh tối) và lưu lượng máu não (CBF, đo bằng mL/100g/phút, điểm ảnh xanh tối), và thích hợp với giảm tưới máu nặng, gợi ý đến đột quỵ do thiếu máu não. Giảm CBV và CBF được phối hợp, xác định không có vùng mô có nguy cơ xung quanh vùng thiếu máu não đã rõ.
Thời gian di chuyển trung bình (MTT): MTT là thời giant rung bình mà một chất đánh dấu di chuyển qua một mô. Nói đến hệ mạch não, nó là thời gian trung bình đo từ từ khi máu vào động mạch tới lúc rời khỏi tĩnh mạch của hệ thống mạch.
Thời gian đạt đỉnh (TTP) và Tmax: TTP là phương thức đo dựa trên kĩ thuật không lấy nét được định nghĩa là thời gian từ lức chất cản quang bắt đầu đi vào các mạch máu lớn nằm trong một thiết diện đến khi đạt nồng độ đỉnh khu trú trong nhu mô não. Tmax là cách đo tương tự dựa trên phép phân tích chỉnh nét (deconvolution analysis), biểu hiện thời gian lúc mà chức năng các mô còn lại đạt cường độ cực đại.
Thể tích máu não (CBV): CBV được định nghĩa là thể tích chiếm bởi một lượng máu trong một khu vực liên quan. Đơn vị thường dùng là millilit/100 g mô.
Lưu lượng máu não (CBF): CBF được định nghĩa là dòng chảy qua một vùng xác định và được đo theo đơn vị là millilit máu/100 gram mô não/phút.
CBF, CBV và MTT liên hệ với nhau theo công thức: CBF = CBV/MTT, nói lên rằng lưu lượng máu não tăng khi thể tích máu não tăng và giảm khi thời gian di chuyển trung bình tăng.
Hiện nay, ảnh chụp CT tưới máu được thực hiện bởi kĩ thuật viên sẽ được gửi tới phòng điều khiển độc lập để đánh giá. Có nhiều hãng cung cấp gói phần mêm sử dụng quy trình đánh giá ở trên để chuyển hình ảnh thô thành sơ đồ các vùng tưới máu có thể quan sát được. Các máy chụp cắt lớp đa dãy hiện đại có độ bao phủ theo trục z (z-axis coverage) (trên-dưới) lớn hơn và những máy thế hệ mới nhất có thể chụp hình tưới máu toàn não bộ.
Cho tới gần đây, vùng nhồi máu thật sự đã được xác định là vùng có thể tích máu não thấp trên bản đồ tưới máu ở các ngưỡng khác nhau đã được báo cáo trong y văn. Tuy nhiên, nhiều số liệu gần đây ủng hộ việc sử dụng thresholded CBF để mô tả vùng tổn thương không hồi phục. Vùng tranh tối tranh sáng (penumbral region) (có nguy cơ nhồi máu nếu không được tưới máu) được xác định một cách tương đối với CBF thấp bất thường hoặc MTT kéo dài. Rõ ràng là chụp CT tưới máu cần phải được công nhận rộng rãi hơn trước khi có thể sử dụng để đưa ra quyết định điều trị. Khó khăn đầu tiên là thiếu sự chuẩn hóa quy trình hậu xử lý ảnh và ngưỡng nhắm xác định vùng nhồi máu thực sự với vùng có nguy cơ nhồi máu. Các ngưỡng này thay đổi phụ thuộc vào từng phần mềm chụp CT tưới máu được sử dụng. Một khó khăn khác là liệu rằng chụp hình tưới máu có thể định lượng chính xác hay không. Nhiều nghiên cứu đã chỉ ra những lỗi nghiêm trọng trong phép đo tưới máu, dẫn đến những giá trị ngưỡng đạt được không có giá trị. Bảng 2.3 tóm tắt những ưu và nhược điểm của chụp CT tưới máu.
Bảng 2.3 Ưu điểm/nhược điểm của phương pháp chụp cắt lớp vi tính tưới máu
|
Ưu điểm/ Điểm sáng |
Nhược điểm/ Sai lầm |
|
Cung cấp một phương pháp đánh giá khá nhạy với những thay đổi huyết động trong não và có thể sử dụng để loại trừ bệnh lý thiếu máu cục bộ Khi MRI không có sẵn, CTP có thể là phương pháp thay đổi tốt nhất để thu được thông tin về huyết động |
Nguy cơ trên bệnh nhân liên quan đến việc tiếp xúc với liều phóng xạ lớn và tiêm thuốc cản quang. CTP không có giá trị trong việc đưa ra quyết định sử dụng thuốc tiêu huyết khối và có sự chuẩn hóa kém về quá trình thu nhận hình ảnh, quy trình đánh giá sau chụp và phương pháp phân tích. Chưa chắc chắn liệu rằng việc đo các chỉ số tưới máu có đủ tốt đối với các cách tiếp cận theo tiêu chuẩn mô dựa vào ngưỡng. Độ nhạy cao đối với chuyển động của bệnh nhân. |
|
Mẹo nhỏ và thủ thuật Trong khi chờ đợi bằng chứng tiếp theo, chụp hình tưới máu nên chỉ được sử dụng cho mục đích đánh giá xem liệu rằng có hay không hội chứng thiếu máu cục bộ do có độ nhạy cao với các thay đổi về huyết động trong não bộ. Cơn đột quỵ được loại trừ nếu các chỉ số về huyết dộng là hoàn toàn bình thường. Cho đến thời điểm hiện tại, chụp tưới máu không có tác dụng rõ ràng trong việc quyết định liệu rằng một bệnh nhân có nên chỉ định liệu pháp tái tưới máu hay không. |
Kĩ thuật chụp cộng hưởng từ khuếch tán (dwi)
Phát minh kĩ thuật chụp cộng hưởng từ (MRI) đã mở ra một kỉ nguyên mới trong chuyên ngành chẩn đoán hình ảnh thần kinh. Bước tiến vượt trội so với CT trong đánh giá đột quỵ do thiếu máu cục bộ của kĩ thuật này chính là chụp cộng hưởng từ khuếch tán (DWI). DWI bắt đầu phổ biến trên lâm sàng trong những năm 1990 và vẫn là phương pháp chính xác nhất để phát hiện nhồi máu não cực kì cấp tính (hyperacute infarction).
|
Khoa học nhìn lại Trong khi về khía cạnh kĩ thuật của phương pháp chụp cộng hưởng từ vượt xa phạm vi của chương này này, chụp DWI được thiết kế để đo sự khuếch tán của các phân tử nước trong mô não, và đặc biệt hữu dụng trong cơn đột quỵ cấp do thiếu máu cục bộ khi mà sự khuếch tán của các phân tử nước bị hạn chế. |
Các Kĩ thuật tạo ảnh Echo nhanh theo mặt phẳng được sử dụng để làm giảm nhiễu ảnh do chuyển động của bệnh nhân và dẫn đến tổng thời gian chụp chỉ khoảng 2 phút.
Các trình tự tạo ảnh khuếch tán được sử dụng trên lâm sàng: tạo ảnh khuếch tán đẳng hướng (isotropic DWI), hệ số khuếch tán biểu kiến (ADC), và bản đồ hàm số mũ. Phân tích lâm sàng yêu cầu đánh giá đồng thời trên phim DWI và bản đồ hệ số khuếch tán biểu kiến do vấn đề “T2 chiếu sáng qua”. Sự khuếch tán hạn chế biểu hiện bằng cường độ tín hiệu cao (ví dụ: sáng) trên ảnh khuếch tán đắng hướng (isotropic DWI sequence) (hình 2.6). Tuy nhiên cũng có thông tin tín hiệu T2 trên những phim này như tăng tín hiệu do hiệu ứng T2 có thể làm đọc sai kết quả giống như khuếch tán hạn chế. Hình ảnh ADC phân lập những thay đổi liên quan đến hạn chế khuếch tán thực sự, biểu hiện bằng giảm dấu hiệu giảm tín hiệu (ví dụ: tối). Do đo khu vực nhồi máu cấp hiện hình sáng trên DWI và tối trên ADC. Thêm vào đó, ảnh hàm số mũ tương tự như DWI nhưng không có thông tin T2 (ví dụ: dấu hiệu sáng giống như khuếch tán hạn chế). Tuy nhiên chuỗi hàm số mũ ít được sử dụng phổ biến hơn vì sự tương phản hình ảnh kém hơn so với DWI, có thể ảnh hưởng tới độ nhạy cảm của người đọc. Độ nhạy và độ đặc hiệu của DWI khi phát hiện nhồi máu trong 6 giờ đầu là trên 90%.
Một vấn đề làm tăng nghi ngờ về tính hữu dụng lâm sàng của DWI là khả năng đảo ngược tiềm năng của sự hạn chế khuếch tán (potential reversibility of diffusion restriction). Tuy nhiên nhiều nghiên cứu gần đây đã chỉ ra rằng hiện tượng này rất hiếm, liên quan đến thể tích mô tối thiểu (khoảng 3mL thể tích trung bình (median volume)) và không làm thay đổi kết quả lâm sàng. Các kết quả cải thiện trong các trường hợp hạn chế khuếch tán được báo cáo có lẽ liên quan tới vùng tranh tối tranh sáng giai đoạn sớm kèm theo nên tái tưới máu là điều kiện cần của hình thái này. Dựa trên những bằng những có giá trị nhất, nhiều nhóm chuyên gia đã đặt chụp cộng hưởng từ khuếch tán (DWI) vào khuyến cáo loại 1 (mức độ bằng chứng A) khi chẩn đoán nhồi máu thực sự.
Do phát hiện nhồi máu rất sớm với độ chính xác cao, DWI có thể biểu thị các dấu hiệu riêng của thiếu máu cục bộ bao gồm ổ khuyết (lacunar), huyết khối và những dấu hiệu thay đổi lớn. Chúng có thể giúp cung cấp những dữ kiện quan trọng để tìm nguyên nhân của đột quỵ. Hơn nữa ở những bệnh nhân có cơn thiếu máu não thoáng qua, bằng chứng về nhồi máu trên phim DWI được biểu thị để dự đoán nguy cơ cao hơn của cơn đột quỵ sớm và giúp nhanh chóng tiến hành xét nghiệm chẩn đoán khẩn cấp hơn. Bảng 2.4 tóm tắt ưu và nhược điểm của DWI.
Hình 2.6. Chụp cộng hưởng từ khuếch tan trong đột quỵ do thiếu máu não cấp tính. (a) Trình tự tạo ảnh khuếch tán cho thấy tăng tín hiệu ở thùy trán bên trái cùng với giảm tín hiệu (khuếch tán hạn chế) ở biểu đồ “hệ số khuếch tán biểu kiến”. ( b) Những dấu hiệu này có độ nhạy và độ đặc hiệu cao trong việc phát hiện vùng mô thực sự nhồi máu cấp tính có khả năng là nhồi máu không phục hồi mặc dù tái tưới máu sớm và tích cực.
Bảng 2.4 Ưu điểm và nhược điểm của chụp cộng hưởng từ khuếch tán
|
Ưu điểm/ Điểm sáng |
Nhược điểm/ Sai lầm |
|
Là phương pháp chính xác nhất để phát hiện tổn thương mô không phục hồi (vùng nhồi máu thực sự). Thời gian chụp ngắn Dự đoán nguy cơ đột quỵ sớm ở những bệnh nhân có cơn thiếu máu não thoáng qua Không sử dụng bức xạ ion hóa Không cần sử dụng thuốc cản quang |
Chống chỉ định với những bệnh nhân có máy tạo nhịp tim hoặc các vật cấy ghép có tính từ khác Không phổ biến bằng CT ở trong cộng đồng nhưng sẵn có ở các trung tâm nghiên cứu lý thuyết và ứng dụng bệnh đột quỵ, trong đó liệu pháp thông động mạch trong đột quỵ được đề nghị. |
Bảng 2.5 Ưu điểm và nhược điểm của chụp cộng hưởng từ mạch
|
Ưu điểm/ Điểm sáng |
Nhược điểm/ Sai lầm |
|
Chẩn đoán chính xác các trường hợp tắc động mạch gần có thể dùng liệu pháp thông động mạch Có thể được tiến hành mà không cần tiêm thuốc cản quang |
Đánh giá mức tình trạng hẹp do nhiễu ảnh dòng chảy Dễ bị ảnh hưởng bởi nhiễu ảnh do chuyển động của bệnh nhân |
Chụp cộng hưởng từ trên xung gradient echo t2
Chụp cộng hưởng từ xung GRE T2 có độ nhạy cao với các sản phẩm giáng hóa của máu do các thành phần thuận từ (paramagnetic) của chúng làm mất tín hiệu và hiện hình tối. Các nghiên cứu cho thấy chụp hình xung T2 chính xác như chụp CT không cản quang trong việc phát hiện xuất huyết não cấp tính và ưu việt hơn khi phát hiện xuất huyết mạn tính. Gần đây, chụp cộng hưởng từ xung nhạy (susceptibility weighted imanging) được biết tới như là sự phát triển từ chụp xung T2. Nó cung cấp giai đoạn và thông tin quan trọng từ các hình ảnh 3 chiều có độ phân giải cao dựa trên GRE, điều này có thể tạo ra sự khác biệt đáng kể ở kĩ thuật này.
Chụp cộng hưởng từ mạch
Chụp cộng hưởng từ mạch là một xét nghiệm chẩn đoán hình ảnh mạch phổ biến và có thể được thực hiện có thuốc cản quang hoặc không. Độ phân giải ảnh thì kém hơn so với chụp CT mạch và hình ảnh khá nhạy với nhiễu ảnh liên quan đến dòng chảy (flow-related artifact) (đặc biệt là khi không có thuốc cản quang). MRA không dùng thuốc cản quang sử dụng kĩ thuật TOF (time-of-flight và dựa trên những tín hiệu tạo ra do quá trình chuyển động của dòng máu. Tuy nhiên, những kĩ thuật này có thể dẫn tới sự đánh giá mức độ hẹp một cách quá mức và chiều dài do dòng chảy xoáy. Điều này có thể được khắc phục với kĩ thuật chụp với gadolinium. Kĩ thuật TOF 3D được thực hiện đặc biệt cho hệ tuần hoàn não trong khi gadolinium được sử dụng trong chụp hình cung động mạch chủ và các mạch máu vùng cổ. Đối với nghi vấn về tắc động mạch não gần, chụp cộng hưởng từ mạch TOF 3D khá hữu dụng với độ nhạy xấp xỉ 85% và độ đặc hiệu 90%. Bảng 2.5 tóm tắt ưu và nhược điểm của MRA.
Chụp cộng hưởng từ tưới máu
Các nguyên lý của chụp cộng hưởng từ tưới máu tương tự như chụp cắt lớp vi tính tưới máu (CTP). Tiến hành chụp hình huyết động trong não sau khi tiêm gadolinium để đo first-pass transit của thuốc cản quang qua hệ mạch não. Các kĩ thuật hậu xử lý ảnh cho câc chỉ số tưới máu tương tự như CTP, đã được miêu tả ở phần trước. Nên kiểm tra chức năng thận trước khi chỉ định gadolinium vì gadolinium tiềm ẩn nguy cơ gây thận biến mô xơ (nephrogenic systemic fibrosis – NSF) ở những bệnh nhân có suy thận nặng. NSF dẫn đến xơ hóa da và các tạng và có thể gây tử vong. Các bác sĩ nên tìm hiểu chính sách trong khu vực của họ về chỉ định gadolinium để có hướng dẫn chi tiết hơn. Gần đây, kĩ thuật chụp hình tưới máu sử dụng arterial spin labeling đã được giới thiệu trong thực hành lâm sàng và không cần sử dụng thuốc cản quang. Tương tự CTP, chụp cộng hưởng từ tưới máu có những sai sót đáng kể trong khi định lượng tưới máu não cả kĩ thuật dùng thuốc cản quang và arterial spin labeling. Do đó không thể sử dụng MRP để nhận biết vùng nhu mô có nguy cơ và để đưa ra quyết định sử dụng tiêu huyết khối. Kĩ thuật này chỉ nên được dùng để đánh giá có phải những triệu chứng của bệnh nhân là thiếu máu cục bộ nguyên phát hay không. Bảng 2.6 tóm tắt ưu và nhược điểm của MRP.
Bảng 2.6 Ưu điểm và nhược điểm của chụp cộng hưởng từ tưới máu (MRP)
|
Ưu điểm/ Điểm sáng |
Nhược điểm/ Sai lầm |
|
Không sử dụng bức xạ ion hóa Là phương pháp đánh giá khá nhạy đối với tình trạng thay đổi huyết động trong não. |
Chống chỉ định với người đặt máy tạo nhịp cấy hoặc các máy có tính từ khác. Gadolinium tiềm ẩn nguy cơ gây thận biến mô xơ ở các bệnh nhân suy thận nặng MRP không được công nhận trong việc đưa ra quyết định sử dụng thuốc tiêu huyết khối Không chắc chắn về việc đo các chỉ số tưới máu là đủ chính xác đối với các cách tiếp cận dựa vào ngưỡng để nhận diện mô. |
Cân nhắc lâm sàng
Giá trị của bất kì xét nghiệm được đánh giá bởi khả năng cung cấp thông tin liên quan đến việc kiểm soát bệnh nhân. Chính xác hơn là cách tiếp cận bằng hình ảnh phụ thuộc nhiều vào hoàn cảnh lâm sàng. Ý kiến thảo luận dưới đây được phân chia một cách phổ biến thành bệnh lý thiếu máu cục bộ và bệnh lý xuất huyết.
Đánh giá hình ảnh của thiếu máu não cấp tính
Xét nghiệm hình ảnh để chỉ định chất hoạt hóa plasminogen mô đường tĩnh mạch (iv tpa)
Triệu chứng về hình ảnh là chống chỉ định bắt buộc của IV tPA là sự xuất hiện của xuất huyết não cấp tính. Phương pháp đánh giá tốt nhất là sử dụng chụp cắt lớp vi tính sọ não không dùng thuốc cản quang. Tuy nhiên nhiều nghiên cứu chỉ ra rằng chụp cộng hưởng từ xung T2 có độ chính xác tương đương trong việc phát hiện xuất huyết não cấp nên MRI có thể sử dụng tại các trung tâm có thiết bị này. Nên chú ý rằng kĩ thuật chụp cộng hưởng từ trên xung T2 có độ nhạy cao với các điểm chảy máu mạn tính (vùng mất tín hiệu
|
Bằng chứng qua quan sát Trong một nghiên cứu trên 570 bệnh nhân được điều trị bằng tPA đường tĩnh mạch trong vòng 6 giờ, có tăng nhẹ nhưng không đáng kể theo thống kê về nguy cơ xuất huyết có biểu hiện triệu chứng ở những bệnh nhân có các điểm chảy máu mạn tính (5.8% so với 2.7%). Dựa trên nghiên cứu này, lợi ích của tPA đường tĩnh mạch không nên bị trì hoãn ở những bệnh nhân có những dấu hiệu trên. Nhưng liệu rằng có nguy cơ cao hơn của tiêu huyết khối ở những bệnh nhân có nhiều điểm chảy máu hơn (ví dụ: >5) thì chưa chắc chắn. |
Điều quan trọng là sự có mặt của những thay đổi lớn do thiếu máu cục bộ (như trên 1/3 khu vực cấp máu bởi động mạch não giữa) trên phim CT không cản quang chỉ là chống chỉ định tương đối của việc sử dụng tPA đường tĩnh mạch trong 3 giờ đầu. vì có những dữ liệu còn đang tranh cãi xem liệu rằng những dấu hiệu này có ảnh hưởng tới lợi ích của việc điều trị. Tương tự định lượng vùng nhồi máu sử dụng điểm CT sớm của chương trình đột quỵ Alberta (ASPECTS) trên phim CT không cản quang không tiên lượng được đáp ứng điều trị với tPA đường tĩnh mạch. Tuy nhiên trong 3-4.5 giờ đầu, những thay đổi lớn do thiếu máu cục bộ là chống chỉ định bắt buộc vì những thay đổi này là một tiêu chuẩn loại trừ theo ECASS III. Trong thử nghiệm này, chụp hình trước khi điều trị hầu hết là sử dụng CT không cản quang mặc dù MRI được dùng ở một số trung tâm.
|
Mẹo nhỏ và lời khuyên Do sự phụ thuộc chặt chẽ về thời gian sử dụng tPA đường tĩnh mạch, quá trình chụp hình nhanh và đọc kết quả đặc biệt quan trọng. Các hướng dẫn khuyến cáo rằng chụp hình não nên được tiến hành chỉ trong vòng 25 phút từ khi bệnh nhân đến và đọc kết quả nên hoàn thành trong vòng 45 phút để tPA đường tĩnh mạch có thể chỉ định trong vòng 1 giờ sau khi vào viện. |
Như đã thảo luận trước đó, các dấu hiệu trên CT không cản quang (NCCT) như giảm tỉ trọng nhu mô, mất ranh giới chất xám – chất trắng, phù vỏ não giúp chẩn đoán xác định đột quỵ thiếu máu cấp tính. Trong những thay đổi nhu mô, giảm tỉ trọng cấu trúc chất trắng bao gồm hạch nền (basal ganglia), thùy đảo, dải vỏ não (cortical ribbon) là có thể dễ dàng nhìn thấy nhất. Bên cạnh đó, cục máu đông có thể nhận biết bằng dấu hiệu mạch máu hoặc chấm tăng tỉ trọng (khi liên quan đến các mạch máu xa nhỏ hơn). Kĩ thuật này có thể chỉ ra những nguyên nhân khác của những triệu chứng của bệnh nhân sẽ ngăn cản việc điều trị bao gồm u hoặc ap-xe có phù mạch xung quanh hoặc hội chứng bệnh não có thể phục hồi sau (posterior reversible encephalopathy syndrome)
Nghiên cứu gần đây gợi ý việc chụp hình có thể dùng để phát hiện những bệnh nhân có thể ít có lợi khi sử dụng tPA đường tĩnh mạch. Đặc biệt, tắc động mạch đoạn gần trên phim chụp mạch được chỉ ra là có một tỉ lệ tương đối thấp được thông mạch bằng tiêu huyết khối đường tĩnh mạch (khoảng 5% đối với đoạn cuối (terminus) động mạch não và 30% đối với động mạch não giữa đoạn gần), và có thể có kết quả tốt khi điều trị bằng catheter thêm vào. Hơn nữa, khi chiều dài cục máu đông ≥ 8mm xác định bằng NCCT lát cắt mỏng (≤2.5 mm) được chỉ ra là có khả năng rất thấp (
|
Khuyến cáo Tắc động mạch đoạn gần và chiều dài cục máu đông > 8mm không nên loại bỏ khả năng dùng tPA đường tĩnh mạch vì một số bệnh nhân vẫn có thể đáp ứng tốt. Việc chỉ định nên cân nhắc hợp lý tới lựa chọn nhanh chóng liệu pháp can thiệp ở những bệnh nhân phù hợp. |
|
Điểm sáng lâm sàng Loại trừ xuất huyết não là dấu hiệu hình ảnh duy nhất cần thiết trước khi chỉ định tPA đường tĩnh mạch cho bệnh nhân thích hợp. Việc chụp hình phải được tiến hành và đọc kết quả nhanh chóng. Bằng chứng hình ảnh về sự có mặt của cục máu đông có thể tiên lượng đáp ứng kém đối với tPA đường tĩnh mạch và hỗ trợ sử dụng sớm liệu pháp điều trị đột quỵ nội mạch. (early activation of the endovascular stroke team) |
Xét nghiệm hình ảnh đối với liệu pháp điều trị đột quỵ bằng đường động mạch
Sau khi loại trừ xuất huyết não, bệnh nhân nên được sử dụng kĩ thuật chụp hình hiện đại hơn để đánh giá khả năng sử dụng liệu pháp điều trị đường động mạch. Chụp mạch là bước quan trọng đầu tiên để phát hiện tắc mạch đoạn gần phù hợp với liệu pháp đường động mạch (IAT) và có thể ngăn sử dụng một cách không cần thiết chụp mạch có đặt catheter ở những bệnh nhân mà các động mạch lớn thông suốt.
|
Mẹo nhỏ và lời khuyên Chụp mạch não không nên làm chậm trễ việc chỉ định tPA đường tĩnh mạch ở những bệnh nhân thích hợp. Nếu có sẵn 2 đường truyền tĩnh mạch lớn thì tPA có thể được truyền thông qua 1 trong 2 đường trong khi đường truyền còn lại được sử dụng để bơm thuốc cản quang cần thiết để chụp cắt lớp vi tính mạch. |
Đối với các trường hợp tắc mạch gần, điều trị bằng đường động mạch cho tỉ lệ tái tưới máu cao hơn một cách đáng kể (70-90% TIMI/TICI 2-3) so với tPA đường tĩnh mạch. Hơn nữa, chụp mạch thường cung cấp những thông tin quan trọng cho bác sĩ can thiệp thần kinh (neurointerventionalist) để lên kế hoạch điều trị. Hiểu biết về giải phẫu của quai động mạch chủ và các mạch máu vùng cổ bao gồm sự có mặt của bệnh lý dị dạng mạch (tortuosity) hoặc hẹp tắc mạch nghiêm trọng, có thể tác động đến sự chọn lựa catheter đưa vào lòng mạch và liệu rằng có cần tạo hình hình mạch (angioplasty) và thông đoạn hẹp vùng cổ (stening of cervical stenosis). Ở người cao tuổi, bệnh xơ vữa động mạch ở chỗ chia đôi động mạch cảnh (carotid bifurcation) là nguyên nhân phổ biến của đột quỵ do tắc mạch(embolic stroke) trong khi lóc động mạch thì gặp nhiều hơn ở người trẻ.
Có tương đối ít báo cáo liên quan đến những triệu chứng trên hình ảnh nhu mô giúp tiên lượng khả năng đáp ứng lâm sàng với IAT. Đúng hơn là không có một sự thống nhất chung nhắm đề ra hướng tiếp cận tốt nhất từ hình ảnh nhu mô. PROACT II là thử nghiệm duy nhất trước đó chứng minh hiểu quả lâm sàng của IAT đã sử dụng bằng chứng về nhồi máu diện rộng trên phim CT không cản quang (lơn hơn 1/3 vùng chi phối bởi động mạch não giữa hoặc hiệu ứng khối đáng kể có đấy lệch đường giữa) như là tiêu chuẩn loại trừ duy nhất trên hình ảnh cùng với dấu hiệu xuất huyết. Tuy nhiên, han chế của hướng tiếp cạn này bao gồm độ nhạy thấp và khó đạt được sự đồng thuận giữa những người quan sát (limited interobserver).
Do đó, việc lựa chọn kĩ thuật hình ảnh hiện đại cho IAT đang được sự dụng nhiều hơn. Các bằng chứng rõ ràng chỉ ra vai trò quan trọng của kích thước vùng nhồi máu thật sự trong việc xác định kết quả sau IAT. Vấn đề này có thể được xác định bằng nhiều kĩ thuật khác nhau bao gồm Xenon CT, cộng hưởng từ khuếch tán (MRI DWI), CT tưới máu và chụp CT không cản quang. Trong số đó, chụp MRI khuếch tán là chính xác và đáng tin tưởng nhất. Kĩ thuật này còn có thêm ưu điểm là cho phép định lượng trực tiếp thể tích vùng nhồi máu. Dựa trên những thông số có sẵn, thể tích vùng tổn thương lớn hơn 70-100 mL trên phim chụp khuếch tán cấp có tiên lượng tương đối xấu mặc dù thực tiện IAT thành công. Trong thực hành lâm sàng, thể tích vùng nhồi máu được tính thường quy bằng công thức ABC/2 (xấp xỉ hình elip) nhưng quy trình tự động trong tương lại có thể cung cấp một cách tính chính xác hơn.
Trong khi một số người chỉ ra rằng MRI vẫn chưa phổ biến trong thực hành lâm sàng, các trung tâm chuyên điều trị đột quỵ vẫn có thể chỉ định IAT. Quan trọng hơn, ứng dụng lâm sàng của chụp hình tưới máu trong đánh giá kích thước vùng mô giảm tưới máu nhưng vẫn còn chức năng là khá hạn chế ở những bệnh nhân bị tắc mạch đoạn gần có vùng nhồi máu nhỏ được chắc chắn có một thể tích đáng kể vùng nửa sáng nửa tối. Thay vào đó, sử dụng thang điểm đánh giá đột quỵ NIH để đánh giá triệu chứng suy giảm thần kinh nghiêm trọng (significant neurologic deficit) có nhiều giá trị hơn trong việc gợi ý đến sự có mặt của vùng nửa sáng nửa tối rõ rệt trên lâm sàng mà có thể xác định dựa vào sự kết hợp giữa tắc mạch đoạn gần, vùng nhỏ nhồi máu thực sự ( 8-10).
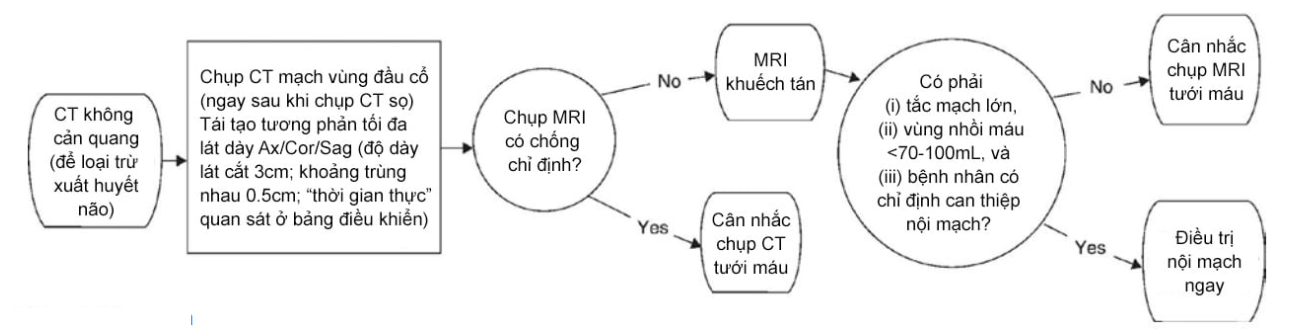
Nếu MRI không được trang bị hoặc có chống chỉ định (ví dụ: vật cấy ghép có từ tính), có bằng chứng ủng hộ sử dụng chụp CT nhu mô không cản quang dựa trên ASPECTS (hình 2.1b). Phương pháp bán định lượng này xác định kích thước vùng nhồi máu bằng cách chia vùng chi phối bởi động mạch não giữa thành 10 khu vực riêng biệt. Khi phát hiện thấy một khu vực giảm tỉ trọng, một điểm sẽ bị trừ đi cho nên điểm càng thấp thì vùng nhồi máu càng rộng. Sử dụng ASPECTS, phân tích về PROACT II chỉ ra rằng bệnh nhân có ASPECTS trên phim CT không cản quang >7 có lợi khi điều trị trong khi những người có ASPECTS 0-7 không đáp ứng tốt với IAT. Tuy nhiên, nhiều gần đây dữ liệu từ những nghiên cứu về hệ thống đột quỵ vùng tranh tối tranh sáng (Penumbra Stroke System) gợi ý rằng bệnh nhân có điểm ASPECTS 5-7 có thể đáp ứng tốt khi tái thông mạch sớm và chỉ điểm số từ 0-4 nên bị loại trừ. Rõ ràng là việc công nhận tiên lượng theo những ngưỡng này là rất cần thiết. Tại một số trung tâm sử dụng CT tưới máu để tính kích thước vùng nhồi máu thực sự, điều này vẫn thực sự khó được chấp nhận như đã thảo luận trước đó. Thách thức đặt ra cho kĩ thuật chụp CT tưới máu bao gồm chuẩn hóa khó khăn trong thu thập và phân tích đồng thời tính đáng tin cậy của phương pháp định lượng tưới máu vẫn còn là một dấu hỏi. Hướng tiếp cận bằng hình ảnh đói với đột quỵ do thiếu máu não cấp tính ở bệnh viện đa khoa Massachusetts được cung cấp ở hình 2.7.
|
Điểm sáng lâm sàng Chụp mạch bằng CTA hoặc MRA có thể nhiện diện nhanh chóng và chính xác tắc động mạch não đoạn gần phù hợp với IAT Thể tích vùng nhồi máu thực sự trước điều trị tiên lượng đáp ứng lâm sàng với IAT Vùng tranh tối tranh sáng rõ rệt trên lâm sàng để đưa ra quyết đinh sử dụng IAT có thể được xác định bằng tắc mạch đoạn gần, vùng nhồi máu thực sự thể tích nhỏ và suy giảm thần kinh rõ rệt. |
Chẩn đoán hình ảnh xuất huyết não cấp tính không do chấn thương
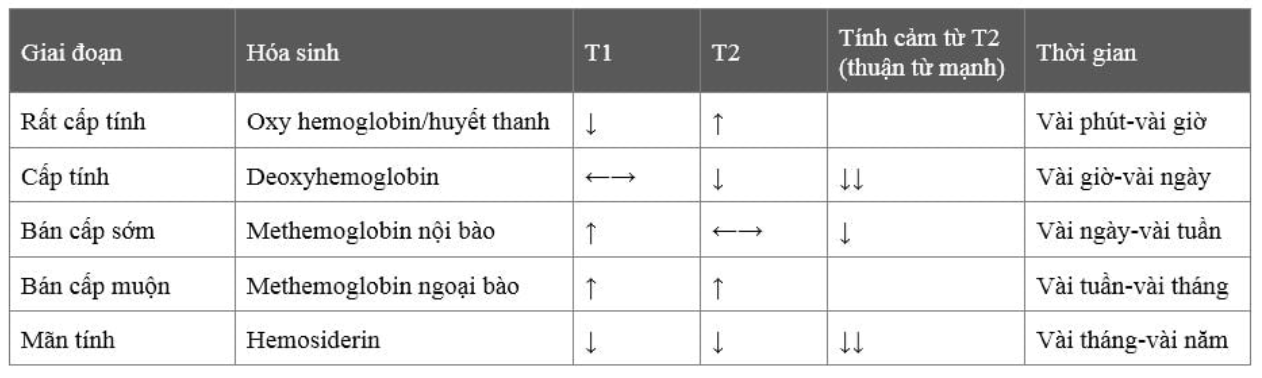
Khoảng 10-15% các trường hợp đột quỵ là xuất huyết. Xuất huyết não cấp tính dễ dàng nhận biết trên phim CT không cản quang (NCCT) với vùng giảm tỉ trọng (60-80 HU) trong nhu mô não. Trên phim MRI, xuất huyết não có biểu hiện đa dạng dựa theo tuổi và các sản phẩm chuyển hóa của máu (Bảng 2.7).
Chẩn đoán hình ảnh xuất huyết não không do chấn thương nhằm phát hiện ra các nguyên nhân do mạch có thể điều trị. Nguyên nhân phổ biến nhất là phình mạch và dị dạng động tĩnh mạch màng cứng hoặc màng mềm (AVMs). Vị trí xuất huyết (ngoài hoặc trong nhu mô não) cung cấp những gợi ý về nguyên nhân có thể và ảnh hưởng đến các xét nghiệm hình ảnh tiếp theo.
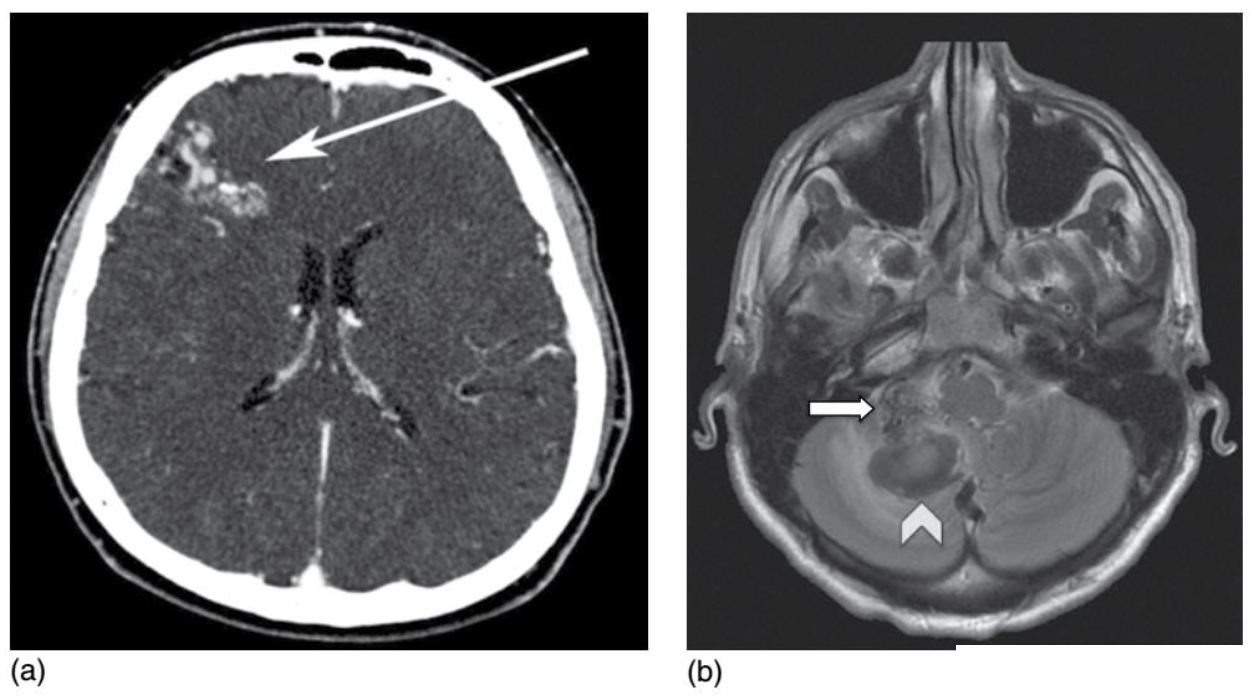
Xuất huyết dưới nhện (SAH): xuất huyết dưới nhện cấp tính được phát hiện dễ nhất trên phim CT không cản quang (NCCT) với dấu hiệu giảm tỉ trọng trong các khoang dịch não tủy quanh não (Hình 2.8) và có thể quan sát thấy phân lớp trong não thất khi có giãn não thất. Trên MRI, xuất huyết dưới nhện có thể phát hiện khi chụp trên xung FLAIR (fluid attenuated inversion recovery) bằng hình ảnh tăng tín hiệu trong các khoang dịch não tủy (bình thường các khoang này tối). Nguyên nhân nguyên phát của xuất huyết dưới nhện không do chấn thương hoặc tự phát là do vỡ phình mạch não. Các nguyên nhân về mạch khác bao gồm lóc mạch não, viêm mạch, phình mạch hình nấm (mycotic aneurysm), dị dạng thông động tĩnh mạch màng cứng và lỗ rò vùng cổ (cervical fistulas). Nhắm mục đích chẩn đoán, xuất huyết dưới nhện nguyên phát có thể chia thành kiểu quanh cuống (perimesencephalic) hoặc kiểu lan tỏa (diffuse). Sự phân chia này có liên quan mật thiết đến một số xét nghiệm chẩn đoán phình mạch cũng như tình trạng lâm sàng. Xuất huyết kiểu quanh cuống (perimensencephalic pattern) chiếm khoảng 10% các trường hợp xuất huyết dưới nhện, nằm giữa trước thân não, có thể lan rộng ra các bể xung quanh và trên hố yên (ambient and suprasellar cisterns). Khu vực đó có thể liên quan đến các bể gian não trước đoạn gần (proximal anterior interhemispheric) và bể sylvian đoạn gần nhưng phần còn lại của những bể não thất này không có máu tràn vào nên không có giãn trong não thất. Bệnh nhân bị xuất huyết dưới nhện kiểu này ít có khả năng có phình mạch não (khoảng 5%) và phần lớn các trường hợp có tình trạng lâm sàng tốt.
Chụp mạch không xâm nhập trở thành xét nghiệm hàng đầu trong phát hiện phình mạch và lên kế hoạch điều trị. Với độ phân giải cao theo không gian (high spatial resolution), chụp CT mạch có thể phát hiện phình mạch một cách chính xác.
Hình 2.7 Thứ tự chẩn đoán hình ảnh mạch não trong đột quỵ cấp tính do thiếu máu ở Bệnh viên đa khoa Massachusetts
Bảng 2.7 Các giai đoạn xuất huyết theo trình tự xuất hiện trên MRI
Hình 2.8: Xuất huyết dưới nhện lan toả. Một lát cắt ngang trên phim CT sọ không cản quang cho thấy hình ảnh tăng tỉ trọng, phù hợp với xuất huyết dưới nhện lan tỏa ở các rãnh và bể nền, là nơi chỉ chứa dịch não tủy giảm tỉ trọng. Vị trí phân bố của xuất huyết gợi ý đến nguyên nhân có khả năng là phình động mạch não giữa trái.
Một nghiên cứu lớn so sánh chụp CT mạch 64 dãy với chụp mạch số xóa nền (DSA) tiêu chuẩn vàng cho thấy độ nhạy và độ đặc hiệu 100% trong việc phát hiện các phình mạch kích thước từ 3mm trở lên. Tuy nhiên, độ nhạy đối với các phình mạch nhỏ (
Đối với các phình mạch đoạn gần bắt nguồn hoặc nằm gần đa giác Willis, chụp CT mạch cung cấp các thông tin về giải phẫu thích hợp cho việc lên kế hoạch điều trị ở đa số các trường hợp. Thông tin quan trọng giúp quyết định lựa chọn phương thức kẹp cổ túi phình (clipping) hay thả cuộn nội mạch (endovascular coiling) bao gồm kích thước và vị trí túi phình, tỉ lệ thân-cổ (dome-to-neck ratio), vị trí các nhánh bên và sự có mặt của huyết khối trong túi phình. Các kĩ thuật hậu xử lý ảnh bao gồm tái tạo đa mặt phẳng (multiplanar reformats) và xử lý theo thể tích (volume rendered images) thường hữu ích trong việc cung cấp thông tin về đặc điểm khối phình. Phân tích hình ảnh và chú ý các dấu hiệu đối với các bác sĩ mạch-thần kinh (neurovascular team) nên được tiến hành nhanh chóng vì việc đóng khối phình sớm (trong vòng 24 giờ) có liên quan đến kết quả điều trị tốt hơn.
Xuất huyết trong nhu mô não (IPH): khoảng 85% các trường hợp xuất huyết trong não là nguyên phát (không có nguyên nhân tổn thương về giải phãu) và hầu hết là liên quan đến tăng huyết áp. Xuất huyết do tăng huyết áp thường ảnh hưởng tới hạch nền, cầu não và nhân tiểu não sâu (deep cerebellar nuclei). Xét nghiệm hình ảnh rất quan trọng để phát hiện ra các nguyên nhân tiềm tàng của xuất huyết trong não thứ phát bao gồm dị dạng thông động tĩnh mạch (AVM), phình mạch, huyết khối xoang tĩnh mạch, khối u, viêm mạch. Các tổn thương mạch có nguy cơ cao xuất huyết tái phát và nên được điều trị khi phát hiện ra. Người trẻ không tăng huyết áp (
Trên phim chụp CT mạch, một số dấu hiệu gợi ý về giải phẫu để chẩn đoán AVM là có nhiều mạch máu bị giãn từ các động mạch nuôi dưỡng (feeding arteries), các ổ mạch hoặc tĩnh mạch dẫn lưu có tình trạng vôi hóa (hình 2.9a). Các dấu hiệu tương tự có thể quan sát trên MRI với các mạch máu bất thường xuất hiện dưới dạng ổ khuyết dòng chảy (flow voids) trên xung T2. Tuy nhiên các AVM nhỏ có thể dễ bị bỏ qua trên phìm chụp giải phẫu. Khác với chụp CT mạch là phương pháp tĩnh, kĩ thuật chụp MRI mạch cung cấp một công cụ không xâm nhập chụp hình thông động tĩnh mạch nên đây là một xét nghiệm chẩn đoán bổ xung trong đánh giá dị dạng thông động tĩnh mạch não và rò màng cứng. Đặc biệt là chụp MRI mạch xung TOF 3 chiều có thể làm nổi bật hình ảnh liên quan đến dòng chảy động mạch trong các cấu trúc tĩnh mạch ở các trường hợp tổn thương. Động học dòng chảy có thể được mô tả bằng kĩ thuật chụp MRI khôi phục thời gian (time-resolved MRI) hoặc CT mạch nhưng những kĩ thuật này thường tốn nhiều thời gian thao tác.
Huyết khối trong xoang màng cứng hoặc tĩnh mạch vỏ não là nguyên nhân ít gặp hơn gây ra xuất huyết trong não, nhưng nên luôn luôn cân nhắc đặc biệt ở những phụ nữ trẻ đến trung tuổi đang trong thời kì hậu sản (postpartum) hoặc sử dụng thuốc tránh thai đường uống. Các tĩnh mạch trong não thường mờ trên phim chụp CT mạch (CTA) và nên được đánh giá đối với các hình khuyết (filling defect) hoặc tắc mạch. Một số điểm tương tự quan trọng trong các xoang màng cứng bao gồm các hạt màng nhện (arachnoid granulations) quan sát thấy trên phim chụp CT mạch dưới dạng các hình khuyết dạng tiểu thùy trong các nhánh bên của xoang ngang cũng như hypoplasia của xoang ngang. Khi nghi ngờ huyết khối nên kiểm tra trên phìm CT không cản quang xem có khối tăng tỉ trọng trong tĩnh mạch hoặc xoang hay không. Chụp CT hoặc MR tĩnh mạch có thể được sử dụng. Chụp chuỗi xung Gradient echo thường có ích đối với trường hợp huyết khôi tĩnh mạch vỏ não biểu hiện bằng dấu hiệu một vùng ngoằn ngoèo mất tín hiệu (serpentine area of signal loss) (giả nở hoa – blooming artifact). Trên xung DWI có thể khuếch tán hạn chế (phù do độc tế bào), tăng khuếch tán (phù mạch do tắc tĩnh mạch) hoặc cả hai.
Bệnh lý mạch hoặc phình mạch hình nấm là nguyên nhân ít phổ biến khác của xuất huyết trong não. Các dạng này thường liên quan tới các mạch máu vừa và nhỏ và nên nghĩ tới khi có xuất huyết trong não kết hợp với xuất huyết dưới nhện ngoại vi và nhồi máu dạng ổ rải rác. Các thay đổi về mạch bao gồm sự mất trật tự hình chuỗi hạt (beaded irregularity) và hẹp có thể khó phát hiện ở các mạch máu nhỏ trên phim chụp CT mạch. Chụp tái tạo tương phản tối đa (collapsed MIP images) sẽ giúp ích để đánh giá những mạch như thế này và có thể giúp phát hiện distal saccular outpouchings xuất hiện cùng với phình mạch hình nấm, thường thấy trên các nhánh xa của động mạch não giữa có dòng chảy nhanh hơn (distal MCA branches given their higher flow). Chụp MRI cũng có thể gợi ý chẩn đoán bằng các dấu hiệu liên quan tới các ổ nhồi máu trên xung DWI. Hơn thế nữa, ảnh trên xung Gradient echo có thể giúp phát hiện phình mạch hình nấm, thường thấy dưới dạng các vùng mất tín hiệu dạng ổ.
Hình 2.9 (a) Hình ảnh dị dạng động tĩnh mạch trên phim CT mạch. Có nhiều mạch maí cản quang ở thùy trán phải tương ứng với dị dạng động tĩnh mạch não (mũi tên). Chú ý tới ổ AVM chứa các mạch máu nhỏ bên trong và tĩnh mạch dẫn lưu giãn rộng bên ngoài. ( b) Hình ảnh dị dạng động tĩnh mạch trên phim MRI. Lát cắt ngang trên phim xung T2 cho thấy dị dạng động tĩnh mạch tiểu não dưới bên phải (ổ khuyết dòng chảy, mũi tên) với tụ máu trong tiểu não phải (sọc chữ V; xem bảng 2.7 chi tiết về nhưng thay đổi cường độ tín hiệu theo thời gian sau xuất huyết não).
Cùng với chụp MRI mạch xung TOF 3 chiều (three-dimensional TOF MRA), chụp MRI thông thường cũng khá quan trọng để phát hiện các nguyên nhân khác của xuất huyết trong não để tránh việc phải dùng đến các kĩ thuật chụp mạch về sau. Trên xung DWI có thể thấy khuếch tán hạn chế để gợi ý đến sự chuyển dạng sang xuất huyết từ đột quỵ do thiếu máu cục bộ. Các khối u chảy máu như các trường hợp di căn có thể hiện rõ trên ảnh chụp sau tiêm gadolinium dưới dạng nhiều tổn thương tiến triển bất thường (multiple abnormally enhancing lesions). Dị dạng dạng hang (cavernous malformations) có hình ảnh điển hình trên xung T2 là các vùng dạng ổ có vùng trung tâm sáng dạng tín hiệu T2 bao quanh bởi vòng đậm của hemosiderin. (Hình 2.10). Bệnh lý mạch dạng bột (amyloid angiopathy) tạo ra nhiều ổ nhỏ có tín hiệu tối (vi xuất huyết) phân bố toàn bộ nhu mô não khi chụp bằng xung Gradient echo hoặc xung nhạy (susceptibility-weighted imaging).
Độ chính xác của chụp CT mạch (CTA) trong phát hiện nguyên nhân do mạch máu của xuất huyết trong não khá cao với độ nhạy và độ đặc hiệu trên 95%. Tuy nhiên, các tổn thương nhỏ như AVM có thể bị bỏ sót do hiệu ứng khối từ khối máu tụ kèm theo vì thế chụp mạch số xóa nền (DSA) nên được cân nhắc nghiêm túc khi CTA âm tính (và MRI âm tính nếu có). Quyết định xem bệnh nhân nào nên chụp DSA sau khi CTA âm tính vẫn còn là một vấn đề gây tranh cãi. Ở những bệnh nhân lớn tuổi (>45 tuổi) có tiền sử tăng huyết áp bị xuất huyết não vùng hạch nên hoặc đồi thị, tỉ lệ chụp DSA nhằm phát hiện các bất thường về mạch tiềm ẩn được báo cáo là cực kì thấp. Trong khi hố sọ sau là một vị trí khá thường gặp khác trong xuất huyết não do tăng huyết áp, một nghiên cứu chỉ ra rằng không thể phát hiện các tổn thương mạch tiểm ẩn bằng một công cụ chẩn đoán độc lâp ở 68 bệnh nhân có xuất huyết trong não vùng hố sọ sau, gợi ý đến việc sử dụng DSA khi mà CTA âm tính. Ở tất cả những bệnh nhân khác, DSA là bước thích hợp tiếp theo để đánh giá. Nếu DSA âm tính, nên cân nhắc chụp mạch lại sau khi giải quyết khối máu tụ và hiệu ứng khối kèm theo (sau 2-4 tuần).
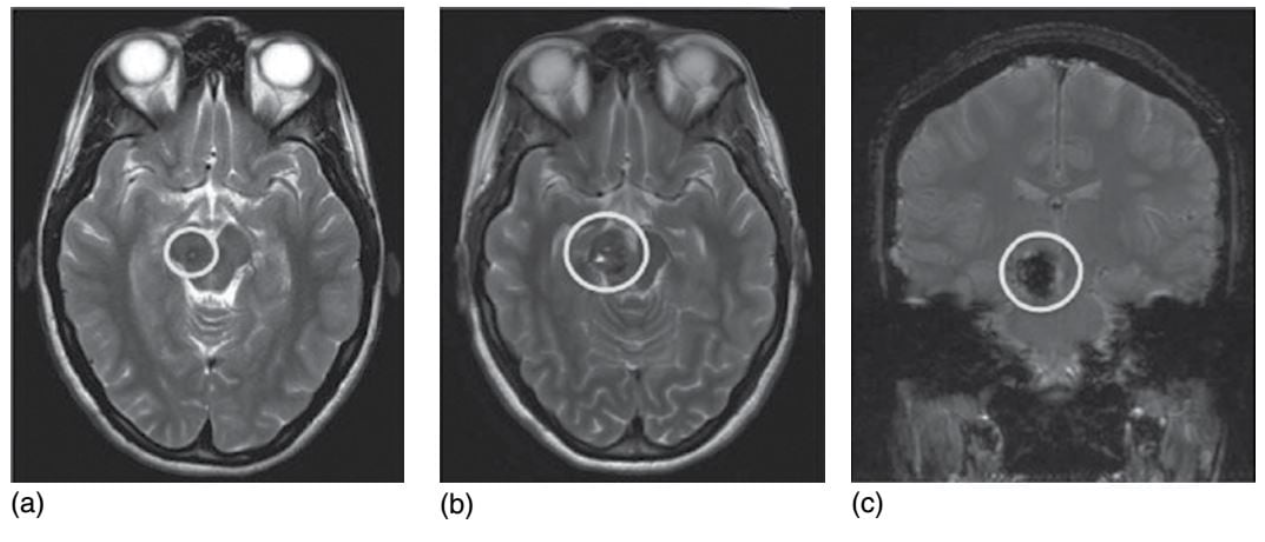
Hình 2.10: Hình ảnh điển hình xuất huyết do dị dạng dạng hang (cavernous malformation). (a) dị dạng dạng hang trung não bên phải (cũng gọi là cavernoma), thường không biểu hiện triệu chứng lúc đầu, quan sát thấy là một tổn thương tăng tín hiệu trên T2 có vong xung quanh giảm tín hiệu (cũng có thể gọi là dạng “bỏng ngô” (popcorn”)). ( b) Một vài tháng sau lần chụp đầu tiên, bệnh nhân có biểu hiện yếu nửa người trái và thất điều; trên phim xung T2 cho hình ảnh tương tự nhưng tổn thương lớn hơn, gợi ý đến đợt xuất huyết mới trong ổ. (c) lát cắt ngang trên xung gradient-echo cho hình ảnh trống tín hiệu “giả nở hoa”, điển hình của deoxyhemoglobin và sản phẩm giáng hóa hemosiderin máu (xem hình 2.8)
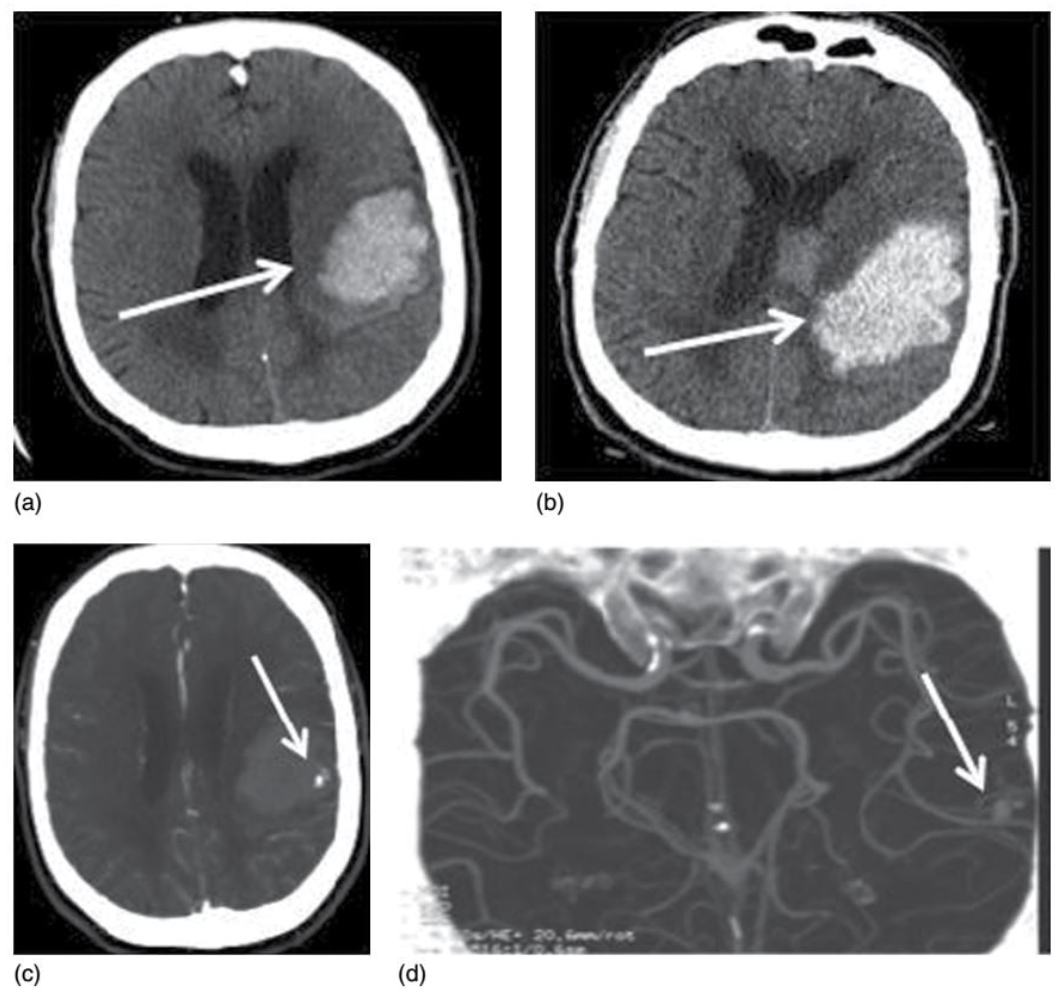
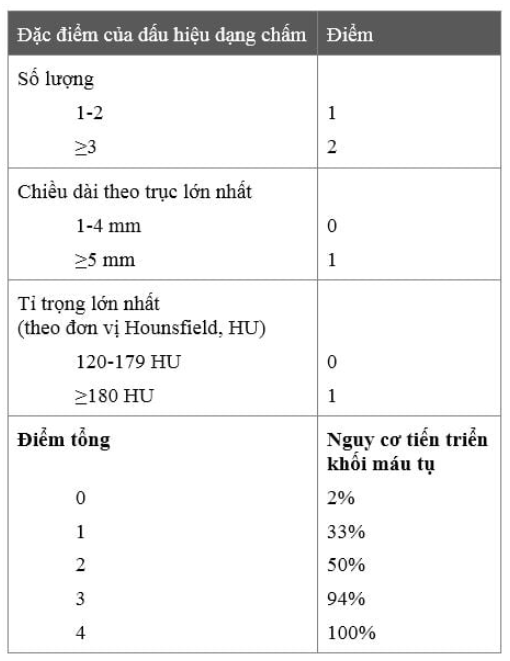
Trong các trường hợp xuất huyết trong não (không tìm thấy nguyên nhân), các xét nghiệm hình ảnh có thể giúp tiên lượng và phát hiện các bệnh nhân có nguy cơ cao lan rộng khối máu tụ. Bên cạnh các triệu chứng xấu khi khám lâm sàng (như điểm Glassgow 60 mL) và có xuất huyết trong não. Khoảng 1/3 số bệnh nhân có xuất huyết trong não trong vòng từ 3-6h từ lúc biểu hiện tiến triển khối máu tụ rõ rệt (>33% hoặc 6 mL), là một yếu tố tiên lượng độc lập khác về kết quả điều trị kém. Trong khi điều trị để ngăn sự tiến triển của khối máu tụ cần được chấp nhận về mặt lâm sàng nhiều hơn, việc phát hiện nhóm bệnh nhận nguy cơ cao có tiến triển khối máu tụ có thể cung cấp thông tin quan trọng cho việc tiên lượng, các hướng dẫn xử trí liên quan đến phẫu thuật sớm, và cho phép lựa chọn nhiều bệnh nhân phù hợp hơn trong các thử nghiệm liệu pháp huyết động trong tương lai. Những nghiên cứu gần dây ủng hộ khả năng sử dụng chụp CT mạch để tiên lượng sự tiến triển khối máu tụ bằng việc phát hiện sự thoát thuốc cản quang trong vùng xuất huyết (dấu hiệu dạng chấm (the spot sign), hình 2.11). Có nhiều định nghĩa trong thực hành về dấu hiệu dạng chấm. Nói chung, một chấm nhỏ phải nằm trong khối máu tụ, có tỉ trọng cao hơn vùng xung quanh (ví dụ: ≥120 HU), không liên tục với mạch máu. Nó có thể ở bất kì hình thái nào và trong khối máu tụ có thể có nhiều hơn một chấm. Chế độ quan sát được khuyến cáo là độ rộng cửa sổ 200 HU và mức 110 HU. Các hình ảnh giống dấu hiệu dạng chấm bao gồm vùng có vôi hóa dạng ổ (có thể nhận biết trên phim CT không cản quang) và sự tăng sáng của đám rối mạch mạc có chảy máu cạnh các não thất hoặc liên quan tới máu trong não thất. Bên cạnh đó, các đặc điểm của dấu hiệu dạng chấm giúp phân tầng nguy cơ chảy máu tái phát như có nhiều hơn 3 chấm, đường kính lớn nhất của chấm lớn nhất là ≥5 mm, và tỉ trọng lớn nhấn của chấm lớn nhất ≥180 HU. Nhưng dấu hiệu này được tập hợp lại thành một thang điểm (Bảng 2.8) giúp tiên lượng một cách độc lập tiến triển đáng kể của khối máu tụ, tỉ lệ tử vong trong bệnh viện cao hơn và kết quả điều trị tồi ở những người sống sót.
Hình 2.11 Chụp CT mạch (CTA) “dấu hiệu dạng chấm”. (a) Phim CT sọ không cản quang lúc mới nhập viện cho thấy khối máu tụ tăng tỉ trọng lớn vùng trán bên trái (mũi tên). ( b) Các phim sau 2-3 giờ, khối máu tụ lớn dần (mũi tên). (c) Phim chụp CT mạch lúc mới vào viện có hình ảnh ổ thoát thuốc cản quang nhỏ, “dấu hiệu dạng chấm” (mũi tên). (d) Lát cắt ngang trên phim chụp CT mạch tái tạo tương phản tối đa (MIP) ở ngang mức vùng đa giác Willis có “dấu hiệu dạng chấm” tăng tỉ trọng (mũi tên).
|
Điểm sáng lâm sàng Chụp mạch là rất quan trọng để phát hiện các nguyên nhân có thể điều trị đươc của xuất huyết trong não nguyên phát Chụp CT mạch có độ chính xác cao trong phát hiện phình mạch và dị dạng thông động tĩnh mạch và là xét nghiệm đầu tay (first-line test) trong việc lên kế hoạch chẩn đoán và điều trị. Chụp mạch có đặt catheter nên được tiến hành ở hầu hết các trường hợp khi phương pháp hình ảnh không xâm nhập không tìm ra được nguồn chảy máu. Kĩ thuật chụp MRI mạch xung TOF (time-of-flight) có thể cho phép phát hiện thông động tĩnh mạch và có thể là một xét nghiệm bổ sung. Thoát thuốc cản quang trên phim CT mạch là dấu hiện có giá trị để tiên lượng tiến triển của khối máu tụ |
Bảng 2.8 Thang điểm “dấu hiệu dạng chấm” trên phim CT mạch để tiên lượng nguy cơ tiến triển của khối máu tụ
Điểm “dấu hiệu dạng chấm” là tổng của các thành phần nêu ở trên; khi cùng có nhiều chấm, các chỉ số lớn nhất được tính từ chấm có kích thước lớn nhất. Cũng chú ý rằng giá trị cut-off HU được khuyến cáo cho tỉ trọng dựa trên quỵ trình chụp CT mạch cụ thể sử dụng trong tài liệu của Delgado Almandoz và cộng sự, và có thể không tổng quát cho các quy trình chụp CT mạch khác sử dụng thuốc cản quang, tốc độ tiêm và thời gian chụp khác nhau.
Kết luận
Chẩn đoán hình ảnh thần kinh cực kì quan trọng đối với kiểm soát hợp lý bệnh nhân đột quỵ cấp tính. Câu hỏi quan trọng nhất là đột quỵ do thiếu máu hay do xuất huyết tự nhiên vì nó sẽ ảnh hưởng đến chẩn đoán và cách điều trị. Trong đột quỵ do thiếu máu não, tPA đường tĩnh mạch nên được chỉ định càng sớm càng tốt cho bệnh nhân phù hợp không có bằng chứng của xuất huyết trong não. Thông tin cần đánh giá sâu hơn liên quan đến tình trạng mạch máu và mức độ tổn thương não không phục hồi để quyết định có nên chỉ định liệu pháp can thiệp nội mạch hay không. Trong đột quỵ do xuất huyết não, vị trí của vùng chảy máu xác định có phải nguyên nhân do mạch không và là dạng tổn thương mạch nào. Chụp mạch không xâm nhập khá chính xác trong chẩn đoán phình mạch và dị dạng thông động tĩnh mạch từ đó tiếp cận theo hướng phẫu thuật hoặc can thiệp nội mạch. Hơn nữa, ở trường hợp xuất huyết trong não nguyên phát, chẩn đoán hình ảnh có thể tiên lượng nguy cơ tiến triển khối máu tụ sớm và cung cấp đối tượng cho các liệu pháp huyết động trong tương lai. Các nghiên cứu hiện nay nên mang lại nhiều cái nhìn mới và quan trọng trong tương lai gần.
Tài liệu tham khảo
Yoo AJ, Pulli B, Gonzalez RG. Imaging-based treatment selection for intravenous and intra-arterial stroke therapies: a comprehensive review. Expert Rev Cardiovasc Ther 2011;9: 857–76.
Lev MH, Farkas J, Gemmete JJ, et al. Acute stroke: improved nonenhanced CT detection—benefits of soft-copy interpretation by using variable window width and center level settings. Radiology 1999; 213: 150–5.
Menon BK, Puetz V, Kochar P, Demchuk AM. ASPECTS and other neuroimaging scores in the triage and prediction of outcome in acute stroke patients. Neuroimaging Clin N Am 2011;21: 407–23, xii.
Pulli B, Schaefer PW, Hakimelahi R, et al. Acute ischemic stroke: infarct core estimation on CT angiography source images depends on CT angiography protocol. Radiology 2012; 262:593–604.
Souza LC, Yoo AJ, Chaudhry ZA, et al. Malignant CTA collateral profile is highly specific for large admission DWI infarct core and poor outcome in acute stroke. AJNR Am J Neuroradiol 2012; 33: 1331–6.
Kamalian S, Maas MB, Goldmacher GV, et al. CT cerebral blood flow maps optimally correlate with admission diffusion-weighted imaging in acute stroke but thresholds vary by postprocessing platform. Stroke 2011; 42: 1923–8.
Dani KA, Thomas RG, Chappell FM, et al. Computed tomography and magnetic resonance perfusion imaging in ischemic stroke: definitions and thresholds. Ann Neurol 2011; 70: 384–401.
Kidwell CS, Chalela JA, Saver JL, et al. Comparison of MRI and CT for detection of acute intracerebral hemorrhage. JAMA 2004; 292: 1823–30.
Fiehler J, Albers GW, Boulanger JM, et al. Bleeding risk analysis in stroke imaging before thromboLysis (BRASIL): pooled analysis of T2*-weighted magnetic resonance imaging data from 570 patients. Stroke 2007; 38:2738–44.
Adams HP, Jr., del Zoppo G, Alberts MJ, et al. Guidelines for the early management of adults with ischemic stroke: a guideline from the American Heart Association/American Stroke Association Stroke Council, Clinical Cardiology Council, Cardiovascular Radiology and Intervention Council, and the Atherosclerotic Peripheral Vascular Disease and Quality of Care Outcomes in Research Interdisciplinary Working Groups: the American Academy of Neurology affirms the value of this guideline as an educational tool for neurologists. Stroke 2007; 38: 1655–711.
Hacke W, Kaste M, Bluhmki E, et al. Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke. N Engl J Med 2008; 359: 1317–29.
Riedel CH, Zimmermann P, Jensen-Kondering U, et al. The importance of size: successful recanalization by intravenous thrombolysis in acute anterior stroke depends on thrombus length. Stroke 2011; 42: 1775–7.
Yoo AJ, Verduzco LA, Schaefer PW, et al. MRI-based selection for intra-arterial stroke therapy: value of pretreatment diffusionweighted imaging lesion volume in selecting patients with acute stroke who will benefit from early recanalization. Stroke 2009; 40:2046–54.
Yoo AJ, Chaudhry ZA, Leslie-Mazwi TM, et al. Endovascular treatment of acute ischemic stroke: current indications. Tech Vasc Interv Radiol 2012; 15: 33–40.
Hill MD, Rowley HA, Adler F, et al. Selection of acute ischemic stroke patients for intraarterial thrombolysis with pro-urokinase by using ASPECTS. Stroke 2003; 34: 1925–31.
Li Q, Lv F, Li Y, et al. Evaluation of 64-section CT angiography for detection and treatment planning of intracranial aneurysms by using DSA and surgical findings. Radiology 2009; 252: 808–15.
Agid R, Andersson T, Almqvist H, et al. Negative CT angiography findings in patients with spontaneous subarachnoid hemorrhage: When is digital subtraction angiography still needed? AJNR Am J Neuroradiol 2010; 31:696–705.
Romero JM, Artunduaga M, Forero NP, et al. Accuracy of CT angiography for the diagnosis of vascular abnormalities causing intraparenchymal hemorrhage in young patients. Emerg Radiol 2009; 16: 195–201.
Delgado Almandoz JE, Schaefer PW, Forero NP, et al. Diagnostic accuracy and yield of multidetector CT angiography in the evaluation of spontaneous intraparenchymal cerebral hemorrhage. AJNR Am J Neuroradiol 2009; 30: 1213–21.
Zhu XL, Chan MS, Poon WS. Spontaneous intracranial hemorrhage: which patients need diagnostic cerebral angiography? A prospective study of 206 cases and review of the literature. Stroke 1997; 28: 1406–9.
Delgado Almandoz JE, Yoo AJ, Stone MJ, et al. Systematic characterization of the computed tomography angiography spot sign in primary intracerebral hemorrhage identifies patients at highest risk for hematoma expansion: the spot sign score. Stroke 2009; 40: 2994–3000.