Đại cương
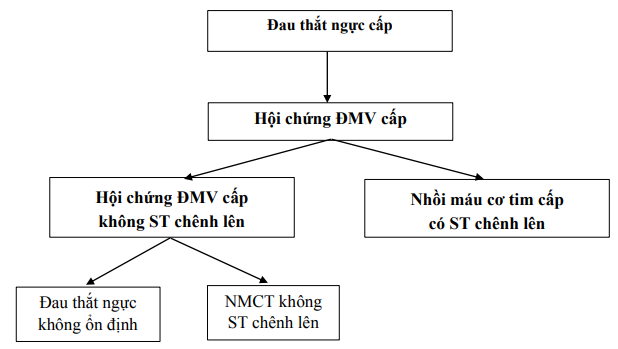
Thuật ngữ Hội chứng động mạch vành cấp hay còn gọi tắt là Hội chứng mạch vành cấp (HCMVC) bao gồm: (1) Nhồi máu cơ tim (NMCT) cấp có đoạn ST chênh lên trên điện tim đồ; (2) Hội chứng mạch vành cấp không có ST chênh lên (HCMVCKSTCL).
HCMVCKSTCL bao gồm hai dạng bệnh cảnh: NMCT không ST chênh lên và Đau thắt ngực không ổn định (ĐTNKÔĐ). Về lâm sàng và điện tim đồ không có sự khác biệt giữa hai bệnh cảnh này, sự phân biệt là NMCT không có ST chênh lên có sự tăng dấu ấn sinh học cơ tim trên các xét nghiệm, còn ĐTNKÔĐ thì không có.
Việc điều trị Hội chứng mạch vành cấp không có ST chênh lên có sự khác biệt cơ bản so với NMCT có ST chênh lên ở cách tiếp cận, các yếu tố thời gian và phương thức điều trị không hoặc có thuốc tiêu sợi huyết.
Hội chứng mạch vành cấp là biến cố nặng, cấp cứu của bệnh lý động mạch vành (ĐMV), là nguyên nhân hàng đầu gây tử vong tim mạch và các biến chứng nặng về sau. Trong đó, HCMVCKSTCL vẫn chiếm tỷ lệ hàng đầu trong các biến cố mạch vành cấp ở các nước đã phát triển và trên thế giới.
Hiện đã có nhiều tiến bộ trong chẩn đoán và điều trị hiệu quả HCMVC, nhưng vẫn là một thể bệnh rất nặng và cần được quan tâm.
Sơ đồ 1: Phân loại Hội chứng động mạch vành cấp
Sinh lý bệnh
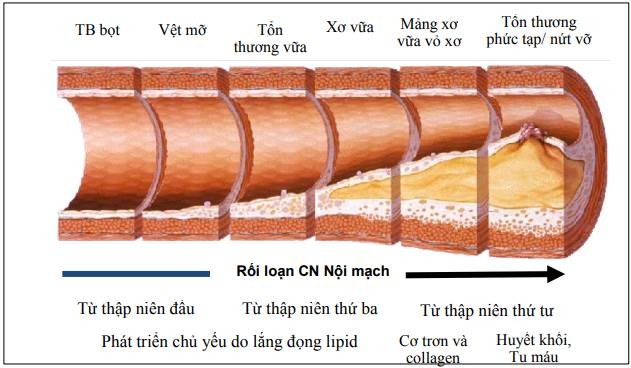
Cơ chế của HCMVCKSTCL là sự không ổn định của mảng xơ vữa và mảng này bị nứt vỡ ra. Sự nứt vỡ ra của mảng xơ vữa cũng gặp trong NMCT cấp, tuy nhiên mức độ và diễn biến có khác nhau. Nếu sự nứt vỡ là lớn và hình thành máu đông ồ ạt lấp toàn bộ lòng mạch sẽ dẫn đến NMCT xuyên thành, hay NMCT có ST chênh lên. Nếu sự nứt vỡ nhỏ hơn và cục máu đông này chưa dẫn đến tắc hoàn toàn ĐMV thì đó là HCMVCKSTCL và NMCT không sóng Q. Bên cạnh đó, các cơ chế về sự di chuyển của huyết khối nhỏ đến tắc vi mạch phía sau và sự co thắt càng làm cho tình trạng thiếu máu cơ tim thêm trầm trọng. Tuy nhiên, HCMVCKSTCL có thể diễn biến nặng và biến thành NMCT thực sự.
Sự hình thành cục máu đông: khi mảng xơ vữa bị vỡ, lớp dưới nội mạc được lộ ra và tiếp xúc với tiểu cầu, dẫn đến hoạt hoá các thụ thể GP IIb/IIIa trên bề mặt tiểu cầu và hoạt hoá quá trình ngưng kết của tiểu cầu. Thêm vào đó, đám tiểu cầu ngưng kết này sẽ giải phóng ra một loạt các chất trung gian làm co mạch và hình thành nhanh hơn cục máu đông.
Hậu quả của các hiện tượng trên là làm giảm nghiêm trọng và nhanh chóng dòng máu tới vùng cơ tim do ĐMV đó nuôi dưỡng, và biểu hiện trên lâm sàng là cơn đau ngực không ổn định, trên điện tim đồ có thể là hình ảnh thiếu máu cơ tim cấp với ST chênh xuống hoặc T âm nhọn, các men tim loại Troponin có thể tăng khi có thiếu máu cơ tim nhiều gây hoại tử vùng cơ tim xa và không phải là xuyên thành, khi có tăng cả men CK – MB thì có thể gọi là NMCT không có sóng Q. Trong thực tế một số yếu tố sau có thể làm nặng bệnh hơn: sốt, tăng huyết áp nhiều, rối loạn nhịp tim, cường giáp.
Hình 1. Sơ đồ diễn tiến của mảng xơ vữa động mạch, vệt mỡ có thể hình thành từ những thập niên đầu tiên của cuộc đời, khi mảng xơ vữa bị nứt vỡ sẽ dẫn đến quá trình hình thành cục máu đông và xảy ra hội chứng mạch vành cấp tùy mức độ (nguồn trích dẫn Stary HC et al. Circulation 1995;92:1355-1374).
Chẩn đoán
Lâm sàng
Đặc điểm lâm sàng các bệnh nhân HCMVCKSTCL
So với bệnh nhân NMCT, bệnh nhân HCMVCKSTCL thường có tuổi già hơn, có tỷ lệ bị đái tháo đường cao hơn, tăng huyết áp (THA) và rối loạn lipid máu cũng gặp nhiều hơn. Thêm vào đó, số bệnh nhân HCMVCKSTCL sau NMCT hoặc các thủ thuật can thiệp ĐMV cũng thường gặp hơn.
Triệu chứng cơ năng
Triệu chứng điển hình là đau ngực kiểu động mạch vành: đau thắt (bóp) nghẹt sau xương ức, có thể lan lên vai trái, lên cằm, lên cả hai vai, cơn đau thường xuất hiện sau một gắng sức nhưng đau có thể xảy ra cả trong khi nghỉ, cơn đau thường kéo dài trên 20 phút. Cơn đau trong HCMVCKSTCL có thể có các hình thái sau: cơn đau thắt ngực mới xuất hiện; đau thắt ngực tăng lên (trên cơ sở bệnh nhân đã có tiền sử đau thắt ngực ổn định); đau thắt ngực xảy ra sau các biến cố hoặc thủ thuật như: sau NMCT, can thiệp ĐMV, phẫu thuật bắc cầu nối chủ vành, không rõ triệu chứng đau mà chỉ là cảm giác tức nặng khó thở (đau thầm lặng)…
Khám lâm sàng
Khám lâm sàng ít có giá trị để chẩn đoán xác định bệnh HCMVCKSTCL, nhưng khám lâm sàng giúp chẩn đoán phân biệt cũng như đánh giá các yếu tố nguy cơ, biến chứng…
Khám lâm sàng giúp chẩn đoán phân biệt với các bệnh như viêm màng ngoài tim, viêm phế quản, viêm khớp ức sườn, các bệnh tim thực tổn kèm theo …
Phát hiện các triệu chứng của suy tim, tiếng T3, hở van tim…
Cận lâm sàng
Điện tim đồ:
Trong cơn đau có thể thấy sự biến đổi của đoạn ST: thường gặp nhất là đoạn ST chênh xuống (nhất là kiểu dốc xuống), T âm nhọn, đảo chiều, ST có thể chênh lên thoáng qua. Nếu ST chênh lên bền vững hoặc mới có xuất hiện bloc nhánh trái thì ta cần phải nghĩ đến NMCT.
Có tới trên 20% bệnh nhân không có thay đổi tức thời trên ĐTĐ, nên làm ĐTĐ nhiều lần.
Việc phân biệt ĐTNKÔĐ với NMCT cấp không có ST chênh lên chủ yếu là xem có sự thay đổi của các chất chỉ điểm sinh học cơ tim hay không.
Các chất chỉ điểm sinh học cơ tim:
Các chất chỉ điểm sinh học cơ tim thường được dùng để chẩn đoán, phân tầng nguy cơ và theo dõi là Troponin T hoặc I. Tốt nhất là các xét nghiệm siêu nhạy (như TroponinT hs hoặc I hs).
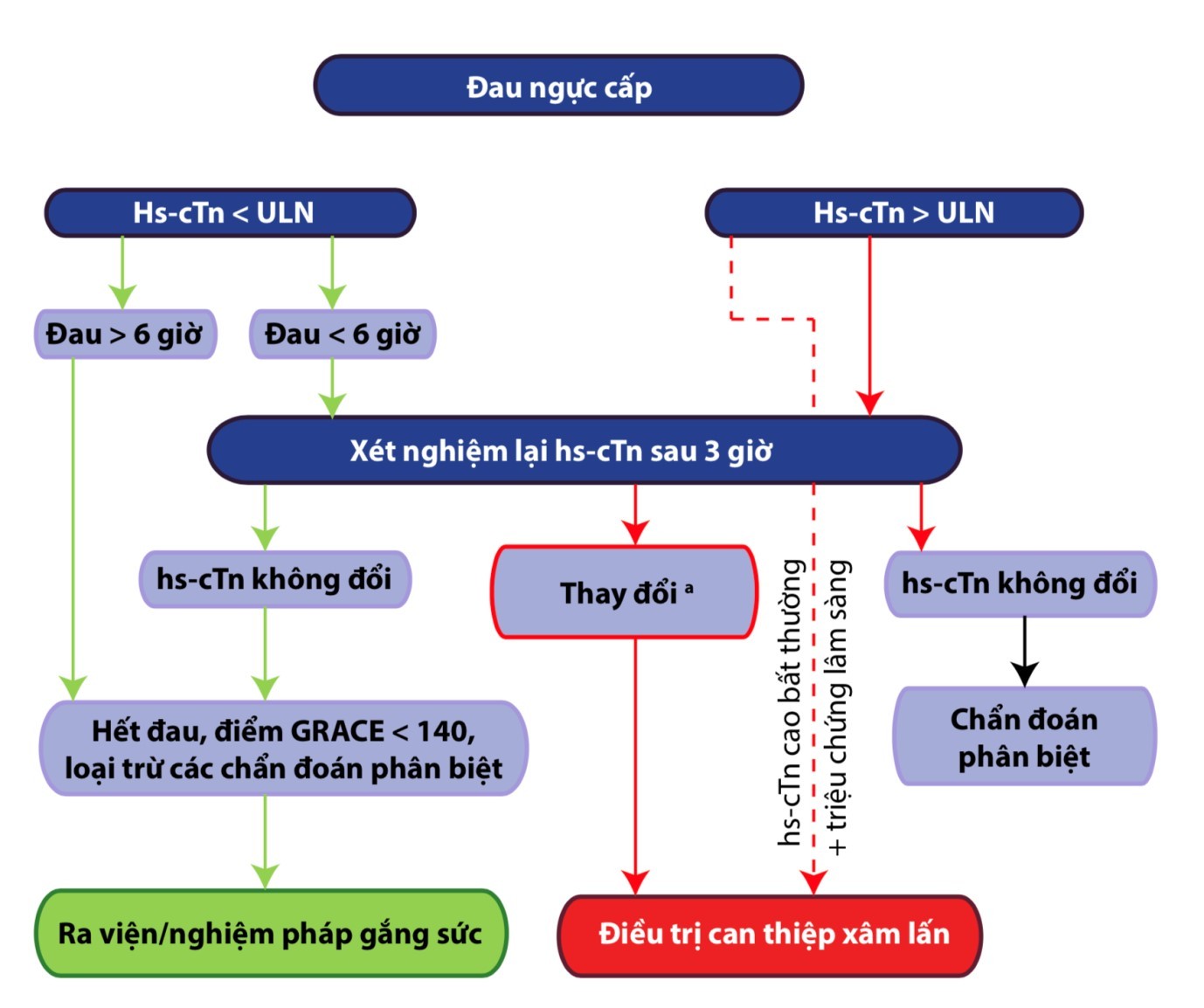
Hiện nay, các hướng dẫn chẩn đoán phân tầng HCMVCKSTCL khuyên nên sử dụng phác đồ 3 giờ hoặc phác đồ 1 giờ trong chẩn đoán loại trừ HCMVCKSTCL (Hình 2 và 3).
Hs-cTn: cTn siêu nhạy; ULN: giá trị bình thường cao, 99 bách phân vị của nhóm chứng khỏe mạnh. a thay đổi phụ thuộc tùy loại xét nghiệm. Troponin T siêu nhạy được gọi là cao bất thường khi có giá trị gấp 5 lần giá trị bình thường cao.
Hình 2. phác đồ tiếp cận hội chứng mạch vành cấp không st chênh lên dựa trên sự thay đổi chất chỉ điểm sinh học cơ tim
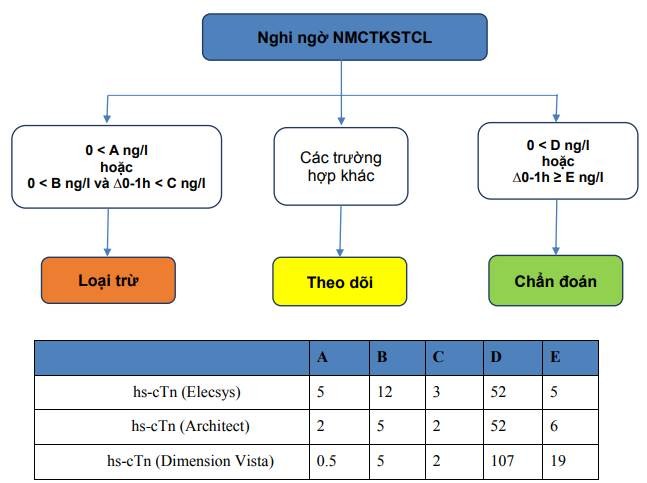
Hình 3. Phác đồ 1 giờ dựa trên xét nghiệm Troponin siêu nhạy (hs-cTn) để xác định hoặc loại trừ NMCT cấp không ST chênh lên. 0-1 giờ có nghĩa là xét nghiệm lần đầu lúc nhập viện và sau 1 giờ. Các giá trị phụ thuộc vào tiêu chuẩn của các hãng sản xuất.
Siêu âm tim
Siêu âm tim giúp đánh giá rối loạn vận động vùng (nếu có), đánh giá chức năng thất trái (đặc biệt sau NMCT) và các bệnh lý thực tổn van tim kèm theo hoặc giúp cho việc chẩn đoán phân biệt (với các nguyên nhân gây đau ngực khác).
Các nghiệm pháp gắng sức (điện tâm đồ, siêu âm tim gắng sức)
Cần chú ý là khi đã có chẩn đoán chắc chắn là HCMVCKSTCL thì không có chỉ định làm các nghiệm pháp gắng sức do tính chất bất ổn của bệnh.
Các nghiệm pháp này chỉ đặt ra khi bệnh nhân ở nhóm nguy cơ thấp, lâm sàng không điển hình, không có thay đổi trên ĐTĐ và đã điều trị ổn định (sau 5 ngày).
Chụp động mạch vành
Vì mục đích của chụp ĐMV là để can thiệp ĐMV nếu có thể (xem phần điều trị), do vậy, chụp động mạch vành trong HCMVCKSTCL được chỉ định ở nhóm bệnh nhân có nguy cơ rất cao, cao hoặc vừa. Thời gian chụp tùy mức độ phân tầng nguy cơ.
Chẩn đoán phân biệt
Chẩn đoán phân biệt của HCMVC không ST chênh lên chính là chẩn đoán các nguyên nhân đau ngực cấp:
Nhồi máu cơ tim cấp có ST chênh lên.
Tách thành động mạch chủ: đau ngực sâu, lan sau lưng, kéo dài; chụp CT cho phép chẩn đoán xác định…
Nhồi máu phổi: có thể ho ra máu; nhịp tim nhanh, khó thở, điện tim có thể thấy hình ảnh S1Q3; D-Dimer tăng; chụp CT cho phép chẩn đoán xác định.
Viêm màng tim, tràn dịch màng tim: đau rát bỏng, liên tục, thay đổi theo hô hấp; điện tim có thể thay đổi theo giai đoạn, ST chênh lên đồng hướng ở các chuyển đạo cả trước tim và ngoại vi; siêu âm tim cho phép chẩn đoán xác định…
Các nguyên nhân đau ngực do thành ngực: viêm khớp ức sườn; thần kinh liên sườn…
Tràn khí màng phổi cấp.
Tràn dịch màng phổi, viêm màng phổi…
Các bệnh khác của hệ hô hấp: viêm phổi, u phổi…
Bệnh lý dạ dày, tiêu hóa: đặc biệt là hội chứng trào ngược dạ dày thực quản…
Phân tầng nguy cơ
Phân tầng nguy cơ trong HCMVC là rất quan trọng vì giúp ích cho quyết định điều trị.
Các yếu tố để phân tầng nguy cơ
Các yếu tố lâm sàng
Tuổi, tiền sử bệnh ĐMV, có rối loạn chức năng thất trái, đái tháo đường.
Đau ngực kéo dài, đau ngực tái phát hoặc đau ngực kèm khó thở.
Có hay không suy tim, tụt huyết áp.
Điện tâm đồ
Có thay đổi ST.
Có thay đổi sóng T.
Một số chất chỉ điểm sinh học cơ tim: Tăng nồng độ Troponin I hoặc T.
Thang điểm grace phân tầng nguy cơ
Có nhiều thang điểm đã được đề xuất như TIMI, Braunwald trong phân tầng nguy cơ. Tuy nhiên, thang điểm GRACE được khuyến cáo sử dụng. Thang điểm này dựa trên nghiên cứu Global Registry of Acute Coronary Events (GRACE). Thang điểm này có giá trị tiên lượng bệnh lâu dài và có giá trị thực tiễn cao.
Bảng 1. Các thông số thang điểm GRACE để phân tầng nguy cơ bệnh nhân bị HCMVC không có ST chênh lên
|
Thông số |
|
Điểm |
|
Tuổi cao |
1,7 cho mỗi 10 tuổi |
|
|
Phân độ Killip |
2,0 cho mỗi độ |
|
|
Huyết áp tâm thu |
1,4 cho mỗi 20 mm Hg |
|
|
ST-thay đổi |
2,4 |
|
|
Có ngừng tuần hoàn |
4,3 |
|
|
Mức creatinine |
1,2 cho mỗi 1-mg/dL ↑ |
|
|
Men tim tăng |
1,6 |
|
|
Nhịp tim |
1,3 cho mỗi 30-nhịp/phút |
|
Trong thực hành, để tính điểm theo thang điểm này một cách nhanh nhất có thể tham khảo công cụ trên website: www.outcomes.org/grace.
Phân tầng nguy cơ
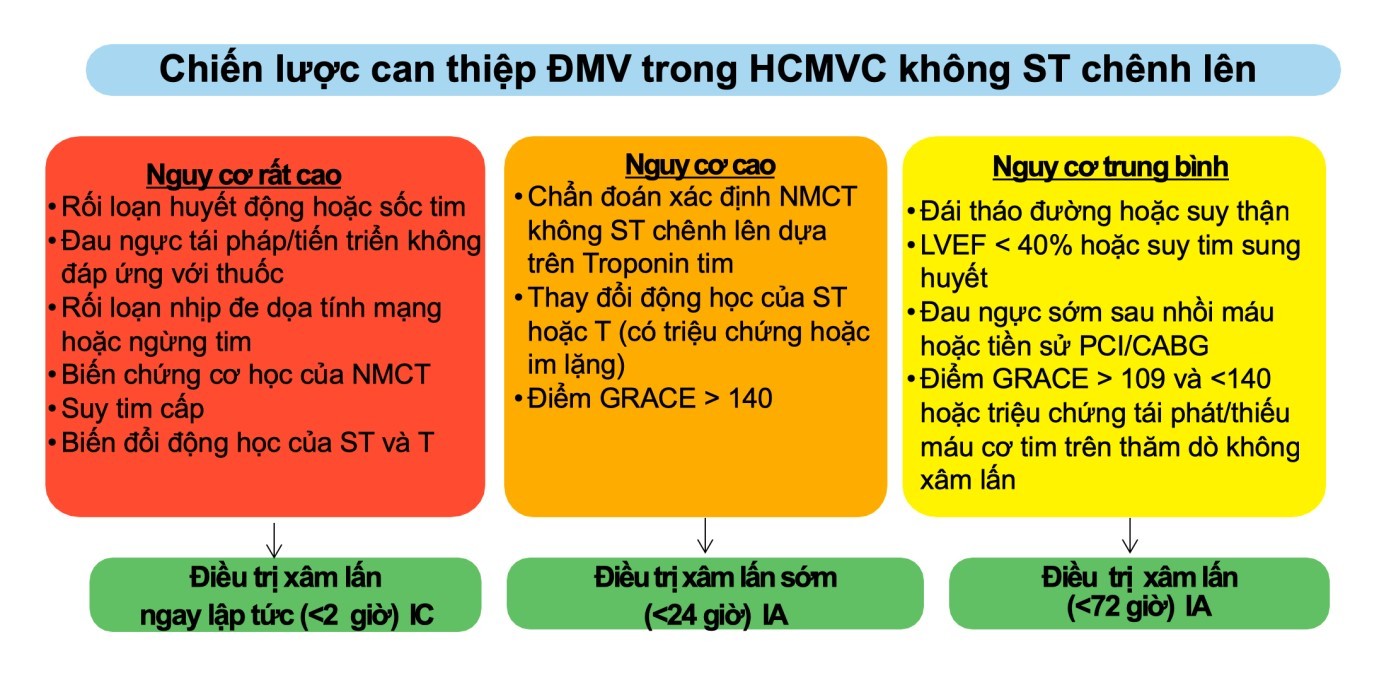
Nhóm nguy cơ rất cao (tỷ lệ tử vong và các biến cố tim mạch rất cao nếu không được xử trí kịp thời). Nhóm này có chỉ định về chiến lược can thiệp cấp cứu trong vòng 2 giờ từ khi xác định chẩn đoán.
Rối loạn huyết động hoặc sốc tim
Đau ngực tái pháp/tiến triển không đáp ứng với thuốc
Rối loạn nhịp đe dọa tính mạng hoặc ngừng tim
Biến chứng cơ học của NMCT
Suy tim cấp
Biến đổi động học của ST và T
Nhóm nguy cơ cao, chiến lược can thiệp sớm trong vòng 24 giờ.
Chẩn đoán xác định NMCT không ST chênh lên dựa trên Troponin tim
Thay đổi động học của ST hoặc T (có triệu chứng hoặc im lặng)
Điểm GRACE > 140
Nhóm nguy cơ vừa, chiến lược can thiệp (có thể trì hoãn) trong vòng 72 giờ.
Đái tháo đường hoặc suy thận
LVEF
Đau ngực sớm sau nhồi máu hoặc tiền sử PCI/CABG
Điểm GRACE > 109 và
Nhóm nguy cơ thấp, nhóm này có thể áp dụng chiến lược điều trị bảo tồn hoặc có thể xét can thiệp tùy theo điều kiện và kinh nghiệm của trung tâm.
Đau ngực:
Có một cơn đau ngực ngắn khi nghỉ.
Khi gắng sức.
Không có các dấu hiệu như của các nhóm nguy cơ trên.
Với những trường hợp điều trị bảo tồn, sau một thời gian khi bệnh nhân ổn định, nên đánh giá mức độ thiếu máu cơ tim của bệnh nhân (trên các thăm dò không xâm lấn như nghiệm pháp gắng sức ĐTĐ, gắng sức hình ảnh, xạ đồ tưới máu cơ tim…) hoặc đánh giá mức độ hẹp ĐMV về mặt giải phẫu trên chụp MSCT để có hướng giải quyết tiếp (giống như một trường hợp bệnh ĐMV ổn định).
Tiếp cận và điều trị bệnh nhân
Chiến lược tiếp cận
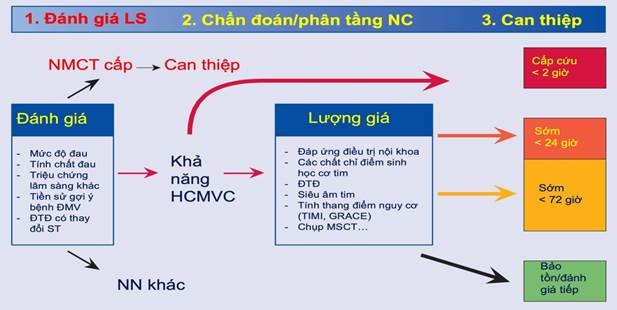
Đánh giá và nhanh chóng phân tầng nguy cơ (mức độ nặng nhẹ, khả năng xảy ra các biến cố của bệnh).
Xác định chiến lược và thời điểm điều trị can thiệp hay điều trị bảo tồn.
Chỉ định các biện pháp ban đầu và các thuốc cơ bản: giảm đau, thở ô xy nếu cần, chống ngưng kết tiểu cầu kép, chống đông và các biện pháp điều trị nội khoa tối ưu khác.
Điều trị trong thời gian nằm viện.
Điều trị lâu dài sau khi xuất viện.
Các bước tiến hành
Trước khi nhập viện
Nếu bệnh nhân đau ngực nghi ngờ hội chứng mạch vành cấp thì cần liên lạc ngay với trạm vận chuyển cấp cứu (115). Nếu không có điều kiện, cần có người nhà vận chuyển bệnh nhân (BN). Không khuyến cáo bệnh nhân tự động lái (đi) xe đến bệnh viện. Khi nhân viên cấp cứu đến nhà:
Có thể cho dùng aspirin liều từ 150 – 325 mg nếu không có chống chỉ định.
Có thể cho dùng nitroglycerin ngậm dưới lưỡi nếu bệnh nhân có đau ngực.
Để bệnh nhân nằm nghỉ, tránh vận động nhiều, và
Cần chuyển ngay đến bệnh viện nếu bệnh nhân có cơn đau ngực kéo dài trên 20 phút, huyết động không ổn định, có cơn ngất…
Đánh giá bệnh nhân và phân tầng nguy cơ sớm ngay khi nhập viện – Đánh giá mức độ đau ngực của bệnh nhân.
Đánh giá tổng thể các triệu chứng cơ năng và khám thực thể toàn diện.
Nhận định các biến chứng (nếu có): rối loạn nhịp, phù phổi cấp, sốc tim… để có thái độ cấp cứu kịp thời
Tiến hành một số thăm dò xét nghiệm ngay:
Điện tâm đồ cấp, có thể làm nhắc lại
Xét nghiệm các dấu ấn sinh học cơ tim: tốt nhất là Troponin T hoặc I siêu nhạy theo các phác đồ loại trừ 3 giờ và/hoặc 1 giờ.
Các xét nghiệm cơ bản về sinh hóa và huyết học khác.
Siêu âm tim cấp (nếu có thể) …
Tiến hành phân tầng nguy cơ BN để có chiến lược điều trị phù hợp (Hình 4).
Hình 4. Lựa chọn chiến lược điều trị trong HCMVC không ST chênh lên dựa trên đánh giá và phân tầng nguy cơ của người bệnh.
Điều trị cụ thể tại bệnh viện
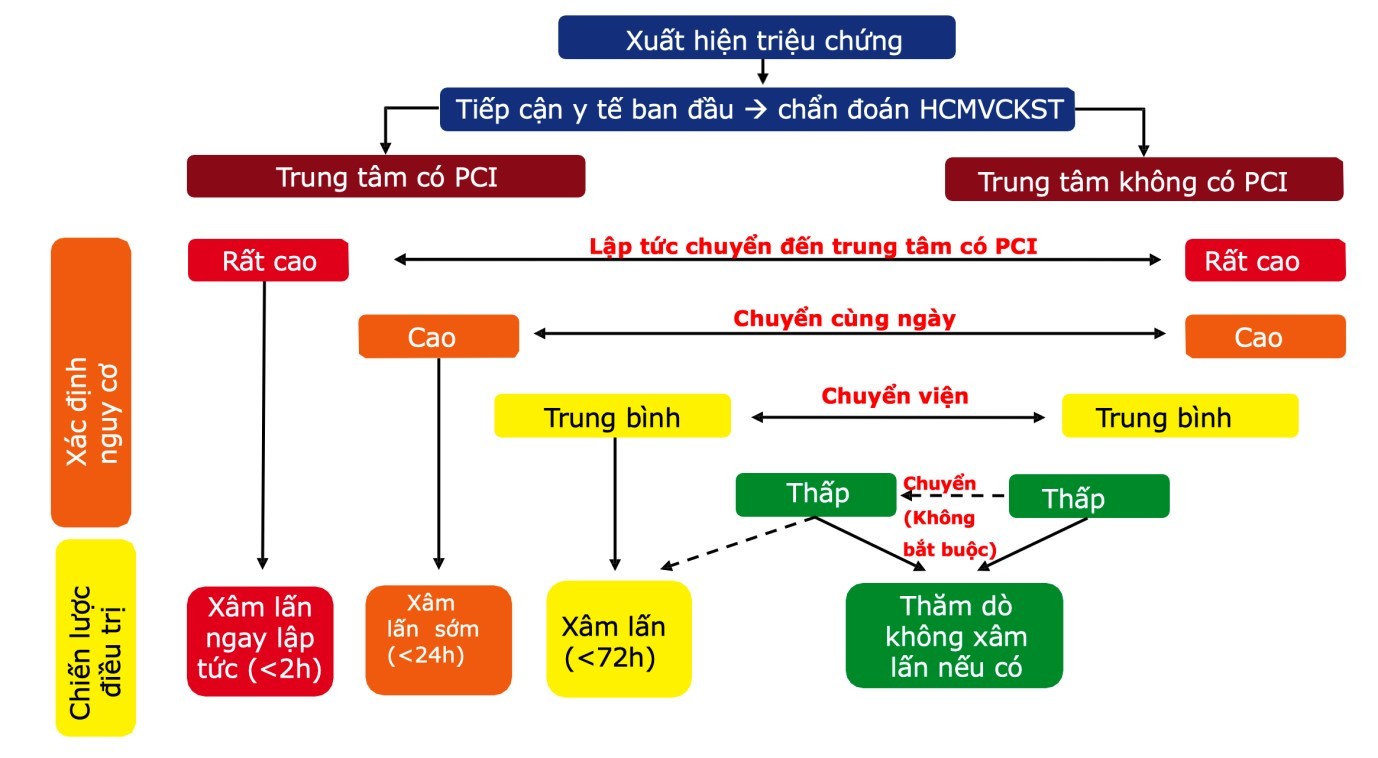
Xác định chiến lược điều trị: Điều trị can thiệp ĐMV (PCI) (nong ĐMV hoặc đặt stent) ngay hay điều trị bảo tồn.
Quyết định điều trị dựa trên phân tầng nguy cơ (đã đề cập đến ở trên). Sau đó, tùy
tình huống bệnh nhân tiếp cận với hệ thống y tế như thế nào (trung tâm có PCI hoặc không có PCI) để đưa đến quyết định vận chuyển bệnh nhân tới trung tâm có khả năng can thiệp ĐMV hay không.
Hình 5: Phác đồ chiến lược điều trị trong HCMVC không ST chênh lên và điều hướng chuyển bệnh nhân
Hình 6. Xác định chiến lược can thiệp trong HCMVC không ST chênh lên dựa vào phân tầng nguy cơ
Sử dụng các thuốc chống ngưng kết tiểu cầu
Đối với tất cả bệnh nhân được chẩn đoán là HCMV cấp không ST chênh lên: cần dùng phối hợp hai loại: aspirin và một trong các thuốc ức chế thụ thể P2Y12 (chiến lược sử dụng kháng tiểu cầu kép hay DAPT).
Aspirin: Cơ chế chống ngưng kết tiểu cầu của Aspirin là thông qua chẹn con đường Thromboxan A2 làm giảm hoạt tính ngưng tập của tiểu cầu. Liều dùng: liều nạp ngay 150 – 300 mg dạng hấp thu nhanh, sau đó duy trì 75 – 100 mg/ngày (nên dùng liều 81 mg/ngày).
Các thuốc chống ngưng kết tiểu cầu thuộc nhóm ức chế thụ thể P2Y12 của tiểu cầu: Hiện nay có ba thuốc nhóm này được khuyến cáo dùng, trong đó có hai loại thuộc nhóm thyenopyridine (clopidogrel; prasugrel) và loại non – thyenopyridine (ticagrelor).
Ticagrelor không phụ thuộc vào thuốc nào thuộc nhóm này đã được sử dụng trước đó, với liều nạp 180 mg sau đó dùng liều 90 mg x 2 lần trong ngày.
Prasugrel với những BN chưa sử dụng các thuốc ức chế P2Y12 và đang chuẩn bị làm can thiệp ĐMV qua da (60 mg liều nạp, 10 mg hàng ngày).
Clopidogrel (600 mg liều nạp, 75 mg hàng ngày) chỉ khi không có prasugrel hoặc ticagrelor hoặc có chống chỉ định với hai loại này.
Như vậy: Đối với điều trị trước can thiệp ở bệnh nhân HCMVC không ST chênh lên, sau khi có được chẩn đoán nên xem xét sử dụng ngay các thuốc sau càng sớm càng tốt: Ticagrelor (180 mg liều nạp, sau đó 90 mg x 2 lần/ngày) hoặc Clopidogrel (600mg liều nạp, sau đó 75mg hàng ngày, khi ticagrelor không được lựa chọn).
Thời gian kéo dài dùng thuốc kháng tiểu cầu kép (DAPT): tốt nhất là nên được dùng trong tối thiểu 12 tháng, sau đó dùng một loại (aspirin). Với bệnh nhân nguy cơ chảy máu cao hoặc trong thời gian dùng có biến cố chảy máu có thể dùng DAPT trong 6 tháng sau đó chuyển sang một loại. Với bệnh nhân nguy cơ chảy máu thấp và nguy cơ huyết khối cao có thể dùng DAPT kéo dài vô hạn định. Với phác đồ dùng aspirin và ticagrelor, nếu có chiến lược dùng kéo dài (vô hạn định) sau 12 tháng có thể xem xét sử dụng liều ticagrelor 60mg x 2 lần trong ngày.
Các thuốc chống đông
Vì cơ chế hình thành cục máu đông nên việc dùng các thuốc chống đông trong HCMV cấp không có ST chênh lên là bắt buộc. Các thuốc chống đông có thể lựa chọn là: heparin không phân đoạn; heparin trọng lượng phân tử thấp (LMWH), thuốc ức chế trực tiếp thrombin (bivalirudin); thuốc ức chế chọn lọc yếu tố Xa (fondaparinux). Lựa chọn được một trong các thuốc sau:
Enoxaparin (Heparin trọng lượng phân tử thấp) nên được ưu tiên lực chọn, tiêm dưới da trong thời gian nằm viện cho đến khi PCI được tiến hành. Liều thường dùng là 1 mg/kg tiêm dưới da (TDD) mỗi 12 giờ, giảm nửa liều ở bệnh nhân có suy thận với MLCT
Bivalirudin (thuốc ức chế trực tiếp thrombin) được cho đến khi tiến hành chụp mạch chẩn đoán hoặc PCI ở những BN chỉ được điều trị can thiệp sớm. Liều nạp 0,10 mg/kg, liều nạp tiếp theo 0.25 mg/kg/h.
Fondaparinux (thuốc ức chế chọn lọc yếu tố Xa): TDD trong thời gian nằm viện cho đến khi tiến hành PCI. 2,5 mg TDD hàng ngày. Chú ý khi can thiệp ĐMV cần cho heparin đầy đủ tránh huyết khối ống thông.
Heparin không phân đoạn tiêm TM trong 48 giờ hoặc cho đến khi tiến hành PCI. Liều nạp đầu 60 IU/ kg (tối đa 4000 IU) với liều truyền đầu tiên 12 IU/kg/h (tối đa 1000 IU).
Tuyệt đối không chỉ định Thuốc tiêu sợi huyết (tiêu huyết khối) với bệnh nhân có HCMV cấp không ST chênh lên.
Các thuốc ức chế thụ thể glycoprotein iib/iiia của tiểu cầu
Cơ chế: Trên bề mặt của tiểu cầu có các vị trí (thụ thể) mà khi được hoạt hoá sẽ gắn kết với mạng fibrin gây nên sự ngưng kết tiểu cầu, các vị trí này gọi là các thụ thể Glycoprotein IIb/IIIa (GP IIb/IIIa). Việc ức chế thụ thể này đã ức chế tận gốc quá trình ngưng kết tiểu cầu nên các thuốc thuộc nhóm này sẽ có tác dụng chống ngưng kết tiểu cầu rất mạnh.
Hiện nay, chỉ định các thuốc này đã thu hẹp lại. Nên xem xét sử dụng thuốc ức chế GP IIb/IIIa như biện pháp cứu trợ trong các trường hợp không có dòng chảy ĐMV hoặc biến chứng do huyết khối.
Các loại thuốc và liều dùng: 2 loại loại hiện nay đang được dùng phổ biến:
Eptifibatid (Intergrilin): Liều dùng tấn công 180 mcg/kg tiêm thẳng TM sau đó truyền TM 1,3 – 2,0 mcg/phút trong 12 giờ tiếp theo.
Tirofiban (Aggrastat): Liều dùng tấn công 0,6 mcg/kg/phút truyền TM trong 30 phút sau đó truyền TM 0,15 mcg/kg/phút trong 12 -24 giờ tiếp theo.
Các biện pháp, thuốc điều trị nội khoa khác kèm theo:
Thở Oxy khi độ bão hòa Oxy
Nitroglycerin: Sử dụng Nitroglycerin dưới lưỡi mỗi 5 phút x 3 lần cho đau ngực liên tục do thiếu máu cơ tim và sau đó nên dùng Nitroglycerin đường tĩnh mạch nếu bệnh nhân có biểu hiện thiếu máu cơ tim kéo dài, tăng huyết áp, suy tim. Lưu ý: Nitrates bị chống chỉ định khi BN đã được dùng thuốc ức chế Phosphodiesterase gần đây.
Giảm đau bằng morphin: Morphin Sulfate tiêm TM có thể hợp lý cho những cơn
đau ngực liên tục do thiếu máu cơ tim cục bộ dù đã dùng thuốc chống thiếu máu cơ tim cục bộ ở liều cao nhất có thể dung nạp được.
Không nên sử dụng các thuốc giảm đau loại NSAID.
Thuốc chẹn beta giao cảm (BB): Nên sử dụng thuốc BB đường uống trong vòng 24 giờ nếu không có tình trạng suy tim cấp, tình trạng cung lượng thấp; nguy cơ bị sốc tim hoặc các chống chỉ định khác. Các thuốc BB được khuyến cáo sử dụng là Metoprolol, Carvedilol hoặc Bisoprolol dạng giải phóng chậm và nên duy trì liên tục ở những BN vừa có HCMVC không ST chênh lên, vừa có suy tim ổn định và giảm chức năng tâm thu. Nếu trong giai đoạn cấp không sử dụng được thì nên đánh giá lại khi bệnh nhân ổn định để bắt đầu sử dụng lại sớm.
Các thuốc chẹn kênh calci (CCB): Điều trị khởi đầu bằng CCB nhóm Nondihydropyridine với trường hợp thiếu máu cơ tim tái phát và chống chỉ định với thuốc BB ở những BN không có rối loạn chức năng thất trái, không có tăng nguy cơ bị sốc tim PR > 0,24 giây hoặc block nhĩ thất độ 2-3 không có máy tạo nhịp. CCB loại tác động kéo dài được khuyến cáo ưu tiên ở nhóm có co thắt ĐMV. Không sử dụng nifedipin loại tác dụng nhanh.
Thuốc ức chế hệ renin – angiotensin – aldosteron (ức chế men chuyển hoặc ức chế thụ thể AT1): Thuốc ức chế men chuyển (ƯCMC) nên được bắt đầu sử dụng và kéo dài vô hạn ở tất cả các bệnh nhân có phân số tống máu thất trái dưới 0,40 (40%) và ở những BN có tăng HA, đái tháo đường hoặc bệnh thận mạn ổn định, trừ khi có chống chỉ định. Thuốc ức chế thụ thể của Angiotensin được khuyến cáo sử dụng ở những BN bị suy tim hoặc nhồi máu cơ tim với phân số tống máu thất trái dưới 0,40 (40%) không dung nạp được thuốc ƯCMC. Thuốc kháng Aldosterone được khuyến cáo sử dụng ở những BN sau NMCT không có rối loạn chức năng thận đáng kể (Creatinine >2,5 mg/dL ở nam hoặc > 2,0 mg/dL ở nữ) hoặc tăng Kali máu (Kali > 5,0 mEg/L), những BN đang sử dụng thuốc ƯCMC và BB liều điều trị và có phân số tống máu thất trái (EF) nhỏ hơn hoặc bằng 40 %, đái tháo đường, hoặc suy tim.
Điều trị rối loạn lipid máu: Xét nghiệm Lipid máu lúc đói, tốt nhất là trong vòng 24h. Bắt đầu hoặc tiếp tục sử dụng liệu pháp điều trị Statin tích cực cường độ cao ở những BN không có chống chỉ định bất kể nồng độ LDL cholesterol trước đó như thế nào. Statin cường độ cao nên sử dụng là atorvastatin (40–80 mg) hoặc rosuvastatin (20– 40 mg).
Phẫu thuật cầu nối chủ – vành
Các chỉ định phẫu thuật:
Tổn thương nhiều nhánh ĐMV mà đoạn xa còn tốt.
Tổn thương thân chung ĐMV trái.
Các tổn thương quá phức tạp (vôi hoá, xoắn vặn, gập góc, chỗ chia nhánh…) mà việc can thiệp nong hoặc đặt stent không khả thi hoặc lợi ích không tốt. Có thể dùng thang điểm SYNTAX để tính toán, ước lượng hiệu quả /nguy cơ của can thiệp hoặc phẫu thuật để quyết định (tham khảo www.syntaxscore.org).
Thất bại khi can thiệp.
Các yếu tố dự đoán nguy cơ cao cho phẫu thuật là: tuổi cao, có nhiều bệnh nặng kèm theo, chức năng thất trái giảm nhiều, tiểu đường, kinh nghiệm của phẫu thuật viên… Tuy nhiên, một số nghiên cứu (BARI, CASS) cho thấy ở những bệnh nhân tiểu đường hoặc suy giảm chức năng thất trái, có tổn thương nhiều thân ĐMV thì phẫu thuật làm cầu nối tỏ ra ưu thế hơn so với can thiệp ĐMV.
Điều trị lâu dài lúc ra viện và sau khi ra viện
Sau giai đoạn cấp được điều trị dù tốt, không có nghĩa bệnh nhân khỏi bệnh hoàn toàn. Bệnh nhân sẽ sống chung với bệnh lý ĐMV và nguy cơ tái phát rất cao nếu không có chế độ điều trị, dự phòng thứ phát hợp lý.
Bệnh nhân cần được giáo dục sức khỏe, nhận thức các triệu chứng bệnh, các yếu tố nguy cơ và việc tuân thủ điều trị.
Sau khi ra viện, nên tiếp tục sử dụng các thuốc được sử dụng trong bệnh viện để kiểm soát thiếu máu cơ tim ở những bệnh nhân HCMVC không ST chênh lên không được tái tưới máu mạch vành, những BN được tái tưới máu không hoàn toàn hoặc không thành công, những BN có triệu chứng tái phát sau khi tái tưới máu. Có thể cần phải chỉnh lại liều lượng của các thuốc.
Thay đổi lối sống ngăn ngừa các yếu tố nguy cơ bệnh tim mạch với chế độ ăn uống tập luyện hợp lý, bỏ thuốc lá, hạn chế rượu bia….
Điều chỉnh tốt các yếu tố nguy cơ như điều trị tốt tăng huyết áp, đái tháo đường, rối loạn lipid máu nếu có…
Sử dụng kháng tiểu cầu kép (DAPT) và kháng tiểu cầu đơn tiếp theo, theo chiến lược dựa trên đánh giá nguy cơ chảy máu và đông máu của người bệnh:
Với bệnh nhân có tiền sử chảy máu (tiêu hóa, xuất huyết não…), hoặc trong thời gian dùng DAPT có chảy máu, hoặc kèm theo thiếu máu, người già yếu, gày gò, hoặc đánh giá thang điểm (PRECISE – DAPT tham khảo trang www.precisedaptscore.com) nếu thang điểm này > 25… thì nên rút ngắn thời gian dùng kháng tiểu cầu kép (DAPT) trong 6 tháng thậm chí 3 tháng sau đó chỉ dùng một loại kháng tiểu cầu đơn (aspirin).
Với bệnh nhân nguy cơ chảy máu thấp (không có các yếu tố trên) và nguy cơ tắc mạch cao nhất là bệnh nhân có tổn thương ĐMV phức tạp, được đặt stent thân chung ĐMV trái hoặc đặt nhiều stent hoặc có tiền sử huyết khối trong stent… thì nên dùng DAPT kéo dài, có thể trên 12 tháng và lâu hơn nữa nếu có thể.
Statin cường độ cao, lâu dài (suốt đời), theo dõi chức năng gan và các tác dụng phụ khác.
Điều trị giảm đau thắt ngực: nitrate; chẹn beta; chẹn kênh calci tiếp theo điều trị đã sử dụng trong viện như phần trên và như trong khuyến cáo với bệnh lý ĐMV ổn định.
Dùng chẹn beta giao cảm kéo dài để cải thiện tiên lượng khi bệnh nhân có EF giảm.
Tiếp tục dùng các thuốc ức chế hệ renin angiotensin aldosteron theo chỉ định:
có EF giảm; đái tháo đường…
Tài liệu tham khảo
2014 AHA/ACC Guideline for the Management of Patients With Non-ST-Elevation Acute Coronary Syndromes.
2015 ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation.
2018 ESC/EACTS Guidelines on myocardial revascularization.
Khuyến cáo về chẩn đoán và điều trị Hội chứng mạch vành cấp không ST chênh lên 2016, Hội Tim mạch học Việt Nam.