Đại cương.
Bệnh hay gặp ở người trẻ và ở độ tuổi trưởng thành. Điểm hoại tử thường xảy ra ở một số đầu xương dài và các xương nhỏ nhất định. ít khi xảy ra hoại tử nhiều nơi trên một bệnh nhân. Về lâm sàng, hầu hết bệnh nhân có hạn chế vận động hoặc đau khi vận động. Đối với bệnh hoại tử vô khuẩn (HTVK) chỏm xương đùi, bệnh nhân thường đi tập tễnh, dễ chẩn đoán nhầm với bệnh lý của khớp. Bệnh tiến triển khỏi sau nhiều năm, nhưng để lại di chứng giống như trong bệnh thoái hoá biến dạng khớp.
Nguyên nhân bệnh có thể sau một chấn thương, hoặc do bệnh nghề nghiệp, có thể tự phát không rõ căn nguyên.
Phân loại hoại tử vô khuẩn sụn tiếp hợp đầu xương dài, các mấu xương và các xương nhỏ.
Loại xuất hiện tự phát:
Ở trẻ em và thành niên:
Bệnh HTVK sụn tiếp hợp chỏm xương đùi (bệnh Perthes-Legg-Calvé).
Bệnh HTVK sụn tiếp hợp lồi củ trước xương chày (bệnh Osgood-Schlatter).
Bệnh HTVK xương thuyền cổ chân (bệnh Kohler I).
Bệnh đốt sống phẳng (bệnh Calvé).
Bệnh hoại tử điểm cốt hoá cạnh các thân đốt sống (Scheurmann).
Bệnh cổ xương đùi xoay trong (Coxa vara) tự phát.
Ở người lớn:
Bệnh HTVK xương bán nguyệt (bệnh Kienbock).
Bệnh trượt thân đốt cột sống do hở eo (Spondylolisthesis).
Bệnh viêm xương sụn bong tách (osteochondrite disercant).
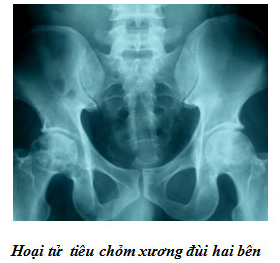
Bệnh HTVK gây tiêu xương ổ khuyết cổ và chỏm xương đùi (bệnh Caisson).
Nguồn gốc nghề nghiệp:
Công nhân làm việc trong môi trường khí nén, lúc đầu gãy xương diễn biến chậm sau dẫn đến HTVK.
Thợ lặn.
Nguyên nhân chấn thương:
HTVK chỏm xương đùi sau gãy cổ xương đùi.
Cơ chế bệnh sinh.
Trực tiếp: do bỏng sâu, ngộ độc, điện giật.
Gián tiếp: viêm mạch tận cùng, nghẽn mạch, huyết khối.
Cơ hội: di truyền, môi trường làm việc.
Một số thể bệnh htvk thường gặp.
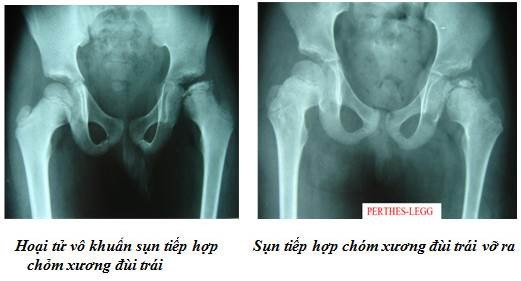
Bệnh htvk sụn tiếp hợp chỏm xương đùi (bệnh perthes-legg-calvé)
Nguyên nhân: có thể sau một chấn thương nhẹ hoặc không rõ nguyên nhân.
Về lâm sàng: thường gặp ở trẻ từ 5 – 14 tuổi, nam nhiều hơn nữ. Hiện tượng di truyền còn nghi vấn. Khởi đầu là hiện tượng đi tập tễnh, đặc biệt sau một gắng sức.
Hình ảnh x quang:
ở giai đoạn đầu: sụn tiếp hợp chỏm xương đùi mờ hơn bên lành, bờ chỏm trở nên kém đều đặn, khe khớp háng không hẹp.
Giai đoạn tiếp theo: sụn tiếp hợp mờ hơn nữa, teo nhỏ, dẹt không còn đường bờ tròn bình thường mà trở nên phẳng. Khe khớp lúc này rộng hơn so với bên lành.
Giai đoạn muộn hơn: sẽ thấy sụn tiếp hợp vỡ ra từng mảnh. Các mảnh có độ đậm cản quang dạng vôi hoá. Cơ chế tạo nên các mảnh vỡ này là do sụn tiếp hợp bị hoại tử thiếu nuôi dưỡng. Cấu tạo của sụn tiếp hợp lúc này chủ yếu là chất vôi. Dưới tác dụng của trọng lực tì nén của cơ thể, sụn tiếp hợp sẽ vỡ ra. Cũng chính do lực đè ép mà cổ xương đùi ở giai đoạn hồi phục dần dần bị biến dạng. Giai đoạn này kéo dài khoảng 12 tháng.
Giai đoạn cuối cùng là giai đoạn hồi phục và để lại di chứng: phần hoại tử của sụn tiếp hợp sẽ bị hấp thu, chỏm xương đùi phì đại bè ra như hình mỏ chim. Cổ xương đùi biến dạng thể xoay trong (coxavara).
Nói chung, khe khớp háng không bao giờ bị hẹp mà trái lại luôn thấy rộng hơn bên lành. Đây là dấu hiệu hết sức quan trọng để chẩn đoán phân biệt bệnh hoại tử vô khuẩn sụn tiếp hợp với các bệnh khác ở khớp háng. ổ cối không bị tổn thương, trừ giai đoạn cuối khi có thoái hoá khớp xảy ra thì ổ cối có thể bị viêm dày.
Chẩn đoán phân biệt:
Về mặt lâm sàng, bệnh HTVK của sụn tiếp hợp chỏm xương đùi có các triệu chứng rất giống với lao khớp háng (như: đau, bất lực vận động khớp háng), cả hai loại bệnh này đều xảy ra ở trẻ từ độ tuổi 3 – 16 tuổi. Chỉ khác ở chỗ: trong bệnh HTVK của sụn tiếp hợp không có hội chứng nhiễm độc lao (như: không có sốt, phản ứng miễn dịch lao âm tính, Vss không cao).
Chẩn đoán phân biệt bệnh Perthes với lao khớp háng.
|
Lao khớp háng |
Bệnh Perthes |
|
Tuổi từ 3 – 10. Hẹp khe khớp. Xuất hiện từ chỏm xương đùi. Tiêu xương ở bờ chỏm, biến dạng không điển hình. ổ chảo có tổn thương kết hợp. Rối loạn cấu trúc xương, dạng thưa rất rõ. Di chứng thường dính khớp biến dạng chỏm xương mạnh.
Hay tái phát. Vss tăng, Mantoux (+). |
Tuổi từ 3 – 16. Khe khớp bình thường hoặc rộng ra. Chỏm dẹt lại, những mảnh xương của sụn tiếp hợp vỡ ra, cản quang đậm. Khi phục hồi, thường biến dạng hình mỏ chim. ổ chảo không bị tổn thương. Cấu trúc xương ít thay đổi. Thưa xương ít ỏi. Điều trị hoặc không điều trị sẽ tạo nên xoay trong với biến dạng chỏm. Khập khễnh chiếm 1/4 trường hợp, thường xuất hiện thoái hoá biến dạng khớp háng. Không tái phát. Vss bình thường. |
Bệnh htvk sụn tiếp hợp lồi củ trước xương chày:
ở người bình thường, sụn tiếp hợp lồi củ trước xương chày bắt đầu cốt hoá và thấy được trên phim chụp ở cuối tuổi thứ nhất. Điểm cốt hoá này sẽ hoà nhập vào xương chày ở tuổi từ 11 – 13. Sau khi liền vào xương, nó vẫn để lại một chỗ hõm phía trước. Sự liền hoàn toàn được thực hiện ở tuổi từ 18 – 19, chậm nhất là 24 tuổi. Khi liền, mỏm dưới của sụn tiếp vẫn còn tách rời thân xương trong một thời gian dài.
Hình ảnh x quang:
Trong bệnh này, sụn tiếp hợp lồi củ trước xương chày bị vỡ ra từng mảnh, mật độ cản quang tăng hơn bên lành. Các mảnh xương hoại tử có xu hướng nằm rải rác về phía gân cơ tứ đầu đùi
Về lâm sàng:
Bệnh nhân thường đau ở mặt trước gối khi vận động. Vì đây là chỗ bám của cơ tứ đầu đùi. Bệnh hay gặp ở trẻ lớn, thường hay có nguyên nhân chấn thương va đập vào phía trước gối.
Bệnh viêm xương sụn bong tách (osteochondrite disercant):
Bệnh viêm xương sụn bong tách thường là hậu quả của một chấn thương vùng khớp. Mảnh xương bong tách nằm dưới lớp sụn viền mặt khớp gối, về sau mảnh xương này sẽ hoại tử vì thiếu nuôi dưỡng. Mảnh xương này là nguyên nhân dẫn đến “chuột khớp” trong giai đoạn đầu chưa nhìn thấy được “chuột khớp” trên phim chụp. Về sau, tổ chức sụn xung quanh dày lên, mảnh xương hoại tử dần dần sẽ đóng vôi hình thành “giường chuột”. Do dinh dưỡng kém, sụn của giường chuột trong một cơ hội nào đó (chấn thương…) sẽ bong ra làm cho mảnh xương hoại tử rơi vào trong ổ khớp và tạo thành “chuột khớp”. Trên phim chụp X quang lúc này sẽ thấy mảnh xương cản quang đậm nằm trong khe khớp. Chẩn đoán bằng cộng hưởng từ trong trường hợp này rất có giá trị
Thường thấy chuột khớp ở khớp gối và khớp háng, độ tuổi từ 10 – 30. ở khớp gối, “chuột” thường thấy ở lồi cầu trong xương đùi.
Bệnh kohler:
Là bệnh hoại tử của xương thuyền bàn chân, thường gặp ở trẻ từ 4 – 9 tuổi. Có thể tự phát hoặc sau một chấn thương. Hình ảnh X quang cho thấy xương thuyền bàn chân teo nhỏ bằng một nửa hoặc 1/4 so với bên lành. Tổ chức xương đậm đặc có thể vỡ ra từng mảnh.
Một số bệnh htvk khác:
Bệnh Sever hoại tử vô khuẩn sụn tiếp hợp xương gót: hình ảnh X quang rất đa dạng vì sụn tiếp hợp của xương gót ở người bình thường cũng có thể bị tách ra từng mảnh và có đậm độ cản quang cao. Cần tham khảo thêm các triệu chứng lâm sàng để xác định chẩn đoán.
Bệnh Dietrich: Hoại tử vô khuẩn sụn tiếp hợp chỏm xương bàn tay IV.
Bệnh HTVK sụn tiếp hợp xương cánh tay (Hass).
Bệnh đốt sống dẹt, phẳng (bệnh Canvé).
Bệnh Scheuermann: Bệnh HTVK sụn tiếp hợp mặt trước của các thân đốt sống gây biến dạng thân đốt kiểu hình chêm, gây gù, bệnh thường xuất hiện ở người trẻ (bệnh gù người trẻ).