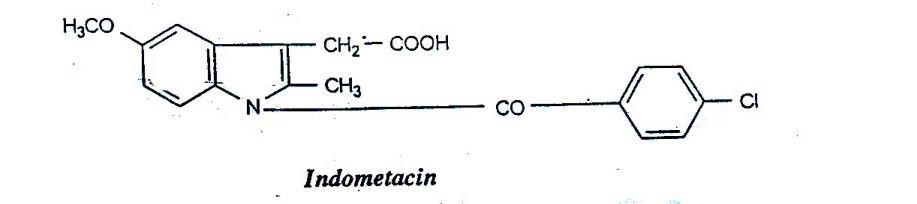Đại cương
Khái niệm chung
Đau và viêm là các phản ứng tích cực của cơ thể, phải tôn trọng phản ứng đau và viêm, chú trọng điều trị căn nguyên gây nên đau và viêm. Khi đau và viêm xảy ra quá mạnh, phải dùng các thuốc hạ sốt – giảm đau – chống viêm ( NSAIDs = nonsteroidal anti-inflammatory drugs ).
Các thuốc NSAIDs bao gồm nhiều nhóm thuốc có cấu trúc hóa học khác nhau nhưng đều có tác dụng dược lý chung là hạ sốt, giảm đau, chống viêm ( trừ dẫn xuất aniline là không có tác dụng chống viêm ), chống thấp khớp, chống đông vón tiểu cầu. Tác dụng chống viêm tương tự các glucocorticoid ( GC ) nhưng cấu trúc hóa học không có nhân steroid ( hay nhân sterane ) nên còn được gọi là thuốc chống viêm phi steroid ( NSAIDs ) để phân biệt với các GC. Trong bài thống nhất dùng từ NSAIDs để chỉ nhóm thuốc này.
Phân loại
Có nhiều loại thuốc và cũng có nhiều cách phân loại khác nhau. Ở đây chỉ để cập đến cách phân loại NSAIDs theo cấu trúc hóa học và tác dụng dược lý và theo t1/2. chia thành 3 nhóm :
Phân loại nsaids theo cấu trúc hóa học và tác dụng dược lý
Thuốc NSAIDs loại ức chế enzyme cyclooxygenase ( COX ) không chọn lọc ( không ưu tiên )( nonselective COX inhibitors ) :
Nhóm dẫn xuất của acid salicylic : aspirin ( tên khác : acetylsalicylic acid; acetylsalicylate ), methyl salicylate…
Nhóm indol : indometacin, acemetacin, sulindac…
Nhóm pyrazolone : phenylbutazone, oxyphenbutazone…
Nhóm dẫn xuất của acid propionic : ibuprofen, naproxen, ketoprofen, fenoprofen, flurbiprofen, oxaprozin…
Nhóm dẫn xuất của acid phenylacetic : diclofenac, aceclofenac…
Nhóm dẫn xuất của acid enolic ( còn gọi là nhóm oxicam ) : piroxicam, meloxicam, tenoxicam, droxicam, lornoxicam ( chlortenoxicam ), isoxicam…
Nhóm dẫn xuất của acid heteroarylacetic : ketorolac, tolmetin…
Ngoài ra còn rất nhiều thuốc là dẫn xuất của các acid khác : acid mefenamic, acid tolfenamic, acid flufenamic, acid meclofenamic…
Thuốc NSAIDs ức chế ưu tiên ( chọn lọc ) COX-2 ( selective COX-2 inhibitors ) :
Đây là nhóm thuốc mới, được coi là có nhiều ưu điểm, song rất nhiều thuốc đã phải rút khỏi thị trường ( như rofecoxib, valdecoxib, parecoxib, etoricoxib… hoặc bị rút giấy phép đăng ký do có nhiều tác dụng không mong muốn như lumiracoxib… ). Chỉ còn ít thuốc đang lưu hành trên thị trường.
Nhóm pyrazolone có nhóm thế diaryl : celecoxib ( biệt dược : celebra, celebrex…).
Nhóm acid indolacetic : etodolac ( biệt dược : lodine, lodine XL, ultradol…).
Nhóm sulfonanilide : nimesulid ( đã bị thu hồi ở nhiều nước do có độc tính cao với gan ).
Thuốc ức chế chọn lọc COX-3 ( selective COX-3 inhibitors ) :
Hiện đang tiếp tục nghiên cứu và paracetamol ( tên khác : acetaminophen ) được coi là thuốc đầu tiên có tác dụng này.
Phân loại theo t1/2 : xem bảng 1.
Các thuốc có t1/2 ngắn ( :
Các thuốc có t1/2 trung bình ( 10 – 30 h ):
Các thuốc có t1/2 dài ( > 30 h ) :
Bảng 1 : Phân loại thuốc NSAIDs theo t1/2
|
Loại thuốc |
Tên thuốc |
t1/2 ( h ) |
Số lần dùng / 24 h |
|
t1/2 ngắn |
Aspirin |
0,25 |
3 – 4 |
|
Diclofenac |
1,1 |
2 – 4 |
|
|
Ketoprofen |
1,8 |
2 – 4 |
|
|
Ibuprofen |
2,1 |
3 – 4 |
|
|
Indometacin |
4,6 |
3 – 4 |
|
|
t1/2 trung bình |
Naproxen |
14 |
2 |
|
Sulindac |
14 |
2 |
|
|
Meloxicam |
20 |
1 |
|
|
Tenidap |
20 – 30 |
1 |
|
|
t1/2 dài |
Piroxicam |
40 – 45 |
1 |
|
Tenoxicam |
60 – 75 |
1 |
|
|
Phenylbutazone |
68 |
1 |
Dược động học chung
Bản chất : mọi NSAIDs đang dùng đều là các acid yếu ( hoặc muối acid ) có pKa = 2 – 5.
Hấp thu tốt qua ống tiêu hóa do ít bị ion hóa ở dạ dày ( pH » 1 ).
Gắn rất mạnh với protein huyết tương ( chủ yếu là albumin ), có thuốc tới 99,7 % ( nhóm oxicam, diclofenac ), do đó dễ đẩy các thuốc khác khỏi nơi dự trữ ( là protein huyết tương ) ra dạng tự do, làm tăng độc tính của thuốc đó ( đẩy các sulfamide hạ đường huyết, thuốc chống đông máu loại kháng vitamin K ( dicumarol ( tên khác : dicoumarol, dicoumarin ), tromexan, warfarin…), phenytoin ( tên khác : diphenylhydantoin )).
Chuyển hóa chủ yếu ở gan ( trừ acid salicyclic chuyển hóa trong máu ).
Thải trừ chủ yếu qua thận ( dưới dạng còn hoạt tính, nhất là khi dùng với liều chống viêm và liều độc ). Các thuốc khác nhau về độ thải trừ, t1/2 thay đổi từ 1 – 2 h ( aspirin, nhóm propionic…) đến vài ngày ( nhóm pyrazolone, oxicam…). Tốc độ thải trừ còn phụ thuộc pH nước tiểu ( pH nước tiểu càng base thì sự thải trừ thuốc càng nhanh ). Nhóm salicylate dùng cho đau nhẹ ( đau răng ) hoặc các viêm cấp. Các NSAIDs có t1/2 dài được dùng cho viêm mạn với liều 1 lần / 24 h.
Tác dụng dược lý và cơ chế tác dụng
Tác dụng hạ sốt
Đặc điểm tác dụng
Với liều điều trị, thuốc chỉ làm hạ sốt trên người bị sốt do bất kỳ nguyên nhân gì mà không có tác dụng trên người bình thường.
Thuốc chỉ làm tăng quá trình thải nhiệt ( giãn mạch ngoại vi, tăng tiết mồ hôi…) mà không có tác dụng đến quá trình sinh nhiệt.
Các NSAIDs không ức chế được sốt do tiêm trực tiếp prostaglandin ( PG ) vào vùng dưới đồi. Đây chỉ là thuốc điều trị triệu chứng mà không có tác dụng điều trị nguyên nhân gây sốt; sau khi thuốc bị thải trừ, sốt sẽ trở lại.
Cơ chế tác dụng
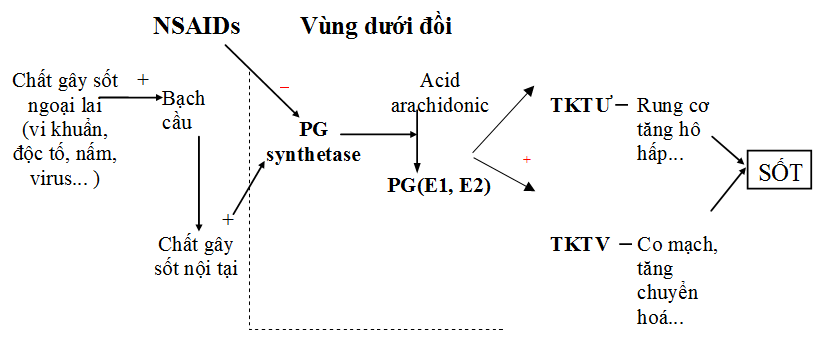
Hình 1 : Cơ chế tác dụng hạ sốt của các NSAIDs
Khi vi khuẩn, virus, độc tố, nấm… ( gọi chung là các chất gây sốt ngoại lai ) xâm nhập vào cơ thể sẽ kích thích các tế bào bạch cầu sản xuất ra các chất gây sốt nội tại ( là các cytokine như interleukin-1 ( IL-1 ) và IL-6, TNF-alpha ( TNF = tumor necrosis factor = yếu tố hoại tử u ), interferon ( IFN )… Các chất này hoạt hóa enzyme prostaglandin synthetase ( chính là enzyme COX ), làm tăng quá trình sinh tổng hợp các PG ( đặc biệt là PGE1, E2 ) từ acid arachidonic của vùng dưới đồi, gây sốt do làm tăng quá trình tạo nhiệt ( rung cơ, tăng hô hấp, tăng chuyển hóa… ) và làm giảm quá trình thải nhiệt ( co mạch ngoại vi… ).
Các NSAIDs ức chế enzyme COX, nên làm giảm quá trình sinh tổng hợp PGE1, PGE2, có tác dụng hạ sốt do làm tăng quá trình thải nhiệt ( làm giãn mạch ngoại vi, tăng tiết mồ hôi… ), lập lại thăng bằng cho trung tâm điều nhiệt ở vùng dưới đồi ( hypothalamus ) ( Hình 1 ).
Tác dụng giảm đau
Đặc điểm tác dụng
Thuốc chỉ có tác dụng với các chứng đau nhẹ và vừa, khu trú ( đau cơ, đau răng, đau dây thần kinh, đau sau mổ…). Các thuốc mới ( loại ức chế chọn lọc COX-2 ) và các dạng bào chế mới ( dạng viên sủi bọt ) có tác dụng giảm đau vừa và mạnh.
Tác dụng tốt với các chứng đau do viêm ( đau trong viêm khớp, viêm cơ, viêm dây thần kinh…).
Không có tác dụng với đau nội tạng, không gây ngủ, không gây khoái cảm và không gây nghiện ( khác các thuốc giảm đau gây nghiện ). Do tác dụng trên TKTƯ rất yếu hoặc không có nên còn được gọi là thuốc giảm đau ngoại vi.
Cơ chế tác dụng
Theo Moncada, Vane ( 1978 ) : do ức chế enzyme COX nên các NSAIDs làm giảm quá trình sinh tổng hợp PGF2alpha, vì vậy các NSAIDs làm giảm tính cảm thụ của các ngọn dây thần kinh cảm giác với các chất gây đau của phản ứng viêm : chất P ( pain ), histamine, các kinin huyết tương ( bradykinin, kallidin, serotonin…).
Đối với một số chứng đau sau mổ, NSAIDs có thể có tác dụng giảm đau mạnh hơn cả morphine vì NSAIDs làm giảm quá trình viêm do mổ gây ra.
Trong đau do chèn ép cơ học hoặc tác dụng trực tiếp của các tác nhân hóa học, kể cả tiêm trực tiếp PG, các NSAIDs có tác dụng giảm đau kém hơn morphine, chứng tỏ cơ chế quan trọng là ức chế tổng hợp PG.
Mặt khác, do các NSAIDs làm giảm viêm, giảm phù do đó cũng làm giảm chèn ép vào các ngọn dây thần kinh cảm giác, nên làm giảm đau.
Có thể còn có những cơ chế khác ( xem phần 1.4.3. ).
Tác dụng chống viêm
Đặc điểm tác dụng
Có tác dụng trên hầu hết các loại viêm không kể nguyên nhân ( tác dụng chống viêm không đặc hiệu ).
Có tác dụng cả trên giai đoạn đầu ( viêm cấp ) và giai đoạn muộn ( viêm mạn ) của quá trình viêm.
Cơ chế tác dụng
Ức chế có hồi phục enzyme COX, làm giảm quá trình sinh tổng hợp các PGE2, PGF1alpha là những chất TGHH quan trọng của phản ứng viêm.
Làm bền vững màng lysosome ( thể tiêu bào, tiêu thể ), ngăn cản việc giải phóng các enzyme phân giải ( aldolase, collagenase, elastase, hydrolase, phosphatase acid…) dưới tác dụng của các đại thực bào ( macrophage ). Tại ổ viêm, trong quá trình thực bào, các đại thực bào đến ăn các tế bào viêm, phá vỡ màng tế bào và màng lysosome, làm giải phóng các enzyme của lysosome, làm nặng thêm quá trình viêm. Do làm bền vững màng lysosome, các NSAIDs làm ngăn cản giải phóng các enzyme phân giải ra khỏi lysosome, nên ức chế quá trình viêm.
Cơ chế khác : đối kháng với chất TGHH của viêm do tranh chấp với cơ chất của enzyme, ức chế phản ứng kháng nguyên – kháng thể, ức chế di chuyển bạch cầu…
Tuy các NSAIDs đều có tác dụng giảm đau, chống viêm nhưng lại khác nhau giữa tỷ lệ liều chống viêm / liều giảm đau. Tỷ lệ ấy ³ 2 với hầu hết các NSAIDs, kể cả aspirin ( nghĩa là liều có tác dụng chống viêm cần phải gấp đôi liều có tác dụng giảm đau ), nhưng lại chỉ » 1 với indometacin, phenylbutazone, piroxicam…
Ngoài cơ chế ức chế sinh tổng hợp PG, còn có thể có nhiều cơ chế giảm đau, chống viêm khác :
Ức chế sản xuất các gốc tự do.
Ức chế lắng đọng và kết dính các bạch cầu đa nhân trung tính.
Ức chế các chức phận màng của đại thực bào như ức chế enzyme NADPH oxidase ( nicotinamide adenine dinucleotide phosphate-oxidase ), phospholipase C, protein G, ức chế sự vận chuyển các anion qua màng…
Tác dụng chống ngưng kết tiểu cầu
Đặc điểm tác dụng
Một số NSAIDs, điển hình là aspirin, có tác dụng CNKTC ở liều thấp ( khoảng 10 mg aspirin / kg / 48 h ).
Một số loại NSAIDs khác như phenylbutazone, oxyphenbutazone, indometacin… cũng có tác dụng trên.
Chú ý : các thuốc mới loại ức chế chọn lọc COX-2 không có tác dụng này vì tác dụng gây ngưng kết tiểu cầu chỉ liên quan đến COX-1.
Cơ chế tác dụng
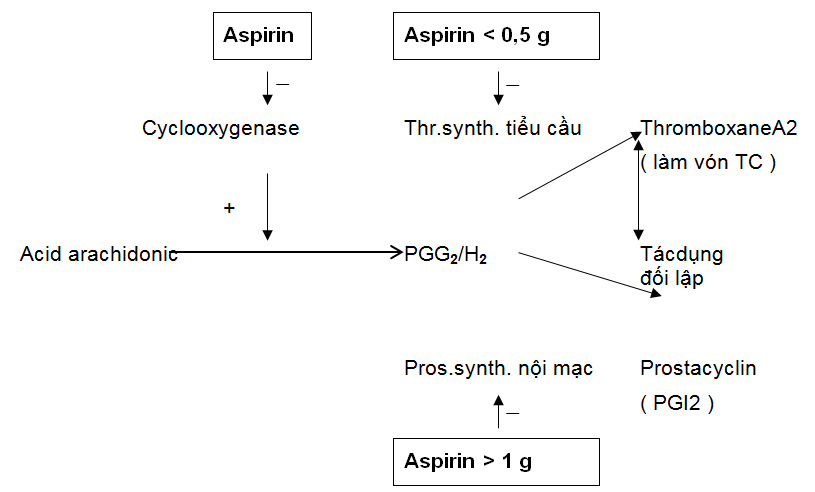
Trong màng tiểu cầu có chứa nhiều thromboxane synthetase là enzyme chuyển endoperoxide của PGG2/ H2 thành thromboxane A2 ( TXA2 ) ( chỉ tồn tại 1 ph ) có tác dụng làm đông vón tiểu cầu. Nhưng nội mạc mạch cũng rất giàu prostacyclin synthetase, là enzyme tổng hợp PGI2 có tác dụng đối lập với TXA2. Vì vậy tiểu cầu chảy trong lòng mạch bình thường không bị đông vón.
Khi nội mạch bị tổn thương, PGI2 giảm; mặt khác, khi tiểu cầu tiếp xúc với thành mạch bị tổn thương, ngoài việc giải phóng ra TXA2 còn phóng ra các “giả túc” làm dính các tiểu cầu với nhau và dính với thành mạch, dẫn tới hiện tượng ngưng kết tiểu cầu. Các NSAIDs ức chế enzyme thromboxane synthetase, làm giảm tổng hợp TXA2 của tiểu cầu nên có tác dụng chống ngưng kết tiểu cầu ( xem hình 2 ).
Tiểu cầu không có khả năng tổng hợp protein nên không tái tạo được COX. Vì thế, một liều nhỏ của aspirin ( 40 – 100 mg / 24 h) đã có thể ức chế không hồi phục COX suốt đời sống của tiểu cầu ( 08 – 11 ngày ).
Hình 2 : Cơ chế tác dụng chống ngưng kết tiểu cầu của NSAIDs
Chỉ định chung
Các chứng đau và sốt thông thường
Các chứng đau trong cảm cúm, phụ khoa, tiết niệu, thần kinh, tai mũi họng, sau phẫu thuật ( đặc biệt sau phẫu thuật đường hô hấp, phẫu thuật thần kinh…do thuốc không ức chế hô hấp và ức chế TKTƯ như morphine. Nên cho thuốc trước khi rạch dao và nên chọn loại NSAIDs có t1/2 trung bình hoặc dài )… Hay dùng aspirin, paracetamol…
Các bệnh thấp cấp và mạn
Thấp khớp cấp, viêm khớp dạng thấp, viêm cột sống dính khớp, viêm khớp cùng chậu…
Dự phòng huyết khối, tắc mạch
Trong các bệnh tăng huyết áp, hẹp van 2 lá, viêm tắc tĩnh mạch, giãn tĩnh mạch… : hay dùng aspirin.
Chỉ định khác
Các thuốc ức chế chọn lọc COX-2 đang được nghiên cứu để dự phòng và điều trị bệnh Alzheimer ( Alzheimer’s disease ), polyp đại tràng, ung thư đại tràng – trực tràng, ung thư tuyến tiền liệt… Tuy nhiên, do phải dùng thuốc kéo dài ( ³ 18 tháng ), dẫn đến nguy cơ các tác dụng không mong muốn sẽ tăng…
Chống chỉ định chung
Viêm, loét dạ dày – tá tràng tiến triển.
Cơ địa chảy máu.
Phụ nữ có thai hoặc đang cho con bú.
Quá mẫn cảm với thuốc…
Ngoài ra từng thuốc còn có những chống chỉ định riêng, phụ thuộc vào bản chất hóa học của thuốc…
Tác dụng không mong muốn chung
Thường liên quan đến việc ức chế tổng hợp các PG và phụ thuộc vào bản chất hóa học của thuốc ( có loại nhiều, có loại ít tác dụng không mong muốn ).
Trên ống tiêu hóa : gây rối loạn tiêu hóa ( buồn nôn, nôn, đau bụng, rối loạn đại tiện… ), viêm – loét dạ dày, hành tá tràng, xuất huyết tiêu hóa, thủng dạ dày… do giảm PGE2. Bình thường niêm mạc dạ dày – ruột sản xuất PG, đặc biệt là PGE2 có tác dụng làm tăng chất nhày và có thể là cả kích thích phân bào để thường xuyên thay thế các tế bào niêm mạc bị phá huỷ. Thuốc NSAIDs ức chế quá trình sinh tổng hợp PG, tạo điều kiện cho HCl của dịch vị gây tổn thương cho niêm mạc sau khi “hàng rào” bảo vệ bị suy yếu.
Trên máu và cơ quan tạo máu : giảm hồng cầu, bạch cầu, tiểu cầu, suy tủy, giảm prothrombin ( yếu tố đông máu II ), làm kéo dài thời gian chảy máu do ức chế ngưng kết tiểu cầu, gây methemoglobin ( MetHb )…
Trên thần kinh : gây nhức đầu, ù tai, lú lẫn, điếc…
Trên tim, gan, thận : với thận, PG có vai trò quan trọng trong tuần hoàn thận. NSAIDs ức chế tổng hợp PG gây viêm gan hoại tử và sau là viêm khe thận mạn, viêm ống thận mạn, giảm chức phận cầu thận, dễ dẫn đến tăng huyết áp. Ngoài ra có một số NSAIDs có thể gây rối loạn nhịp tim, suy tim…
Trên phụ nữ có thai :
3 tháng đầu : dễ gây quái thai.
3 tháng cuối : trong giai đoạn này, NSAIDs dễ gây các rối loạn ở phổi, liên quan đến việc đóng ống động mạch của bào thai trong tử cung. Mặt khác, do làm giảm tổng hợp PGE và PGF, NSAIDs có thể kéo dài thời gian mang thai, làm chậm chuyển dạ vì PGE, PGF làm tăng co góp tử cung; trước khi đẻ vài giờ, sự tổng hợp các PG này tăng rất mạnh.
Đặc ứng : có thể gây mẩn ngứa, phù, mề đay, phù Quincke, hội chứng Lyell, hội chứng Stevens – Johnson… Mọi NSAIDs cũng đều có khả năng gây cơn hen giả ( pseudo-asthma ) và tỷ lệ những người hen không chịu thuốc cao vì có thể là NSAIDs ức chế enzyme COX nên làm tăng các chất chuyển hóa theo con đường lipooxygenase ( tăng sản xuất leukotriene, là một chất gây co thắt cơ trơn khí – phế quản ).
Một số thuốc
Dẫn xuất acid salicylic
Acid salicylic (acidum salicylicum):
Tinh thể hình kim, không màu, nhẹ, óng ánh, không mùi, vị chua và hơi ngọt, khó tan trong nước. Do kích ứng mạnh niêm mạc nên không dùng để uống. Dùng ngoài da, dung dịch 10% để chữa chai chân, hột cơm, nấm da…
Acid acetylsalicylic (aspirin):
Kết tinh hình kim trắng, hơi chua, khó tan trong nước, dễ tan hơn trong rượu và các dung dịch base. Là sản phẩm acetyl hóa của acid salicylic giảm tính kích ứng nên uống được.
Đặc điểm tác dụng:
Tác dụng hạ sốt và giảm đau trong vòng 1 – 4 giờ với liều 500 mg/lần. Không gây hạ thân nhiệt.
Tác dụng chống viêm: chỉ có tác dụng khi dùng liều cao, trên 3g/ngày. Liều thấp chủ yếu là hạ sốt và giảm đau.
Tác dụng thải trừ acid uric: liều thấp (1 -2g/ngày) làm giảm thải trừ acid uric qua nước tiểu do làm giảm bài xuất chất này ở ống lượn xa. Liều cao (2 -5g/ngày) làm đái nhiều urat do ức chế tái hấp thu acid uric ở ống lượn gần.
Tác dụng trên tiểu cầu và đông máu:
Aspirin với liều thấp (40 -325mg/ngày) đã ức chế mạnh cyclooxygenase của tiểu cầu, làm giảm tổng hợp thromboxan A2 (chất làm đông vón tiểu cầu) nên làm giảm đông vón tiểu cầu. Liều cao hơn, ức chế cyclooxygenase của thành mạch, làm giảm tổng hợp PGI2 (prostacyclin) là chất chống kết dính và lắng đọng tiểu cầu, gây tác dụng ngược lại. Nhưng tác dụng trên tiểu cầu mạnh hơn nhiều.
Liều cao aspirin cũng làm giảm tổng hợp prothrombin, có thể là do đối kháng với vitamin K. Vì vậy, aspirin có tác dụng chống đông máu.
Tác dụng trên ống tiêu hóa:
Niêm mạc dạ dày – ruột sản xuất ra PG, đặc biệt là PGE 2, có tác dụng làm tăng tạo chất nhày và có thể là cả kích thích phân bào để thay thế các tế bào bị phá huỷ. Như vậy, vai trò của PGE là để bảo vệ niêm mạc đường tiêu hóa. Aspirin và các thuốc chống viêm phi steroid nói chung, với mức độ khác nhau, ức chế cyclooxygenase, làm giảm PG , tạo điều kiện cho HCl và pepsin của dịch vị gây tổn thương cho niêm mạc sau khi “hàng rào” bảo vệ bị suy yếu. Vì vậy, không được dùng thuốc cho những người có tiền sử loét dạ dày và phải uống thuốc sau bữa ăn.
Dược động học
pH của dạ dày, các dẫn xuất salicylic ít bị ion hóa cho nên dễ khuếch tán qua màng, được hấp thụ tương đối nhanh vào máu rồi bị thuỷ phân thành acid salicylic, khoảng 50 – 80% gắn với protein huyết tương, bị chuyển hóa ở gan, thời gian bán thải khoảng 6 giờ. Thải trừ qua nước tiểu 50% trong 24 giờ dưới dạng tự do, glycuro – hợp, acid salicylic và acid gentisic. Nếu pH của nước tiểu base, thải trừ salicylic tăng.
Độc tính:
Mặc dầu các dẫn xuất salicylic đều ít độc, dễ uống, nhưng dùng lâu có thể gây “hội chứng salicyle” (“salicylisme”): buồn nôn, ù tai, điếc, nhức đầu, lú lẫn.
Đặc ứng: phù, mề đay, mẩn, phù Quincke, hen.
Xuất huyết dạ dày thể ẩn (có hồng cầu trong phân) hoặc thể nặng (loét, nôn ra máu).
Nhiễm độc với liều trên 10g. Do aspirin kích thích trung tâm hô hấp, làm thở nhanh và sâu (nên gây nhiễm alcali hô hấp), sau đó vì áp lực riêng phần của CO 2 giảm, mô giải phóng nhiều acid lactic, đưa đến hậu quả nhiễm acid do chuyển hóa (hay gặp ở trẻ em vì cơ chế điều hòa chưa ổn định).
Liều chết đối với người lớn khoảng 20g.
Liều lượng và chế phẩm:
Uống 1-6g/ngày, chia làm nhiều lần. Dùng để hạ sốt, giảm đau và chống viêm (thấp khớp cấp, thấp khớp mạn, viêm đa khớp, viêm thần kinh…)
Viên nén aspirin 0,5g (biệt dược: Acesal, Aspro, Polopyrin).
Lysin acetyl salicylat (Aspégic): là dạng muối hòa tan, mỗi lọ tương đương với 0,5g aspirin. Tiêm tĩnh mạch hoặc tiêm bắp 1 -4 lọ/ngày.
Aspirin pH8: viên nén chứa 0,5 g aspirin, được bao bằng chất kháng với dịch vị, nhưng tan trong dịch ruột, ở đoạn 2 của tá tráng, từ đó thuốc được hấp thu vào máu và bị thuỷ phân thành acid salicylic. Nồng độ tối đa trong máu đạt được sau 7 giờ, thời gian bán thải dài hơn aspirin bình thường, do đó giảm được số lần uống thuốc trong ngày, rất tiện lợi cho các trường hợp điều trị kéo dài.
Methyl salicylat
Dung dịch không màu, mùi hắc lâu, chỉ dùng xoa bóp giảm đau tại chỗ. Ngấm qua da cho nên khi xoa bóp, thấy metyl salicylat trong nước tiểu.
Dẫn xuất pyrazolon
Hiện chỉ còn dùng một cách hạn chế phenylbutazon. Các dẫn xuất khác như phenazon (antipyrin), aminophenazon (pyramidon), metamizol (analgin), không còn dùng nữa vì có nhiều độc tính với máu (giảm bạch cầu, suy tuỷ), với thận (đái albumin, viêm ống thận cấp, vô niệu).
Chỉ dùng phenylbutazon cho viêm cứng khớp và viêm đa khớp mạn tính tiến triển khi các thuốc CVKS khác không còn tác dụng và phải theo dõi chặt chẽ các tác dụng không mong muốn của thuốc.
Liều lượng và chế phẩm:
Ngày đầu uống 200mg chia làm 2 lần uống trong hoặc sau bữa ăn, tăng dần liều tới 600 mg /ngày. Tuỳ theo tình trạng bệnh và sức chịu đựng của người bệnh, có thể giữ liều đó trong 4 – 5 ngày, sau đó giảm xuống liều duy trì 100 – 200 mg. Nói chung, một đợt thuốc không quá 15 ngày, sau đó nghỉ 4 – 5 ngày mới dùng.
Phenylbutazon viên 50 và 100 mg.
Oxyphenbutazon (Tandery) viên 100 mg.
Chúngta sẽ bỏ thuốc này trong tương lai gần
Dẫn xuất indol:
Indometacin
Đặc điểm tác dụng
Tác dụng giảm viêm mạnh hơn phenylbutazon 20 – 80 lần và mạnh hơn hydrocortioson 2 – 4 lần. Đối kháng rõ với PG. Tác dụng cả trên giai đoạn đầu và giai đoạn muộn (mạn tính) của viêm.
Tác dụng giảm đau liên quan mật thiết với tác dụng chống viêm (liều chống viêm/liều giảm đau = 1).
Có tác dụng hạ sốt, nhưng không dùng để chữa sốt đơn thuần vì có nhiều độc tính và đã có thuốc hạ sốt khác thay thế (paracetamol, aspirin).
Sinh khả dụng gần bằng 100%. Gắn protein huyết tương 99%, thấm được vào dịch ổ khớp (bằng khoảng 20% nồng độ huyết tương).
Độc tính: Xảy ra cho khoảng 20 -50% người dùng thuốc.
Có thể gây chóng mặt, nhức đầu (vì công thức của indomatacin tương tự như serotonin), rối loạn tiêu hóa, loét dạ dày. Vì thế không được dùng cho người có tiền sử dạ dày.
Chỉ định:
Viêm xương khớp, hư khớp, thấp khớp cột sống, viêm nhiều khớp mạn tính tiến triển, đau lưng, viêm dây thần kinh…
Chế phẩm và liều lượng:
Indometacin (Indocid; Indocin): viên nén hoặc viên nang 25mg. Thuốc đạn 50 – 100mg. Mỗi ngày uống 50 – 150 mg chia làm nhiều lần.
Sulindac
Sulindac là tiền chất (prodrug): bản thân nó không có hoạt tính, vào cơ thể được chuyển hóa thành dẫn chất sulfat có hoạt tính sinh học mạnh, ức chế cyclooxygenase 500 lần mạnh hơn sulindac. Về cấu trúc hóa học, sulindac là indometacin đã được thay methoxy bằng fluor và thay Cl bằng gốc methylsulfinyl (CH 3SO-).
Trong thực nghiệm, tác dụng dược lý của sulindac bằng 1/2 indometacin; trong thực tế lâm sàng, tác dụng chống viêm và giảm đau của sulindac tương tự aspirin.
Tỷ lệ và mức độ độc tính kém indometacin.
Chế phẩm: Arthrocin, Artribid, Clinoril viên 150 và 200 mg; mỗi ngày uống 1 -2 viên, liều tối đa 400mg/ngày, là liều tương đương với 4g aspirin hoặc 125 mg indometacin.
Etodolac
Là thuốc có tác dụng ức chế ưu tiên COX – 2, hấp thu nhanh qua tiêu hóa, 99% gắn vào prot ein huyết tương, có chu kỳ gan – ruột. Thời gian bán thải là 7 giờ.
Liều uống 200- 400 mg
Dẫn xuất enolic acid: oxicam (piroxicam, meloxicam và tenoxicam)
Là nhóm thuốc giảm viêm mới, có nhiều ưu điểm:
Tác dụng chống viêm mạnh vì ngoài tác dụng ức chế COX còn ức chế proteoglycanase và collagenase của mô sụn, liều điều trị chỉ bằng 1/6 so với các thuốc thế hệ trước. Tác dụng giảm đau xuất hiện nhanh, nửa giờ sau khi uống.
Thời gian bán thải dài (2 -3 ngày) cho phép dùng liều duy nhất trong 24 giờ. Gắn vào protein huyết tương tới 99%. Vì t/2 quá dài, dễ có nguy cơ tích luỹ thuốc.
ít tan trong mỡ so với các CVKS khác, cho nên dễ thấm vào tổ chức bao khớp bị viêm, ít thấm vào các mô khác và vào thần kinh, giảm được nhiều tai biến.
Các tai biến thường nhẹ và tỷ lệ thấp hơn so với các CVKS khác, ngay cả khi dùng thuốc kéo dài tới 6 tháng.
Thường chỉ định trong các viêm mạn vì tác dụng dài.
Chế phẩm và liều lượng:
Piroxicam (Feldene) 10 -40 mg/ngày. Viên nang 10 mg,20 mg;ống tiêm 20 mg/ ml .Từ 2002 do thấy tai biến trên tiêu hóa cao nên nhiều nước đã bỏ.
Tenoxicam (Tilcotil) 20mg/ngày.Viên nén 20 mg, ống tiêm 20 mg/ ml.
Meloxicam (Mobic). Viên nén 7,5 mg và 15 mg. Liều bình thường 7,5 mg/ ngày, tối đa 15 mg/ ngày; t/2= 20 giờ. Lúc đầu, dựa vào kế tquả thử in vitro, meloxicam được coi như thuốc ức chế chọn lọc COX- 2 (1999), nhưng trên lâm sàng, in vivo, tác dụng ức chế COX – 2 chỉ mạnh hơn COX- 1 có 10 lần nên không còn được xếp vào nhóm thuốc này nữa.
Dẫn xuất acid propionic
Liều thấp có tác dụng giảm đau; liều cao hơn, chống viêm.
So với aspirin, indometacin và pyrazolon có ít tác dụng phụ hơn, nhất là trên tiêu hóa, vì vậy được dùng nhiều trong các viêm khớp mạn .
Chế phẩm và liều lượng:
Ibuprofen:
Tác dụng chống viêm và giảm đau tương tự aspirin, nhưng tác dụng phụ trên tiêu hóa thì thấp hơn nhiều, dễ được dung nạp hơn.
Được hấp thu nhanh qua đường tiêu hóa, nồng độ tối đa đạt được trong huyết tương sau 1 – 2 giờ. Thuốc bị chuyển hóa nhanh và thải trừ qua thận, thời gian bán thải là 1,8- 2 giờ.
Chỉ định chính trong viêm khớp dạng thấp, viêm cương khớp, điều trị các chứng đau nhẹ và vừa (nhức đầu, đau răng, đau do kinh nguyệt).
Tác dụng không mong muốn: ngoài các tác dụng không mong muốn chung của nhóm thuốc CVKS, còn thấy nhìn mờ, giảm thị lực, thay đổi nhận cảm màu sắc. Cần ngừng dùng thuốc và khám chuyên khoa mắt.
Liều lượng và cách dùng:
Viên nén 100, 150, 200, 300 và 400 mg
Viên nang 200 mg
Đạn trực tràng 500 mg
Viêm khớp: thường dùng 1,2 – 1,8g/ ngày, chia làm 4 lần. Có thể tăng liều nhưng không vượt quá 3,2g/ ngày. Sau 1- 2 tuần cần giảm xuống liều thấp nhất có tác dụng (0,6 – 1,2g/ ngày).
Giảm đau: uống 400 mg/ lần, cách 4 – 6 giờ/ lần
Naproxen
Viên 250mg. Uống 250mg x 2 lần/ngày. Thời gian bán thải là 14 giờ. Dễ dung nạp nên thường được dùng như ibuprofen
Nhóm dẫn xuất của acid phenylacetic
Đại diện duy nhất là diclofenac (Voltaren)
Tác dụng ức chế COX mạnh hơn indometain, naproxen và nhiều thuốc khác. Ngoài ra có thể còn làm giảm nồng độ acid arAChidonic tự do trong bạch cầu do ngăn cản giải phóng hoặc thu hồi acid béo.
Hấp thu nhanh và hoàn toàn qua đường tiêu hóa, nhưng chỉ 50% vào được tuần hoàn và bị
chuyển hóa trong quá trình hấp thu. T 1/2 = 1- 2 h, nhưng tích luỹ ở dịch bao khớp nên tác dụng vẫn giữ được lâu.
Chỉ định trong viêm khớp mạn. Còn dùng giảm đau trong viêm cơ, đau sau mổ và đau do kinh nguyệt.
Tác dụng phụ ít, chỉ khoảng 20%, có thể làm tăng aminotransferase gan gấp 3 lần, nhưng hồi phục được.
Chế phẩm và liều lượng: viên 50 – 100 mg uống 100- 150 mg/ ngày.
Nhóm dẫn xuất acid heteroarylacetic
Tolmetin:
Tác dụng chống viêm, giảm đau và hạ sốt tương tự aspirin nhưng dễ dung nạp hơn. Thuốc được giữ lại trong bao hoạt dịch tới 8 giờ sau 1 liều duy nhất.
|
Tác dụng phụ: 25- 40%. |
|
|
Tác dụng chống viêm, giảm đau ở liều 0,8 – 1,6g/ ngày, tương đương với aspirin |
4 – 4,5g/ |
|
ngày hoặc indometacin 100 – 150 mg/ ngày. Liều tối đa là 2g/ ngày chia làm 3 – 4 lần. |
|
Ketorolac:
Là thuốc có tác dụng giảm đau mạnh hơn chống viêm. Khác opioid , tác dụng giảm đau của ketorolac không gây quen thuốc và dấu hiệu cai thuốc, không ức chế trung tâm hô hấp. Có tác dụng chống viêm tại chỗ, dùng nhỏ mắt.
Là một trong số ít thuốc CVKS có thể dùng đường tiêm.
Tác dụng phụ gấp 2 lần placebo, thường là ngủ gà, chóng mặt, nhức đầu, chậm tiêu, nôn, đau chỗ tiêm.
Thường dùng cho giảm đau sau mổ, đau cấp tính.
Liều uống 5- 30 mg/ ngày; tiêm bắp 30 – 60 mg/ ngày;
Tiêm tĩnh mạch 150 30 mg/ ngày, không dùng quá 5 ngày.
Chỉ định để giảm đau ngắn hạn, dưới 5 ngày như đau sau mổ: tiêm bắp 30 – 60 mg; tiêm tĩnh mạch 15- 30 mg và uống 5- 30 mg.
Không dùng cho đau trong sản khoa. Không dùng cho đau nhẹ và đau mạn tính.
Thuốc cvks loại ức chế chọn lọc cox – 2
Các thuốc loại này, có những đặc điểm sau:
Ức chế chọn lọc trên COX -2 nên tác dụng chống viêm mạnh, vì ức chế COX – 1 yếu nên các tác dụng phụ về tiêu hóa, máu, thận, cơn hen… giảm đi rất rõ rệt, chỉ còn từ 0,1 – 1%.
Thời gian bán thải dài, khoảng 20 giờ cho nên chỉ cần uống mỗi ngày 1 lần.
Hấp thu dễ dàng qua đường tiêu hóa, dễ thấm vào các mô và dịch bao khớp nên có nồng độ cao trong mô viêm, chỉ định tốt cho viêm xương khớp và viêm khớp dạng thấp
Vì kết tụ tiểu cầu phụ thuộc duy nhất vào COX – 1, nên các thuốc nhóm này không dùng để dự phòng được nhồi máu cơ tim. Vẫn cần dùng Aspirin.
Qua thực tế sử dụng, vẫn thấy có tác dụng phụ do ức chế COX – 1 cho nên nhiều tác giả đề nghị không dùng từ ức chế “chọn lọc” mà nên thay bằng từ ức chế ” ưu tiên” COX- 2 thì đúng hơn.
Rofecoxib (vioxx)
Ức chế COX- 2 mạnh hơn COX- 1 tới 800 lần. Được dùng từ 1999. Qua nhiều thử nghiệm lâm sàng dùng liên tục trên 18 tháng để điều trị polip đại tràng, ung thư tuyến tiền liệt, bệnh Alzheimer, thấy tai biến tim mạch của Vioxx cao hơn placebo nên tháng 10/ 2004 Hãng sản xuất (Merck) đã tự nguyện xin rút khỏi thị trường.
Celecoxib (celebrex)
Thuốc ức chế COX- 2 mạnh hơn COX- 1 từ 100 đến 400 lần, được dùng từ 1998.
Hấp thu qua tiêu hóa, đạt nồng độ tối đa trong huyết tương sau 2 – 4 giờ. Gắn mạnh với protein huyết tương. Phần lớn bị chuyển hóa ở gan. Thời gian bán thải là 11 giờ.
|
Liều thường dùng 100 mg ´ 2 lần/ ngày. trong thấp khớp có thể tăng liều tới |
200 mg x 2 |
|
lần/ ngày. |
|
Etodolac:
Các thuốc ức chế chọn lọc COX – 2 đã được khẳng định là làm giảm rõ rệt t ai biến chảy máu tiêu hóa, nhưng sau 5 năm sử dụng đã thấy nguy cơ tim mạch tăng vì thuốc đã gây mất thăng bằng giữa PGI2 và TXA2, làm giảm mạnh PGI2, yếu tố bảo vệ nội mạc mạch. Hiện nay (2005) thuốc vẫn được giám sát chặt chẽ khi dùng kéo dài.
Dẫn xuất para aminophenol : acetaminophen, paracetamol
Đặc điểm tác dụng
Paracetamol có cường độ và thời gian tác dụng tương tự như aspirin về giảm đau và hạ sốt. Không có tác dụng chống viêm nên nhiều tác giả không xếp vào nhóm thuốc CVKS. Thực ra, trên mô hình thực nghiệm, paracetamol vẫn tác dụng chống viêm, nhưng phải dùng liều cao hơn liều giảm đau, vì trong ổ viêm có nồng độ cao các peroxid, làm mất tác dụng ức chế COX của paracetamol (Marshall và cộng sự 1987) và mặt khác, paracetamol không ức chế sự hoạt hóa bạch cầu trung tính như các CVKS khác (Abramson và cộng sự, 1989).
Trong thực hành, paracetamol được dùng để hạ sốt, giảm đau. Chỉ định tốt cho những người không dùng được aspirin (loét tiêu hóa, rối loạn đông máu)
Dược động học
Hấp thu nhanh qua tiêu hóa, sinh khả dụng là 80 – 90%, t/2 = 2 giờ, hầu như không gắn vào protein huyết tương. Chuyển hóa phần lớn ở gan và một phần nhỏ ở thận, cho các dẫn xuất glucuro và sulfo-hợp, thải trừ qua thận.
Độc tính
Với liều điều trị thông thường, hầu như không có tác dụng phụ, không gây tổn thương đường tiêu hóa, không gây mất thăng bằng base -acid, không gây rối loạn đông máu.
Tuy nhiên, khi dùng liều cao (> 10g), sau thời gian tiềm tàng 24 giờ, xuất hiện hoại tử tế bào gan có thể tiến triển tới chết sau 5 – 6 ngày. Nguyên nhân là paracetamol bị oxy hóa ở gan cho N – acetyl parabenzoquinon-imin. Bình thường, chất chuyển hóa này bị khử độc ngay bằng liên hợp với glutathion của gan. Nhưng khi dùng liều cao, N -acetyl parabenzoquinon-imin quá thừa sẽ gắn vào protein của tế bào gan và gây ra hoại tử tế bào. Biểu hiện bằng đau hạ sườn phải, gan to, vàng da, hôn mê gan (do tăng amoniac), acid máu. Về sinh hóa, AST, ALT, LDH đều tăng. Bệnh nhân thường chết sau 6-7 ngày. Nếu điều trị sớm bằng N -acetyl-cystein (NAC-, Mucomyst, Mucosol), là chất tiền thân của glutathion, bệnh nhân có thể qua khỏi. Sau 36 giờ, gan đã bị tổn thương, kết quả sẽ kém. Sau ngộ độc dưới 10 giờ, dùng NAC có hiệu quả hơn: uống dung dịch 5% – 140mg/kg, sau đó, cách từng 4 giờ, uống 70 mg/kg x 17 liều. NAC cũng có tác dụng phụ: ban đỏ, mày đay, nôn, tiêu chảy, nhưng không cần ngừng thuốc.
Chế phẩm và liều lượng
Paracetamol (Efferalgan; Dafalgan): viên 0,5g; gói bột 0,08g; viên đạn 80, 150, 300 mg.
Người lớn: 0,5-1,0g x 1-3 lần/ngày. Không được dùng quá 4 g/ngày.
Trẻ em 13-15 tuổi: 0,5g x 1-3 lần/ngày.
Trẻ em 7-13 tuổi: 0,25g x 1-3 lần/ngày.
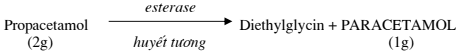
Propacetamol clohydrat (Pro – Dafalgan) (thế hệ 1)
Vì paracetamol khó tan trong nước nên đã tổng hợp tiền chất của paracetamol tan được trong nước, vào cơ thể dưới tác dụng của esterase huyết tương sẽ giải phóng paracetamol:
Trình bày: lọ thuốc bột + dung môi. Pha ngay trước khi dùng, khôn g để quá 30 phút. Tiêm bắp sâu hay tiêm tĩnh mạch chậm trong vòng 2 phút. Có thể truyền tĩnh mạch trong vòng 15 phút (pha trong 100 mL NaCl 0,9% hoặc glucose 5%). Liều dùng 1 -2g/ lần, cách 4- 6 giờ. Không dùng quá 8g/ ngày. Không dùng cho trẻ em dư ới 15 tuổi và người suy thận.
Perfalgan (thế hệ 2)
Là paracetamol được làm tan hoàn toàn trong nước (1g/ 100 mL). Perfalgan 1g có tương đương sinh học với propacetamol 2g và có tác dụng giảm đau tương đương với diclofenac 75 mg tiêm bắp, hoặc morphin 10 mg tiêm bắp.
Rất nhiều chế phẩm khác có chứa paracetamol kết hợp với cafein, ephedrin, codein, phenylpropanolamin (PPA)…
|
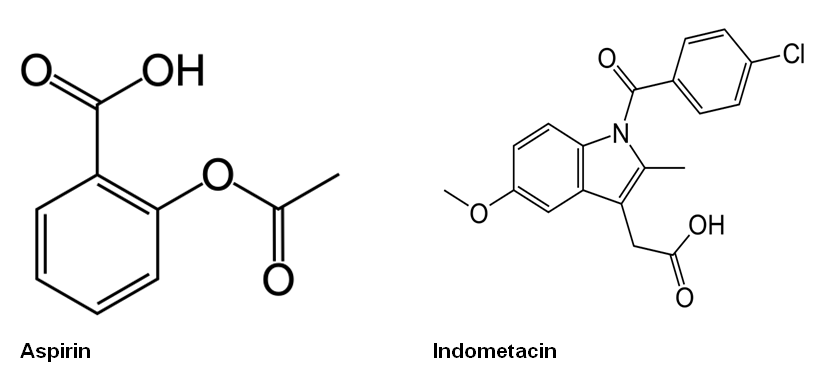
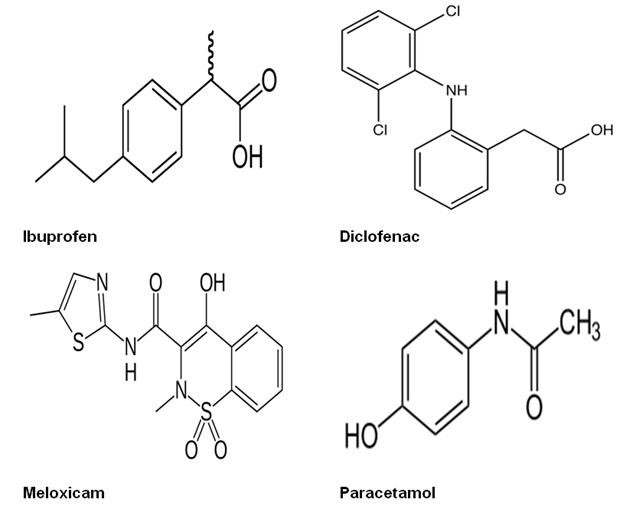
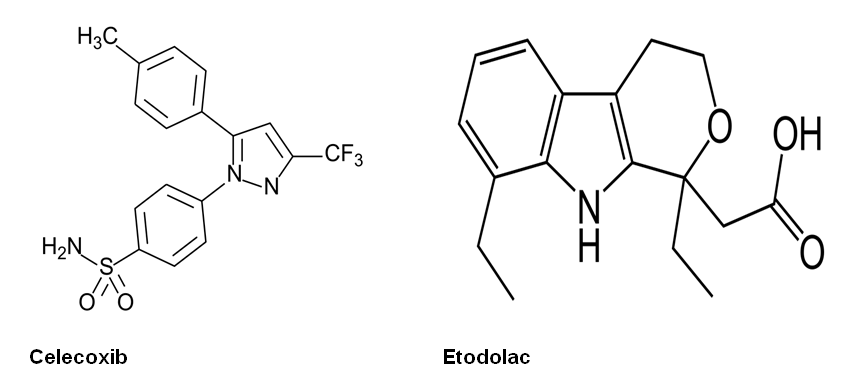
Hình 3 : Công thức cấu tạo của một số NSAIDs |
|
Tài liệu tham khảo
|
Trường Đại học Y Hà Nội ( 2007 ), Dược lý học, NXB Giáo dục, Hà Nội. |
|
Trường Đại học Dược Hà Nội ( 2006 ), Dược lâm sàng và điều trị, NXB Y học, Hà Nội. |
|
Bộ Y tế ( 2007 ), Dược lý học, NXB Y học, Hà Nội. |
|
Đào Văn Phan ( 2004 ), Các thuốc giảm đau – chống viêm, NXB Y học, Hà Nội. |
|
Laurence L. Brunton, John S. Lazo and Keith L. Parker ( 2006 ), Goodman & Gilman’s The pharmacological basis of therapeutics, 11th edition, McGraw-Hill, Medical publishing division, United states of America. |