Thông điệp chính
|
Các bệnh không lây nhiễm (mãn tính) hiện đang là những thử thách chính của y tế công cộng ở hầu hết các nước. Các nguyên nhân của các bệnh mãn tính nhìn chung đã được biết và các can thiệp chi phí – hiệu quả là sẵn có. Cách tiếp cận toàn diện đòi hỏi sự phối hợp cả phòng ngừa và kiểm soát các bệnh này. Phòng bệnh ban đầu là kiểm soát và chiến lược tốt nhất để phòng ngừa những vụ dịch mới. Phòng ngừa cấp hai hướng đến các cá thể nguy cơ cao và phòng ngừa cấp ba là nhằm cách để làm giảm gánh nặng bệnh mãn tính. |
Phạm vi của phòng ngừa
Sự giảm tỷ lệ tử vong trong suốt thế kỉ mười chín ở các quốc gia thu nhập cao cơ bản là do giảm tử vong của các bệnh truyền nhiễm.
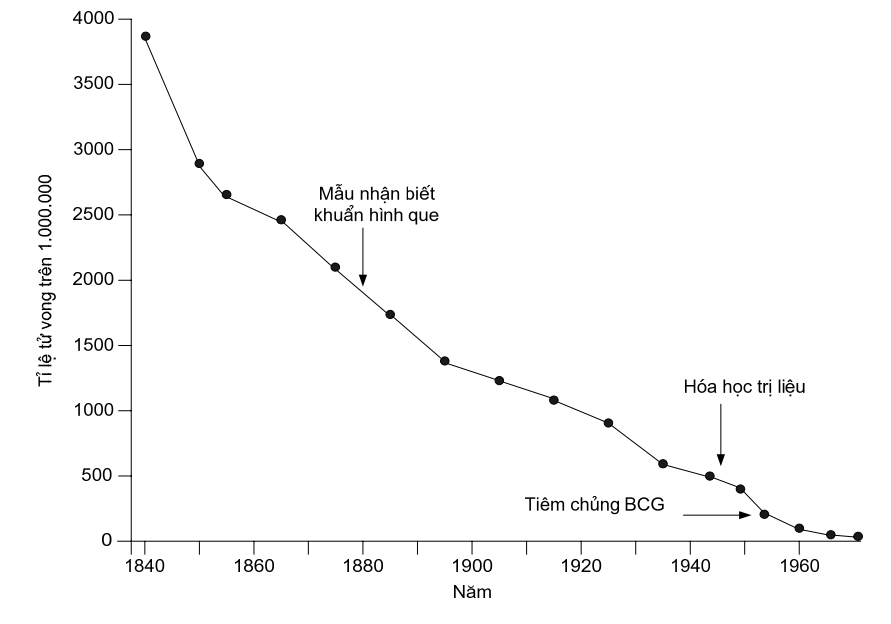
Hình 6.1 trình bày tỷ lệ tử vong do bệnh lao tại Anh và Wales trong giai đoạn 18401968 và chỉ ra những thời điểm giới thiệu các đo lường phòng ngừa và điều trị đặc trưng. Hầu hết sự giảm tỷ lệ tử vong xảy ra trước những can thiệp này và được qui cho những cải thiện về dinh dưỡng, nhà ở, vệ sinh và các đo lường sức khoẻ môi trường khác.
Những khuynh hướng hiện tại của tỷ lệ tử vong
Trong vài thập kỷ qua, Xu hướng giảm tỷ lệ tử vong do bệnh tim mạch đã xảy ra ở các quốc gia thu thập cao. Từ những năm 1970, các tỷ lệ tử vong do bệnh tim và đột quị giảm xuống tới 70% tại Úc, Canada, Nhật, Vương quốc Anh và Hợp chủng quốc Mỹ. Các nước có thu nhập trung bình cũng có những cải thiện về tỷ lệ tử vong do bệnh tim mạch ví dụ như Ba Lan. Những thành tựu này là kết quả của một loạt các đo lường phạm vi rộng ở cả các quần thể và các cá thể. Các biện pháp phòng ngừa tiềm năng cho các bệnh mãn tính là rất đa dạng (Hộp 6.1). Với tỷ lệ tử vong giảm thêm 2% mỗi năm, trong khoảng thời gian 10 năm có khả năng ngăn ngừa tử vong sớm cho 35 triệu người.2
Hình 6.1. Tỷ lệ tử vong chuẩn hoá theo tuổi do bệnh lao ở Anh và Wale, 1840-19681
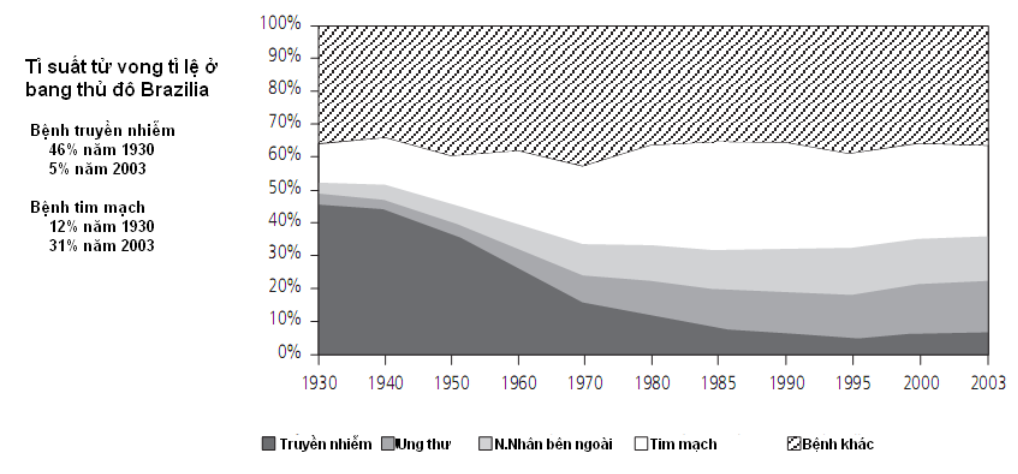
Sự đóng góp tương ứng của các bệnh mãn tính và bệnh truyền nhiễm vào tỷ lệ tử vong chung đã và đang thay đổi từ thế kỉ trước. Ví dụ, ở Brazil các bệnh truyền nhiễm chiếm tới 45% tử vong năm 1930, nhưng chỉ còn chiếm 5% vào năm 2003 (Hình 6.2). Đối lập lại, tỷ lệ tử vong do bệnh tim mạch tăng từ 12% năm 1930 đến 31% năm 2003.
Hình 6.2. Những thay đổi về sự đóng góp của bệnh mãn tính và bệnh truyền nhiễm với tỷ lệ tử vong chung của người dân thủ phủ các bang Brazil, 1930-20038
Tuy nhiên, các tỷ lệ tử vong thay đổi theo thời gian còn chịu ảnh hưởng bởi các yếu tố khác, bên cạnh sự tăng và giảm của các vụ dịch, ví dụ như do sự thay đổi cấu trúc tuổi của quần thể.. Những thay đổi trong các tỷ lệ tử vong ở các quốc gia thu nhập cao đặc biệt có ý nghĩa ở các nhóm tuổi trẻ nhất, nơi mà các bệnh truyền nhiễm là nguyên nhân của hầu hết tử vong. Các chấn thương giao thông hiện nay đang là nguyên nhân hàng đầu của tử vong trẻ em tại nhiều nước thu nhập cao.
Các phòng ngừa tiềm năng
Sự thay đổi mô hình bệnh tật và tử vong cho thấy các nguyên nhân chính của bệnh là có thể phòng ngừa được. Nhưng thậm chí người khoẻ nhất cũng sẽ không chống cự nổi khi đến một tuổi nào đó, và nguy cơ tử vong cả đời của bất cứ quần thể nào là 100%. Tuy nhiên, hầu hết các quần thể bị ảnh hưởng bởi những bệnh cụ thể có thể phòng ngừa được. Các nghiên cứu trên dân nhập cư cho thấy họ thường mắc các loại bệnh của dân bản xứ. Ví dụ, tỷ lệ ung thư dạ dày của những người Nhật sinh ra ở Hawai thấp hơn những người sinh ra ở Nhật bản. Sau hai thế hệ sống ở Mỹ, những người Nhật có tỷ lệ cùng tử vong do ung thư dạ dày như những người dân Mỹ chung. Sự thật là phải mất một thế hệ hoặc hơn để các tỷ lệ giảm, điều này gợi ý tầm quan trọng của một phơi nhiễm ví dụ như chế độ ăn từ sớm trong cuộc sống.
Hộp 6.1. Dịch tễ học bệnh mãn tính: nền tảng của phòng ngừa
|
Bệnh mãn tính là nguyên nhân chính của tử vong ở hầu hết các quốc gia và chiếm đến 36 triệu tử vong mỗi năm (xem Hình 7.1). Chúng chiếm tới 61% tử vong của toàn thế giới và 48% của gánh nặng bệnh tật toàn cầu.3 20% tử vong do các bệnh mãn tính xảy ra ở các quốc gia thu nhập trung bình nơi mà hầu hết dân số thế giới sống ở đó. Các bệnh không truyền nhiễm hàng đầu là: Các bệnh tim mạch (CVD), đặc biệt là bệnh mạch vành và đột quỵ (17,5 triệu tử vong) Ung thư (7,5 triệu tử vong) Bệnh đường hô hấp mãn tính (4 triệu tử vong); và Đái tháo đường (1,1 triệu tử vong) Các ước lượng vùng chỉ ra rằng với hầu hết các nước trên thế giới trừ Châu Phi, các bệnh mãn tính là các nguyên nhân thường xuyên của tử vong hơn các bệnh truyền nhiễm. Các chấn thương là nguyên nhân của gần một phần mười các trường hợp tử vong – chiếm ưu thế trong tất cả các vùng, nguyên nhân chủ yếu là chấn thương giao thông, chấn thương nghề nghiệp và bạo lực. Gánh nặng chấn thương đang gia tăng ở hầy hết các quốc gia thu nhập thấp và trung bình. Các vấn đề sức khoẻ tâm thần là những đóng góp hàng đầu cho gánh nặng bệnh tật của nhiều quốc gia và đóng góp đáng kể vào số mới mắc và mức trầm trọng của nhiều bệnh mãn tính, bao gồm cả các bệnh tim mạch và ung thư. Suy giảm thị lực và mù loà, suy giảm thính lực và điếc, các bệnh ở miệng và các rối loạn về gen là những tình trạng bệnh mãn tính khác mà đóng góp một tỷ lệ đáng kể trong gánh nặng bệnh tật toàn cầu. Nếu không có sự quan tâm lớn hơn cho công tác phòng ngừa, ước tính đến năm 2030 bệnh nhồi máu cơ tim, đột quỵ và đái tháo đường sẽ chiếm tới bốn trong mười tử vong của người lớn (35-64 tuổi) ở các quốc gia thu nhập thấp và trung bình.4 Dự đoán trong 10 năm tới tử vong do bệnh mãn tính sẽ tăng 17%. Điều này có nghĩa trong khoảng 64 triệu người sẽ tử vong vào năm 2015, có 41 triệu người tử vong do một bệnh mãn tính. Tuy nhiên, việc phòng ngừa qui mô lớn là khả thi, do các nguyên nhân của các bệnh mãn tính đã được biết và tương tự nhau ở tất cả các vùng và các nhóm nhỏ quần thể.5-7 Một số lượng nhỏ các yếu tố nguy cơ có thể thay đổi được giải thích cho hầu hết những ca bệnh mới, và các can thiệp dựa trên bằng chứng đã sẵn có, chi phí-hiệu quả và có thể áp dụng rộng rãi.9 |
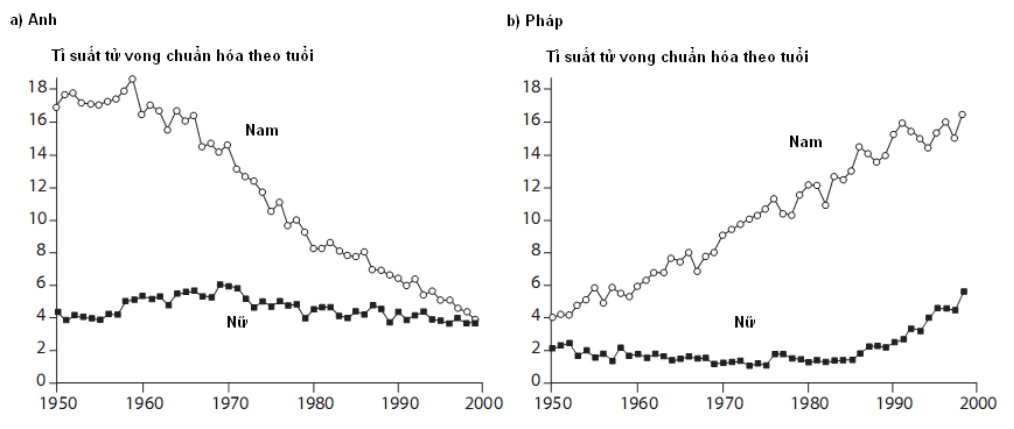
Sự khác biệt về địa lý trong sự xuất hiện bệnh trong một quốc gia và giữa các quốc gia cũng cung cấp những bằng chứng quan trọng cho các biện pháp phòng ngừa tiềm năng (Hình 6.3). Tại vương quốc Anh, tỷ lệ tử vong chuẩn hoá theo tuổi do ung thư phổi của nam giảm từ 18/100.000 vào năm 1950 xuống đến 4/100.000 năm 2000. Đối lập lại, sau cùng khoảng thời gian tại Pháp, tỷ lệ ung thư phổi gia tăng. Tại Pháp, tình trạng hút thuốc lá tăng xảy ra tại một vài thập kỉ muộn hơn ở Anh, và tỷ lệ hút thuốc bắt đầu giảm chỉ từ sau năm 1990. Tương tự như vậy, cá tỷ lệ ung thư phổi toàn cầu của phụ nữ tiếp tục gia tăng, nhưng tại Anh, xu hướng tăng này không áp dụng.10
Hình 6.3. Những thay đổi tỷ lệ tử vong do ung thư phổi lứa tuổi 35-44 ở Anh và Pháp, 1950-19999
Khung nguyên nhân
Dịch tễ học giúp xác định các nguyên nhân có thể thay đổi được của bệnh tật. Trong 50
năm các nghiên cứu dịch tễ về bệnh mạch vành đã xác định được nhiều từ các trường hợp bệnh, từ các yếu tố nguy cơ cá nhân đến các cơ chế tế bào trong thành động mạch. Tuy nhiên, những sự khác biệt lớn giữa các quần thể về các mức độ yếu tố nguy cơ vẫn chưa được hiểu rõ. Suy luận căn nguyên cần tính đến cả nguyên nhân gây bệnh ở cá thể và các vai trò đóng góp của xã hội, kinh tế, môi trường và chính trị – cái gọi là các yếu tố ngược dòng – những yếu tố vượt quá sự kiểm soát của các cá thể.
Các yếu tố xã hội quyết định tình trạng sức khoẻ
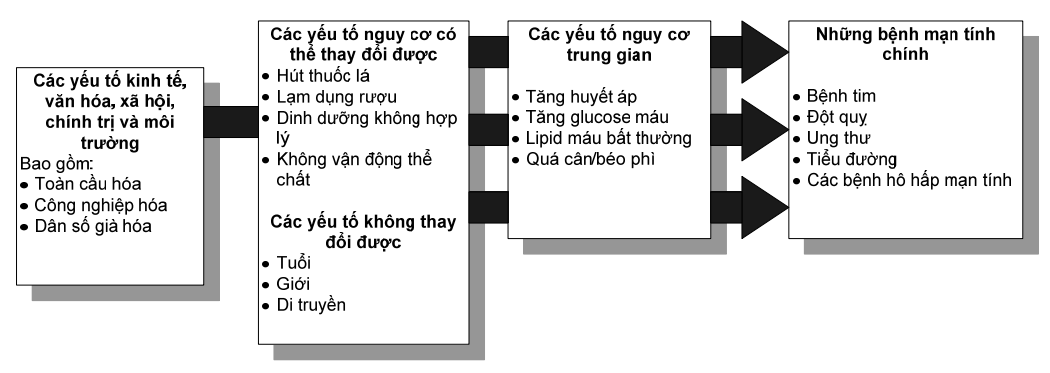
Các yếu tố xã hội quyết định tình trạng sức khoẻ là những điều kiện trong đó con người sống và làm việc.14 Đề cập đến các yếu tố xã hội quyết định tình trạng sức khoẻ là cách công bằng nhất để cải thiện sức khoẻ cho tất cả mọi người. Chăm sóc y tế tốt là vấn đề sống còn, nhưng các yếu tố có thể làm hại đến sức khoẻ người dân – ví dụ như vị trí xã hội, tình trạng nhà ở và các nguy cơ nghề nghiệp – cần phải được đề cập để thực hiện công bằng về sức khoẻ.15,16 Các điều kiện xã hội và môi trường không tốt có thể dẫn đến các hành vi không mong đợi, mà có thể ảnh hưởng đến các mức độ của các yếu tố nguy cơ chính của các bệnh mãn tính quan trọng (Hình 6.4).
Hộp 6.2. Tác động của gánh nặng yếu tố nguy cơ lên nguy cơ cả đời
| Các nhà dịch tễ học điều tra sự có mặt (hoặc vắng mặt) của các yếu tố nguy cơ chính đóng góp như thế nào đến sự giảm tỷ lệ tử vong từ các bệnh tim mạch.11,12 Sự vắng mặt của các yếu tố nguy cơ từ tuổi 50 liên quan đến nguy cơ cả đời rất thấp của bệnh tim mạch. Ví dụ, một phân tích trên đối tượng nghiên cứu của Framingham, những người không mắc bệnh tim mạch ở độ tuổi 50 cho thấy sự có mặt của 2 hoặc nhiều hơn 2 yếu tố nguy cơ chính mang lại nguy cơ cả đời phát triển bệnh tim mạch trên 69% nam và 50% nữ. So sánh với những người có tiểu sử nguy cơ tối ưu, chỉ có nguy cơ cả đời với bệnh tim mạch là 5,5% ở nam giới và 8,2% ở nữ giới.13 |
Hình 6.4. Các yếu tố quyết định sức khoẻ và tác động của chúng lên các bệnh mãn tính
Các điều dưỡng y tế công cộng, các nhà y xã hội học, nhà tâm lý học, nhà kinh tế y tế, các nhà nghiên cứu về lao động, các kỹ sư vệ sinh, các chuyên gia kiểm soát ô nhiễm và vệ sinh lao động tất cả đều liên quan đến các nỗ lực phòng bệnh. Do sự giới hạn của y học điều trị đã trở nên rõ ràng và các chi phí chăm sóc y tế ngày càng gia tăng ở tất cả các quốc gia, vấn đề phòng bệnh đang ngày càng trở nên chiếm ưu thế.
Các cấp độ phòng bệnh
Có bốn cấp độ dự phòng, tương ứng với các giai đoạn phát triển bệnh khác nhau, đó là phòng bệnh cấp 0 (dự phòng căn nguyên), cấp I, cấp II và cấp III.
Biện pháp dự phòng nhằm đến các yếu tố nguy cơ hoặc các điều kiện có vai trò trong việc gây ra bệnh. Trong một số tình huống, khi bằng chứng về vai trò gây bệnh chưa hoàn chỉnh, nhưng nguy cơ của việc không ngăn ngừa một mối đe doạ y tế công cộng được cho rằng là rất cao, các hành động phòng ngừa có thể vẫn được thực hiện và được gọi là “phòng ngừa để dự phòng”. Cách tiếp cận này thường thấy trong lĩnh vực môi trường, nơi mà “các nguyên tắc dự phòng” được sử dụng để tránh các nguy cơ y tế công cộng từ các quá trình hoặc các sản phẩm.17
Có sự trùng lắp và kết hợp trong các cách tiếp cận dự phòng , nhưng tất cả các cấp độ đều quan trọng và bổ sung cho nhau. Dự phòng căn nguyên và cấp I đóng góp hầu hết cho sức khoẻ của cả cộng đồng, trong khi dự phòng cấp II và cấp III thường tập trung vào những người đã có những dấu hiệu của bệnh (Bảng 6.1).
Bảng 6.1. Các cấp độ dự phòng
|
Cấp độ |
Giai đoạn bệnh |
Mục đích |
Hành động |
Đối tượng đích |
|
Cấp 0 (căn nguyên) |
Các điều kiện kinh tế, xã hội và môi trường dẫn đến nguyên nhân |
Thiết lập và duy trì các tình trạng làm giảm thiểu các đe doạ tới sức khoẻ |
Các đo lường hạn chế tính cấp bách của các điều kiện môi trường, kinh tế, xã hội, và hành vi |
Toàn bộ quần thể hoặc các nhóm chọn lọc; thực hiện thông qua chính sách y tế công cộng và tăng cường sức khoẻ. |
|
Cấp I |
Các yếu tố căn nguyên đặc hiệu |
Giảm số mới mắc của bệnh |
Bảo vệ sức khoẻ bằng các nỗ lực cá nhân và cộng đồng, ví dụ tăng cường tình trạng dinh dưỡng, cung cấp tiêm chủng, và loại bỏ các yếu tố nguy cơ môi trường |
Toàn bộ quần thể, các nhóm chọn lọc và các cá thể có nguy cơ cao; thực hiện thông qua chương trình y tế công cộng. |
|
Cấp II |
Giai đoạn sớm của bệnh |
Giảm tỷ lệ hiện mắc của bệnh bằng cách làm giảm thời gian mắc bệnh |
Các đo lường sẵn có cho các cá thể và các cộng đồng để phát hiện sớm, nhằm kiểm soát bệnh và giảm thiểu tàn tật (ví dụ thông qua các chương trình sàng tuyển) |
Các cá thể mới có bệnh; thực hiện thông qua chấn đoán và điều trị sớm |
|
Cấp III |
Giai đoạn muộn của bệnh (điều trị, phục hồi chức năng) |
Giảm số lượng và/hoặc tác động của các biến chứng |
Các đo lường nhằm làm giảm nhẹ tác động lâu dài của bệnh và tàn tật; giảm thiểu sự chịu đựng; tối đa những năm sống tiềm tàng có ích |
Các bệnh nhân, thông qua phục hồi chức năng |
Dự phòng cấp 0 (dự phòng căn nguyên)
Cấp độ dự phòng này được xác định là một kết quả của việc tăng cường kiến thức về dịch tễ học các bệnh tim mạch. Bệnh mạch vành được biết là xảy ra trong một phạm vi lớn chỉ khi các nguyên nhân cơ bản có mặt, ví dụ chế độ ăn nhiều chất béo động vật. Khi nguyên nhân này vắng mặt trong phạm vi lớn- ví dụ như ở Trung Quốc và Nhật- bệnh tim mạch chỉ là một nguyên nhân hiếm của tử vong và bệnh tật, mặc dù với tỷ lệ cao của các yếu tố nguy cơ quan trọng khác như hút thuốc lá và cao huyết áp. Tuy nhiên, hút thuốc gây ung thư phổi đang gia tăng và đột quị do huyết áp cao là phổ biến ở Trung Quốc và Nhật. Ở một số nước thu nhập trung bình, bệnh tim mạch đang trở nên quan trọng ở các nhóm thành thị thu nhập trung bình và cao, những người đã nhiễm phải các hành vi nguy cơ cao. Cùng với sự phát triển của kinh tế xã hội, các yếu tố nguy cơ này có thể được kỳ vọng sẽ trở nên phổ biến hơn. Mục đích của phòng ngừa cấp 0 là (Hộp 6.3) để tránh tính cấp bách và sự thiếp lập của các lối sống xã hội, kinh tế và văn hoá mà được biết là đóng góp vào việc tăng nguy cơ gây bệnh.
Hộp 6.3. Ngăn ngừa ô nhiễm không khí
| Ngăn ngừa cấp 0 cần thiết để chống lại các tác động toàn cầu về ô nhiễm không khí, ví dụ như hiệu ứng nhà kính, mưa axít, thủng tầng ozon và các tác động đến sức khoẻ của khói. Vấn đề các hạt trong khí quyển và sự tập trung của khí SO2 ở nhiều thành phố lớn đã vượt quá lượng tối đa cho phép theo Tổ chức Y tế Thế giới và Chương trình môi trường Liên Hiệp Quốc (UNIEP). Các thành phố ở các quốc gia thu nhập thấp và trung bình sống dựa vào than như một nguồn cung cấp năng lượng thì đặc biệt bị ảnh hưởng. Các chính sách công cộng mục đích phòng ngừa những mối đe doạ này là rất cần thiết với hầu hết các quốc gia để bảo vệ sức khoẻ (xem Chương 9). Phòng ngừa cấp 0 bao gồm lập kế hoạch của thành phố để tách biệt các vùng công nghiệp khỏi các vùng cư dân sinh sống, tạo điều kiện thuận lợi cho giao thông công cộng hoặc “năng động” (đi bộ, đi xe đạp) và khuyến khích bảo tồn năng lượng. |
Hình 6.5. Mối liên hệ ngược giữa giá thực của thuốc lá và tiêu thụ thuốc lá, Nam Phi, 1961-20013
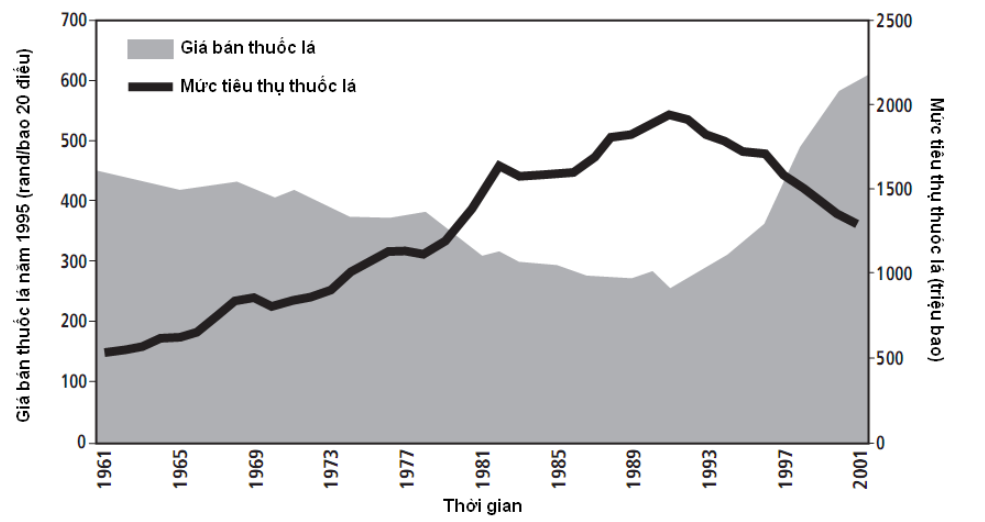
Tầm quan trọng của dự phòng cấp 0 thường được nhận ra khi đã quá muộn. Tất cả các quốc gia cần phải tránh sự lan truyền các lối sống và sự tiêu dùng không lành mạnh cho sức khoẻ. Dự phòng cấp 0 các bệnh mãn tính cần bao gồm các chính sách quốc gia và cách chương trình về dinh dưỡng. Những chương trình như vậy cần liên quan đến ngành nông nghiệp, công nghiệp thực phẩm và ngành xuất nhập khẩu. Các quốc gia cũng cần các chương trình để thúc đẩy hoạt động thể lực thường xuyên. Ví dụ về sử dụng thuốc lá cho thấy sự cam kết cao của chính phủ là một yêu cầu cho chương trình phòng ngừa cấp 0 hiệu quả. Có một bằng chứng tốt là việc tiêu thụ thuốc lá có thể được giảm bởi thuế và tăng giá (Hình 6.5). Bằng chứng dịch tễ học cho thấy các tác động có hại của thuốc lá cuối cùng dẫn đến Công Ước khung về Phòng chống Tác hại Thuốc lá tháng 2 năm 2006, hiệp ước y tế đầu tiên được chấp nhận bởi các quốc gia thành viên của Tổ chức Y tế Thế giới (xem Chương 10).
Dự phòng cấp i
Mục đích của dự phòng cấp I là để giới hạn số mới mắc của bệnh bằng cách kiểm soát các yếu tố nguy cơ đặc trưng của bệnh. Các nỗ lực dự phòng cấp I có thể nhằm đến:
Toàn bộ quần thể với mục đích làm giảm nguy cơ trung bình (chiến lược quần thể hoặc “số đông”); hoặc
Những người có nguy cơ do kết quả của những phơi nhiễm đặc biệt (chiến lược cá thể nguy cơ cao).
Chiến lược quần thể
Cách tiếp cận quần thể nhằm chuyển sự phân bố toàn quần thể sang bên trái của một trục x tưởng tượng, ví dụ làm giảm mức độ cholesterol trung bình của quần thể (hoặc huyết áp). Ưu điểm chính của chiến lược quần thể là không phải xác định nhóm nguy cơ cao nhưng mục đích đơn giản là để làm giảm- với một khối lượng nhỏ- mức độ một yếu tố nhiễu đã biết trong toàn quần thể. Thuận lợi chủ yếu của chúng là mang lại hiệu quả nhỏ cho nhiều cá thể bởi vì các nguy cơ mắc bệnh tuyệt đối của họ là hoàn toàn thấp. Ví dụ, hầu hết những người sử dụng dây an toàn khi lái ô tô trong cả đời không bị liên quan đến vụ đâm xe nào, nhưng lợi ích nhỏ rõ ràng được tạo ra từ những cá thể không bao giờ liên quan đến vụ đâm xe. Hiện tượng này được gọi là nghịch lý dự phòng.18
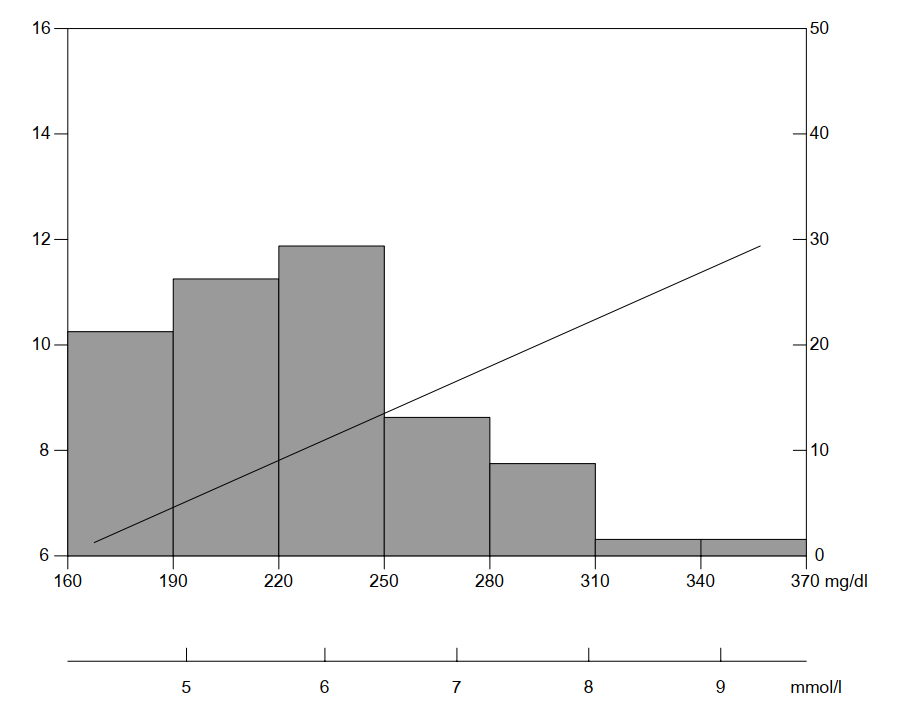
Tỷ lệ mới mắc cao của bệnh tim mạch ở hầu hết các quốc gia công nghiệp hoá là do các mức độ cao của các yếu tố nguy cơ trong toàn quần thể, không phải vấn đề của một thiểu số. Mối liên hệ giữa cholesterol huyết thanh và nguy cơ mắc bệnh mạch vành (Hình 6.6) cho thấy phân bố cholesterol nghiêng một ít về bên phải.
Hình 6.6.
Chỉ có một phần nhỏ quần thể có mức cholesterol huyết thanh trên 8mmol/l, ví dụ nguy cơ rất cao của bệnh mạch vành. Hầu hết các tử vong qui cho bệnh mạch vành xảy ra ở các mức cholesterol trung bình, mức của hầu hết quần thể. Trong trường hợp này, phòng ngừa cấp I phụ thuộc vào những thay đổi có tác dụng làm giảm nguy cơ trung bình trên toàn quần thể, vì vậy làm chuyển sự phân bố toàn thể xuống một mức thấp hơn.
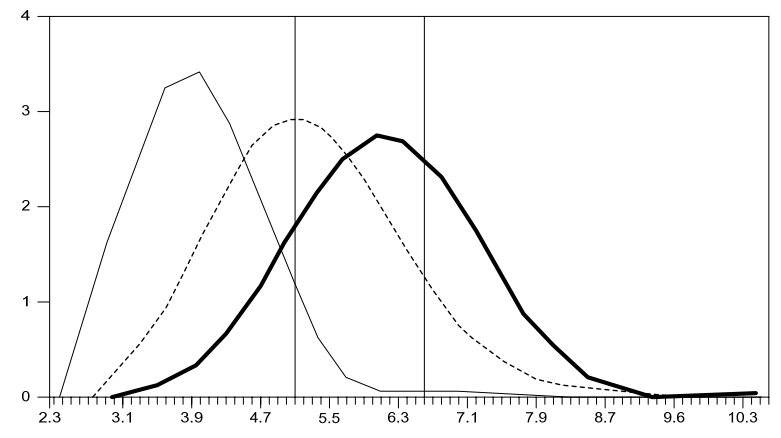
Hình 6.7 so sánh sự phân bố tổng cholesterol trong ba quần thể với các giá trị trung bình khác nhau. Có sự chồng chéo giữa những người nồng độ cholesterol cao trong quần thể A và quần thể C. Những người có nồng độ cholesterol cao trong quần thể A sẽ được xem xét để có mức độ thấp trong quần thể C.
Những số liệu này được lấy từ dự án WHO MONICA (kiểm soát các khuynh hướng và các yếu tố quyết định của bệnh tim mạch), bao gồm các điều tra quần thể được thực hiện ít nhất hai lần trong một thập kỉ trong 38 quần thể xác định về địa lý trong 21 quốc gia.12,20
Số liệu cũng chứng minh nguyên tắc rằng mặc dù việc chọn điểm cắt nào để xác định tỷ lệ hiện mắc có thể tuỳ ý, nhưng việc chuyển giá trị trung bình của quần thể với một khối lượng nhỏ sẽ có một tác động lớn. Chuyển sự phân bố quần thể từ các mức độ cao sang các mức độ thấp là mục đích của phòng ngừa cấp I. Trong Hình 6.7, ta có thể quan sát thấy:
Quần thể A với mức cholesterol trung bình (4,0mmol/l) cũng có một tỷ lệ hiện mắc cholesterol máu cao là thấp (6%), thậm chí nếu điểm cắt để xác định tỷ lệ hiện mắc là > 5,0mmol/l.
Quần thể B với mức cholesterol trung bình 5,4mmol/l có thể phân loại gần hai phần ba quần thể (64%) có cholesterol “cao” nếu điểm cắt > 5,0mmol/l, nhưng chỉ có 15% nếu điểm cắt là 6,2mmol/l.
Vùng ở dưới đường cong trong quần thể C bao gồm hầu hết tất cả mọi người nếu điểm cắt thấp > 5,0mmol/l.
Hình 6.7. Phân bố tổng cholesterol (mmol/l) tại ba quần thể: A (Thấp), B (Trung bình), C(cao).21
Chiến lược cá thể nguy cơ cao
Cách tiếp cận khác là tập trung vào các cá thể trên điểm cắt tự xác định với cố gắng làm giảm các mức độ cholesterol của những cá thể này. Mặc dù chiến lược cá thể nguy cơ cao (với mục đích để bảo vệ những người dễ bị ảnh hưởng) là hiệu quả nhất cho những người có nguy cơ cao nhất mắc một bệnh cụ thể, những người này có thể đóng góp ít vào gánh nặng bệnh tật chung của cả quần thể. Tuy nhiên, nếu những người đã có bệnh được gộp vào nhóm nguy cơ cao này, chiến lược sẽ đóng góp nhiều hơn cho việc làm giảm chung gánh nặng bệnh tật (Hộp 6.4). Nhược điểm chính của chiến lược cá thể nguy cơ cao là thường đòi hỏi chương trình sàng tuyển để xác định nhóm nguy cơ cao, thường là khó thực hiện và tốn kém. Bảng 6.2. liệt kê những ưu và nhược điểm của hai chiến lược này.
Hộp 6.4. Chiến lược nguy cơ cao: bỏ thuốc lá
| Các chương trình bỏ thuốc lá cung cấp một ví dụ điển hình về một chiến lược nguy cơ cao và rất phù hợp do hầu hết những người hút thuốc đều mong muốn từ bỏ thói quen này; vì vậy, những quan tâm của người hút thuốc và các bác sĩ thường được khuyến khích mạnh. Các hiệu quả của can thiệp trực tiếp đến các cá thể nguy cơ cao thường có xu hướng nhiều hơn là các tác động có hại, ví dụ như các tác động ngắn hạn của cai nghiện nicotine. Nếu chiến lược nguy cơ cao thành công, nó cũng mang lại lợi ích cho những người hút thuốc bằng việc làm giảm tình trạng hút thuốc thụ động của họ. Các chương trình như vậy có xu hướng hiệu quả hơn khi được hoàn chỉnh bằng các cách tiếp cận cộng đồng với kiểm soát thuốc lá. |
Trong nhiều trường hợp, sự phối hợp chiến lược quần thể và chiến lược nguy cơ cao là cần thiết. Bảng 6.3 so sánh cả hai phương pháp tiếp cận với dự phòng đái tháo đường và béo phì. Chiến lược nguy cơ cao cũng phổ biến hơn khi tập trung vào những người có nguy cơ toàn thể cao hơn là những người có nguy cơ cao của một yếu tố đơn độc. Ví dụ, các quyết định về điều trị lâm sàng cho các cá thể với huyết áp hoặc cholesterol cao cần tính đến các yếu tố khác như tuổi, giới, hút
Bảng 6.2. Các ưu và nhược điểm của các chiến lược dự phòng cấp I
|
Chiến lược đối với cộng đồng |
Chiến lược đối với cá nhân có nguy cơ cao |
|
Ưu điểm |
|
|
Toàn diện Tiềm năng lớn cho toàn bộ quần thể Thích hợp trên khía cạnh hành vi |
Thích hợp cho cá nhân Khuyến khích chủ thể Khuyến khích các nhà lâm sàng Tỷ số lợi ích-nguy cơ cao |
|
Nhược điểm |
|
|
Lợi ích thấp đối với cá nhân Thiếu khuyến khích chủ thể Thiếu khuyến khích các nhà lâm sàng Tỷ số lợi ích-nguy cơ thấp |
Khó khăn trong việc xác định những cá thể có nguy cơ cao Hiệu quả tạm thời Hiệu quả hạn chế Không thích hợp trên khía cạnh hành vi |
Bảng 6.3. Các cách tiếp cận với dự phòng bệnh đái tháo đường và béo phì
|
Đặc trưng |
Tiếp cận cộng đồng |
Tiếp cận nguy cơ cao |
|
Mô tả |
Các chương trình làm giảm nguy cơ trên toàn quần thể với khối lượng nhỏ (ví dụ, sự giảm nhẹ chỉ số khối cơ thể trên một cộng đồng). |
Các chương trình làm giảm nguy cơ của những người có nguy cơ cao mắc bệnh béo phì (ví dụ, giảm cân nặng đáng kể ở những người chuẩn bị béo phì và béo phì). |
|
Các kĩ thuật |
Thay đổi môi trường (luật pháp, chính sách công, giá cả). Thay đổi lối sống (tiếp thị xã hội, ủng hộ truyền thông đại chúng). |
Các dịch vụ dự phòng lâm sàng (sàng tuyển, tìm trường hợp bệnh và thực hành lâm sàng dựa trên bằng chứng). Thay đổi lối sống (tư vấn hành vi, giáo dục bệnh nhân, phát triển các kĩ năng tự chăm sóc). |
|
Tác động |
Các kiểu mẫu hành vi được cải thiện trên toàn quần thể, nguyên nhân một phần bởi sự tự lựa chọn nhờ các môi trường ủng hộ (khách bộ hành – chỉ những khu vực tăng hoạt động thể lực ? |
Tỷ lệ mới mắc của bệnh giảm ở những người có nguy cơ cao (giảm đột quỵ ở những người được điều trị cao huyết áp, hoặc giảm đái tháo đường ở những người giảm dung nạp glucose do thay đổi lối sống tích cực) |
|
Chi phí |
Chi phí nhỏ cho một người nhân lên với quần thể lớn. |
Chi phí cao cho một người nhân với số lượng người tương đối nhỏ. |
|
Thời gian cho kết quả |
Tác động lên lối sống được thấy trong giai đoạn ngắn (giảm tiêu thụ chất béo sau khi cấu tạo của một sản phẩm thức ăn được cấu trúc lại; tiêu thụ thuốc lá giảm ngay lập tức sau khi các đo lường luật pháp hiệu quả được thực thi). |
Tác động lên lối sống được quan sát thấy trong vòng một đến hai năm sau khi thực hiện chương trình giáo dục tích cực, tư vấn, ủng hộ và theo dõi. Các kết quả đầu ra trung hạn của việc giảm tỷ lệ mới mắc bệnh được quan sát thấy ở bệnh đái tháo đường. |
Dự phòng cấp ii
Dự phòng cấp II nhằm làm giảm bớt các hậu quả trầm trọng của bệnh thông qua chẩn đoán và điều trị sớm. Chiến lược này bao gồm các phương pháp đo lường sẵn có cho các cá thể và các quần thể để phát hiện sớm và can thiệp hiệu quả. Dự phòng cấp hai nhằm vào giai đoạn giữa của khởi phát bệnh và thời điểm chẩn đoán bệnh thông thường, mục tiêu là làm giảm số hiện mắc của bệnh.
Dự phòng cấp hai chỉ có thể áp dụng đối với các bệnh trong lịch sử tự nhiên của bệnh có giai đoạn sớm mà có thể phát hiện và điều trị dễ dàng, vì vậy có thể ngăn chặn bệnh tiến triển đến giai đoạn nghiêm trọng hơn. Hai yêu cầu chính để một chương trình dự phòng cấp hai có ích đó là có phương pháp phát hiện bệnh an toàn và chính xác, tốt nhất là từ giai đoạn tiền lâm sàng, và có các phương pháp can thiệp hiệu quả.
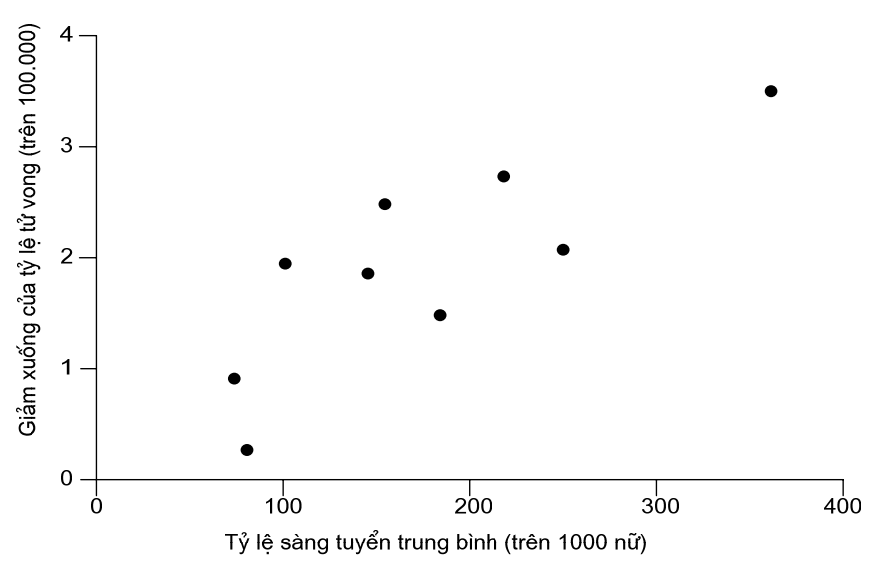
Hình 6.8. Mối quan hệ giữa giảm tỷ suất tử vong do ung thư cổ tử cung giữa những năm 1960-1962 và 1970-1972 và tỷ lệ sàng tuyển trên quần thể ở một số tỉnh thuộc Canada23,24
Ung thư cổ tử cung là một ví dụ về tầm quan trọng của dự phòng cấp hai và nó cũng cũng minh hoạ những khó khăn gặp phải trong đánh giá giá trị của các chương trình dự phòng.
Hình 6.8 cho thấy sự kết hợp giữa tỷ lệ sàng tuyển và giảm tỷ lệ tử vong ung thư cổ tử cung trong các tỉnh được chọn của Canada vào những năm 1970.23,24 Đầu tiên số liệu này cũng bị đặt câu hỏi vì tỷ lệ tử vong ung thư cổ tử cung đã giảm từ trước thời điểm triển khai chương trình sàng tuyển. Các nghiên cứu khác đã ủng hộ giá trị của những chương trình sàng tuyển như vậy, những chương trình này hiện đã được áp dụng rộng rãi ở nhiều nước nhưng không phải tất cả. Một số quốc gia thu nhập thấp và trung bình không có cơ sở hạ tầng để tổ chức các chương trình sàng tuyển, và hầu hết các phụ nữ trong các quốc gia thu nhập thấp không tiếp cận với sàng tuyển định kỳ.25 Với sự phát minh ra vacxin hiệu quả cho virút u nhú ở người, ung thư cổ tử cung có thể trở thành một ví dụ của một bệnh mà phòng bệnh cấp I chiếm ưu thế.
Những ví dụ khác về dự phòng cấp hai được sử dụng phổ biến là kiểm tra thị lực và thính lực của trẻ em đang tuổi đi học, sàng tuyển cao huyết áp ở người trung niên; phát hiện mất thính lực cho công nhân nhà máy, xét nghiệm da và chụp phổi để phát hiện bệnh lao và hiệu quả điều trị.
Dự phòng cấp ba
Dự phòng cấp ba nhằm làm giảm sự tiến triển hoặc biến chứng của bệnh và là khía cạnh quan trọng của điều trị và phục hồi chức năng. Dự phòng cấp ba là tập hợp của các biện pháp nhằm làm giảm sự suy yếu, tàn tật và giảm thiểu những tổn thất do bệnh tật gây nên và tăng cường, khuyến khích sự tự điều chỉnh của bệnh nhân trong các trường hợp nan y. Dự phòng cấp ba thường gặp khó khăn khi tách biệt với điều trị, bởi vì một trong những mục tiêu trọng tâm của việc điều trị các bệnh mãn tính là phòng ngừa bệnh tái phát.
Phục hồi chức năng đối với bệnh nhân bị bại liệt, đột quỵ, chấn thương, mù lòa và nhiều bệnh mãn tính khác là rất cần thiết để họ có khả năng tham gia vào cuộc sống hàng ngày của xã hội. Dự phòng cấp ba giúp cải thiện tốt tình trạng sức khỏe và thu nhập cho người bệnh và gia đình. Một khía cạnh quan trọng của phòng bệnh cấp III đặc biệt với những người trẻ tuổi bị bệnh hoặc chấn thương là phục hồi khả năng làm việc và kiếm sống của họ. Nếu các hệ thống phúc lợi xã hội không hoạt động, thậm chí một giai đoạn tạm thời của bệnh tật có thể gây nên những khó khăn lớn về kinh tế cho cha mẹ và gia đình của người bệnh. Các nghiên cứu dịch tễ học cần đề cập đến tình trạng kinh tế của những người bệnh như là một trong các yếu tố xã hội quyết định tình trạng sức khoẻ.
Sàng tuyển
Sàng tuyển những người có bệnh hoặc yếu tố nguy cơ dự báo bệnh được khuyến khích bởi các lợi ích tiềm năng của dự phòng cấp II thông qua phát hiện và điều trị sớm.
Định nghĩa
Sàng tuyển là quá trình sử dụng các xét nghiệm trên một phạm vi lớn để phát hiện bệnh ở những người có vẻ bề ngoài khoẻ mạnh. Sàng tuyển thường không phải là chẩn đoán mà để xác định sự có mặt hay vắng mặt của một yếu tố nguy cơ, và vì vậy nó yêu cầu sự theo dõi và điều trị cá thể. Do đối tượng của sàng tuyển thường là những người chưa có bệnh, một điều rất quan trọng là các xét nghiệm sàng tuyển không gây tác hại.26 Sàng tuyển cũng có thể được sử dụng để xác định sự phơi nhiễm cao với các yếu tố nguy cơ. Ví dụ, các mẫu máu của trẻ em có thể được sàng tuyển lượng chì ở các vùng sử dụng hàm lượng chì cao để làm sơn.
Hộp 6.5. Sàng tuyển có mục đích
| Khi tiến hành sàng tuyển có mục đích ở những nhóm phơi nhiễm nghề nghiệp, thì các tiêu chuẩn đặt ra không cần phải nghiêm ngặt như đối với sàng tuyển chung cho quần thể. Tác dụng dự phòng có thể hạn chế (như buồn nôn, đau đầu), nhưng sàng tuyển có thể được ưu tiên nếu hậu quả bệnh tật làm giảm khả năng lao động của bệnh nhân. Nhiều hậu quả về sức khoẻ nảy sinh do phơi nhiễm với yếu tố môi trường độc hại đã được xác định và việc phòng ngừa các tác động nhỏ có thể đồng thời ngăn chặn các hậu quả nghiêm trọng hơn. Sàng tuyển có mục đích là một yêu cầu bắt buộc rộng rãi ở nhiều nơi, ví dụ ở trong các hầm mỏ hoặc đối với công nhân tiếp xúc chì hoặc crom và được sử dụng trong theo dõi những trường hợp mới mắc ô nhiễm môi trường, ví dụ như ngộ độc thuỷ ngân (bệnh Minamata) tại Nhật vào những năm 1960 (xem Chương 1 và Chương 9). |
Có các loại Có nhiều phương pháp sàng tuyển, mỗi phương pháp có một mục đích đặc trưng riêng:
Sàng tuyển số đông bao gồm khám sàng lọc cả một quần thể (hoặc một nhóm).
Sàng tuyển đa dạng hay nhiều giai đoạn bao gồm sử dụng nhiều xét nghiệm sàng tuyển khác nhau trong cùng một thời điểm.
Sàng tuyển có mục đích cho các nhóm đối tượng có phơi nhiễm đặc biệt, ví dụ như công nhân ở các xưởng đúc chì; thường được sử dụng trong sức khoẻ môi trường và nghề nghiệp.
Sàng tuyển tìm ca bệnh hay sàng tuyển cơ hội hạn chế đối với những bệnh nhân mà họ đi khám tại cơ sở y tế vì một vấn đề sức khoẻ nào đó.
Các tiêu chí của một chương trình sàng tuyển
Bảng 6.4 liệt kê những tiêu chí chính để thiết lập một chương trình sàng tuyển.27 Những tiêu chí này liên quan đến các đặc tính của tình trạng bất thường hoặc bệnh, sự điều trị và xét nghiệm sàng tuyển. Quan trọng hơn hết, bệnh cần được chứng minh là sẽ trở thành trầm trọng nếu không được chẩn đoán sớm; thiếu hụt chuyển hoá bẩm sinh như là phenylketonuria đáp ứng tiêu chí này, cũng như một số bệnh ung thư khác, như ung thư cổ tử cung.
Bảng 6.4. Các yêu cầu để xây dựng một chương trình sàng tuyển y học
|
Bệnh |
Được xác định rõ |
|
Tỷ lệ hiện mắc |
Đã biết |
|
Lịch sử bệnh |
Thời gian dài giữa các dấu hiệu đầu tiên và bệnh toàn phát; rối loạn trầm trọng về y học mà cần có một biện pháp điều trị hiệu quả |
|
Lựa chọn xét nghiệm |
Đơn giản và an toàn |
|
Giá trị xét nghiệm |
Sự phân bố các giá trị của xét nghiệm trên các cá thể bị ảnh hưởng và không bị ảnh hưởng đã biết |
|
Tài chính |
Chi phí hiệu quả |
|
Các phương tiện |
Sẵn có và dễ cung cấp |
|
Tính chấp nhận |
Các qui trình theo dõi một kết quả dương tính nhìn chung được đồng ý và chấp nhận được với cả những người tiến hành sàng tuyển và những người được sàng tuyển. |
|
Tính công bằng |
Công bằng trong tiếp cận với các dịch vụ sàng tuyển: hiệu quả, chấp nhận được và biện pháp điều trị an toàn sẵn có. |
Thêm vào đó, một số vấn đề khác cần đề cập trước khi thiết lập một chương trình sàng tuyển.
Các chi phí
Các chi phí của một chương trình sàng tuyển cần phải cân bằng giữa số lượng các ca bệnh được phát hiện và các hậu quả của không sàng tuyển. Nhìn chung, tỷ lệ hiện mắc của giai đoạn tiền lâm sàng của bệnh cần phải cao trong cộng đồng được sàng tuyển, nhưng đôi khi cần sàng tuyển thậm chí cho những bệnh tỷ lệ hiện mắc thấp nhưng lại có những hậu quả trầm trọng, ví dụ như bệnh phenylketonuria. Nếu trẻ em được chẩn đoán mắc bệnh này khi sinh, chúng cần được yêu cầu một chế độ ăn đặc biệt để có thể phát triển bình thường. Nếu trẻ không được thực hiện chế độ ăn phù hợp, chúng có thể bị chậm phát triển tâm thần và cần chế độ chăm sóc đặc biệt suốt cả cuộc đời. Mặc dù bệnh rối loạn chuyển hoá này có tỷ lệ mới mắc thấp (2-4 trên 100.000 trẻ sinh ra sống), chương trình sàng tuyển phòng ngừa cấp II có mức chi phíhiệu quả rất cao.
Thời gian dẫn
Bệnh sàng tuyển cần phải có thời gian dẫn dài hợp lý; đó là khoảng thời gian giữa khi bệnh có thể được chẩn đoán lần đầu bởi sàng tuyển và khi được chẩn đoán thông thường trên các bệnh nhân đã biểu hiện các triệu chứng. Mất thính giác do tiếng ồn có một khoảng thời gian dẫn khá dài; ung thư tuỵ thường có thời gian dẫn ngắn. Thời gian dẫn ngắn nghĩa là bệnh phát triển nhanh, và điều trị sớm sau khi sàng tuyển thường không hiệu quả hơn khi bắt đầu điều trị sau khi chẩn đoán thông thường.
Sai số chiều dài
Điều trị sớm cần hiệu quả hơn để làm giảm tỷ lệ tử vong và bệnh tật hơn là bắt đầu điều trị khi bệnh đã chuyển sang giai đoạn toàn phát, ví dụ điều trị ung thư tử cung. Một phương pháp điều trị cần hiệu quả và chấp nhận được với những người không có triệu chứng bệnh. Nếu việc điều trị sớm hơn không có hiệu quả, chẩn đoán sớm hơn chỉ làm tăng thời gian bệnh nhân nhận thức được về bệnh của mình; tác động này được gọi là sai số chiều dài hoặc sai số thời gian.
Thử nghiệm sàng tuyển
Thử nghiệm sàng tuyển cần rẻ tiền, dễ thực hiện, được cộng đồng chấp nhận, đáng tin cậy và có giá trị. Xét nghiệm đáng tin cậy là loại xét nghiệm cho kết quả nhất quán, nó có giá trị nếu phân loại chính xác các nhóm người có bệnh và không có bệnh, được đo lường bằng độ nhạy và độ đặc hiệu.
Độ nhạy là tỷ lệ những người thực sự bị bệnh trong quần thể sàng tuyển được xác định là có bệnh bằng các xét nghiệm sàng tuyển. (Khi có bệnh, mức thường xuyên xét nghiệm sàng tuyển phát hiện được là bao nhiêu?)
Độ đặc hiệu là tỷ lệ những người thực sự không bị bệnh được xác định là không có bệnh bằng các xét nghiệm sàng tuyển. (Khi không có bệnh, mức thường xuyên các xét nghiệm sàng tuyển cho kết quả âm tính là bao nhiêu?)
Bảng 6.5: Tính giá trị của một xét nghiệm sàng tuyển
|
|
|
Tình trạng bệnh tật |
||
|
Có bệnh |
Không có bệnh |
Tổng cộng |
||
|
Xét nghiệm sàng tuyển |
Dương tính |
a |
b |
a + b |
|
Âm tính |
c |
d |
c + d |
|
|
|
Tổng cộng |
a + c |
b + d |
a + b + c + d |
|
a= dương tính thật b = dương tính giả |
||||
|
|
c = âm tính giả d = âm tính thật |
|||
|
Độ nhạy |
= xác suất của xét nghiệm dương tính trong những người đã mắc bệnh. = a/(a + c) |
|||
|
Độ đặc hiệu |
= xác suất của xét nghiệm âm tính trong những người không mắc bệnh= d/(b + d) |
|||
|
Giá trị dự đoán dương tính |
= xác suất một người có bệnh khi xét nghiệm là dương tính = a/(a + b) |
|||
|
Giá trị dự đoán âm tính |
= xác suất một người không có bệnh khi xét nghiệm là âm tính = d/(c + d) |
|||
Các phương pháp để tính toán những đo lường này và các giá trị dự đoán dương tính và dự đoán âm tính được trình bày trong Bảng 6.5.
Xét nghiệm lý tưởng là có một xét nghiệm sàng tuyển với độ nhạy và độ đặc hiệu cao, nhưng chúng ta cần phải cân bằng giữa những đặc tính này, bởi vì hầu hết các xét nghiệm đều không thể có cả hai. Chúng ta quyết định sự cân bằng này bằng một điểm cắt tuỳ ý giữa giới hạn bình thường và không bình thường. Nếu ta mong muốn làm tăng độ nhạy và bao hàm tất cả các trường hợp dương tính thật, thì sẽ tăng số các trường hợp dương tính giả, tức là giảm độ đặc hiệu. Giảm mức độ nghiêm ngặt của tiêu chuẩn đối với xét nghiệm dương tính sẽ làm tăng độ nhạy nhưng giảm độ đặc hiệu. Ngược lại, gia tăng mức độ nghiêm ngặt của tiêu chuẩn dẫn đến việc tăng độ đặc hiệu sẽ làm giảm độ nhạy. Chúng ta cũng cần phải tính đếm đến giá trị dự đoán dương tính và âm tính khi diễn giải các kết quả của các xét nghiệm sàng tuyển.
Quyết định các tiêu chuẩn thích hợp đối với một xét nghiệm sàng tuyển phụ thuộc vào hậu quả của việc xác định âm tính giả và dương tính giả. Để phát hiện những điều kiện sức khoẻ nguy hiểm ở trẻ mới sinh thì độ nhạy cần tăng lên và chấp nhận chi phí tăng lên của số lượng các trường hợp dương tính giả cao (làm giảm tính đặc hiệu). Sau đó cần phải theo dõi để xác định xem các trường hợp nào là dương tính thật và âm tính thật.
Lịch sử tự nhiên
Quan trọng hơn cả, thiết lập tiêu chí phù hợp đòi hỏi kiến thức cần thiết về lịch sử tự nhiên của bệnh quan tâm và các lợi ích và chi phí của điều trị. Cần có các phương tiện đầy đủ cho chẩn đoán, điều trị và theo dõi thông thường các ca bệnh mới chẩn đoán, điều mà có thể làm quá tải các dịch vụ y tế. Cuối cùng, chương trình và chính sách sàng tuyển cần phải được tất cả những người liên quan chấp nhận: các nhà quản lý, các chuyên gia y tế và cộng đồng.
Tác động
Giá trị của một chương trình sàng tuyển cuối cùng được xác định bởi hiệu quả của nó lên tỷ lệ bệnh tật, tử vong và tàn tật. Lý tưởng là phải sẵn có các thông tin về tỷ lệ bệnh tật trên những người được xác định bệnh thông qua sàng tuyển và những người được xác định bệnh bằng chẩn đoán dựa trên các triệu chứng cơ bản. Do có xu hướng tồn tại những khác biệt trên những người tham gia chương trình sàng tuyển và những người không tham gia, bằng chứng tốt nhất của hiệu quả sàng tuyển bắt nguồn từ các kết quả của các thử nghiệm ngẫu nhiên có đối chứng (Hộp 6.6).
Hộp 6.6. Sàng tuyển ung thư vú: một nghiên cứu trường hợp
Một thử nghiệm phân bổ ngẫu nhiên có đối chứng trên 60.000 phụ nữ có bảo hiểm tuổi từ 40-64, những người được theo dõi trong vòng 23 năm cho thấy chụp vú có hiệu quả làm giảm tỷ lệ tử vong do ung thư vú (Bảng 6.6). Mười năm sau khi tham gia vào nghiên cứu, tỷ lệ tử vong do ung thư vú ở nhóm phụ nữ được sàng tuyển thấp hơn 29% so với những người không sàng tuyển; sau 18 năm, tỷ lệ này thấp hơn 23%.
Bảng 6.6. Các tỷ lệ tử vong ung thư vú theo dõi theo thời gian28
|
|
Số lượng phụ nữ ung thư vú |
Số lượng tử vong (từ khi bắt đầu theo dõi) |
||
|
5 năm |
10 năm |
18 năm |
||
|
Nhóm sàng tuyển |
307 |
39 |
95 |
126 |
|
Nhóm chứng |
310 |
63 |
133 |
163 |
|
% khác biệt |
|
38,1 |
28,6 |
22,7 |
Sự giảm tương đối về tỷ lệ tử vong do ung thư vú mức 23-29% có vẻ ít ấn tượng hơn khi xem xét các khái niệm tuyệt đối (sự giảm tỷ lệ tử vong tuyệt đối là 0,05% trong số những phụ nữ được sàng tuyển). Một thử nghiệm ngẫu nhiên có đối chứng khác của Ban y tế Quốc gia Thuỵ Điển cho thấy lợi ích tương đối của một độ lớn tượng tự (31%), nhưng cũng chỉ ra rằng kết quả này đại diện cho một lợi nhuận thực là ngăn ngừa được 4 trường hợp tử vong trên 10.000 phụ nữ sàng tuyển.
Trong những nghiên cứu này, sự cải thiện lề về giảm tỷ lệ tử vong chỉ đối với những phụ nữ quá 50 tuổi. Một lợi nhuận lớn hơn về số năm cuộc sống sẽ đạt được nếu sàng tuyển ung thư vú ngăn chặn tử vong do ung thư vú trên những phụ nữ trẻ hơn, nhưng không may là không phải như vậy.29
Cuối cùng, chiến lược phòng ngừa tốt nhất không nhất thiết bao gồm sàng tuyển.30 Khi một yếu tố nguy cơ quan trọng (ví dụ như hút thuốc lá, cao huyết áp hoặc không hoạt động thể lực) có thể được giảm mà không cần lựa chọn một nhóm nguy cơ cao cho hoạt động phòng ngừa, tốt hơn là tập trung vào các nguồn lực sẵn có và sử dụng chính sách công và các đo lường môi trường để thiết lập những tiếp cập đại chúng cho phòng ngừa.
Tài liệu tham khảo
McKeown T. The role of medicine: dream, mirage or nemesis? London, Nuffield Provincial Hospitals Trust, 1976.
Strong K, Mathers C, Leeder S, Beaglehole R. Preventing chronic diseases: how many lives can we save? Lancet 2005;366:1578-82. Medline doi:10.1016/S0140-6736(05)67341-2
Preventing chronic diseases: a vital investment. Geneva, World Health Organization,2005.
Leeder SR, Raymond S, Greenburg H, Liu H. A Race against time. New York, Columbia University, 2004.
Lopez AD, Mathers CD, Ezzati M, Jamison DT, Murray CJL. Global and regional burden of disease and risk factors, 2001: systematic analysis of population health data. Lancet 2006;367:1747-57. Medline doi:10.1016/S01406736(06)68770-9
Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study). A case control studyLancet 2004;364:937- 52. Medline doi:10.1016/S0140-6736(04)17018-9
The world health report: reducing risks, promoting healthy life. Geneva, World Health Organization, 2002.
Rouquairol MZ, Almeida Filho N, editors. Epidemiologia e Saúde. Rio de Janeiro, Editora Medís, 1999.
Jamison DT, Breman JG, Measham AR, Alleyne G, Claeson M, Evans DB, et al (eds). Disease control priorities in developing countries, 2nd ed. New York, Oxford University Press, 2006.
Peto R, Lopez AD, Boreham J, Thun J. Mortality from smoking in developed countries, 2nd ed. Oxford, Oxford University Press, 2003.
Critchley J, Liu J, Zhao D, Wei W, Capewell S. Explaining the increase in coronary heart disease mortality in Beijing between 1984 and 1999. Circulation
Tunstall-Pedoe H, Vanuzzo D, Hobbs M, Mahonen M, Cepaitis Z, Kuulasmaa K, et al. Estimation of contribution of changes in coronary care to improving survival, event rates, and coronary heart disease mortality across the WHO 2004;110:1236-44.
Medline doi:10.1161/01.CIR.0000140668.91896.AE 10.1016/S01406736(99)11181-4
Lloyd-Jones DM, Leip EP, Larson MG, D’Agostino RB, Beiser A, Wilson PW. Prediction of lifetime risk for cardiovascular disease by risk factor burden at 50 years of age. Circulation 2006;113:791-8. Medline doi:10.1161/CIRCULATIONAHA. 105.548206
Marmot M. Social determinants of health inequalities. Lancet 2005;365:1099104. Medline
Lee JW. Public health is a social issue. Lancet 2005;365:1685-6. Medline doi: 10.1016/S0140-6736(05)66541-5
Bonita R, Irwin A, Beaglehole R. Promoting public health in the twenty-first century: the role of the World Health Organization. In: Kawachi I, Wamala S. eds. Globalization and health. Oxford, Oxford University Press, 2006.
Martuzzi M, Tickner JA. The precautionary principle: protecting public health, the environment and the future of our children. Copenhagen, World Health Organization Regional Office for Europe, 2004.
Rose G. Sick individuals and sick populations. Int J Epidemiol 1985;14:328.Medline
Prevention of coronary heart disease: report of a WHO Expert Committee. WHO Tech Rep Ser 1982;678.
Tolonen H, Dobson A, Kulathinal S, Sangita A, for the WHO MONICA Project. Assessing the quality of risk factor survey data: lessons from the WHO MONICA Project. Eur J Cardiovasc Prev Rehabil 2006;13:104-14. Medline doi:10.1097/00149831-200602000-00017
Tolonen Hình Towards high quality of population health surveys. Standardization and quality control. Helsinki, National Public Health Institute, 2005. (http://www.ktl.fi/portal/4043)
Rose GA. The strategy of preventive medicine. Oxford, Oxford University Press,1992.
Boyes DA, Nichols TM, Millner AM, Worth AJ. Recent results from the British Columbia screening program for cervical cancer. Am J Obstet Gynecol 1977;128:692-3. Medline
Miller AB, Lindsay J, Hill GB. Mortality from cancer of the uterus in Canada and its relationship to screening for cancer of the cervix. Int J Cancer 1976;17:602-12. Medline
Katz IT, Wright AA. Preventing cervical cancer in the developing world. N Engl J Med 2006;354:1110. Medline doi:10.1056/NEJMp068031
Wald NJ. Guidance on medical screening. J Med Screen 2001;8:56. Medline doi:10.1136/jms.8.1.56
Cuckle HS, Wald NJ. Tests using single markers. In: Wald NI, Leck I, eds. Antenatal and neonatal screening. Oxford, Oxford University Press, 2000:20.
Shapiro S. Determining the efficacy of breast cancer screening. Cancer 1989;63:1873-80. Medline doi:10.1002/1097 0142(19890515)63:103.0.CO;2-6
Wright C, Mueller C. Screening mammography and public health policy: the S0140-6736(95)92655-0
Strong K, Wald N, Miller A, Alwan A. Current concepts in screening for non- 10.1258/0969141053279086