Đại cương
Khái niệm
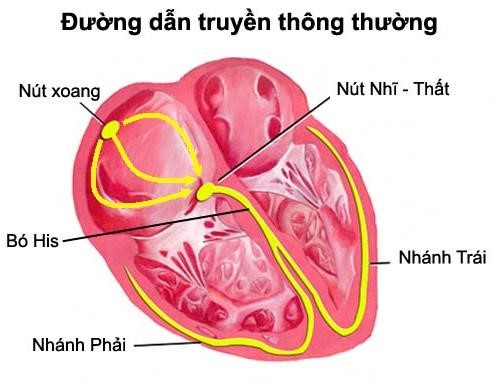
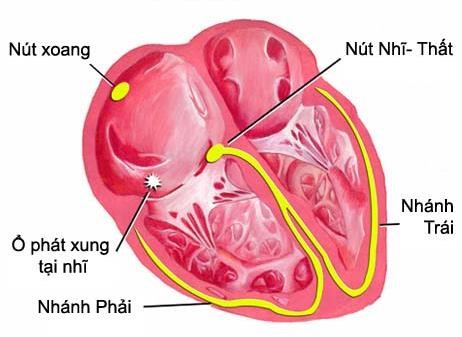
Bình thường, nút xoang phát ra những sóng kích thích đi qua tâm nhĩ đến nút nhĩ thất. Sau đó kích thích được lan truyền một cách nhanh chóng theo hệ thống bó Hiss và mạng Purkinger đến nội tâm mạc để kích thích vách liên thất, sau đó lan đến tâm thất trái và phải.
Hình 7.1. Đường dẫn truyền bình thường: xung động xuất phát từ nút xoang, lan đến nút nhĩ thất, sau đó đến bó His rồi lan đến mạng lưới Purkinger
Ngoại tâm thu (NTT) hay nhịp lạc chỗ (ectopics), là những nhát bóp sớm (premature contraction) của toàn bộ hoặc từng phần quả tim, do những xung động ngoại vi.
NTT là những rối loạn hay gặp nhất, có thể gặp ở những người bình thường không có bệnh tim mạch
Bản thân NTT không có ý nghĩa lâm sàng gì đặc biệt chỉ khi nào xuất hiện nhiều quá, mới có thể giảm lưu lượng tim hoặc gây cơn đau thắt ngực, hạ huyết áp.
Hình ảnh điện tim của NTT còn có thể giúp cho việc chẩn đoán nhồi máu cơ tim dễ dàng hơn, nhất là trong những trường hợp có bloc nhánh trái và một số trường hợp khác.
Biến đổi của ST và T ở nhát sau NTT cũng cho phép đánh giá tình trạng cơ tim thiếu máu cục bộ, nhiễm độc, nhiễm khuẩn…
Nguồn gốc của nhịp lạc chỗ
Nhóm tế bào điều hòa nhịp tim trên toàn hệ thống dẫn truyền có khả năng khử cực tự phát.
Tốc độ khử cực giảm từ trên xuống dưới: nhanh nhất tại nút xoang nhĩ, chậm nhất trong tâm thất.
Các xung tạo nhịp lạc chỗ thường bị ức chế bởi nhiều xung nhanh từ cao xuống. Khi điểm lạc chỗ phát xung trước khi xuất hiện của xung từ nút xoang tiếp theo thì có thể làm thất co sớm.
Phân loại ntt
Dựa theo vị trí ổ ngoại vi mà được phân loại theo nguồn gốc của ổ phát nhịp
NTT Thất: hay gặp nhất
NTT trên Thất: gồm NTT Nhĩ và Bộ nối.
Nút xoang cũng có thể phát ra NTT nhưng rất hiếm và chưa được nhất trí công nhận
Ngoại tâm thu thất – premature ventricular contraction (pvc)
Tần suất
NTT Thất là loại loạn nhịp thường gặp nhất với tần suất tăng theo tuổi.
Thường gặp ở nam hơn ở nữ.
Người khoẻ ít khi có NTT Thất nguy hiểm.
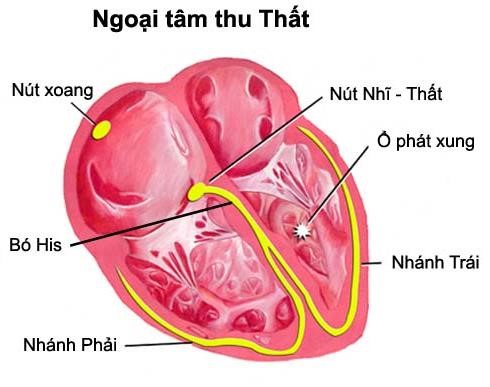
Hình 7.2. Dẫn truyền của Ngoại tâm thu Thất
Ổ phát nhịp nằm tại tâm thất
Nguyên nhân
NTT Thất thường xuất hiện ở bệnh nhân NMCT, đặc biệt NMCT nặng, bệnh nhân có tái tưới máu.
Các bệnh khác hay có NTT Thất gồm: sa van hai lá, bệnh cơ tim, bệnh tim do tăng HA, bệnh phổi khi có giảm chức năng thất trái, bệnh tim bẩm sinh, phẫu thuật tim, rối loạn chuyển hóa, bệnh thận mạn và lọc thận.
Chất kích thích: cà phê, rượu và thuốc lá
Chẩn đoán
Hồi hộp là triệu chứng lâm sàng hay gặp nhất.
Việc chẩn đoán dựa vào bắt mạch, nghe tim và đo ECG.
Nên ghi Holter nhịp để đánh giá mức độ và tiên lượng NTT Thất
Điện tâm đồ
Ổ khởi động NTT Thất ở dưới điểm phân nhánh của bó His, do đó khử cực thất phải quanh co mất nhiều thời gian
Tiêu chuẩn
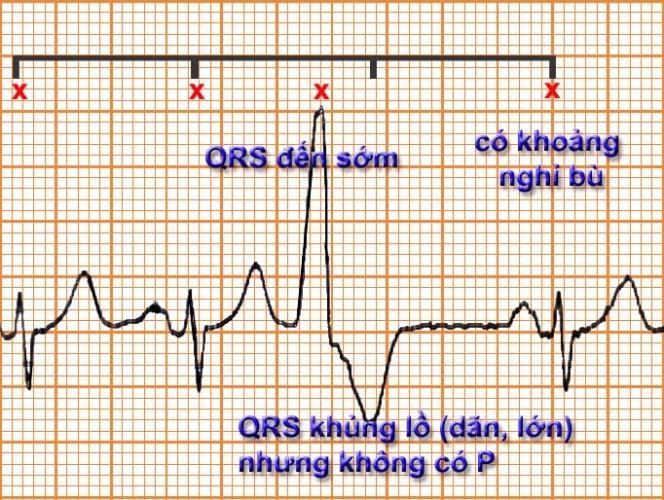
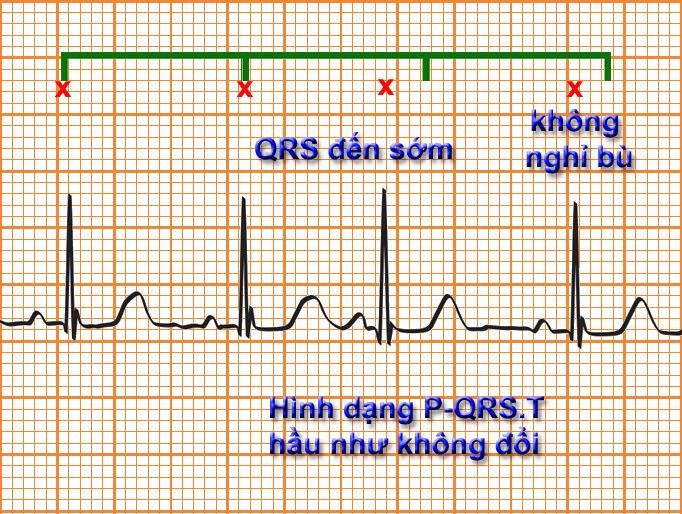
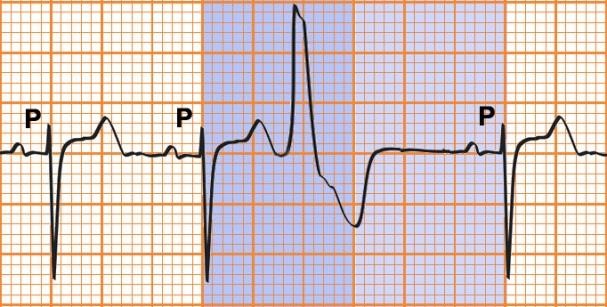
QRS đến sớm giãn rộng ≥ 0,12s, đôi khi ≥ 0,14s
Biên độ thường cao hơn phức bộ QRS bình thường, dạng “khổng lồ”.
Theo sau là sóng T ngược chiều với QRS, nối với QRS bằng một đoạn ST chênh dần lên
Có khoảng thời gian nghỉ bù
Hình 7.3. Điện tâm đồ Ngoại tâm thu thất: phức bộ QRS đến sớm, rộng; Sóng T theo sau phức bộ QRS đến sớm có hướng ngược với hướng của QRS; Thời gian nghỉ bù hoàn toàn
Khi ổ NTT ở những nhánh nhỏ của mạng Purkinje thì thất đồ có hơi khác nhát cơ sở, ổ càng xa thì càng khác nhiều.
Đáng chú ý phần lớn NTT có hình dạng nào thì dù theo dõi nhiều năm vẫn giữ hình dạng ấy
Dựa vào sóng khử cực và tái cực, vào tính chất đến sớm, vào thiếu sóng P ở trước; nhưng rất khó chẩn đoán phân biệt với NTT trên thất có dẫn truyền lệch hướng vì sóng P có thể bị lấp trong sóng T đi trước và QRS cũng giãn rộng
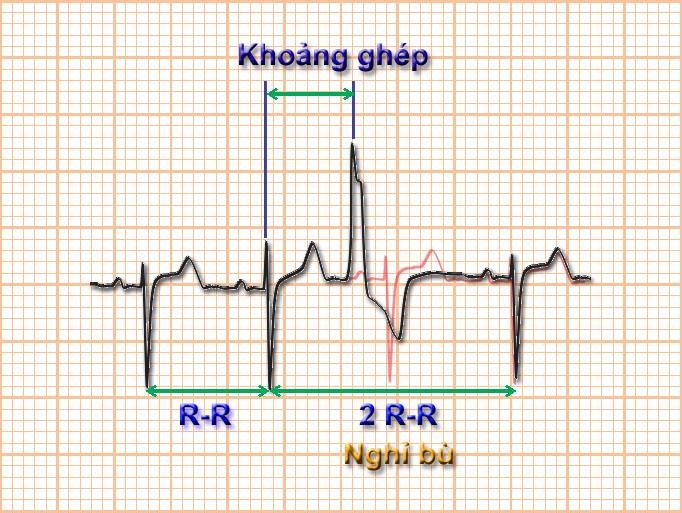
Khoảng ghép (couplage)
Là khoảng đo từ QRS của nhát bóp trước đến đầu QRS của NTT. Thời gian này thường từ 0,45-0,56s và rất hằng định ở trên 90% trường hợp dù nhịp cơ sở có đều hay không.
Khi thời gian ghép quá ngắn NTT có thể rơi vào sóng T (NTT R/T) tức là vào thời kỳ dễ rung, trước kia người ta cho rằng nguy hiểm vì có thể khởi động một rung thất hoặc một xoắn đỉnh
Hình 7.4. Khoảng ghép
Là thời gian từ R đầu tiên của phức bộ QRS bình thường đến R đầu tiên của QRS ngoại tâm thu
Ntt đa ổ và đa dạng
Trong một số trường hợp nhất là khi có tổn thương nhiều cơ tim, xuất hiện nhiều ổ phát động NTT Thất. Chẩn đoán NTT Thất đa ổ phải có 2 tiêu chuẩn:
NTT Thất có nhiều hình dạng khác nhau trên cùng một chuyển đạo
Thời gian ghép của mỗi nhát NTT không bằng nhau (chênh lệch quá 0,04s)
Nếu có tiêu chuẩn thứ nhất (hình dạng khác nhau) mà thiếu tiêu chuẩn thứ 2 thời gian ghép vẫn bằng nhau người ta gọi là NTT đa dạng xuất phát từ một ổ nhưng theo những đường dẫn truyền khác nhau. Loại này hay gặp trong nhiễm độc digitalis. Còn nếu chỉ có tiêu chuẩn thứ 2 thôi nên nghĩ tới song tâm thu
Bảng 7.1. Đặc điểm phức bộ QRS của NTT Thất liên quan đến bệnh tim
|
Đặc điểm QRS của NTTT |
Bệnh nhân không có bệnh tim |
Bệnh nhân với bệnh tim nặng |
|
Biên độ (mm) |
≥ 20 |
≤ 10 |
|
Bề rộng (ms) |
120 – 160 |
≥ 160 |
|
Hình thể |
Trơn láng, không có khấc |
Có khấc và không đều |
Bảng 7.2. Phân độ Ngoại tâm thu thất
Độ Rối loạn nhịp
|
0 |
Không có NTTT |
|
1 |
Có dưới 1 Ngoại tâm thu đơn dạng (unifocal) /phút hay dưới 30 Ngoại tâm thu/giờ |
|
2 |
Có trên 1 Ngoại tâm thu đơn dạng/phút hay trên 30 Ngoại tâm thu/giờ |
|
3 |
NTTT đa dạng (multiform) |
|
4A |
NTTT cặp đôi (2 consecutive) |
|
4B |
NTTT chuỗi (3 consecutive) |
|
5 |
NTTT có dạng R/T (Ngoại tâm thu rơi vào sóng T của phức độ QRST trước đó) |
Ngoại tâm thu nhĩ – premature atrial contraction (pac)
Hình 7.5. Dẫn truyền của Ngoại tâm thu Nhĩ
Ổ phát nhịp nằm tại tâm nhĩ (trước nút nhĩ thất)
Ý nghĩa lâm sàng
NTT Nhĩ là một hiện tượng điện sinh lý bình thường nên không cần tìm nguyên nhân hoặc điều trị.
Nếu NTT Nhĩ xảy ra thường xuyên, bệnh nhân có thể bị hồi hộp và cảm giác tim bị hẫng một nhịp.
Ở những bệnh nhân có sẵn bệnh tim (phì đại nhĩ, thiếu máu cơ tim…) NTT Nhĩ có thể kích hoạt cho sự khởi đầu của loạn nhịp nhanh vòng vào lại. Khi NTT Nhĩ đa ổ xuất hiện nhiều quá (trên 1-2 NTT trong 10 nhát bóp thất) ở bệnh nhân hẹp 2 lá hoặc ở người già có thể báo trước sắp có rung nhĩ
Điện tâm đồ
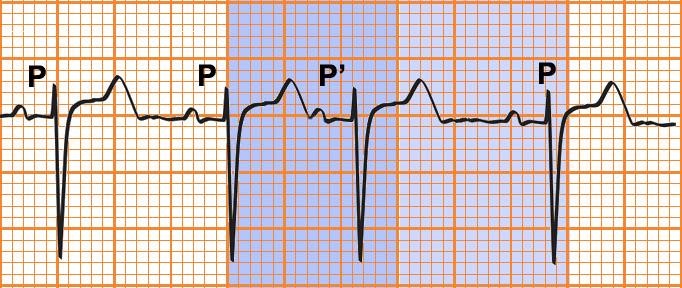
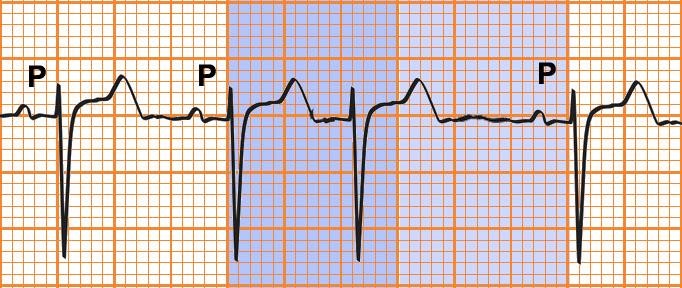
Một sóng P‟ đến sớm, biến dạng ít nhiều, rồi đến một khoảng PQ > 0,12s và một phức bộ QRS bình thường, không giãn rộng
Nghỉ bù ít khi gặp
Hình dạng sóng P‟ của NTT phụ thuộc vào vị trí của ổ phát ra xung động, nó có tên giống P của nhịp cơ sở nhiều hay ít tùy theo ổ NTT nằm ở gần hay xa nút xoang cho nên có thể cao, thấp, rộng chẻ đôi, có khi khử cực hướng lên trên tạo nên P‟ âm ở DII, DIII, aVF
Hình dạng QRS: bình thường thì không đổi, tuy nhiên nếu NTT Nhĩ đến sớm quá, hiện tượng dẫn truyền lạc hướng có thể làm cho QRS rộng ra và biến dạng, kèm theo đảo ngược sóng T như trong NTT Thất
Hình 7.6. Điện tâm đồ Ngoại tâm thu nhĩ: phức bộ QRS-T đến sớm giống phức bộ bình thường và có sóng P đi trước; không có thời gian nghỉ bù
Nếu xung từ nhĩ đến sớm quá, PQ thường bị kéo dài ra, có khi xung không đến thất, chỉ có P‟ mà không kèm theo QRS. Đó là hiện tượng nhĩ bị bloc.
Phân loại
Đơn ổ: Các xung xuất phát từ một ổ lạc chỗ duy nhất, tạo ra các nhịp NTT giống hệt nhau.
Đa ổ: Có ít nhất hai ổ phát xung tại nhĩ tạo ra các NTT với sóng P có nhiều hình thái và thời gian ghép khác nhau làm cho nhịp cơ sở thất loạn xạ như trong rung nhĩ. PR có thể kéo dài
Các kiểu dạng
NTT Nhĩ nhịp đôi: một nhịp bình thường đi cặp với một nhịp NTT.
NTT Nhĩ nhịp ba: cứ hai nhịp bình thường thì có một nhịp NTT.
NTT Nhĩ nhịp bốn: cứ ba nhịp bình thường thì có một nhịp NTT.
NTT Nhĩ bộ đôi: xuất hiện liên tiếp hai nhịp NTT.
NTT Nhĩ bộ ba: xuất hiện liên tiếp ba nhịp NTT.
Nguyên nhân
NTT Nhĩ thường xuyên hoặc có triệu chứng có thể xảy ra do:
Thường thấy trong quá trình gây mê và trong giai đoạn hậu phẫu.
Lo lắng; dùng nhiều cà-phê quá mức.
Hạ kali máu; hạ magne máu.
Ngộ độc Digoxin.
Thiếu máu cơ tim.
Ngoại tâm thu bộ nối – premature junctional contraction (pjc)
Định nghĩa
Một nhịp sớm phát sinh từ một ổ phát xung trong nút nhĩ thất.
Tâm thất vẫn khử cực bình thường.
NTT Bộ nối ít phổ biến hơn NTT Nhĩ và NTT Thất.
Nguyên nhân
Tăng tính tự động của mô vùng bộ nối
Hút thuốc lá, thiếu oxy máu, ngộ độc đào, cà-phê, nhồi máu cơ tim, căng thẳng, rượu, nhiễm trùng, suy tim, mệt mỏi tinh thần hay thể chất, hạ kali máu, hạ magne máu
Đôi khi xảy ra ở một trái tim khỏe mạnh
Điện tâm đồ
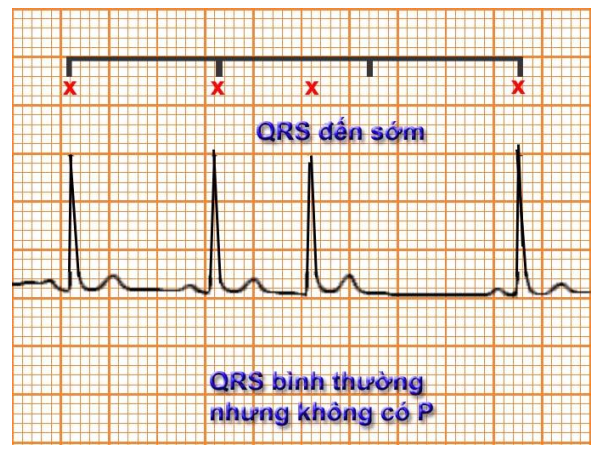
Phức bộ QRS hẹp đến sớm hơn so với nhịp xoang dự kiến, không có sóng P đi trước hoặc có sóng P đảo ngược ở DII, DIII, aVF với khoảng PR
Có khoảng nghỉ bù.
Hình 7.7. Điện tâm đồ Ngoại tâm thu bộ nối: phức bộ QRS-T đến sớm giống phức bộ bình thường, không có sóng P đi trước; có thời gian nghỉ bù
Có thể được dẫn truyền khác thường, thường gặp là bloc nhánh phải.
Phức hợp QRS sớm mà không có sóng P trước đó.
Bảng 7.3. Đặc điểm các loại Ngoại tâm thu
|
Loại NTT |
Hình ảnh |
Sóng P |
Khoảng PR |
QRS |
Nghỉ bù |
|
Nhĩ |
|
Có Hình dạng bình thường |
Bình thường |
Không |
|
|
Bộ nối |
|
Không có hoặc thay đổi |
(nếu có) |
Bình thường |
Có |
|
Thất |
|
Không có |
không |
Dãn rộng > 0,12s |
Có |