Các bệnh dị ứng gây ra do dị nguyên (DN) đường hô hấp như HPQ, VMDƯ là những bệnh rất thường gặp và hay kết hợp với nhau, trong đó, tiếp xúc kéo dài với số lượng lớn DN nơi ở được coi là yếu tố làm nặng bệnh. CácDN hay gặp là bọ nhà có trong bụi nhà, lông vật nuôi trong nhà (chó, mèo…). Hai loại bọ nhà hay gặp ở Việt nam là Dermatophagoides pteronyssinus (D.pt) và Dermatophagoides farinae (D.f.). Các triệu chứng lâm sàng của dị ứng với bọ nhà diễn ra quanh năm, với các đợt cấp nặng chủ yếu về mùa thu, là mùa rất thuận lợi cho bọ nhà phát triển. HPQ thường kết hợp với VMDƯ.
Theo hướng dẫn điều trị HPQ của GINA, các biện pháp điều trị cơ bản là tránh tiếp xúc với các DN tại nơi ở kết hợp với việc dùng thuốc chống viêm và thuốc giãn phế quản. Tuy nhiên, điều trị thuốc chủ yếu chỉ là phương pháp điều trị triệu chứng và có nguy cơ tái phát bệnhkhi ngừng hoặc giảm liều thuốc. Ngoài ra, điều trị corticoid đường thở liều cao còn có thể gây ra các tác dụng phụ tại chỗ hoặc toàn thân.
Điều trị miễn dịch đặc hiệu (MDĐH) được cho một phương pháp có tác dụng điều trị khỏi bệnh. Các nghiên cứu cho thấy, phương pháp này có hiệu quả cao trong điều trị HPQ, VMDƯ và VKM dị ứng. Điều trị MDĐH đường tiêm dưới da đã được sử dụng từ hơn một trăm năm với phương thức đưa dị nguyên vào cơ thể từ liều nhỏvà tăng dần để tạo dung nạp của hệ miễn dịch với dị nguyên (DN) gây bệnh. Mục đích điều trị MDĐHbao gồm giảm triệu chứng phát sinh do sự kích thích của DN và dự phòng bệnh dài hạn. Đây là phương pháp điều trị duy nhất có thể can thiệp trực tiếp vào cơ chế gây bệnh dị ứng.
Cơ chế của điều trị mdđh
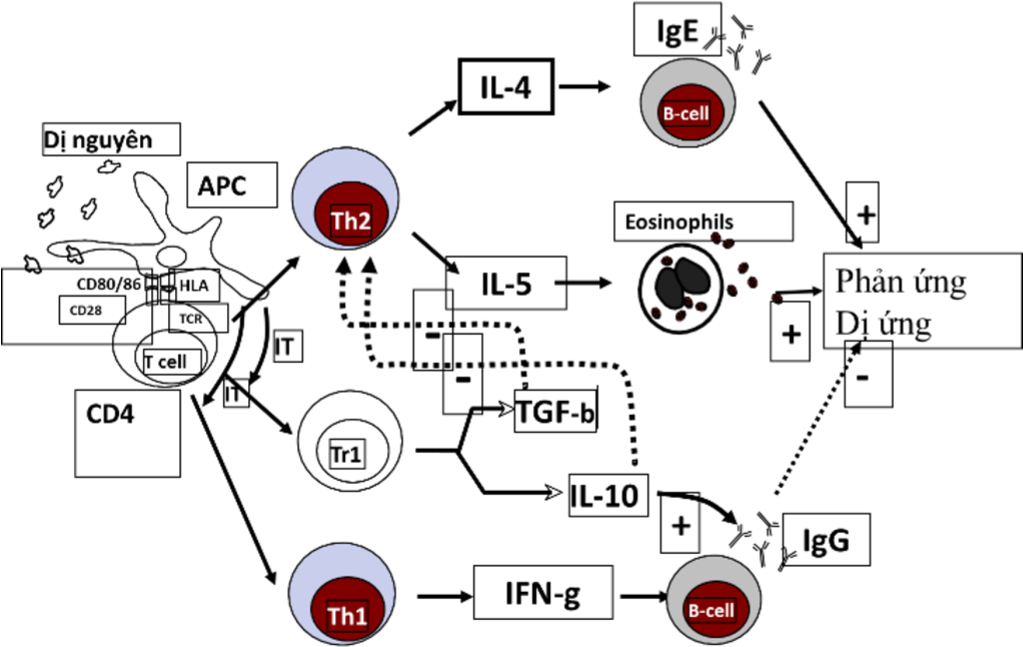
Thay đổi đáp ứng miễn dịch sau khi điều trị MDĐH là rất phức tạp và còn chưa hoàn toàn biết rõ. Tuy nhiên, hiệu quả điều trị đã được xác nhận với sự kết hợp thay đổi đáp ứng miễn dịch từ Th2 (T helper cell type – 2), có vai trò trong cơ địa dị ứng, tới đáp ứng miễn dịch qua Th1. Thay đổi này kết hợp tạo các cytokin tiền viêm, interleukin 10 (IL – 10), cũng như TGF – beta (transforming growth factor) từ tế bào T điều hòa. IL – 10 tác động làm giảm kháng thể IgE, tăng IgG4 (kháng thể bao vây) có vai trò trong đáp ứng miễn dịch thứ phát, và giảm giải phóng các cytokin tiền viêm từ dưỡng bào, BC ái toan và tế bào T.
Điều trị MDĐH cũng có hiệu quả làm giảm huy động dưỡng bào, BC ái kiềm và BC ái toan tới da, mũi, mắt và niếm mạc phế quản sau khi tiếp xúc với DN, và giảm giải phóng các hoạt chất trung gian như histamin từ dưỡng bào và BC ái kiềm.
Hình 1. Cơ chế tác dụng của điều trị MDĐH
Chỉ định.
Điều trị MDĐH được chỉ định đối với VMDƯ/VKMDƯ và/hoặc HPQ dị ứng, những bệnh có bằng chứng cơ chế dị ứng qua kháng thể IgE đặc hiệu với các DN.
Test lẩy da là phương pháp xác định sự hiện diện của IgE đặc hiệu. Test lẩy da kết hợp test invitro xác định IgE đặc hiệu đưa ra bằng chứng chính xác. Tuy nhiên, test lẩy da thường có độ nhậy cao hơn và giá thành thấp hơn so với các test invitro. Người bệnh VMDƯ/VKM dị ứng và/hoặc HPQ dị ứng có chỉ định điều trị MDĐH khi các triệu chứng bệnh không được kiểm soát khi đã điều trị thuốc, tránh tiếp xúc hoặc loại bỏ DN gây bệnh, những người bệnh đã dùng thuốc điều trị liều cao, kết hợp nhiều loại thuốc, những người bệnh có nhiều tác dụng không mong muốn do thuốc điều trị và người bệnh từ chối điều trị thuốc lâu dài.
Điều trị MDĐH với nọc ong được chỉ định với người bệnh có tiền sử phản ứng toàn thân do ong đốt. Phản ứng với ong đốt mức độ nặng (theo phân loại đối với ong bắp cày) còn chưa rõ, nhưng có thể gây tử vong. Điều trị MDĐH có thể làm giảm mức độ nặng của phản ứng và giảm nguy cơ tử vong, cải thiện chất lượng sống ở người bệnh làm việc hoặc sống trong môi trường thường xuyên tiếp xúc với ong.
Chống chỉ định
Điều trị MDĐH không được khuyến cáo đối nếu có nguy cơ làm xuất hiện các phản ứng nặng có thể tử vong, chẳng hạn như những người bệnh HPQ nặng hay khó kiểm soát, bệnh tim mạch tiến triển (ví dụ, không ổn định đau thắt ngực, nhồi máu cơ tim gần đây, loạn nhịp tim, tăng huyết áp không kiểm soát được).
Chống chỉ định cũng được đưa ra ở người bệnh sử dụng thuốc chẹn beta giao cảm do các thuốc này có thể khuếch đại mức độ nghiêm trọng của phản ứng và làm cho việc điều trịphản ứng sẽ khó khăn hơn.Điều trị MDĐH cần được cân nhắc trong trường hợp này, do có một số người bệnh yêu cầu vẫn tiếp tục sử dụng thuốc chẹn beta giao, chúng ta cần tính đến nguy cơ tử vong do côn trùng đốt còn lớn hơn nguy cơ phản ứng khi điều trị MDĐH.
Điều trị mdđh ở nhóm người bệnh đặc biệt.
Bao gồm trẻ em dưới 6 tuổi, phụ nữ có thai, người già và người bệnh mắc bệnh ác tính hoặc thiếu hụt miễn dich/bệnh tự miễn.
Điều trị MDĐH thường dung nạp tốt. Tuy nhiên, với trẻ dưới 6 tuổi có thể khó có sự phối hợp khi điều trị kéo dài, đường tiêm dưới da, bác sĩ điều trị cần cân nhắc giữa lợi ích và nguy cơ đối với nhóm người bệnh này.
Nói chung, điều trị MDĐH không chỉ định với phụ nữ có thai, tuy nhiên phương pháp này an toàn nếu người bệnh đã được điều trị trước khi có thai. Cần cân nhắc điều trị đối với người già do đây là nhóm bệnh phức tạp với nhiều bệnh mạn tính kết hợp tim mạch, hô hấp…) sẽ có thể làm tăng nguy cơ xuất hiện phản ứng nặng.
Cuối cùng , một số các bác sĩ nghĩ rằng không điều trị đối với người có bệnh tự miễn, thiếu hụt miễn dịch hoặc bệnh ác tính. Tuy nhiên, không có bằng chứng vững chắc rằng điều trị MDĐH là thực sự có hại cho những người bệnh này, cung cấp những nguy cơ và lợi ích điều trị ở các người bệnh cần được xem xét.
Hiệu quả điều trị
Vmdư
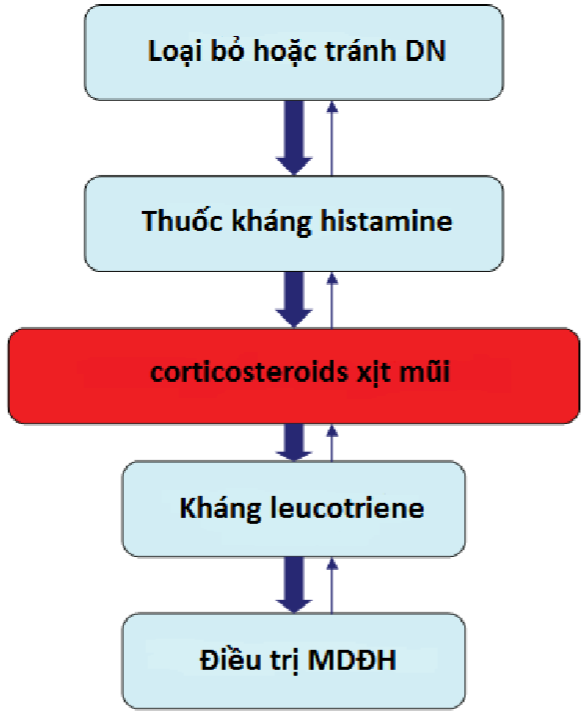
Điều trị MDĐH có hiệu quả cao đối với VMDƯ, đặc biệt đối với người bệnh bị bệnh theo mùa do dị ứng phấn hoa và cũng có hiệu quả với người bệnh dị ứng bọ nhà, vật nuôi (chó, mèo),nấm (alternaria). Triệu chứng cải thiện ngay cả với người bệnh kháng điều trị thông thường. Bằng chứng nghiên cứu chỉ rõ cần điều trị kéo dài ít nhất 3 năm mới có hiệu quả với VMDƯ, với hiệu quả kéo dài tới 6 năm sau ngừng điêu trị. Phần lớn các phác đồ điều trị hiện nay chấp nhận điều trị kéo dàu 4 – 5 năm. Đây là phương pháp duy nhất có hiệu quả dự phòng VMDƯ tiến triển thành HPQ.
Hen phế quản
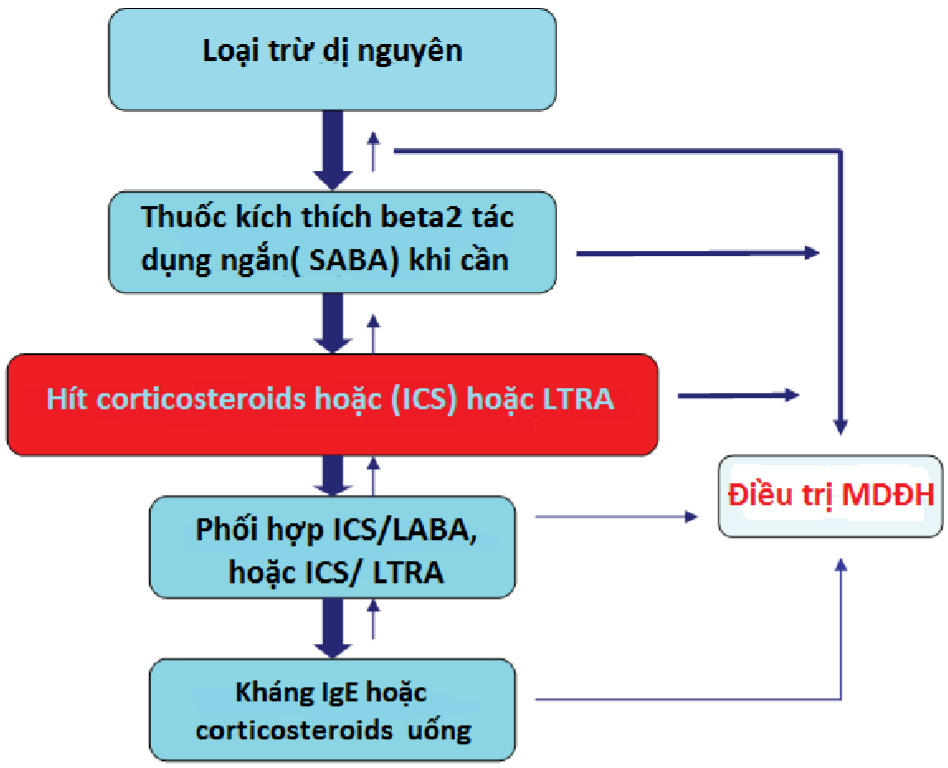
Điều trị MDĐH có hiệu quả cao đối với HPQ do phấn hoa, bọ nhà, long vật nuôi (chó, mèo) và nấm (alternaria). Điều trị MDĐH người bệnh HPQ đã xác nhận hiệu quả làm giảm điểm triệu chứng và mức độ dùng thuốc, cải thiện tính phản ứng của phế quản. Hiệu quả tương đương giữa đường tiêm dưới da và đường ngậm dưới lưỡi. Điều trị MDĐH có thể dự phòng xuất hiện hen ở người bệnh VDDƯ.
Lựa chọn người bệnh
Vmdư
Quyết định tiến hành điểu trị MDĐH dựa trên cơ sở từng trường hợp cụ thể, có tính đến yếu tố người bệnh với mức độ bệnh mà triệu chứng có thể được kiểm soát bằng các biện pháp tránh DN và điều trị thuốc, lượng và loại thuốc cần thiết để kiểm soát các triệu chứng và các tác dụng phụ có thể gặp của điều trị dược lý. Hơn nữa, người bệnh lựa chọn cho điều trị có thể hợp tác và tuân thủ. Những người bệnh có tiền sử không tuân thủ hoặc những người có tinh thần hoặc thể chất không thể giao tiếp bình thường với nhân viên y tế sẽ làm phức tạp và khó khăn trong quá trình điều trị kéo dài.
Hình 2. Điều trị từng bước VMDƯ
Hen phế quản
Điều trị MDĐH đối với HPQ nên được xem xét trên cơ sở từng trường hợp cụ thể. Có thể được chỉ định trước khi điều trị hít corticosteroid (ICS) ở những người bệnh HPQ dị ứng rất nhẹ và đồng thời VMDƯ và bổ sung điều trị ở những người bệnh sử dụng ICS đơn thuần. Điều trị MDĐH có thể cũng được xem xét ở những người bệnh sử dụng kết hợp thuốc hít, ICS/thuốc đối kháng thụ thể leukotrien(LTRAs) và/ hoặc omalizumab nếu các triệu chứng HPQ được kiểm soát. (xem hình 3). Để giảm nguy cơ phản ứng nghiêm trọng, triệu chứng HPQ phải được kiểm soát và theo dõi chức năng phổi với FEV1 phải trên 70% giá trị bình thường của người bệnh.
Hình 3. Các bước điều trị HPQ
Đường dùng và lịch trình
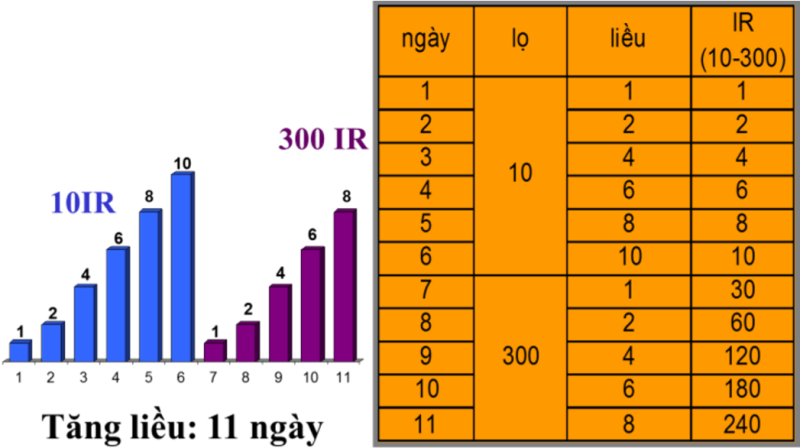
Phác đồ điều trị liệu pháp mdđh dưới lưỡi
Giai đoạn ban tăng nhanh liều
Giai đoạn duy trì: 300 IR/ml.
Liều duy trì tối thiểu được đề nghị: 4 liều mỗi ngày hoặc 8 liều 3 lần/tuần.
Nồng độ 300IR cho thấy kiểm soát mục tiêu lâm sàng là nồng độ thích hợp nhất giúp đạt nhanh liều tích luỹ. Giai đoạn duy trì phải được tiếp tục ít nhất 3 – 5 năm.Liệu trình điều trị nên ngừng lại nếu không thấy cải thiện trong thời gian: 9 đến 12 tháng (trong dị ứng quanh năm).
Thuốc được nhỏ dưới lưỡi, ngậm trong hai phút trước khi nuốt, nên dùng vào buổi sáng, khi đói.
Hình 4. Đường đưa thuốc trong điều trị MDĐH dưới lưỡi
Lịch khám định kỳ
|
Trước 45 ngày |
Trước 30 ngày |
T0 |
T1 |
T3 |
T5 |
T7 |
T9 |
T12 |
T15 |
T18 |
|
K1 |
K2 |
K3 |
K4 |
K5 |
K6 |
K7 |
K8 |
K9 |
K10 |
K11 |
Tác dụng không mong muốn
Nói chung, điều trị MDĐH là an toàn và dung nạp tốt khi được sử dụng trên người bệnh được lựa chọn thích hợp.Tuy nhiên, phản ứng tại chỗ và toàn thân có thể xảy ra.
Phản ứng tại chỗ như mẩn đỏ hoặc ngứa tại chỗ tiêm hoặc ngứa tại vùng miệng, hầu họng với đường dưới lưỡi, nói chung có thể kiểm soát với điều trị tại chỗ (ví dụ như, gạc mát hoặc corticosteroid tại chỗ) hoặc thuốc kháng histamin đường uống.
Phản ứng toàn thân trong khoảng 1 – 4% người bệnh với mức độ có thể từ nhẹ đến nặng, chủ yếu chỉ gặp với đường tiêm dưới da. Phản ứng nghiêm trọng nhất là SPV. Phản vệ gây tử vong hiếm gặp, xảy ra trong khoảng 1 trong mỗi 8 triệu liều điều trị MDĐH. Những triệu chứng này thường xuất hiện trong vòng 30 phút sau khi tiêm. Cần lưu ý rằng các dấu hiệu và triệu chứng của SPV là không thể đoán trước và có thể khác nhau với từng người bệnh. Trong trường hợp SPV, điều trị adrenalin được lựa chọn đầu tiên, bằng cách tiêm bắp. Điều trị bổ sung như thuốc kháng histamin, thuốc giãn phế quản và corticosteroid tĩnh mạch cũng có thể được sử dụng, nhưng không bao giờ được chỉ định trước khi hoặc thay thế adrenalin trong điều trị SPV. Sau khi có phản ứng nặng toàn thân với vắc xin miễn dịch, cần xem xét được giảm liều điều trị hoặc có thể ngưng điều trị, đặc biệt nếu người bệnh đã bị tái phát phản ứng.
Tài liệu tham khảo
Chu Chí Hiếu, Trịnh Mạnh Hùng, Trần Thúy Hạnh. Tỷ lệ dị ứng với Dị nguyên đường hô hấp ở người HPQ và viêm mũi Dị ứng, Tạp chí Y Học Lâm Sàng, tháng 2. 2007
Abramson M.J, Puy R.M, Weiner J.M (2010). Injection allergen immunotherapy for asthma. Cochrane Database Syst Rev (8), CD001186.
Joint Task Force on Practice Parameters American Academy of Allergy, Asthma and Immunology American College of Allergy, Asthma and Immunology Joint Council of Allergy, Asthma and Immunology (2007). Allergen immunotherapy: a practice parameter second update. J Allergy Clin Immunol, 120, S25 – 85.
Calderon M.A, Penagos M, Durham S.R (2008). Sublingual immunotherapy for allergic rhinoconjunctivitis, allergic asthma, and prevention of allergic diseases. Clin Allergy Immunol, 21, 359 – 75.
Chu Chí Hiếu (2006). Liệu pháp điều trị miễn dịch đặc hiệu đường dưới lưỡi điều trị HPQ. Tạp chí Y Học Lâm Sàng, số đặc san, tháng 10.
Hieu Chu Chi, Dinh Nguyen Van, Phuong Nguyen Hoang, Michele Raffard, Sheryl Van Nunen (2013).Aeroallergen sensitization in patients with asthma and/or allergic rhinitis in northern Vietnam. Allergy 68, s98, 47–51.