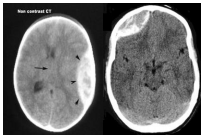
Máu tụ ngoài màng cứng (mtnmc):
Chẩn đoán:
Lâm sàng: Đau đầu, nôn ói, động kinh, dấu thần kinh khu trú, dấu hiệu mất máu, khoảng tỉnh, yếu dần nữa người đối bên, dãn đồng tử cùng bên
Cận lâm sàng: Cơ bản nhất là CT Scan sọ não
Điều trị phẫu thuật:
Chuẩn bị trước mổ: Xét nghiệm tiền phẫu (XNTP), đăng ký máu, khám tiền mê, giải thích thân nhân, ký cam kết mổ, cạo tóc
Chỉ định phẫu thuật:
Buồn ngủ tăng dần, liệt dây thần kinh số III
Đường kính máu tụ > 15mm
Thoát vị não
Thể tích máu tụ > 30cc
Đường giữa di lệch đối với máu tụ thùy thái dương
Kết hợp với đứt mạch máu chính của màng cứng và suy yếu thần kinh
Phương pháp phẫu thuật:
Rạch da nơi máu tụ
Mở nắp sọ: nên mở hay gặm sọ tới bờ máu tụ
Xác định nguồn chảy máu để cầm máu
Dùng muỗng để lấy máu tụ từng phần và tìm nguồn chảy máu để cầm, những vùng gần xoang tĩnh mạch hay ở sàn sọ phải lấy sau cùng và có chuẩn bị các phương tiện cầm máu
Treo màng cứng, quan sát màng cứng xem có chảy máu bên dưới hay không
Đặt lại nắp sọ
Đặt dẫn lưu
Đóng vết mổ
Sau mổ:
Theo dõi hô hấp, tri giác, dấu hiệu sinh tồn
Truyền dịch, thuốc giảm đau, kháng sing
Rút ống dẫn lưu trong 24 – 48 giờ, sau đó chụp CT Scan sọ kiểm tra
Xuất viện khi ổn định, thường từ 5 – 7 ngày
Tái khám sau 1 tuần sau xuất viện
Máu tụ dưới màng cứng cấp tính (mtdmc)
Chẩn đoán:
Lâm sàng:
Thường diễn tiến hôn mê rất nhanh, thóp phồng, da niêm nhợt, dấu thần kinh khu trú, liệt nữa người, co giật
Cận lâm sàng: Chủ yếu là CT Scan
Điều trị:
Chỉ định: Mở sọ giải áp khi có dấu hiệu chèn ép:
Đường giữa lệch > 5mm, bệnh nhân mê
Có dấu thần kinh định vị
Chuẩn bị trước mổ: Tương tự MTNMC
Phương pháp mổ:
Rạch da đường dấu hỏi
Mở sọ, gặm rộng sọ (gửi nắp sọ ở ngân hàng mô)
Treo màng cứng
Mở màng cứng lấy máu tụ, cầm máu, thường nguồn chảy máu đã tự cầm
Vá chùng màng cứng với cân cơ thái dương
Đặt dẫn lưu
Đóng vết mổ
Theo dõi:
Thường phải theo dõi sát ở khoa hồi sức, thời gian hậu phẫu kéo dài, ngoài những bước cơ bản cần chú ý thêm các vấn đề nội khoa như:
Rối loạn điện giải
Thăng bằng kiềm toan
Viêm phổi, xẹp phổi, phù phổi
Dinh dưỡng và vật lý trị liệu
Tái khám: 1 tuần sau ra viện, 1 tháng sau nhập viện để vá sọ
Máu tụ dưới màng cứng mãn tính (mtdmcmt)
Chẩn đoán:
Lâm sàng:
Thời gian xảy ra chấn thương khó xác định thường ≥ 3 tuần, bệnh diễn tiến từ từ đến khi có dấu hiệu lâm sàng là có dấu hiệu chèn ép nhu mô não: đau đầu, nôn ói, co giật, dấu thần kinh khu trú, yếu liệt nữa người, hôn mê
Cận lâm sàng: CT Scan có cản quang, MRI
Điều trị:
Chỉ định: Khi có chèn ép nhu mô não
Phương pháp mổ:
Khoan sọ 1 lỗ, bơm rữa, dẫn lưu, đối với trẻ nhủ nhi có thể chọc hút qua thóp, phương pháp này rất dễ bị tái phát
Đặt shunt dẫn lưu xuống ổ bụng khi phương pháp trên thất bại và máu tụ đã tan
Theo dõi:
Lâm sàng và cận lâm sàng để đánh giá sự tái phát, đối với đặt Shunt dẫn lưu phải theo dõi như trường hợp đặt VP Shunt
Tái khám: 1 tuần sau ra viện, mỗi 3 tháng/ năm
Máu tụ trong não (mttn)
Do đứt mạch máu dưới võ não, xảy ra nhiều ở thùy thái dương và thùy trán
Chẩn đoán:
Lâm sàng: Tương tự như MTNMC và MTDMC
Cận lâm sàng: CT Scan sọ não
Điều trị:
Chỉ định:
Lâm sàng diễn tiến nặng dần.
Có dấu hiệu chèn ép não, đường giữa di lệch ≥ 5mm
Phương pháp mổ: Tương tự MTDMC, cầm máu, lấy máu tụ và não dập kèm theo, đôi khi chỉ mở sọ giải ép
Theo dõi:
Tương tự MTDMC
Vết thương sọ não (vtsn):
Định nghĩa:
Là vết thương phải có 4 thương tổn: Da đầu, xương sọ, màng cứng và não
Chẩn đoán:
Lâm sàng: hỏi bệnh sử, khám có vết thương ở đầu kèm có bể sọ, có thể thấy mô não hay dịch não tủy chảy ra
Cận lâm sàng: X quang sọ, CT Scan so não
Điều trị:
Mọi VTSN đều được phẫu thuật vì có nguy cơ nhiễm trùng.
Mổ khẩn khi: có dấu thần kinh khu trú, tri giác giảm dần
Phẫu thuật một vtsn nông:
Cắt lọc, bơm rửa vết thương da đầu
Cắt xương sọ đủ rộng để thấy được màng cứng lành xung quanh vết thương
Mở màng cứng: lấy dị vật, xương vụn, não dập, cầm máu
Vá màng cứng
Đặt dẫn lưu
Đóng vết mổ
Theo dõi:
Cần chú ý nhiễm trùng sau mổ, trường hợp nặng theo dõi tương tự: MTDMC, MTTN
Biến chứng:
Biến chứng sớm:
Chảy máu sau mổ
Dò dịch não tủy
Biến chứng muộn:
Nhiễm trùng vết mổ
Viêm màng não
Áp xe não
Động kinh
Phình động mạch, dò động tĩnh mạch cảnh xoang hang
Đầu nước