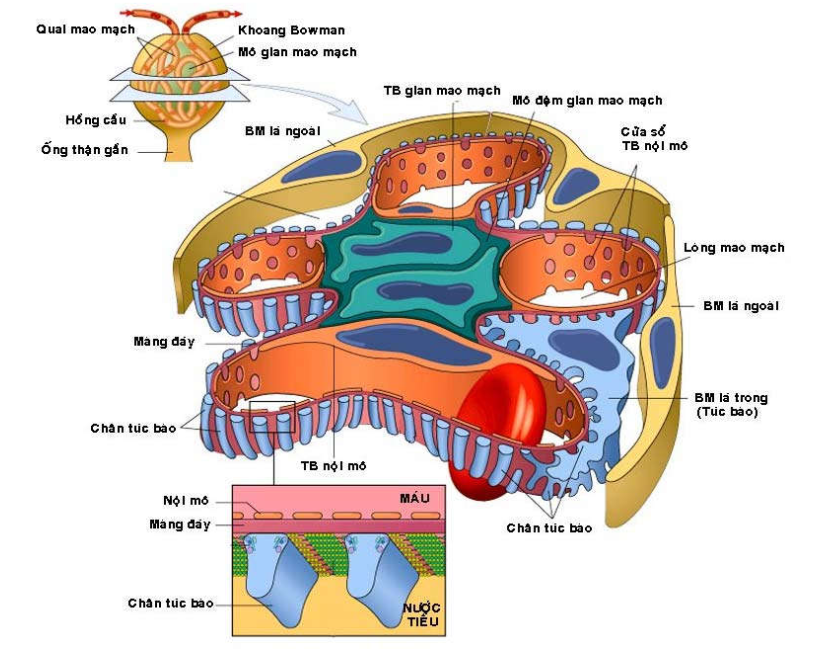
Hai thận hình hạt đậu, nằm cạnh cột sống và sau phúc mạc. Thận người lớn nặng khoảng 150g, dài 11 cm, rộng 6 cm và dày 3 cm. Cấu tạo mỗi thận gồm 2 vùng: vỏ thận ở ngoài và bên trong là tủy thận. Đơn vị cấu tạo về hình thái và chức năng của thận được gọi là đơn vị thận (nephron), gồm có cầu thận và các ống thận, được bao quanh bởi mô kẽ thận chứa nhiều mạch máu; đảm nhận các chức năng quan trọng: lọc máu, tái hấp thu có chọn lọc nước và một số chất hoà tan giúp duy trì cân bằng nội môi (cân bằng nước-diện giải, thăng bằng kiềm toan), bài tiết chất cặn bã và các chất độc. (Hình 1 và 2)
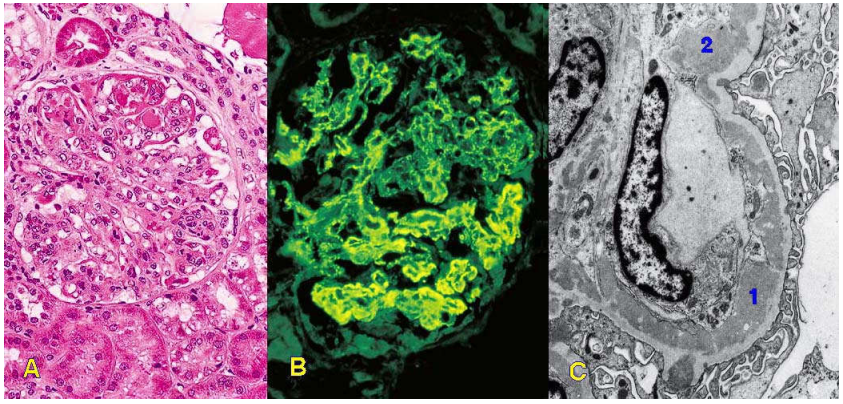
Hình 1 : Sơ đồ cấu trúc 3 chiều cầu thận bình thường và các thành phần liên quan màng lọc cầu thận
Bệnh lý thận được chia thành 4 nhóm chính theo cấu tạo vi thể là bệnh cầu thận, bệnh ống thận, bệnh mô kẽ và bệnh mạch máu. Ngoài ra còn các bệnh lý khác như bệnh thận ghép, sỏi thận, u thận và một số bệnh ít gặp như dị tật bẩm sinh (nghịch sản thận, thận hình móng ngựa), thận đa nang… Các bệnh lý thận khác nhau đều có thể dẫn đến suy thận cấp hay suy thận mãn. Trong chẩn đoán bệnh thận, người ta thường sử dụng phương pháp sinh thiết thận (bằng kim qua da dưới hướng dẫn siêu âm hay bằng phẫu thuật).
Suy thận cấp là tình trạng suy giảm đột ngột chức năng thận: tốc độ lọc cầu thận giảm nhanh, hậu quả là urê máu tăng cao kèm triệu chứng thiểu niệu hoặc vô niệu. Nguyên nhân gây suy thận cấp có thể ở: trước thận như suy giảm thể tích tuần hoàn do mất nước, mất máu, suy tim cấp, sốc; tại thận do các bệnh gây tổn thương cầu thận, ống thận, mô kẽ hoặc mạch máu thận như viêm cầu thận tiến triển nhanh, cao huyết áp ác tính, hoại tử nhú thận cấp kèm viêm thận – bể thận cấp, viêm ống thận mô kẽ do thuốc, hoại tử lan tỏa vỏ thận; sau thận như tắc nghẽn đường tiểu thấp.
Suy thận mãn là tình trạng suy giảm mãn tính chức năng thận, urê máu dần dần tăng cao, gây tổn thương ở nhiều cơ quan như xương (loạn dưỡng xương do thận), tim-phổi (viêm màng ngoài tim, viêm màng phổi), hệ tạo máu (thiếu máu), dạ dày – ruột (viêm dạ dày tá tràng, đôi khi gây xuất huyết tiêu hoá). Suy thận mãn là diễn tiến cuối cùng của các bệnh thận mãn tính.
Bệnh lý cầu thận
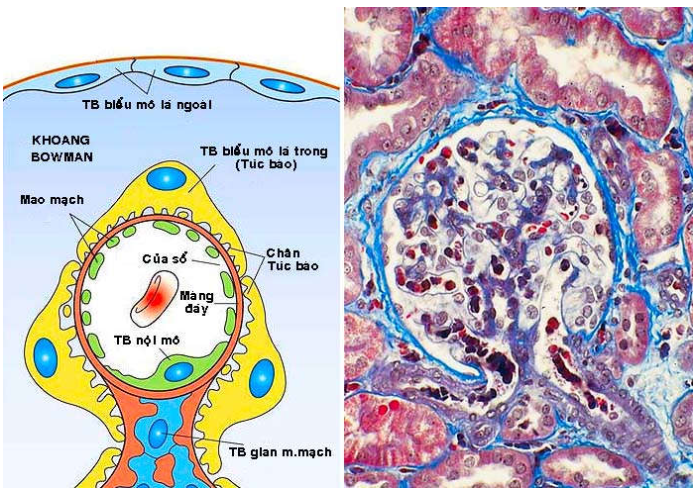
Hình 2: Sơ đồ cấu tạo và cấu trúc của cầu thận bình thường
Viêm cầu thận (glomerulonephritis) và bệnh cầu thận (glomerulopathy) là hai từ cùng được sử dụng để chỉ các tổn thương ở cầu thận. Tuy nhiên, một số tác giả chỉ dùng từ viêm cầu thận cho những trường hợp tổn thương cầu thận có kèm phản ứng viêm.
Bệnh cầu thận có thể nguyên phát hoặc thứ phát. Bệnh cầu thận có tổn thương khu trú ở cầu thận được gọi là bệnh cầu thận nguyên phát; các biểu hiện toàn thân khác (như cao huyết áp, các triệu chứng do tăng urê-máu,…) chỉ là hậu quả của tình trạng rối loạn chức năng cầu thận. Đại đa số các bệnh cầu thận là nguyên phát; và trong hầu hết các trường hợp, bệnh cầu thận nguyên phát thường vô căn. Bệnh cầu thận được gọi là thứ phát khi tổn thương cầu thận là một phần của một bệnh lý đa hệ thống.
Dựa trên diễn tiến lâm sàng, bệnh cầu thận cũng có thể được chia thành: cấp tính, bán cấp (hoặc tiến triển nhanh) và mãn tính.
Bệnh cầu thận có thể biểu hiện trên lâm sàng bằng các hội chứng sau:
Tiểu máu không đau từng đợt, có nhiều mức độ: tiểu máu đại thể hoặc tiểu máu vi thể.
Tiểu đạm không triệu chứng
Viêm thận cấp: tiểu máu, thiểu niệu và cao huyết áp.
Hội chứng thận hư: tiểu đạm > 3,5g/24 giờ, albumin-máu giảm, phù toàn thân, thường kèm tăng lipid-máu
Suy thận mãn
Nhiều bệnh cầu thận khác nhau có thể có cùng một biểu hiện lâm sàng; ngược lại, một bệnh cầu thận có thể biểu hiện trên lâm sàng bằng nhiều hội chứng khác nhau.
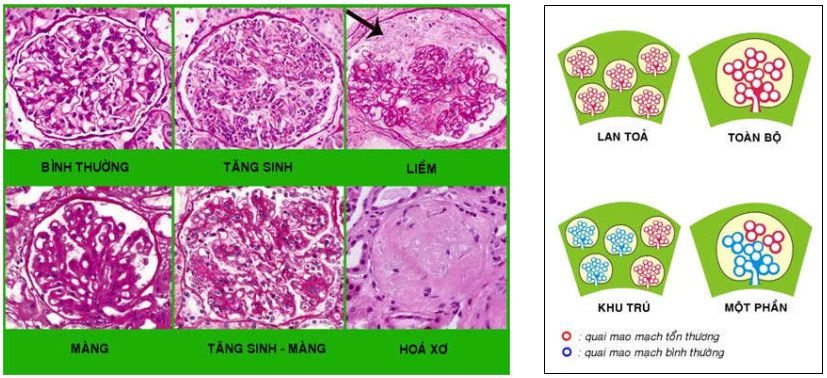
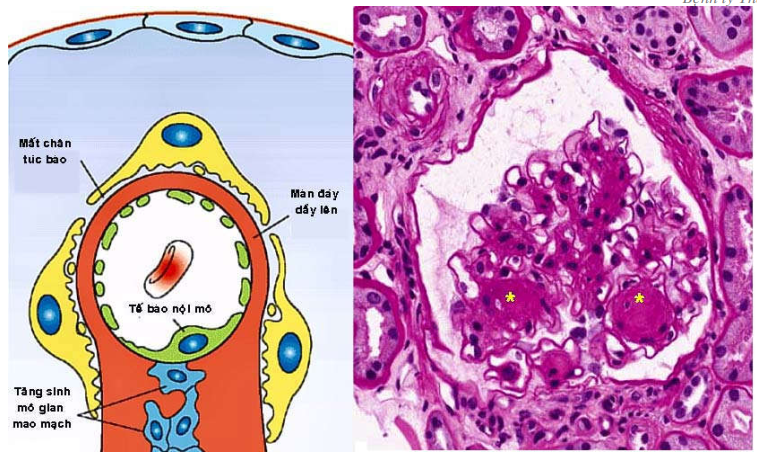
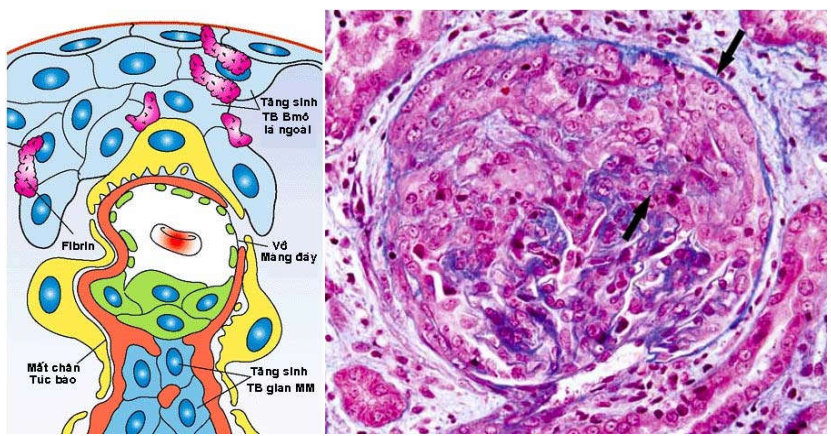
Hình thái tổn thương chung (Hình 3):
Cho dù là nguyên phát hay thứ phát, bệnh của cầu thận có chung các hình thái tổn thương sau:
Tăng sinh (proliferative) khi có tăng số lượng tế bào ở cầu thận do thấm nhập các bạch cầu đa nhân và đại thực bào hoặc do tăng sinh các tế bào ở cầu thận (tế bào gian mao mạch, tế bào nội mô, tế bào biểu mô).
Biến đổi màng (membranous) khi màng đáy các mao mạch cầu thận dày lên.
Tăng sinh – màng (membranoproliferative) khi phối hợp cả hai đặc điểm trên
Liềm (crescentic) khi có tăng sản mạnh các tế bào biểu mô lá ngoài bao Bowman kèm thấm nhập các mono bào, tạo thành một liềm tế bào, đè ép các búi mao mạch của cầu thận.
Hoá xơ (sclerosis) khi có tăng số lượng chất ngoại bào có cấu trúc và thành phần hoá học tương tự màng đáy và chất nền của mô đệm gian mao mạch.
Các tổn thương này có thể: lan toả khi 50% cầu thận bị tổn thương; khu trú khi
Để chẩn đoán chính xác bệnh lý cầu thận, ngoài phương pháp nhuộm thường quy Hematoxylin-eosin, thường phải cần đến các phương pháp nhuộm đặc biệt ( PAS, Trichrome, nhuộm bạc) và miễn dịch huỳnh quang, có khi cả kính hiển vi điện tử.
|
Hình 3 : Các hình thái tổn thương ở cầu thận |
Hình 4 : Mức độ tổn thương ở cầu thận
|
Các bệnh cầu thận nguyên phát thường gặp
Bệnh cầu thận tổn thương tối thiểu (minimal change glomerulopathy):
Bệnh cầu thận tổn thương tối thiểu là nguyên nhân gây hội chứng thận hư thường gặp nhất ở trẻ em. Tuổi thường gặp là 2-6 tuổi.
Cơ chế bệnh sinh chưa rõ, có thể do rối loạn chức năng miễn dịch dẫn đến sản xuất cytokine làm hỏng chân của túc bào, kết quả bệnh nhân tiểu ra protein.
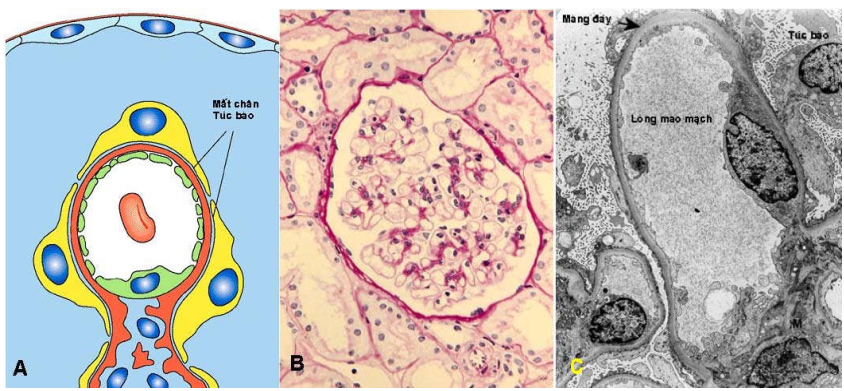
Hình thái tổn thương: (Hình 5)
Dưới kính hiển vi quang học, cầu thận có vẻ bình thường. Tế bào ống lượn gần ứ đọng lipid và protein (do cố tái hấp thu các lipoprotein thoát vào dịch lọc cầu thận).
Dưới kính hiển vi điện tử, có sự xoá chân các túc bào, làm tế bào này như bị áp chặt lên màng đáy. Tổn thương của túc bào có thể hồi phục sau điều trị bằng corticoid.
Liên hệ lâm sàng:
Bệnh biểu hiện trên lâm sàng bằng hội chứng thận hư, xảy ra trên trẻ khoẻ mạnh, không kèm cao huyết áp, chức năng thận bình thường. Tiểu đạm có chọn lọc, chủ yếu là albumin. Bệnh ở trẻ em có tiên lượng tốt. Điều trị bằng corticoid, 90% bệnh nhân có đáp ứng; tuy nhiên 2/3 bệnh nhân sẽ bị tiểu đạm tái phát. Khoảng 5% sẽ diễn tiến tới suy thận sau 25 năm. Bệnh ở người lớn có đáp ứng với điều trị bằng corticoid, nhưng tỉ lệ tái phát cao hơn. Nếu bệnh nhân có triệu chứng tăng urê máu thì có khả năng đã bị xơ hóa cầu thận một phần-khu trú hoặc bị tổn thương tối thiểu kèm viêm thận-mô kẽ do thuốc.
Hình 5 : Sơ đồ bệnh cầu thận tổn thương tối thiểu (A); Cấu trúc cầu thận vẫn bình thường, chỉ có túc bào bị mất chân, nhuộm PAS (B); tình trạng mất chân thấy rõ dưới KHVĐT (C)
Xơ hoá cầu thận một phần – khu trú (focal segmental glomerulosclerosis, fsgs):
Xơ hoá cầu thận một phần-khu trú có thể xuất hiện:
Nguyên phát và thường là vô căn.
Thứ phát sau một số bệnh lý tại thận hoặc ngoài thận như tình trạng giảm tổng khối nhu mô thận bẩm sinh ( vô tạo 1 thận) hoặc mắc phải ( trong bệnh thận trào ngược), bệnh tim bẩm sinh tím, nhiễm HIV, dùng thuốc Pamidronate.
Bất kể nguyên nhân nào, trong bệnh xơ hoá cầu thận một phần-khu trú, luôn thấy có tổn thương các túc bào. Cầu thận bị xơ hoá từng phần là do hiện tượng tăng tính thấm đối với các protein và lipid huyết tương, dẫn đến tình trạng lắng đọng hyalin trong mô đệm gian mao mạch.
Hình thái tổn thương: (Hình 6)
Tổn thương khu trú ở một số cầu thận, và mỗi cầu thận chỉ có một số các quai mao mạch bị tổn thương xơ hoá, các quai mao mạch khác vẫn bình thường. Vùng xơ hoá có thể ở gần cực mạch, cực niệu và có thể dính vào bao Bowman. Mô đệm gian mao mạch tăng kích thước do lắng đọng chất hyalin .
Khảo sát dưới kính hiển vi huỳnh quang cho thấy có lắng đọng IgM và bổ thể C3 trong vùng gian mao mạch và phần cầu thận xơ hóa. (Hình 7)
Khảo sát dưới kính hiển vi điện tử cho thấy có hiện tượng xoá chân lan rộng của các túc bào; có chỗ túc bào bị bong tróc để lộ màng đáy bên dưới.
Khi bệnh diễn tiến lâu ngày toàn bộ cầu thận bị xơ hoá, teo ống thận và xơ hoá mô kẽ, lúc đó khó phân biệt được với các dạng viêm cầu thận mãn.
Hình 6: Xơ hóa cầu thận một phần, dính lõi cầu thận vào bao Bowman.
Hình 7: Lắng đọng IgM ở phần cầu thận xơ hóa và ở vùng gian mao mạch (nhuộm miễn dịch huỳnh quang)
Liên hệ lâm sàng: Bệnh xơ hoá cầu thận một phần-khu trú là nguyên nhân của 30% trường hợp hội chứng thận hư ở người lớn và 10% ở trẻ em. Bệnh khởi đầu bằng tình trạng tiểu đạm âm thầm; nhiều bệnh nhân có kèm tiểu máu và cao huyết áp. Cần phân biệt với hội chứng thận hư gây ra bởi bệnh cầu thận tổn thương tối thiểu vì diễn tiến lâm sàng của hai loại rất khác nhau. Bệnh xơ hoá cầu thận một phần-khu trú thường gây tiểu đạm dai dẳng, đáp ứng kém với điều trị bằng corticoide. 50% bệnh nhân diễn tiến tới suy thận trong vòng 10 năm; người lớn có tiên lượng xấu hơn trẻ em.
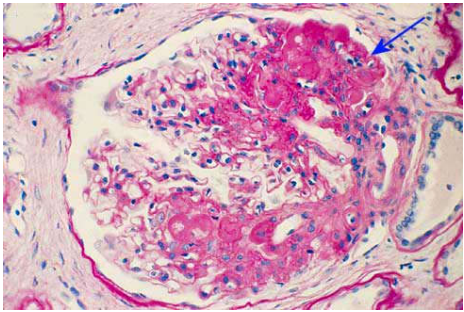
Viêm cầu thận hậu nhiễm trùng cấp tính (acute post-infectious glomerolunephritis):
Viêm cầu thận hậu nhiễm trùng cấp tính thường có dạng viêm cầu thận tăng sinh lan tỏa (diffuse proliferative glomerulonephritis); đây là 1 tổn thương cầu thận cấp tính theo sau một bệnh nhiễm khuẩn. Thường gặp nhất là viêm họng, viêm da do nhiễm liên cầu khuẩn tán huyết nhóm A. Các loại vi khuẩn khác có thể gặp gồm: tụ cầu khuẩn, vi khuẩn não mô cầu, phế cầu khuẩn, virus, sốt rét, nhiễm toxoplasma, nhiễm schistosomia. Bệnh khởi phát khoảng 10 ngày sau viêm họng hoặc viêm da do liên cầu khuẩn.
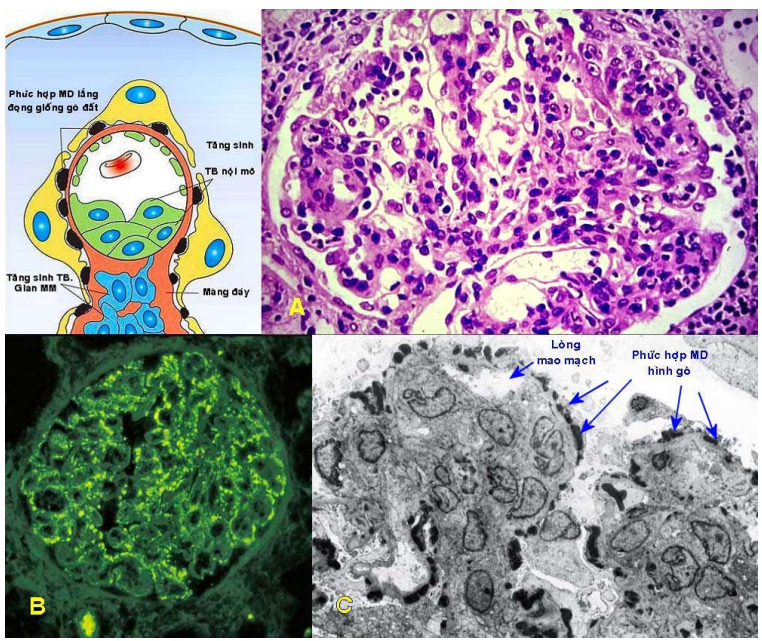
Cơ chế: kháng thể gắn lên các kháng nguyên vi khuẩn tạo thành phức hợp miễn dịch lắng đọng chủ yếu dưới chân túc bào và trên màng đáy cầu thận.
Hình thái tổn thương: (Hình 8)
Tất cả các cầu thận đều bị tổn thương. Các cầu thận phình to, giàu tế bào do sự tăng sinh của tế bào gian mao mạch, tế bào nội mô và tế bào biểu mô. Tế bào nội mô phồng to. Cầu thận thấm nhập các bạch cầu đa nhân trung tính; trong một số trường hợp nặng, cầu thận có liềm tế bào. Mô kẽ phù, thấm nhập ít tế bào viêm. Ống thận chứa các trụ hồng cầu, biểu mô ống thận bị thoái hoá.
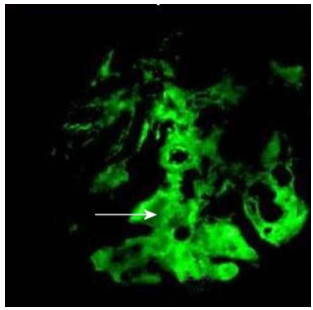
Dưới kính hiển vi huỳnh quang thấy có lắng đọng IgG và C3 dọc theo màng đáy mao mạch cầu thận và trong mô đệm gian mao mạch, trông giống hình ảnh bầu trời đầy sao.
Dưới kính hiển vi điện tử, phức hợp miễn dịch lắng đọng dưới biểu mô lá trong trông giống những gò đất (hump), chân túc bào hơi bị xoá đi.
Liên hệ lâm sàng: Bệnh thường gặp ở trẻ nhỏ 6-10 tuổi. Từ 1-2 tuần lễ sau viêm họng, trẻ có triệu chứng mệt mỏi, sốt, buồn nôn, tiểu ít, tiểu máu hoặc nước tiểu sậm màu, phù mặt nhất là quanh hốc mắt, cao huyết áp nhẹ. Trường hợp viêm cầu thận hậu nhiễm liên cầu khuẩn cấp tính, có tăng anti-streptolysin và giảm C3 trong máu. Phân tích nước tiểu thấy có máu, bạch cầu, trụ và ít hoặc nhiều đạm niệu. Bệnh xảy ra ở trẻ em có tiên lượng tốt, trái lại ở người lớn chỉ có 60% khỏi bệnh hoàn toàn. Nếu có kèm theo tổn thương liềm tế bào, tiên lượng bệnh sẽ xấu đi.
Hình 8: Viêm cầu thận hậu nhiễm trùng, cầu thận viêm tăng sinh toàn bộ, phình to, thấm nhập nhiều bạch cầu đa nhân trung tính (A); nhuộm miễn dịch huỳnh quang cho thấy có sự lắng đọng bổ thể C3 ở thành các quai mao mạch và vùng gian mao mạch (hình ảnh bầu trời sao) (B); phức hợp miễn dịch lắng đọng dưới biểu mô lá trong trông giống những gò đất (C).
Bệnh cầu thận màng (membranous glomerulopathy):
Là tổn thương cầu thận gây hội chứng thận hư thường gặp ở người lớn. 85% trường hợp là bệnh vô căn; số còn lại thứ phát sau nhiễm trùng (viêm gan siêu vi B hoặc C mãn tính, giang mai, sốt rét), lupus đỏ hệ thống, tiếp xúc với muối vô cơ (muối vàng, thủy ngân), do thuốc (penicillamine, captopril), ung thư (đặc biệt là carcinôm ở phổi, đại tràng và melanôm).
Cơ chế bệnh sinh:
Do lắng đọng các phức hợp miễn dịch lưu thông trong máu lên màng đáy cầu thận. Trong các trường hợp vô căn, các kháng thể tương tác tại chỗ với các kháng nguyên nội sinh hoặc các kháng nguyên gắn trên cầu thận.
Hình thái tổn thương:
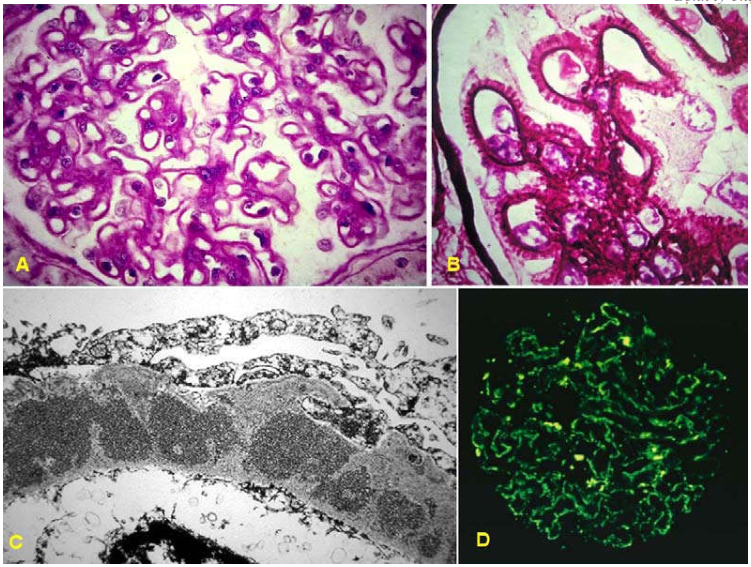
Dưới kính hiển vi quang học chỉ thấy hình ảnh thành mao mạch dày lên, có dạng “gai”, “lỗ”, không kèm tăng sản tế bào (trừ tổn thương thận do lupus ban đỏ).
Dưới kính hiển vi huỳnh quanh thấy hình ảnh lắng đọng dạng hạt các IgG và C3 dọc theo thành mao mạch. (hình 9)
Hình 9 : Viêm cầu thận màng: A. Màng đáy cầu thận dày và không có tăng sinh tế bào (nhuộm PAS); B. Màng đáy tạo “gai” tương ứng giai đoạn II (nhuộm bạc); C. Chất lắng đọng hoà nhập vào màng đáy, tương ứng giai đoạn III; D: Nhuộm huỳnh quang cho thấy lắng đọng dạng hạt các IgG (và tương tự đối với C3) dọc theo màng đáy.
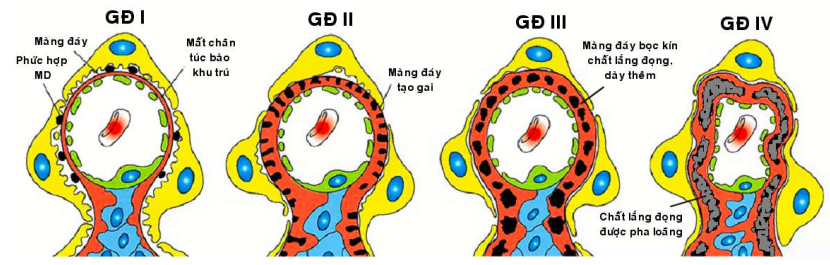
Khảo sát bằng kính hiển vi điện tử cho thấy sự lắng đọng phức hợp miễn dịch diễn tiến qua 4 giai đoạn: (Hình 9C, 10)
Hình 10: Các giai đoạn lắng đọng phức hợp miễn dịch trong bệnh cầu thận màng
Giai đoạn I: Chất lắng đọng nằm dưới túc bào phía trên màng đáy, , một số túc bào bị mất chân, màng đáy chưa nhô lên.
Giai đoạn II: Màng đáy cầu thận nhô lên tạo “gai” bao quanh chất lắng đọng. Túc bào mất chân lan rộng.
Giai đoạn III: Màng đáy bọc kín chất lắng đọng và dày thêm
Giai đoạn IV: Chất lắng đọng được pha loãng trong màng đáy còn dày.
Khi bệnh tiến triển xa, Các chất lắng đọng được chuyển hoá để lại những hốc trống, sau đó được lấp đi bởi một chất giống như màng đáy. Cầu thận sẽ bị xơ hoá dần.
Liên hệ lâm sàng: Bệnh thường gặp ở người lớn, khoảng 30-50 tuổi. Nam mắc bệnh nhiều hơn nữ. Bệnh tiến triển âm thầm. Bệnh nhân có hội chứng thận hư, tiểu đạm không chọn lọc: mất cả albumin và globulin. Bệnh thường không đáp ứng với điều trị bằng corticoid. Mặc dù 60% bệnh nhân có triệu chứng tiểu đạm kéo dài nhưng chỉ có 40% trường hợp diễn tiến tới suy thận do xơ hoá cầu thận trong vòng từ 2 đến 20 năm.
Viêm cầu thận màng – tăng sinh (membranoproliferative glomerulonephritis):
Viêm cầu thận màng – tăng sinh có hình ảnh bệnh học đặc trưng là sự tăng sinh tế bào gian mạch cầu thận, lắng đọng dưới nội mô mao mạch và hình ảnh “viền đôi” ở màng đáy cầu thận, bất thường về bổ thể C3 và thường giảm nồng độ C3 trong huyết thanh.
Viêm cầu thận màng – tăng sinh được chia thành hai týp chính là I và II dựa trên sự khác biệt siêu cấu trúc, miễn dịch huỳnh quang và bệnh sinh. Đa số viêm cầu thận màng – tăng sinh thuộc về týp I, týp II tương đối hiếm gặp. Týp I thường xảy ra thứ phát sau nhiễm trùng, bệnh tự miễn, có phức hợp miễn dịch tuần hoàn, khối u hoặc nguyên phát (không rõ nguyên nhân). Týp II liên quan đến các bất thường về hoạt động của hệ thống bổ thể và có thể có vai trò của yếu tố di truyền.
Hình thái tổn thương:
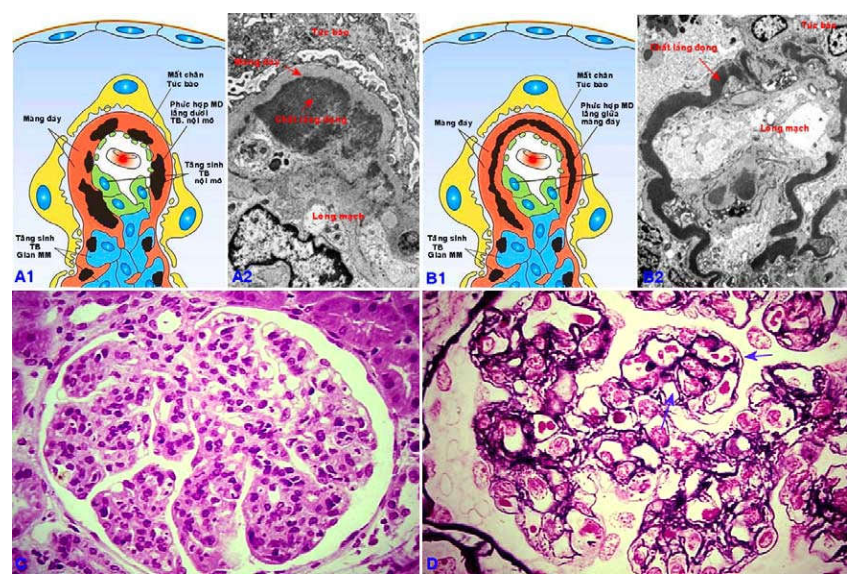
Dưới kính hiển vi quang học, týp I và II có hình thái tổn thương giống nhau: tăng sản tế bào gian mao mạch, thấm nhập bạch cầu, màng đáy dày lên làm nổi bật cấu trúc tiểu thùy của cầu thận. Thành mao mạch cầu thận có hình ảnh “viền đôi” (double-contour) thấy rõ khi nhuộm bạc hoặc nhuộm PAS. Hình ảnh này do các tế bào gian mao mạch thò các nhánh bào tương của chúng chen vào giữa các quai mao mạch. (Hình 11)
Hình 11 : Sơ đồ và hình ảnh siêu vi thể của viêm cầu thận-màng tăng sinh týp I (A1,A2), týp II (B1,B2). màng đáy cầu thận dày và dạng “viền đôi” thấy rõ trên phép nhuộm bạc. Cấu trúc tiểu thuỳ nổi bật do màng đáy dầy lên (C). Hình ảnh viền đôi (mũi tên) khi nhuộm bạc (D).
Dưới kính hiển vi huỳnh quang và kính hiển vi điện tử, týp I và II có hình ảnh tổn thương khác nhau:
Týp I: lắng đọng dưới tế bào nội mô 1 chất đậm đặc cấu tạo bởi C3, IgG và một ít C1q, C4.
Týp II: lắng đọng trong mô đệm gian mao mạch và giữa màng đáy một chất đậm đặc không rõ thành phần cấu tạo, làm màng đáy bị biến dạng giống hình dải ru băng. Có thể thấy C3 trong màng đáy nhưng không có trong chất đậm đặc; thường không thấy IgG, C1q và C4.
Liên hệ lâm sàng: biểu hiện lâm sàng có thể là hội chứng thận hư hoặc viêm thận cấp hoặc chỉ là tình trạng tiểu đạm không triệu chứng. Tiên lượng xấu, 40% bệnh nhân diễn tiến tới suy thận, 30% bị giảm chức năng thận, 30% bị hội chứng thận hư dai dẳng. Týp II có tiên lượng còn xấu hơn, bệnh có thể tái phát ngay trên thận ghép.
Bệnh thận iga (bệnh berger):
Là loại viêm cầu thận thường gặp. Bệnh sinh không rõ. Bệnh nhân có tình trạng tăng IgA trong máu do rối loạn sản xuất IgA, xảy ra sau một nhiễm khuẩn đường hô hấp hoặc tiêu hoá. IgA và các phức hợp miễn dịch chứa IgA lắng đọng ở vùng gian mao mạch, gây ra tổn thương cầu thận.
Hình thái tổn thương: (Hình 12)
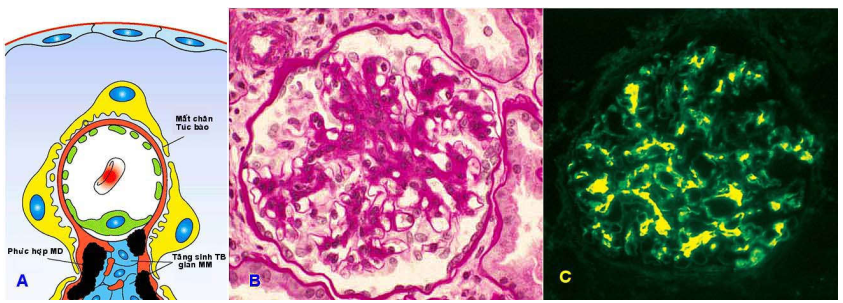
Dưới kính hiển vi quang học: có tăng sinh các tế bào gian mao mạch trong mô đệm gian mao mạch của cầu thận. Tổn thương có thể khu trú hoặc lan toả. Trường hợp bệnh nặng, có hình ảnh xơ hóa một phần cầu thận, hoặc tạo liềm tế bào.
Dưới kính hiển vi huỳnh quang: lắng đọng IgA và C3 dưới dạng hạt thô trong vùng gian mao mạch cầu thận.
Dưới kính hiển vi điện tử: mô đệm gian mao mạch tăng kích thước do sự tăng sinh tế bào gian mao mạch. Có sự lắng đọng chất đậm đặc ở vùng gian mao mạch.
Liên hệ lâm sàng: bệnh thường xảy ra ở người trẻ, từ 15 đến 30 tuổi; nam bị nhiều hơn nữ (tỉ lệ 2:1). Bệnh thường xuất hiện sau 1 nhiễm trùng hô hấp trên, bệnh nhân có triệu chứng tiểu máu (vi thể hay đại thể) kéo dài , có thể giảm bớt rồi lại tái phát sau vài tháng. Ở trẻ em bệnh diễn tiến nhẹ nhàng; ở người lớn bệnh tiến triển từ từ, nhưng sau 20 năm có đến 50% bị suy thận.
Hình 12 : Trong bệnh cầu thận IgA, có sự tăng sinh mô gian mao mạch (nhuộm PAS) (A,B); Nhuộm miễn dịch huỳnh quang, ở lắng đọng IgA ở vùng gian mạch cầu thận.
Viêm cầu thận mãn (chronic glomerulonephritis):
Viêm cầu thận mãn là giai đoạn cuối của nhiều loại bệnh cầu thận khác nhau. Tuy nhiên, cũng có những bệnh nhân bị viêm cầu thận mãn mà không có tiền căn bệnh cầu thận trước đó; đây là những trường hợp viêm cầu thận không triệu chứng, bệnh diễn tiến âm thầm đến viêm cầu thận mãn.
Hình thái tổn thương:
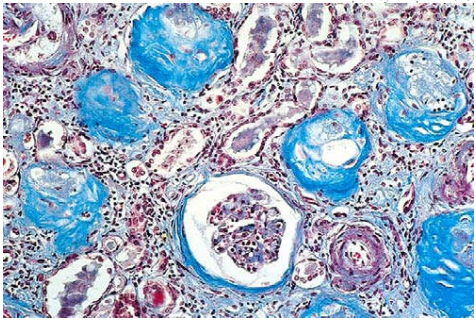
Đại thể: Thận teo đối xứng hai bên, bề mặt rải rác nhiều hạt. Vỏ thận mỏng. Tăng mô mỡ quanh bể thận.
Vi thể: Cầu thận xơ hoá, biến thành những khối cầu hyalin, ái toan, không có tế bào. Ống thận teo. Mô kẽ hoá sợi và thấm nhập tế bào viêm. Các tiểu động mạch bị xơ cứng. Ở giai đoạn sớm, có thể còn thấy hình ảnh tổn thương của các bệnh cầu thận trước đó. (Hình 13)
Hình 13 : Trong viêm cầu thận mãn, cầu thận xơ hoá, biến thành những khối cầu hyalin mầu xanh (nhuộm trichrome)
Các bệnh cầu thận thứ phát
Viêm thận trong bệnh lupus ban đỏ hệ thống
Bệnh lupus ban đỏ hệ thống là một bệnh tự miễn, thường xảy ra ở phụ nữ trẻ, bệnh biểu hiện ở nhiều cơ quan (da, khớp, thận,…). Các tổn thương thận trong bệnh lupus ban đỏ hệ thống rất đa dạng, do đó biểu hiện trên lâm sàng cũng rất phong phú: tiểu máu vi thể hay đại thể tái phát, hội chứng viêm thận, hội chứng thận hư, cao huyết áp và suy thận mãn.
Cơ chế bệnh sinh: Trong bệnh lupus ban đỏ hệ thống, các tế bào limphô B hoạt động quá mức, sản xuất ra các tự kháng thể chống lại ADN, ARN, nucleoprotein và phospholipid. Cầu thận bị tổn thương do lắng đọng các phức hợp miễn dịch lưu thông trong máu hoặc do phản ứng giữa các kháng thể lưu hành trong máu với các kháng nguyên nhân (nuclear antigen) trên màng đáy cầu thận. Phức hợp miễn dịch gồm chủ yếu là IgG, nhưng cũng có chứa IgA, IgM, C3, C1q và các thành phần bổ thể khác.
Hình thái tổn thương:
Các tổn thương xảy ra chủ yếu ở cầu thận, được phân thành 6 nhóm theo bảng phân loại năm 2003 của Hiệp hội Thận học quốc tế và Hội Bệnh học thận (International Society of Nephrology / Renal Pathology Society) :
Nhóm I – Viêm cầu thận lupus có tổn thương vùng gian mao mạch tối thiểu : cầu thận có hình ảnh bình thường dưới kính hiển vi quang học, nhưng có lắng đọng phực hợp miễn dịch trong vùng gian mao mạch quan sát được bằng phương pháp miễn dịch huỳnh quang.
Nhóm II – Viêm cầu thận lupus tăng sinh vùng gian mao mạch : lắng đọng phức hợp miễn dịch vẫn còn giới hạn trong vùng gian mao mạch nhưng đã gây ra sự tăng sinh tế bào gian mao mạch làm vùng gian mao mạch giãn rộng.
Nhóm III – Viêm cầu thận lupus khu trú: tổn thương chỉ xảy ra ở dưới 50% tổng số cầu thận. Trong cầu thận tổn thương, lắng đọng phức hợp miễn dịch trong vùng gian mao mạch đã tràn vào vùng dưới tế bào nội mô, gây ra phản ứng viêm, kích thích sự tăng sinh tế bào nội mô và tế bào gian mao mạch.
Nhóm IV – Viêm cầu thận lupus lan tỏa: tổn thương giống như nhóm III, nhưng xảy ra ở trên 50% tổng số cầu thận. Tổn thương trong mỗi cầu thận có thể toàn bộ (phân nhóm IV-G) hoặc chỉ một phần (phân nhóm IV-S). Nhóm IV gặp trong 60% bệnh lupus có sinh thiết thận. (Hình 14)
Nhóm V – Viêm cầu thận lupus màng: lắng đọng phức hợp miễn dịch tập trung chủ yếu trong vùng dưới tế bào nội mô, tuy vẫn còn thấy trong vùng gian mao mạch. Hình ảnh vi thể giống như trong bệnh cầu thận màng vô căn
Nhóm VI – Viêm cầu thận lupus xơ hoá tiến triển: trên 90% cầu thận bị xơ hoá toàn bộ, dẫn đến suy thận mãn.
Bệnh nhân có thể có tổn thương kết hợp giữa nhóm III và nhóm V, hoặc nhóm IV với nhóm V. Ngoài việc phân nhóm, cần phải tính đến chỉ số hoạt động (tăng sinh trong mao mạch, vỡ nhân, liềm tế bào, viêm ống thận – mô kẽ …) và chỉ số mãn tính (xơ hóa cầu thận, xơ hóa mô kẽ…) để có thể tiên lượng và đánh giá điều trị chính xác hơn. Nhóm III và nhóm IV có tiên lượng xấu nhất, cần được điều trị bằng corticoid liều cao và thuốc ức chế miễn dịch.
Viêm thận trong bệnh lupus đỏ hệ thống luôn có viêm mô kẽ thận kèm theo, mức độ viêm tùy thuộc vào mức độ lắng đọng các phức hợp miễn dịch trong mô kẽ.
Tổn thương ở thận có ý nghĩa tiên lượng quan trọng trong bệnh lupus ban đỏ hệ thống bởi vì 1/3 bệnh nhân lupus ban đỏ bị tử vong là do suy thận.
Hình 14 : Viêm cầu thận do lupus, nhóm IV; thành mao mạch dầy lên do lắng đọng miễn dịch, tế bào nội mô và tế bào gian mao mạch tăng sinh trong toàn bộ cầu thận (A); nhuộm miễn dịch huỳnh quang cho thấy lắng đọng IgG trong thành mạch và vùng gian mao mạch (B); dưới KHVĐT (C), lắng đọng phực hợp miễn dịch trong vùng dưới nội mô (1) và trong vùng gian mao mạch (2).
Bệnh thận do tiểu đường
Tổn thương cầu thận do tiểu đường nằm trong nhóm các tổn thương do bệnh lý vi mạch.
Hai cơ chế liên quan với tổn thương cầu thận ở bệnh nhân tiểu đường là:
Rối loạn chuyển hoá làm dầy màng đáy và tăng kích thước mô đệm gian mao mạch.
Rối loạn huyết động làm phì đại các cầu thận.
Hình thái tổn thương: (Hình 15)
Có 3 hình ảnh tổn thương theo mức độ bệnh nặng dần
Tổn thương sớm (xuất hiện sau 2 năm bị tiểu đường phụ thuộc insulin): màng đáy mao mạch dày lên.
Xơ hoá cầu thận lan tỏa: cầu thận to ra, mô đệm gian mao mạch tăng kích thước và màng đáy dày lên do lắng đọng một chất giống màng đáy,nhuộm PAS dương tính. Không có lắng đọng các phức hợp miễn dịch.
Xơ hoá cầu thận dạng nốt: trong cầu thận có một hoặc nhiều nốt tròn, đồng nhất, ái toan, nhuộm PAS dương tính, nằm ở giữa các quai mao mạch, gọi là nốt Kimmelstiel-Wilson; (đây là hình ảnh đặc trưng của tổn thương thận do tiểu đường). Phần cầu thận còn lại và các cầu thận khác có hình ảnh tổn thương xơ hoá lan tỏa.
Hình 15 : Xơ hóa cầu thận dạng nốt trong bệnh thận do tiểu đường, các nốt Kimmelstiel-Wilson bắt mầu tím đỏ (*) với phương pháp PAS.
Liên hệ lâm sàng: Khởi đầu bệnh nhân chỉ có tiểu đạm nhẹ. Khi đã có tiểu đạm, dù có kiểm soát được đường huyết cũng không thể ngăn chặn được diễn tiến bệnh thành xơ cứng thận. Tiểu đạm thường đi kèm với các biểu hiện bệnh lý vi mạch khác như bệnh võng mạc do tiểu đường. Bệnh diễn tiến đến suy thận trong vòng 6 năm.
Viêm cầu thận tiến triển nhanh (rapidly progressive glomerulonephritis) :
Về mô bệnh học là viêm cầu thận liềm thể (crescentic glomerulonephritis) do trong viêm cầu thận tiến triển nhanh, phần lớn các cầu thận có tình trạng tăng sinh tế bào biểu mô tạo thành các liềm tế bào dưới bao Bowman.
Viêm cầu thận liềm thể đi kèm với các tổn thương khác của cầu thận. Có thể chia ra 3 nhóm:
Týp I: có lắng đọng trên màng đáy tự kháng thể IgG kháng màng đáy cầu thận. Một số trường hợp, các tự kháng này cũng gắn được với màng đáy mao mạch phế nang, làm bệnh nhân có thêm triệu chứng xuất huyết phổi bên cạnh suy thận, gọi là hội chứng Goodpasture.
Týp II: là biến chứng của các viêm cầu thận do lắng đọng phức hợp miễn dịch (viêm cầu thận hậu nhiễm trùng, lupus, bệnh thận IgA…).
Týp III: còn gọi là týp nghèo miễn dịch (pauci-immune type) do không tìm thấy được lắng đọng của kháng thể kháng màng đáy hoặc phức hợp miễn dịch như 2 týp trên. Trong huyết thanh của hầu hết bệnh nhân, có kháng thể ANCA (antineutrophil cytoplasmic antibody) chống các protein có trong bào tương của BCĐNTT. Vì vậy, ở 3/4 số bệnh nhân viêm cầu thận liềm thể týp III, có thêm các triệu chứng của các bệnh lý viêm mạch máu hệ thống (thí dụ viêm mạch Wegener, viêm đa động mạch dạng nốt…) do kháng thể ANCA có khả năng hoạt hoá các BCĐNTT, làm tổn thương tế bào nội mô mạch máu.
Hình thái tổn thương: (Hình 16)
Đại thể: Thận to, nhợt màu, trên bề mặt có chấm xuất huyết.
Vi thể: Liềm thể được tạo bởi các tế bào biểu mô lá ngoài bao Bowman tăng sinh, các đại thực bào và mônô bào; xen kẽ giữa các lớp tế bào của liềm thể là các dải fibrin. Có hình ảnh vỡ màng đáy khi khảo sát dưới kính hiển vi điện tử.
Liên hệ lâm sàng: Bệnh nhân có tiểu máu, đạm niệu trung bình, có thể có cao huyết áp và phù. Đa số bệnh nhân có thiểu niệu nặng. Bệnh diễn tiến nhanh chóng đến suy thận trong vòng vài tuần hoặc vài tháng, bệnh nhân cần phải được lọc thận hoặc thay thận. Thay huyết tương chỉ có ích đối với các bệnh nhân bị hội chứng Goodpasture.
Hình 16: Viêm cầu thận liềm thể (→←)