Viêm ống thận – mô kẽ
Viêm xảy ra đầu tiên ở mô kẽ và ống thận, sau đó có thể lan đến cầu thận. Nguyên nhân gây viêm ống thận – mô kẽ có thể là vi khuẩn, thuốc, rối loạn chuyển hoá (hạ kali-máu), tia xạ và phản ứng miễn dịch.
Viêm thận – bể thận cấp (acute pyelonephritis):
Viêm cấp tính tạo mủ ở thận và bể thận do vi khuẩn, hầu như luôn đi kèm với nhiễm khuẩn đường tiểu dưới. Triệu chứng xảy ra đột ngột, bệnh nhân thấy đau vùng thắt lưng, sốt, ớn lạnh, xét nghiệm nước tiểu thấy có mủ và vi khuẩn, có thể kèm theo các triệu chứng kích thích bàng quang – niệu đạo như tiểu khó, tiểu lắt nhắt, tiểu gắt. Bệnh thường có diễn tiến tự giới hạn; trừ trường hợp bệnh nhân có các yếu tố thuận lợi (như tắc nghẽn đường tiểu, trào ngược bàng quang – niệu quản, có thai, đặt ống thông hoặc ống soi đường niệu) làm bệnh dễ tái phát hoặc trở nên mãn tính.
Nguyên nhân gây bệnh chủ yếu là các trực khuẩn gram âm đường ruột, thường gặp nhất là Escherichia coli. Các vi khuẩn khác như Proteus, Klebsiella, Enterobacter và Pseudomonas hay gây nhiễm khuẩn ngược dòng, nhất là ở những bệnh nhân được soi bàng quang hoặc có đặt ống thông niệu đạo.
Vi khuẩn đến thận bằng:
Đường máu: thường thứ phát sau nhiễm khuẩn huyết hoặc viêm nội tâm mạc nhiễm khuẩn
Nhiễm khuẩn ngược dòng: thường gặp nhất, nữ dễ mắc bệnh hơn nam do niệu đạo ngắn.
Hình thái tổn thương:
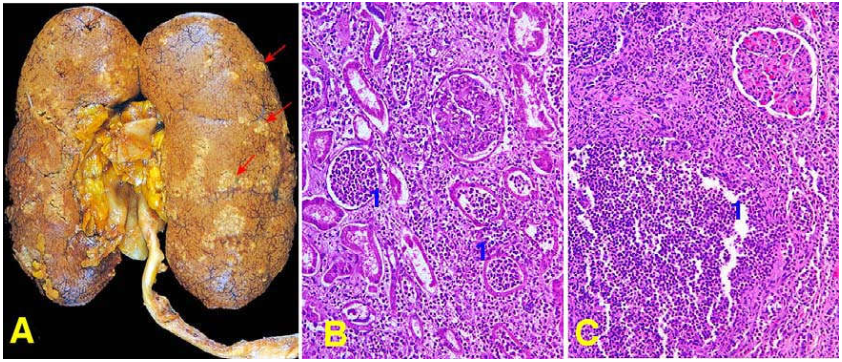
Đại thể: Bề mặt thận nổi lên nhiều ổ áp xe nhỏ, nằm rải rác hoặc khu trú tại một vùng của thận, có thể hoà nhập với nhau tạo thành một ổ mủ duy nhất. Tổn thương có thể thấy ở 1 hoặc cả 2 thận (hình 17).
Hình 17: Viêm thận-bể thận cấp, bề mặt thận nổi nhiều ổ áp xe nhỏ (mũi tên) (A); Mô kẽ và ống thận (1) thấm nhập BCĐNTT trong khi cầu thận vẫn bình thường (B), có chỗ tạo áp xe (1) (C).
Vi thể: hình ảnh viêm cấp tính hoại tử sinh mủ và hình thành ổ áp xe ở một hoặc hai nhú thận. Ở giai đoạn sớm, nhiễm khuẩn còn giới hạn ở mô kẽ, sau đó mới lan vào ống thận. Trong ống góp, các bạch cầu đa nhân trung tính tạo nên những trụ bạch cầu đặc trưng, có thể tìm thấy khi làm xét nghiệm nước tiểu. Cầu thận và mạch máu thận còn bình thường không bị tổn thương. Trường hợp nặng, nhú thận có thể bị hoại tử.
Viêm thận – bể thận mãn (chronic pyelonephritis):
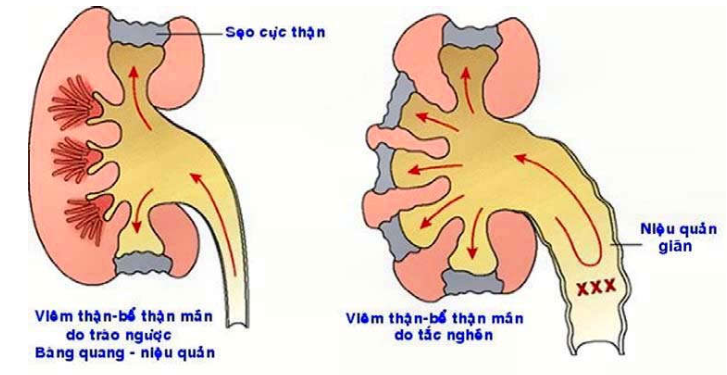
Là tình trạng viêm kinh niên mô kẽ gây hoá sẹo nhu mô thận làm biến dạng hệ thống đài – bể thận. Bệnh thường diễn tiến dần đến suy thận mãn một cách âm thầm. Phân biệt hai loại: (Hình 18)
Hình 18: Sơ đồ phân biệt hình ảnh tổn thương của 2 loại viêm thận- bể thận mãn
Viêm thận – bể thận mãn do tắc nghẽn:
Tắc nghẽn đường tiểu tạo điều kiện thuận lợi cho nhiễm khuẩn tái phát nhiều lần, gây xơ hoá và viêm thận – bể thận mãn. Viêm thận – bể thận mãn có thể chỉ xảy ra ở một bên thận trong trường hợp tắc nghẽn do sỏi, hoặc chít hẹp bất thường một niệu quản; hoặc ở cả hai thận trong trường hợp có dị tật bẩm sinh ở niệu đạo (van niệu đạo sau,…). Tắc nghẽn làm tăng áp lực ngược dòng, làm giãn tất cả các đài thận, bể thận. Nhu mô thận vùng tuỷ và vỏ bị nhiễm khuẩn tái đi tái lại, làm nhú thận bị huỷ và hoá sẹo vỏ thận bên trên.
Viêm thận – bể thận không do tắc nghẽn:
Đại đa số các trường hợp là do trào ngược bàng quang – niệu quản, xảy ra ở một bên hoặc cả hai bên thận. Áp lực do trào ngược tác động chủ yếu lên các đài thận ở vùng cực, do đó thận chỉ bị hoá sẹo ở các cực trên và dưới.
Hình thái tổn thương: (Hình 19)
Đại thể: Thận bị xơ hoá, vỏ thận mỏng, trên bề mặt thận có những sẹo lõm rải rác khắp thận đối với loại viêm thận-bể thận do tắc nghẽn, hoặc khu trú tại cực thận đối với loại thứ hai.
Vi thể: Cả 2 loại có hình ảnh vi thể giống nhau: mô kẽ thấm nhập limphô bào, tương bào và bị xơ hoá. Ống thận giãn có thể chứa các trụ hyalin; cầu thận có thể hoàn toàn không bị ảnh hưởng hoặc có xơ hoá quanh cầu thận. Thành mạch máu bị xơ hoá hoặc hyalin hoá. Một số trường hợp cầu thận bị xơ hoá từng ổ thứ phát.
Hình 19 : Viêm thận- bể thận mãn do tắc nghẽn, các đài thận giãn, teo nhú thận (A); Mô kẽ thấm nhập tế bào viêm mãn, ống thận giãn chứa trụ hyalin (B)
Viêm thận – mô kẽ do thuốc
Một số thuốc kháng sinh và giảm đau có thể gây viêm thận.
Phân biệt hai loại:
Viêm thận – mô kẽ cấp tính do thuốc:
Cơ chế bệnh sinh: thuốc tác động như một hapten, kích thích đáp ứng miễn dịch dịch thể sản xuất ra các IgE (quá mẫn týp I) và miễn dịch qua trung gian tế bào (quá mẫn týp IV) chống lại tế bào ống thận và màng đáy tế bào ống thận.
Các triệu chứng xuất hiện khoảng 2 tuần sau khi bắt đầu dùng thuốc gồm sốt, nổi mẩn trên da, urê máu tăng; trong nước tiểu có hồng cầu, bạch cầu, trụ bạch cầu. Đa số bệnh nhân hồi phục hoàn toàn sau khi ngưng thuốc.
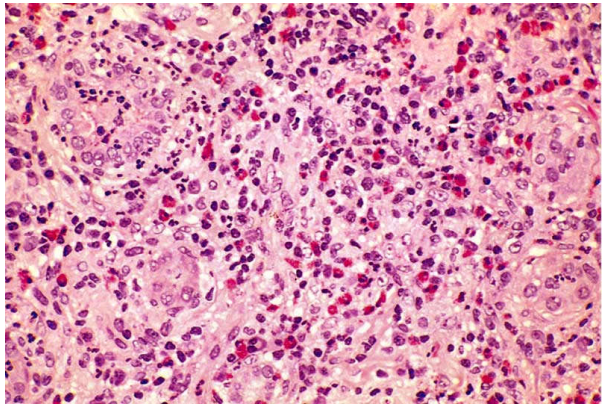
Hình thái tổn thương: mô kẽ phù nề, thấm nhập tế bào đơn nhân, chủ yếu là limphô bào và đại thực bào; cũng có thể thấy nhiều bạch cầu đa nhân ái toan và bạch cầu đa nhân trung tính. Đối với 1 số loại thuốc như Methicilline và thiazide, có thể thấy phản ứng viêm hạt với u hạt và đại bào trong mô kẽ. Các cầu thận vẫn bình thường. (Hình 20)
Bệnh thận do thuốc giảm đau:
Thường gặp ở phụ nữ đã sử dụng nhiều năm các thuốc giảm đau như phenacetin, aspirin, acetaminophen, caffein, codein,…
Cơ chế bệnh sinh: Nhú thận bị hoại tử do thuốc trực tiếp làm tổn thương tế bào; hoặc gián tiếp do thuốc ức chế tác dụng giãn mạch của prostaglandin, gây ra thiếu máu nhú thận.
Bệnh nhân đến vì suy thận mãn, cao huyết áp, thiếu máu. Nếu ngưng thuốc, chức năng thận có thể cải thiện.
Hình thái tổn thương:
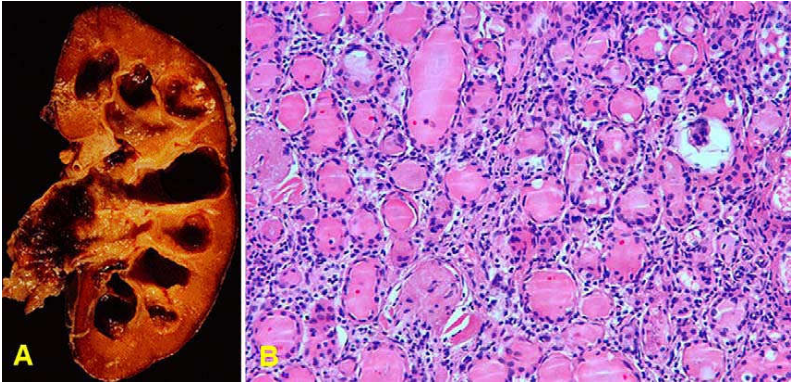
Đại thể: Nhú thận hoại tử có màu vàng nâu, nhăn nhúm, tróc ra và rơi vào bể thận.
Vi thể: Nhú thận hoại tử đông, rải rác có các ổ calci hoá nghịch dưỡng; mô kẽ viêm, xơ hoá; có hình ảnh dày màng đáy ở các mạch máu nhỏ.
Hình 20: Viêm thận – mô kẽ cấp tính do thuốc, mô kẽ phù nề thấm nhập tế bào đơn nhân, bạch cầu ái toan
Hoại tử ống thận cấp (acute tubular necrosis):
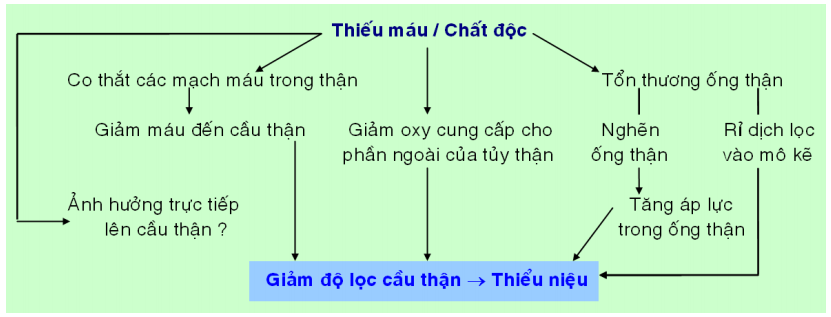
Hoại tử ống thận cấp là nguyên nhân gây suy thận cấp thường gặp nhất. Hoại tử ống thận cấp có thể do thiếu máu hoặc do độc chất. Hoại tử ống thận cấp gây suy thận cấp theo các cơ chế sau:
Diễn tiến lâm sàng gồm 3 giai đoạn:
Giai đoạn khởi phát: kéo dài khoảng 36 giờ, lượng nước tiểu giảm nhẹ và urê máu tăng.
Giai đoạn duy trì: trong giai đoạn này, tế bào ống thận bị tổn thương, bong tróc gây nghẽn ống thận, lượng nước tiểu giảm xuống chỉ còn 50-400 ml/ngày, thiểu niệu kéo dài trong vài ngày có khi tới 3 tuần, bệnh nhân có thể tử vong trong giai đoạn này nếu không được điều trị hỗ trợ hoặc thẩm phân kịp thời.
Giai đoạn hồi phục: lượng nước tiểu tăng do mất khả năng cô đặc nước tiểu, có thể đạt tới 3 lít/ngày, kéo dài trong vòng vài ngày, chức năng ống thận vẫn chưa hồi phục, do đó, trong giai đoạn này bệnh nhân dễ bị mất cân bằng điện giải, dễ nhiễm khuẩn nặng và có thể tử vong. Sau giai đoạn hồi phục, lượng nước tiểu về bình thường nhưng nhiều tháng sau chức năng ống thận mới hồi phục hoàn toàn.
Hoại tử ống thận cấp do thiếu máu (ischemic acute tubular necrosis):
Bệnh nhân bị sốc do chấn thương, bỏng, nhiễm khuẩn, huyết áp tụt làm giảm tưới máu vùng quanh ống thận.
Hình thái tổn thương:
Đại thể: Thận sưng to, vùng vỏ nhợt nhạt, vùng tủy sung huyết.
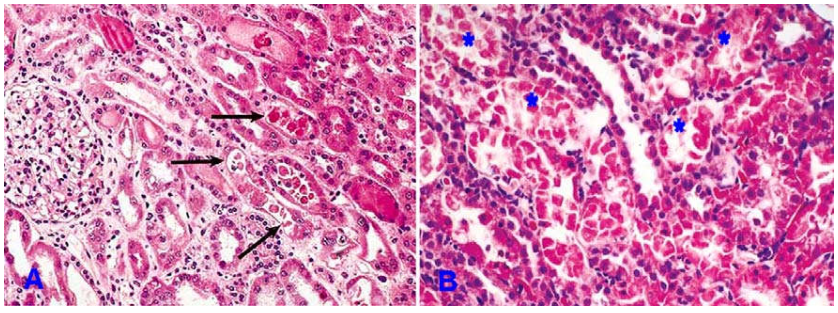
Vi thể: Cầu thận và mạch máu không bị tổn thương. Ống thận gần giãn rộng, lớp biểu mô bị ép dẹt, mất bờ bàn chải. Rải rác từng tế bào riêng lẻ trên thành ống thận gần bị hoại tử, rơi vào lòng ống, để lộ lớp màng đáy bên dưới. Lòng ống thận xa và ống góp có các trụ niệu ái toan (cấu tạo chủ yếu bởi protein Tamm-Horsfall, là 1 glycoprotein bình thường vẫn được chế tiết bởi các tế bào của ngành lên của quai Henle và ống thận xa). Mô kẽ xung quanh phù và thấm nhập một ít tế bào viêm đơn nhân. (Hình 21A)
Hình 21: Hoại tử ống thận cấp do thiếu máu: Rải rác từng tế bào ống thận riêng lẻ bị hoại tử bong ra (mũi tên), để lộ màng đáy (A); Hoại tử ống thận cấp do độc chất, hoại tử lan toả ống thận gần (*) (B)
Hoại tử ống thận cấp do độc chất (toxic acute tubular necrosis) :
Các độc chất có thể gây hoại tử ống thận cấp gồm nhiều loại: Kim loại nặng như chì, thủy ngân, thạch tín (arsenic), vàng, chrome, bismuth và uranium; dung môi hữu cơ như tetrachlorur carbon, chloroform, dioxan, ethylene glycol; thuốc kháng sinh họ aminoglycoside (như gentamycin, kanamycin; thuốc cản quang; …
Hình thái tổn thương:
Đại thể: Thận sưng to, có màu đỏ.
Vi thể: Hoại tử tế bào ống thận lan toả hơn so với hoại tử do thiếu máu, chủ yếu là ở các ống thận gần vì đây là phần ống nhạy cảm hơn cả với độc chất; ống thận xa và ống thu thập ít bị ảnh hưởng, mô kẽ thấm nhập một ít tế bào viêm (hình 21B).