HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐÁNH GIÁ BỆNH PHỔI TẮC NGHẼN MẠN TÍNH
Đại cương
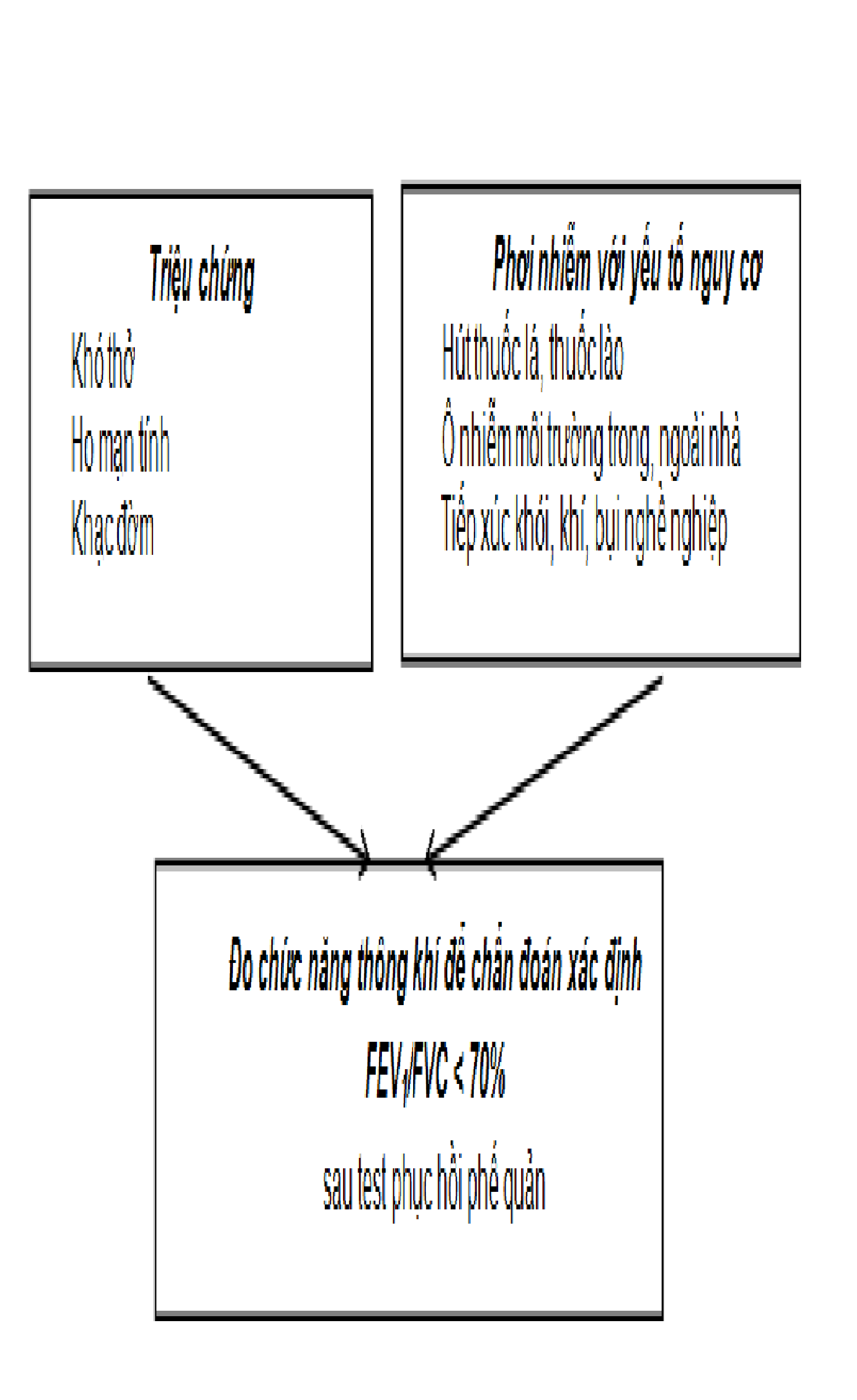
Chẩn đoán
Chẩn đoán định hướng áp dụng tại tuyến chưa được trang bị máy đo cntk
Chẩn đoán xác định áp dụng cho cơ sở y tế đã được trang bị máy đo cntk
Đo chức năng thông khí phổi:
X-quang phổi:
Clvt ngực lớp mỏng 1mm độ phân giải cao (hrct):
Điện tâm đồ:
Siêu âm tim
Đo thể tích khí cặn, dung tích toàn phổi
Đo khuếch tán khí (dlco)
Đo thể tích ký thân
Chẩn đoán phân biệt
|
Hen phế quản Thường bắt đầu khi còn nhỏ. Các triệu chứng biến đổi từng ngày Tiền sử dị ứng thời tiết, dị ứng thức ăn,viêm khớp, và/hoặc eczema, chàm. Gia đình có người cùng huyết thống mắc hen. Các triệu chứng ho, khó thở thường xuất hiện vào ban đêm/sáng sớm.
Khám ngoài cơn hen có thể hoàn toàn bình thường.
Giới hạn luồng khí dao động: FEV1 dao động trong khoảng 20% và 200ml hoặc hồi phục hoàn toàn: FEV1/FVC ≥ 70% sau test hồi phục phế quản
Hiếm khi có biến chứng tâm phế mạn hoặc suy hô hấp mạn.
|
BPTNMT Xuất hiện thường ở người > 40 tuổi. Các triệu chứng tiến triển nặng dần. Tiền sử hút thuốc lá, thuốc lào nhiều năm. Khó thở lúc đầu khi gắng sức sau khó thở liên tục. Luôn có triệu chứng khi khám phổi. Rối loạn thông khí tắc nghẽn không phục hồi hoàn toàn: FEV1/FVC Biến chứng tâm phế mạn hoặc suy hô hấp mạn tính thường xảy ra ở giai đoạn cuối. |
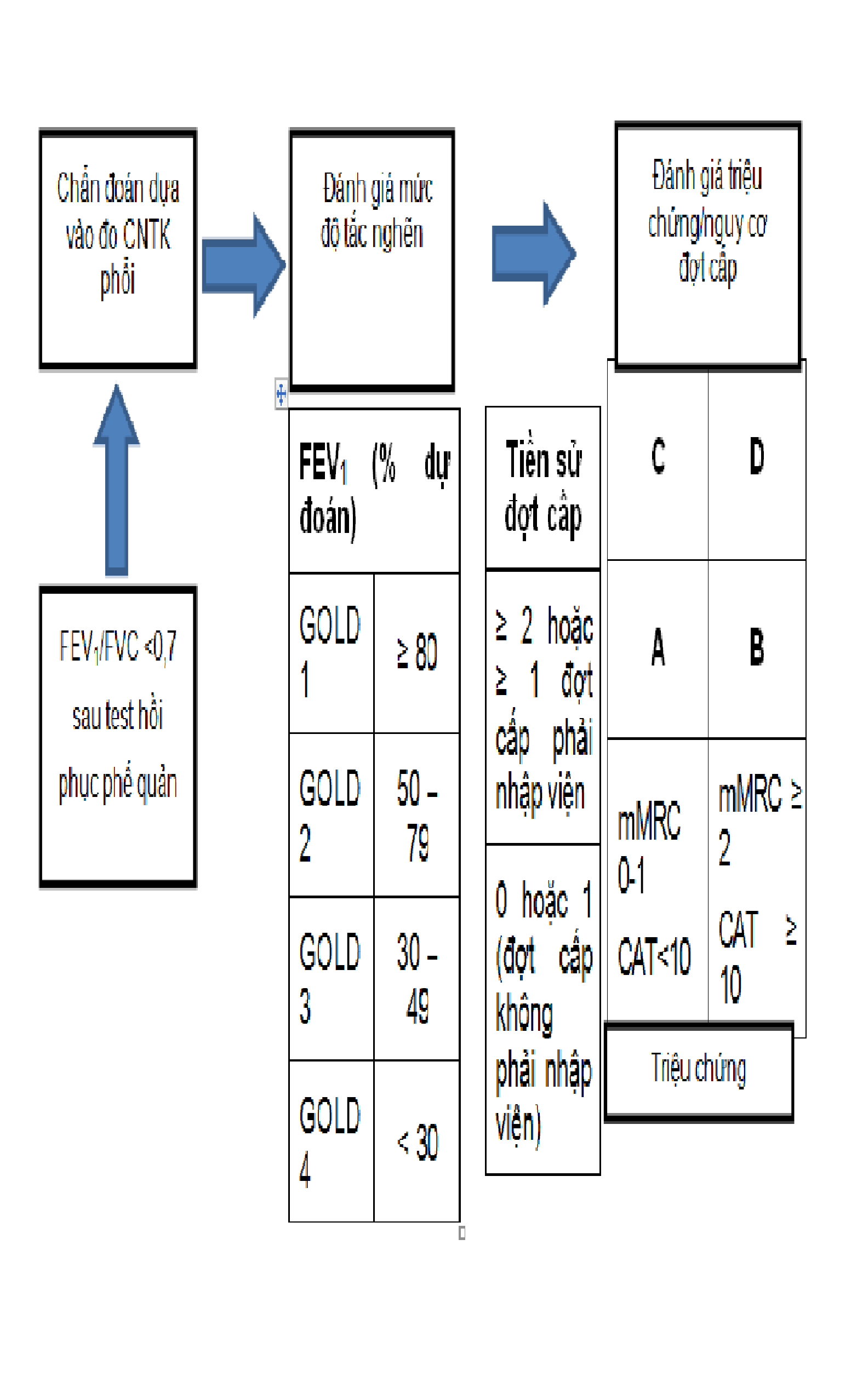
Đánh giá bệnh phổi tắc nghẽn mạn tính
Đánh giá mức độ tắc nghẽn đường thở
Đánh giá triệu chứng và ảnh hưởng của bệnh
Đánh giá nguy cơ đợt cấp
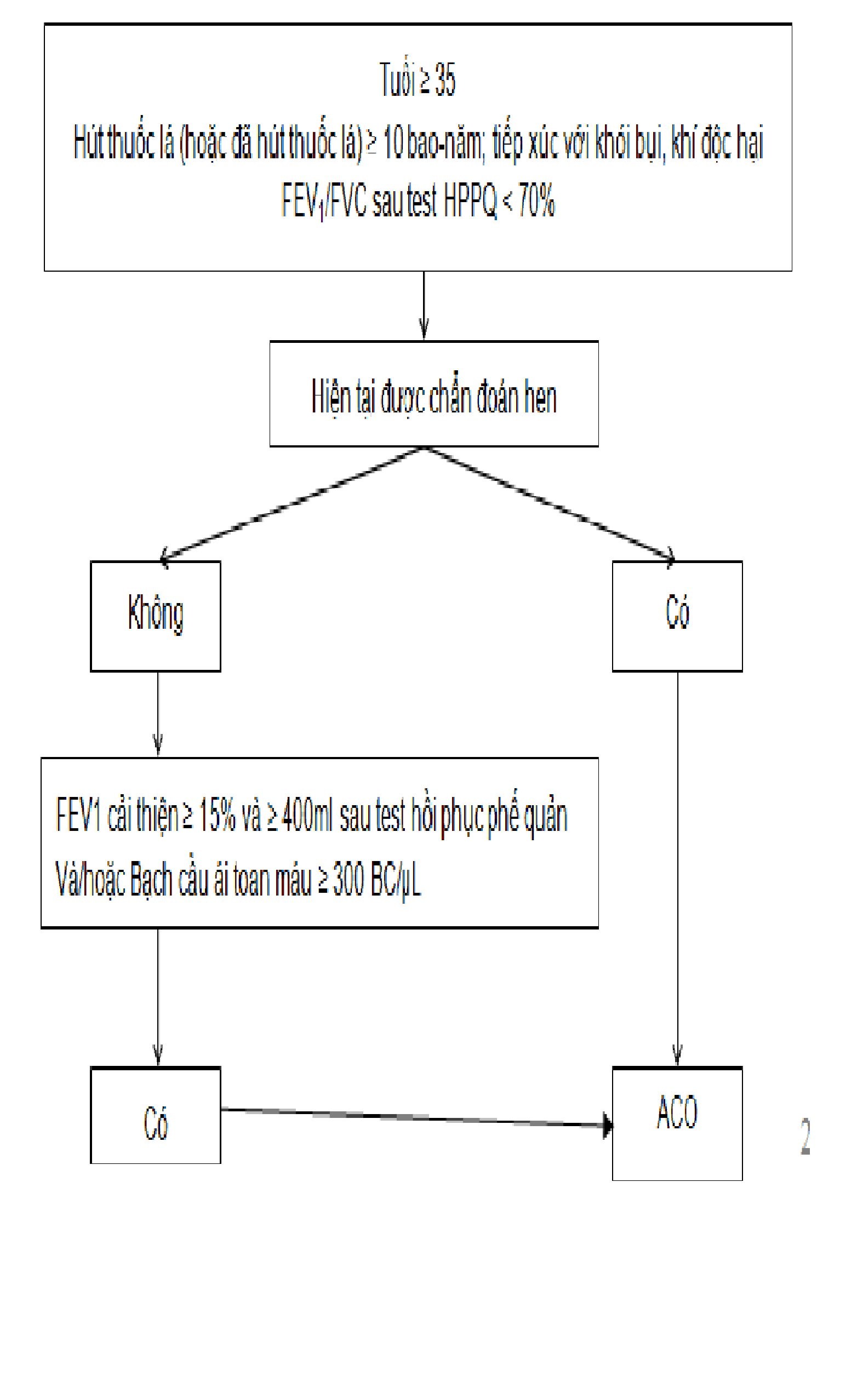
Chẩn đoán một số kiểu hình bệnh phổi tắc nghẽn mạn tính
Định nghĩa kiểu hình
Chẩn đoán kiểu hình bệnh phổi tắc nghẽn mạn tính
Kiểu hình viêm phế quản mạn tính chiếm ưu thế:
Kiểu hình khí phế thũng chiếm ưu thế:
Kiểu hình đợt cấp thường xuyên (có từ 2 đợt cấp trở lên):
Kiểu hình giãn phế quản:
Kiểu hình chồng lấp bptnmt – hen (aco):
-
Hướng dẫn quốc gia về dinh dưỡng cho Phụ nữ có thai và bà mẹ cho con bú
05:23,28/01/2021
-
Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2 năm 2020
07:53,27/01/2021
-
Quy trình Laser châm
03:19,19/01/2021
-
Quy trình Cấy chỉ điều trị rối loạn tiểu tiện
03:18,19/01/2021
-
Quy trình Cấy chỉ điều trị liệt dương
03:17,19/01/2021
-
Quy trình Cấy chỉ điều trị di tinh
03:14,19/01/2021
-
Quy trình Cấy chỉ điều trị hội chứng tiền mãn kinh
03:07,19/01/2021
-
Quy trình Cấy chỉ điều trị sa tử cung
03:06,19/01/2021
-
Quy trình Cấy chỉ điều trị thống kinh
03:02,19/01/2021
-
Quy trình Cấy chỉ điều trị rối loạn kinh nguyệt
03:00,19/01/2021
Gọi điện
Chat Facebook
Chat Zalo
Chat Viber
Chat Twitter
- Trang chủ
- Tin tức & Sự kiện
- Tuyển dụng
- Liên hệ
- Chính sách bảo mật
- Trách nhiệm & Cam kết
- Quy chế hoạt động
- Dịch vụ Y tế
- Dịch vụ Đào tạo
- Sản phẩm HealthVie
- Thư viện Y khoa
Tài liệu mới nhất
Xem thêm
Ẩn bớt
Chuyên ngành


Đặt lịch xét nghiệm
Vui lòng để lại số điện thoại, chuyên gia của Health Việt Nam sẽ tư vấn, hỗ trợ bạn.
Công ty cổ phần health việt nam
Tầng 20, toà nhà VIWASEEN, số 48 Tố Hữu, Nam Từ Liêm, Hà Nội
0899.108.108
1900.633.902
contact@healthvietnam.vn

Health Việt Nam
Chính sách
Lĩnh vực hoạt động
Đăng ký nhận tin
Copyright © 2018 Health Vietnam, All rights reserved.
Mã số thuế : 0108200276 do Sở Kế hoạch và Đầu tư thành phố Hà Nội cấp ngày 26/03/2018.





