Thuốc dạng phun hít được sử dụng ngày càng nhiều trong điều trị các bệnh lý hô hấp như hen phế quản, bệnh phổi tắc nghẽn mạn tính (BPTNMT, COPD), xơ phổi, tăng áp động mạch phổi do ưu điểm tác dụng tại chỗ nhanh, ít tác dụng phụ toàn thân. Bình hít định liều (MDIs), bình hít bột khô (PDIs) và máy khí dung là các thiết bị phổ biến để phân bố thuốc. Buồng đệm là thiết bị ngoài gắn với bình định liều cho phép phân bố thuốc tốt hơn.
Bình hít định liều
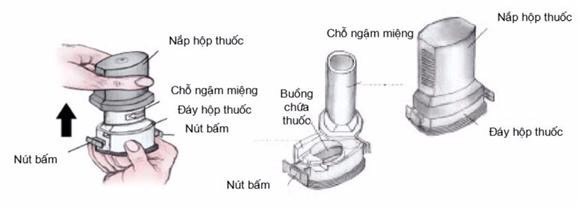
Bình hít định liều (MDIs) là thiết bị phun hít cầm tay dùng lực đẩy để phân bố thuốc. MDI có hộp kim loại có áp lực chứa thuốc dạng bột hoặc dung dịch, chất surfactant, propellant, van định liều. Hộp kim loại này được bọc bên ngoài bằng ống nhựa, có ống ngậm.
Ưu điểm của MDIs: dễ mang theo, khả năng phân bố đa liều, ít nguy cơ nhiễm khuẩn.
Nhược điểm: cần sự khởi động chính xác và phối hợp tốt giữa động tác xịt thuốc với hít vào. Có thể đọng thuốc ở miệng, họng sau xịt.
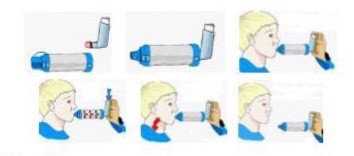
- Kỹ thuật sử dụng MDI
Giữ thẳng bình.
Lắc bình.
Mở nắp.
Nghiêng đầu nhẹ nhàng về sau và thở ra chậm hết trong 3-5 giây.
Đưa ống ngậm vào miệng và ngậm kín.
ấn bình xịt 1 lần để phóng thích thuốc đồng thời hít vào chậm qua miệng.
Bỏ bình hít ra, tiếp tục giữ nhịp thở, đếm chậm đến 10 để thuốc vào sâu trong phổi.
Thở ra.
Lặp lại quá trình trên nếu cần. Giữa các lần xịt nên nghỉ 1 phút giúp thuốc của lần xịt thứ hai vào phổi tốt hơn.

Bình hít định liều Bình hít định liều có tính liều
- Buồng đệm
Ưu điểm:
+ Giúp cải thiện phân bố thuốc, giảm lượng thuốc dính ở họng và mất vào không khí.
+ Hỗ trợ khi bệnh nhân phối hợp kém hoặc khó sử dụng bình hít đơn thuần.
Nhược điểm: dụng cụ cồng kềnh, diện tiếp xúc với vi khuẩn nhiều hơn, do lực tĩnh điện có thể giảm phân bố thuốc vào phổi.
Buồng đệm có van: cho phép thuốc ở trong buồng đệm tới khi bệnh nhân hít thuốc vào qua van một chiều, ngăn bệnh nhân thở ra vào buồng đệm, cải thiện việc hít thuốc và thời gian khởi động.
Cách sử dụng buồng đệm.
+ Lắc bình hít định liều (MDI) rồi lắp vào buồng đệm.
+ Thở ra hết.
+ Ngậm kín đầu ngậm của buồng đệm.
+ Nhấn bình hít định liều một lần để phóng thích liều thuốc.
+ Hít vào chậm và sâu qua miệng trong 3 – 5 giây.
+ Bỏ buồng đệm ra khỏi miệng.
+ Nín thở 10 giây. Nếu khó hít sâu và nín thở, hãy hít thở bình thường với mỗi lần xịt.
+ Thở lại bình thường. Có thể lặp lại lần thứ hai sau khoảng 30 giây – 1 phút.
Bình hít bột khô
Bình hít bột khô (DPI) là thiết bị được kích hoạt bởi nhịp thở giúp phân bố thuốc ở dạng các phân tử chứa trong nang. Do không chứa chất đẩy nên kiểu hít này yêu cầu dòng thở thích hợp. Các DPI có khả năng phun thuốc khác nhau tùy thuộc sức kháng với lưu lượng thở.
Ưu điểm của DPI là được kích hoạt bởi nhịp thở, không cần buồng đệm, không cần giữ nhịp thở sau khi hít, dễ mang theo, không chứa chất đẩy. Nhược điểm là đòi hỏi lưu lượng thở thích hợp để phân bố thuốc, có thể lắng đọng thuốc ở hầu họng và độ ẩm có thể làm thuốc vón cục dẫn đến giảm phân bố thuốc. Chú ý khi sử dụng: giữ bình khô, không thả vào nước, lau ống ngậm và làm khô ngay sau hít, không nuốt viên nang dùng để hít.
Liều thuốc được phân bố của các DPI.
- Các dạng DPI
Diskus/Accuhaler: Hộp chứa 1 cuộn, dải lá kép có 60 nang, mỗi nang chứa 1 liều thuốc bột. Liều thuốc trong dụng cụ này thay đổi từ 50-500 mcg tùy thuộc mỗi sản phẩm. Khi sử dụng, mỗi nang sẽ dịch chuyển vào vị trí và lớp vỏ được xé ra bằng vòng cuộn, khí hít vào đi qua nang đã bị chọc thủng giúp phân bố thuốc.
Cách sử dụng:
Aerolizer: là dụng cụ cung cấp formoterol fumarat. Khi sử dụng, nang thuốc được đặt vào bên trong dụng cụ, khi ấn nhả nút bên cạnh sẽ chọc thủng nang và thuốc sẽ phân tán vào dòng khí khi bệnh nhân hít nhanh và sâu qua ống ngậm.
Cách sử dụng:
- Mở nắp và giữ dụng cụ như hình vẽ.
- Xoay ống ngậm ngược chiều kim đồng hồ.
- Đặt nang thuốc vào lỗ ở đáy dụng cụ.
- Xoay phần đáy theo chiều kim đồng hồ để đóng lại.
- Ấn, nhả cả hai nút để chọc thủng nang.
- Giữ dụng cụ ở tư thế ngang và hít sâu.
- Bỏ dụng cụ ra khỏi miệng, giữ nhịp thở trong 10 giây.
- Thở ra.
- Mở dụng cụ và kiểm tra nang thuốc, nếu còn bột thuốc lặp lại các bước trên.
- Lấy vỏ nang thuốc và đóng ống ngậm.
HandiHaler là dụng cụ hít để phân bố tiotropium bromid (Spiriva) dạng bột khô. Khi sử dụng nang tiotropium được đặt ở giữa buồng của dụng cụ, khi ấn nhả nút xanh, nang thuốc bị chọc thủng, khi hít vào dòng khí phân bố thuốc qua ống ngậm.
Cách sử dụng:
- Lấy nang thuốc ra khỏi vỉ (ngay trước khi sử dụng).
- Đặt nang thuốc vào giữa buồng.
- Đóng ống ngậm chặt đến khi nghe tiếng click.
- Giữ dụng cụ tư thế thẳng, ấn mạnh nút chọc và bỏ tay.
- Giữ dụng cụ ở tư thế ngang, thở ra hết, sau đó hít sâu. Trong khi hít sẽ nghe hoặc cảm nhận thấy nang thuốc rung nhẹ. Bỏ dụng cụ ra khỏi miệng.
- Nín thở trong 10 giây hoặc đến khi muốn thở ra.
- Thở ra chậm cho đến hết rồi hít thêm một lần nữa.
- Sau khi sử dụng, mở ống ngậm, lấy vỏ nang ra.
- Đóng ống ngậm và nắp đậy để bảo quản.
Turbuhaler: Ống hít có bộ đếm liều hiển thị chính xác lượng thuốc còn lại. Nếu không có bộ đếm liều, kiểm tra chỉ thị đỏ ở cửa sổ bên của thiết bị, khi thấy vạch đỏ là còn khoảng 20 liều.
Khí dung
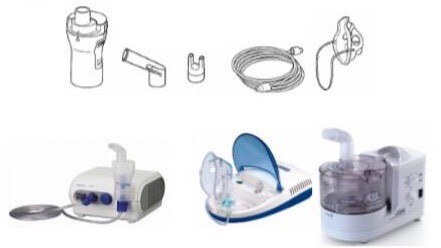
Máy khí dung là thiết bị chuyển dung dịch thuốc thành dạng phun sương để tối ưu hóa sự lắng đọng thuốc ở đường hô hấp dưới. Các thuốc có thể sử dụng dưới dạng khí dung bao gồm corticosteroid, thuốc giãn phế quản, thuốc kháng cholinergic, kháng sinh, thuốc làm loãng đờm. Có 2 dạng máy khí dung là dạng khí nén và siêu âm.
Ưu điểm: sử dụng cho bệnh nhân yếu hoặc không thể sử dụng thuốc dạng xịt, hít; có thể không cần bệnh nhân phối hợp, cho phép dùng liều thuốc lớn hơn. Nhược điểm: cồng kềnh, thời gian cài đặt và sử dụng lâu hơn, giá thành cao hơn, có thể cần nguồn khí nén hoặc oxy (với máy phun tia).
Các dụng cụ bao gồm: bộ nén khí, ống đựng thuốc, ống ngậm hoặc chụp mũi – miệng và dụng cụ đo liều thuốc.
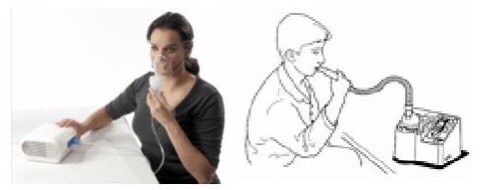
Cách sử dụng:
- Đặt máy khí dung lên bề mặt phẳng
- Lắp các bộ phận của máy và cắm nguồn điện
- Rửa tay
- Dùng ống nhỏ giọt hoặc ống tiêm sạch để lấy một lượng nước muối sinh lý 0,9% (theo liều lượng đã được bác sĩ quy định) cho vào cốc đựng thuốc. Nếu dùng loại thuốc đã pha sẵn thì không cần dùng nước muối.
- Dùng ống nhỏ giọt hoặc ống tiêm sạch để lấy một lượng thuốc (theo liều lượng đã được bác sĩ quy định) cho vào cốc đựng thuốc cùng với nước muối. Có thể dùng loại đã phân sẵn từng liều nhỏ trong ống nhựa. Đóng nắp.
- Gắn phần đầu của ống đựng thuốc với ống ngậm hoặc chụp mũi – miệng.
- Gắn phần cuối của ống đựng thuốc với ống nối phần nén khí.
- Đặt chụp mũi – miệng lên mặt và chỉnh dây cho mặt nạ áp sát vừa khít (hoặc đưa ống ngậm vào miệng).
- Bật máy và kiểm tra xem thuốc có được phun ra không.
- Thở chậm và sâu bằng miệng (hít vào sâu, ngưng lại 1-2 giây rồi thở ra) cho đến khi hết thuốc trong cốc đựng, khoảng 10-20 phút.
- Trong khi khí dung định kỳ theo dõi đáp ứng của bệnh nhân để kịp thời phát hiện các bất thường.
- Dừng máy ngay khi không thấy khí phun ra.
Các tác dụng phụ tại chỗ khi sử dụng máy khí dung: ho, khàn giọng, nhiễm nấm vùng hầu họng, kích thích niêm mạc hầu họng hoặc kích thích da mặt nếu sử dụng chụp mũi – miệng. Do đó, khi sử dụng chụp mũi – miệng cần lắp vừa khít và sau khí dung nên súc miệng sạch.
Sau khi dùng: Tháo chụp mũi – miệng hay ống ngậm, cốc đựng thuốc ra khỏi ống dẫn nhựa. Rửa chụp mũi – miệng ống ngậm, cốc đựng thuốc dưới vòi nước, để khô. Lắp trở lại vào ống dẫn rồi mở công tắc cho máy chạy khoảng 1020 giây để làm khô phía trong. Bầu khí dung, mặt nạ, ống ngậm, dây nối với máy khí dung là các dụng cụ dùng riêng cho từng bệnh nhân. Không được dùng chung để tránh lây nhiễm từ bệnh nhân này sang bệnh nhân khác.
Tài liệu tham khảo
Boe J., Dennis J.H., O’Driscoll B.R. (2001), “European respiratory society guidelines on the use of nebulizers”, Eur Respir J; 18; pp.228-242.
Buddiga P., Kulkarni R. et al. (2011), “Use of Metered Dose Inhalers, Spacers, and Nebulizers”, Medscape (Updated: Mar 29, 2011), http://emedicine.medscape.com/article/ 1413366-overview.
Dolovich M.B., Ahrens R.C. et al. (2005), “Device Selection and Outcomes of Aerosol Therapy: Evidence-Based Guidelines”, American College of Chest Physicians/ American College of Asthma, Allergy, and Immunology, Chest; 127; pp.335-371.