Khám xét lâm sàng.
Khám xét lâm sàng cơ quan tiết niệu – sinh dục nam bao gồm các bước: “hỏi bệnh – quan sát bệnh nhân – sờ nắn – gõ – nghe”.
Hỏi bệnh:
Hỏi bệnh đóng vai trò rất quan trọng, hỏi bệnh để thu thập những thông tin về bệnh.
Có ba loại vấn đề phải khai thác kỹ trong khi hỏi bệnh:
Lý do bệnh nhân đến khám bệnh.
Diễn biến của quá trình bệnh và kết quả điều trị ở các tuyến nếu có.
Tiền sử của người bệnh.
Khai thác lý do đến khám bệnh:
Thông thường bệnh nhân đến khám bệnh với các triệu chứng gây khó chịu cho người bệnh. Chủ yếu là các triệu chứng:
Triệu chứng đau:
Trong các bệnh lý về tiết niệu – sinh dục, triệu chứng đau là triệu chứng phổ biến nhất và thường là nguyên nhân khiến người bệnh phải tới bác sỹ khám.
Triệu chứng đau có:
Cơn đau dữ dội vùng thận.
Đau âm ỉ vùng thận.
Đau tức vùng hạ vị.
Đau chói vùng bìu…
Đôi khi vị trí đau trên hệ tiết niệu – sinh dục không phản ánh đúng vị trí tổn thương:
Sỏi niệu quản: đau ở vùng thận.
Viêm tinh hoàn: đau ở hố chậu hoặc thắt lưng.
Sỏi bàng quang: đau dọc dương vật.
Triệu chứng rối loạn tiểu tiện:
Bao gồm các triệu chứng rối loạn khi đi tiểu và làm bệnh nhân khó chịu:
Đái rắt, đái buốt.
Đái khó.
Bí đái.
Đái rỉ, đái không tự chủ.
Đái ngắt ngừng.
Các thay đổi trong thành phần của nước tiểu:
Bình thường nước tiểu bệnh nhân trong và có màu vàng chanh. Những thay đổi trong thành phần nước tiểu cũng là nguyên nhân khiến bệnh nhân tới khám bệnh.
Đái ra máu toàn bãi, đái ra máu đầu bãi, đái ra máu cuối bãi.
Đái ra mủ.
Đái ra hơi, ra phân.
Lý do khác:
Ngoài các triệu chứng ở trên, bệnh nhân còn có thể có một số triệu chứng kèm theo như: sốt cao, rét run, phù toàn thân, sờ thấy khối u ở cơ quan tiết niệu, sinh dục.
Người thầy thuốc phải nhạy bén khai thác kỹ, tránh bị mớm chẩn đoán hoặc bị nhầm về triệu chứng khi bệnh nhân sử dụng ngôn ngữ dân gian, địa phương.
Diễn biến của bệnh:
Phải khai thác được:
Thời gian xuất hiện các triệu chứng đầu tiên.
Thứ tự xuất hiện của các triệu chứng.
Diễn biến của bệnh tăng, giảm theo thời gian.
Xử trí của bệnh nhân hoặc tuyến trước, kết quả như thế nào.
Tình trạng hiện tại của người bệnh, triệu chứng nào còn nổi trội lên.
Tiền sử của bệnh nhân:
Khai thác các bệnh cũ có liên quan tới bệnh lý hiện tại.
Không bỏ sót các bệnh kèm theo để đánh giá tiên lượng trong điều trị.
Tóm lại: sau khi hỏi bệnh, người thầy thuốc phải có được các thông tin để xác định chẩn đoán:
Có bệnh tiết niệu – sinh dục hay không (chẩn đoán sơ bộ).
Bệnh ở cơ quan nào của hệ tiết niệu – sinh dục.
Nguyên nhân bệnh lý và tiên lượng bệnh (chẩn đoán nguyên nhân và bệnh căn).
Khám bệnh:
Quan sát người bệnh:
Quan sát chung:
Quan sát tổng quát đôi khi giúp người ta phát hiện nhiều triệu chứng có giá trị:
Thể trạng gầy xanh, bơ phờ hốc hác, thiếu máu gặp trong bệnh nhiễm khuẩn nặng hoặc bệnh ác tính.
Vẻ mặt bơ phờ, u ám, phù, buồn nôn và nôn gặp trong suy thận.
Nằm co vẹo một bên trong bệnh gây đau một bên thận.
Dáng đi khệnh khạng, chân dạng trong một số bệnh vùng bìu.
Quan sát vùng thận:
Căng gồ vùng thận gặp khi thận to, u vùng thận, chấn thương thận.
Có các vết xây xát, tím bầm vùng thận khi bị chấn thương thận.
Có các vết quầng đỏ khi bị áp xe quanh thận hoặc u ác tính vùng thận.
Quan sát sự di động của khối u vùng thận khi thở để chẩn đoán phân biệt với u trong ổ bụng.
Quan sát vùng hạ vị: có thể thấy:
Khối căng gồ, khối phồng trên xương mu khi có cầu bàng quang hoặc u bàng quang thành trước.
Vết tím bầm, phù nề, xây xát khi bị chấn thương bàng quang, chấn thương vỡ khung chậu.
Quan sát bìu:
Bìu to, da bìu nhẵn căng khi bị tràn dịch màng tinh hoàn, u tinh hoàn, thoát vị bìu.
Hình ảnh “búi giun” ở bìu, thường ở bên trái khi bị giãn tĩnh mạch thừng tinh.
Bìu tấy đỏ khi bị viêm tinh hoàn – mào tinh hoàn, áp xe tinh hoàn.
Bìu lở loét, có lỗ rò khi bị lao mào tinh hoàn, áp xe tinh hoàn.
Da bìu bị kéo lõm hoặc quầng đỏ do mạch máu tăng sinh khi bị u ác tính ở tinh hoàn và mào tinh hoàn.
Kết hợp với sờ nắn, tìm các dấu hiệu chẩn đoán bệnh như: Chevassu, Sébileau, Curling, dấu hiệu soi đèn.
Dấu hiệu soi đèn trong chẩn đoán tràn dịch màng tinh hoàn: thấy hình ảnh ánh sáng đi qua môi trường nước nên thấy một màu hồng, ở đáy bìu có một khối đen hình tròn đó là tinh hoàn bị đẩy ra một góc.
Quan sát bãi đái, nước tiểu:
Tia nước tiểu: to hay nhỏ, mạnh hay yếu, liên tục hay ngắt quãng, nhỏ giọt. Bệnh nhân phải gắng sức khi đái hay không để xác định triệu chứng đái khó.
Màu sắc nước tiểu: nếu nước tiểu đỏ, xác định đái ra máu thì cần phải làm nghiệm pháp 3 cốc để xác định vị trí tổn thương gây đái ra máu.
Nghiệm pháp 3 cốc:
Dùng 3 cốc thủy tinh trong đựng nước tiểu:
Cốc 1: lấy những giọt nước tiểu đầu bãi.
Cốc 2: lấy những giọt nước tiểu giữa bãi.
Cốc 3: lấy những giọt nước tiểu cuối bãi.
Đánh giá kết quả:
Cốc 1 có máu đơn thuần: đái ra máu đầu bãi → tổn thương niệu đạo.
Cốc 3 có máu đơn thuần: đái ra máu cuối bãi → tổn thương ở bàng quang.
Cả 3 cốc cùng có máu: đái ra máu toàn bãi → tổn thương hệ tiết niệu trên (niệu quản và thận).
Tuy nhiên có thể gặp trường hợp cả 3 cốc đều có máu nhưng cốc 3 đậm hơn trong chảy máu bàng quang mức độ nặng.
Sờ nắn:
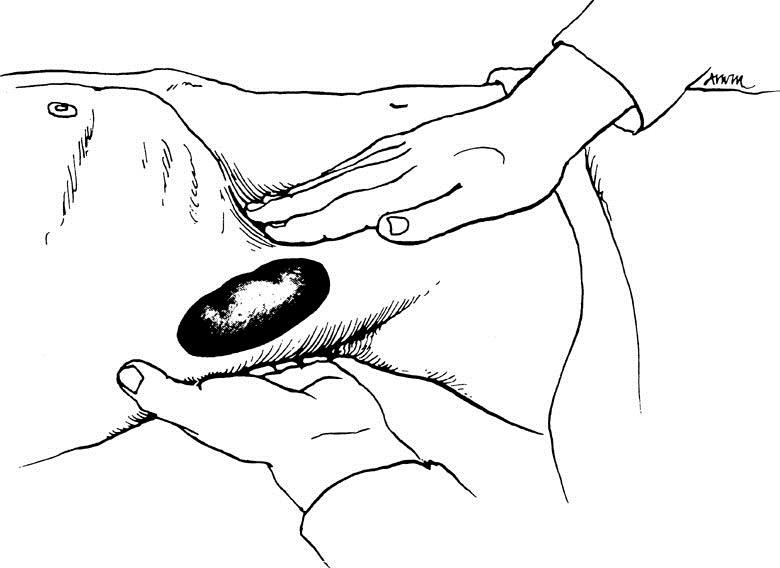
Sờ nắn thận:
Có thể sờ thấy thận khi thận to, thận căng cứng, u thận cực dưới, thận sa xuống thấp. Khi đó làm dấu hiệu chạm thận để xác định thận, dấu hiệu bập bềnh thận xác định thận to và di động.
Phải khám thận ở các tư thế khác nhau thì mới chính xác: nằm ngửa, nằm nghiêng, ngồi cúi gập người…
Hình 1.1: Cách khám thận bằng hai tay.
Một số phương pháp khám cơ bản sau:
Phương pháp khám Guyon: bệnh nhân nằm ngửa, cẳng chân gập vào đùi 120o, hai tay duỗi. Thầy thuốc khám bằng hai tay. Đây là phương pháp thường dùng nhất.
Phương pháp khám Ixraelle: bệnh nhân nằm nghiêng, cẳng chân gập với đùi một góc 120o. Thầy thuốc khám bằng hai tay.
Phương pháp này khám thận, xác định di động của thận nhất là khi thận sa.
Phương pháp Glena: bệnh nhân nằm ngửa, tay duỗi, cẳng chân gấp vào đùi 120o. Thầy thuốc khám bằng một bàn tay. Phương pháp này chỉ áp dụng cho người gầy và trẻ nhỏ.
Khi khám xét sờ nắn phải so sánh hai bên thận và khám ở bên lành trước.
Sờ nắn niệu quản:
Bình thường sờ nắn niệu quản rất khó vì niệu quản nhỏ và nằm sâu. Chỉ có thể sờ thấy niệu quản khi niệu quản giãn to và xơ cứng như phì đại niệu quản. Có thể sờ thấy sỏi niệu quản sát thành bàng quang khi sỏi to qua thăm trực tràng hoặc âm đạo.
Người ta khám các điểm niệu quản trên, giữa, dưới là các chỗ hẹp của niệu quản mà sỏi hay mắc lại.
Điểm niệu quản trên (chỗ tiếp nối bể thận – niệu quản): đối chiếu lên thành bụng là giao điểm của đường ngang qua rốn cắt đường dọc là bờ ngoài cơ thẳng to.
Điểm niệu quản giữa (chỗ niệu quản bắt chéo qua động mạch chậu): đối chiếu lên thành bụng là giao điểm đường ngang nối hai gai chậu trước trên chia 3 (giao điểm 1/3 ngoài và 2/3 trong là điểm niệu quản giữa).
Điểm niệu quản dưới là vị trí niệu quản đi vào thành bàng quang nên không có điểm đối chiếu lên thành bụng; có thể sờ thấy khi thăm trực tràng và âm đạo.
Sờ nắn bàng quang:
Khi có cầu bàng quang thì sẽ sờ thấy khối phồng trên xương mu hình chỏm cầu, có ranh giới rõ, mặt nhẵn, mật độ căng chắc.
Khi có một khối u bàng quang to hoặc sỏi to: dùng một tay sờ trên thành bụng, một tay sờ trong trực tràng hoặc âm đạo có thể sờ thấy u hoặc sỏi.
Sờ nắn bìu:
Sờ nắn vùng bìu bao giờ cũng tiến hành bằng hai tay. Một tay dùng ngón trỏ và ngón cái cố định tinh hoàn cho không tụt lên, tụt xuống, còn một tay kiểm tra các thành phần trong bìu như tinh hoàn, mào tinh hoàn, thừng tinh.
Trong viêm tinh hoàn, ranh giới tinh hoàn và mào tinh hoàn bị mất.
Trong lao tinh hoàn – mào tinh hoàn: mào tinh hoàn có nhân cứng, ống dẫn tinh cứng, to và khúc đốt. Đôi khi sờ thấy đường rò từ mào tinh hoàn ra da.
Sờ nắn bìu còn cho thấy được kích thước, mật độ, ranh giới của tinh hoàn, của khối u vùng bìu.
Có một số dấu hiệu khi khám vùng bìu:
Dấu hiệu Chevassu (sờ thấy mào tinh hoàn): bình thường người ta sờ thấy mào tinh hoàn ở sau trên tinh hoàn. Trong tràn dịch màng tinh hoàn không sờ thấy mào tinh hoàn do màng tinh hoàn căng nước: dấu hiệu Chevassu (-).
Dấu hiệu Sébileau (bấu được màng tinh hoàn): bình thường người ta bấu được màng tinh hoàn (lá thành). Trong tràn dịch màng tinh hoàn do dịch nước làm căng màng tinh hoàn nên không bấu được màng tinh hoàn: Sébilau (-).
Dấu hiệu Curling: để chẩn đoán phân biệt giữa giãn tĩnh mạch thừng tinh với thoát vị bẹn.
Dấu hiệu gồm hai thì:
Thì 1: bệnh nhân nằm ngửa, thầy thuốc dồn khối phồng lên bụng đến hết, dùng ngón trỏ của bệnh nhân chèn vào lỗ bẹn nông.
Thì 2: bệnh nhân đứng dậy, ngón trỏ vẫn chẹn ở lỗ bẹn nông.
Nếu khối u to từ dưới lên là Curling (+), triệu chứng của giãn tĩnh mạch thừng tinh. Nếu không thấy thì bảo bệnh nhân bỏ tay ra, nếu thấy khối u to từ trên xuống là Curling (-) hay thoát vị bẹn.
Sờ nắn niệu đạo:
Sờ nắn niệu đạo phát hiện u, sỏi, hẹp niệu đạo. Thường trong khi kiểm tra niệu đạo, người ta dùng dụng cụ thăm dò.
Thăm trực tràng, âm đạo:
Khám bệnh nhân ở tư thế sản khoa hoặc tư thế chổng mông.
Thấy được u tiền liệt tuyến, các thùy của u, mật độ, kích thước tiền liệt tuyến.
Thấy các khối u vùng tiểu khung.
Thấy lỗ rò trong bàng quang – âm đạo, bàng quang trực tràng.
Gõ:
Chỉ áp dụng trong khám lâm sàng vùng thận, bàng quang.
Gõ vùng thận để phát hiện u trong hoặc ngoài phúc mạc. U trong ổ bụng gõ đục ở hai tư thế nằm ngửa và nằm nghiêng. U ngoài phúc mạc, thận to thì gõ vang ở tư thế nằm ngửa và gõ đục ở tư thế nằm nghiêng.
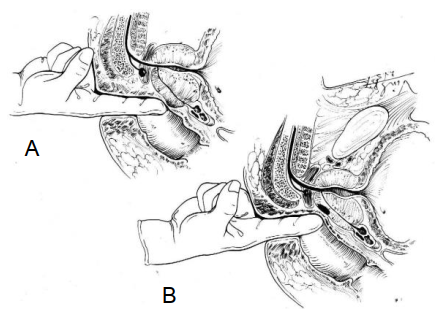
Hình 1.2: Thăm trực tràng phát hiện tổn thương ở TTL.
A- Bề mặt TTL có ổ Abces mềm. B- Bề mặt TTL có nhân cứng.
Dấu hiệu rung thận (dấu hiệu đấm lưng – Paternasky):
Bệnh nhân ở tư thế nằm nghiêng hoặc tư thế ngồi. Phải so sánh hai bên khi đấm lưng, cường độ đấm từ nhẹ đến mạnh. Bên nào đau hơn là dương tính. Chú ý: chỉ có dương tính một bên. Dấu hiệu rung thận dương tính gặp trong sỏi tiết niệu, viêm thận, thận ứ mủ…
Khám xét bằng dụng cụ.
Khám xét bằng dụng cụ chỉ áp dụng cho khám bàng quang, niệu đạo. Các dụng cụ này bao gồm: que thăm, ống thông.
Que thăm:
Que đặc bằng chất dẻo hay bằng kim loại. Dùng que thăm để kiểm tra niệu đạo xác định vị trí hẹp, có khi dùng que thăm kiểm tra lỗ rò niệu đạo.
Có nhiều loại que thăm:
Que thăm gõ sỏi (xác định sỏi bàng quang): thường bằng kim loại.
Que nong thẳng: để kiểm tra miệng sáo, niệu đạo trước.
Que nong cong (Béniqué): kiểm tra niệu đạo sau.
Các loại ống thông niệu đạo:
Các ống thông dùng để thông đái do đó là ống rỗng và có lỗ ngang. Ống thông thường làm bằng cao su, chất dẻo, kim loại với các cỡ số kích thước khác nhau.
Ống thông mềm:
Thông Nélaton: ống thông thẳng, đầu tù.
Thông Tiamann: đầu tù và gập khúc.
Thông Mercier và Bequille: đầu vuốt và gấp khúc.
Thông Foley là loại thông có bóng mà khi bơm căng dùng để cố định đầu thông ở trong không cho thông tụt ra ngoài. Có hai loại thông Foley: hai chạc để dẫn lưu đơn thuần, ba chạc để vừa dẫn lưu vừa rửa liên tục.
Ống thông kim loại:
Ống thông đái nữ: ngắn và thẳng.
Ống thông đái nam: cong và dài.
Cách xác định các cỡ thông:
Các ống thông trong tiết niệu được xác định cỡ số theo số đo Charrier (Ch) do một tác giả người Pháp đề xuất. Các nước Anh, Mỹ sử dụng đơn vị French (Fr) chứ không dùng Ch. Số đo được xác định bằng chu vi của ống.
Ví dụ: Sonde Foley 16 Ch hay 16 Fr tức là ống thông loại Foley có chu vi là 16 mm.
Sau này Béniqué có cải tiến thêm số đo dùng cho que nong là số Béniqué.
Số Béniqué = 2 x số đo Ch = Chu vi x 2
Ví dụ: Số 32 Béniqué = 16 Ch → Chu vi = 16 mm
Kỹ thuật nong:
Thông đái phải tuân thủ các nguyên tắc sau:
Vô khuẩn.
Nhẹ nhàng, đúng kỹ thuật.
Nong từ số nhỏ đến số lớn.