Một vài nét chung
Những người làm công tác truyền máu là người đem lại an toàn sự sống cho các bệnh nhân khi cần máu. An toàn này bao gồm: phần chuyên môn kỹ thuật phòng lây truyền các bệnh nhiễm trùng truyền qua đường truyền máu và phần hạn chê đến mức tối đa các phản ứng miễn dịch trong dịch vụ truyền máu.
Về mặt miễn dịch trong truyền máu, phải kể đến vai trò của các kháng nguyên đồng loài trên bề mặt các tế bào máu bao gồm cả kháng nguyên hồng cầu (ABO, Rh, các nhóm máu hiếm) và kháng nguyên bạch cầu (HLA), tiểu cầu (HPA), các kháng nguyên dạng hòa tan trong huyết tương. Tương đương với các kháng nguyên này, các kháng thể đặc hiệu với chúng có thể sử dụng để nhận biết các kháng nguyên. Khi kháng nguyên gặp kháng thể đặc hiệu sẽ gây phản ứng bất đồng gây nhiều tai biến nguy hiểm cho tính mạng bệnh nhân. Vì vậy trong phạm vi phần này, chúng tôi giới thiệu các khía cạnh miễn dịch liên quan đến an toàn máu – an toàn sự sông cho người bệnh khi cần truyền máu.
Danh pháp và tên gọi:
Miễn dịch là khả năng bảo vệ của cơ thể chống lại sự xâm nhập của các yếu tố “ngoại lai”. Có nhiều cách phân loại:
Liên quan đến quá trình sống người ta phân hai loại:
Miễn dịch tự nhiên: được hình thành tự nhiên trong quá trình tiến hoá, như cơ chế bảo vệ của da, niêm mạc, cơ chế thực bào của bạch cầu, kháng nguyên, kháng thể hệ ABO, kháng nguyên bạch cầu…
Miễn dịch mắc phải: được tạo nên trong quá trình sống do sự xâm nhập của kháng nguyên hay do tác động của môi trường làm thay đổi tổ chức của cơ thể như các tự kháng nguyên (autoantigen), tự kháng thể (autoantibodies), kháng thể chông bệnh nhiễm trùng, chống ung thư…
Liên quan đến tính đặc hiệu, người ta phân hai loại:
Miễn dịch không đặc hiệu: là miễn dịch không do phản ứng kháng nguyên- kháng thể như hiện tượng thực bào của bạch cầu, các dịch tiết của mắt, đường tiêu hoá…
Miễn dịch đặc hiệu: miễn dịch tạo nên do phản ứng kháng nguyên- kháng thể đặc hiệu như tan máu hoặc ngưng kết của các nhóm máu, phản ứng gây độc tế bào đặc hiệu, phản ứng kết tủa…
Liên quan đến tính cá thể người ta phân ba loại:
Tự miễn dịch (autologous immunity) do tổ chức cơ thể bị biến đổi tạo nên.
Miễn dịch đồng loại (allo-immunity) miễn dịch giống nhau giữa một số cá thể như miễn dịch nhóm máu.
Miễn dịch dị loại (hetero – immunity) miễn dịch khác nhau giữa các loài động vật như thỏ, chó, gia cầm, người…
Liên quan nơi tạo kháng thể, lại có thể phàn ra hai loại:
Miễn dịch thụ động (passive immunity): miễn dịch từ ngoài (động vật) đưa vào cơ thể như tiêm truyền huyết thanh có kháng thể đặc hiệu (kháng thể chông uốn ván…), truyền tê bào thực bào trong chông nhiễm trùng…
Miễn dịch chủ động (active immunity): miễn dịch do chính cơ thể tạo nên như kháng thể chống vi khuẩn, chống virus khi vaccin, hoặc nhiễm trùng, có thể có kháng thê bảo vệ.
Kháng nguyên
Kháng nguyên
Được coi là các phân tử có khả năng gắn (phản ứng) với khống thể đặc hiệu, có khả nàng kích thích đáp ứng miễn dịch (immune response). Đáp ứng này có thể dương tính hoặc âm tính. Đáp ứng dương nghĩa là cơ thể sinh kháng thể đặc hiệu chông lại kháng nguyên đã kích thích cơ thể sản xuất ra kháng thể đó. Đáp ứng âm là trạng thái khi cơ thể tiếp xúc với kháng nguyên, cơ thể dung nạp (tolerance) với kháng nguyên đó, nghĩa là các tê bào miễn dịch đã không đáp ứng để tạo ra kháng thể. Trạng thái này rất quan trọng trong việc cơ thể chấp nhận hay loại trừ các tổ chức đồng loài.
Phân loại kháng nguyên
Tự kháng nguyên (auto – antigen)
Kháng nguyên đồng chủng (Isoantigen)
Kháng nguyên idiotyp (idiotype antigen)
Kháng nguyên đồng loài (alloantigen)
Kháng nguyên dị loại (heteroantigen)
Đặc điểm kháng nguyên
về cấu trúc, kháng nguyên có hai phần:
Phần đặc hiệu là phần kích thích sinh kháng thể đặc hiệu và phản ứng với khống thể đó. Phần này mang tính đặc hiệu của kháng nguyên (specificity).
Phần mang tính kháng nguyên, phần này có khả năng kích thích cơ thể đáp ứng mạnh hay yếu, còn gọi là phần mang tính kháng nguyên (antigenicity).
Trên cơ sở này lại có thể phân hai loại:
Kháng nguyên hoàn toàn là kháng nguyên có cả hai phần đặc hiệu và phần mang tính kháng nguyên;
Kháng nguyên không hoàn toàn là khống nguyên chỉ có phần đặc hiệu mà không có phần mang tính kháng nguyên, nếu có một mình, chúng không gây đáp ứng miễn dịch. Đó là các hapten, như hoá chất, thuốc. Các hapten khi vào cơ thể, liên kết với protein tạo thành kháng nguyên hoàn toàn. Khi này chúng mới có khả năng kích thích đáp ứng miễn dịch, đồng thời đây cũng là nguồn gốc của tự kháng nguyên, đó là các protein của cơ thể bị biến đổi khi liên kết với hapten. Trường hợp này có thể tạo ra ba loại: khống thể chống hapten, kháng thể chống protein mang và kháng thể chống cả hapten và protein mang.
Kháng thể
Khái niệm chung về kháng thể
Kháng thể là các globulin miễn dịch viết tắt là Ig (immunoglobulin) được tạo nên bởi B lympho khi đáp ứng với kháng nguyên, gọi là miễn dịch dịch thể (humoral Immunity). Còn đáp ứng của T lympho với kháng nguyên tạo ra các tế bào độc, các tế bào này có thể trực tiếp nhận biết kháng nguyên trên bề mặt tế bào và hủy diệt kháng nguyên đó, gọi là miễn dịch tế bào (cellular immunity).
Kháng thể dịch thể, tùy theo loại kháng nguyên có các tên gọi khác nhau:
Tự kháng thể: kháng thể chống lại kháng nguyên do chính bản thân cơ thể tạo nên. Do tổ chức của cơ thể chưa dung nạp với hệ thông trả lời miễn dịch, hoặc do bị biến đổi trong qúa trình sống do cốc tác nhân hoá chất, tia xạ…
Khống thể đồng loại (alloantibody): cơ thể tạo kháng thể chông lại kháng nguyên từ cá thể khác cùng loài.
Kháng thể dị loại: có thể sản xuất các kháng thể chống lại các kháng nguyên từ cá thể khác loài.
Hai loại kháng thể đầu thường gặp trong phòng thí nghiệm ngân hàng máu, còn loại thứ ba, do gây mẫn cảm ở súc vật chống kháng nguyên của người.
Có năm lớp kháng thể: IgA, IgM, IgG, IgD và IgE. Các kháng thể IgM và IgG liên quan nhiều đến các kháng nguyên nhóm máu, còn IgA và các Ig khác rất ít liên quan.
Đặc điểm sinh hoá học của kháng thể dịch thể
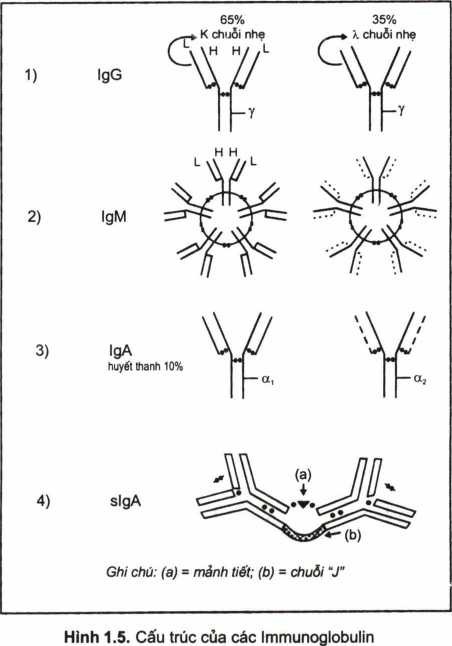
Các phân tử kháng thể được cấu trúc chung bởi 4 chuỗi đa peptid, trong đó có 2 chuỗi nặng H (heavy Chain) và 2 chuỗi nhẹ L (light Chain). Các chuỗi này được liên kết với nhau bởi cầu disulfur (-S-S-). Cốc chuỗi nhẹ của các Ig có 2 kiểu: Lambda (X) và Kappa (K). Chuỗi Kappa chiêm 65%, chuỗi Lambda chiếm 35%. Chuỗi nặng lại đặc trưng cho từng Ig: chuỗi nặng của IgG ký hiệu là γ, IgA là α, IgM là β, IgD là δ, IgE là ε.
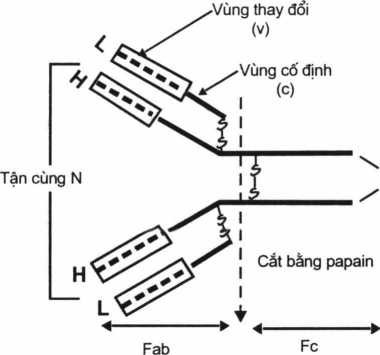
Nếu cắt phân tử IgG bằng papain ta được hai phần: phần gắn kháng nguyên (fragment antigen binding) ký hiệu là Fab, phần gắn bổ thể hoặc ái tế bào, ký hiệu là Fc (fragment cytophil).
Phần gắn kháng nguyên trên chuỗi nặng H và chuỗi nhẹ L lại có 2 vùng khác nhau: vùng các acid amin, đây là vùng cực kỳ thay đổi (various region), ký hiệu là V. Vùng các acid rất ít thay đổi, gọi là vùng cố định (constant region). Vùng thay đổi V tạo nên các kháng thể đặc hiệu. Sự thay các acid amin ở vùng này cũng đồng thời là tạo ra các kháng nguyên idiotip (Idiotype antigen) (hình 1.4 và 1.5).
Đặc điểm cấu trúc của từng Ig:
IgG có 4 dưới lớp (subclass) đó là IgGl, IgG2, IgG3, IgG4.
IgM được cấu trúc bởi 5 đơn vị – mỗi đơn vị cấu trúc như 1 phân tử IgG. Các phân tử này liên kết với nhau bởi cầu SH (hình 1.5), IgM có trọng lượng phân tử lớn nhất (bảng 1.3).
IgA có hai loại: IgA huyết thanh, IgA này có 2 dưối lớp IgAal và IgAa2; IgA tiết (secretary IgA), IgA tiết được cấu trúc bởi 2 phân tử IgA (dimer) liên kết với nhau bởi mảnh tiết và cầu nối “J” (hình 1.5), IgA có trong sữa mẹ, dịch nước bọt, dịch tiết đường tiêu hoá…
Hình 1.4. Sơ dồ cấu trúc của globulin miễn dịch
Hai chuỗi nặng (H) Vùng thay đổi (V)
Hai chuỗi nhẹ (L) Vùng cố định (C)
Tận cùng – N-, Tận cùng c
Cấu trúc nói trên đại diện chung cho cả 5 lớp Immunoglobulin.
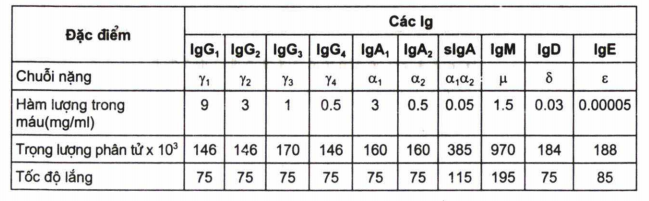
Trọng lượng phân tử: các Ig có trọng lượng phân tử khác nhau và hàm lượng trong huyết thanh cũng khác nhau (bảng 1.3).
|
Bảng 1.3. Một số đặc điểm sinh học của các Ig
|
|
Bảng 1.4. Chức năng của Ig
|
Kháng thể idiotyp: chuỗi acid amin trong vùng cực kỳ thay đổi (hypervariable segments) có thể nhận biết một số kháng huyết thanh (thường huyết thanh của động vật khác loài) như một kháng nguyên. Dạng kháng nguyên này gọi là idiotopes và kháng thể tạo ra chống lại chúng được gọi là antiidiotopes. Các idiotopes đều nằm ở vùng cực kỳ thay đổi. Các anti-idotypes có thể bị ức chế bằng các hapten, vì các hapten khi tiếp xúc với vùng cực kỳ thay đổi của kháng thể miễn dịch có thể phong toả đường vào của antiidiotyp để phản ứng với idiotopes.
Bổ thể
Bổ thể là gi?
Bổ thể (viết tắt C’) là một chuỗi protein huyết tương – chủ yếu là protein dạng enzym có thể bị hoạt hoá tạo ra các sản phẩm quan trọng phá huỷ tế bào, vi trùng bằng con đường miễn dịch, có thể là miễn dịch đặc hiệu như phản ứng kháng nguyên – kháng thể chống hồng cầu nếu có mặt bổ thể sẽ làm tan hồng cầu… có thể là miễn dịch không đặc hiệu, các sản phẩm bổ thể sẽ làm tăng hiện tượng thực bào (phagocytosis) và ẩm bào (opsonization); bổ thể khi hoạt hoá có thể tạo ra nhiều yếu tố có hoạt tính sinh lý. làm tăng thấm màng tô’ bào, giảm huyết áp, gây dị ứng…
Các thành phần của bổ thể
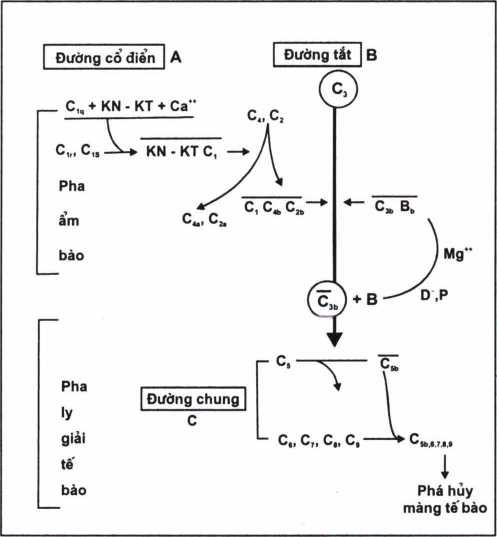
Bổ thể có 9 thành phần được ký hiệu từ Cl đến C9.
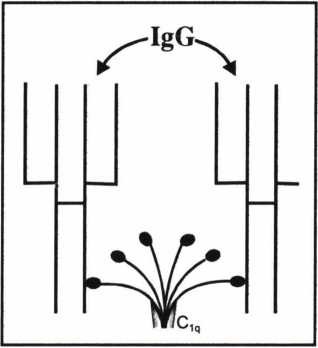
Cl có 3 protein quan trọng: Clq, Clr, Cls. Riêng Clq có tới 6 nhánh, chỉ khi có ít nhất hai nhánh gắn với phần Fc thì nó mới được hoạt hoá. Thí dụ với IgG thì cần có hai phân tử mối hoạt hoá được Clq (H.1.6). Sau khi Clq hoạt hoá, chúng sẽ hoạt hoá tiếp Clr, Cls tạo thành phức hợp C1 hoạt hoá: Clqrs.
C4: Clqrs sẽ hoạt hoá C4 tạo thành hai phân tử C4b và C4a. C4b sẽ tiếp tục hoạt hoá C2.
C2: Phức hợp C4bCl hoạt hoá C2 tạo thành hai sản phẩm: C2b và C2a.
C3 là thành phần trung gian giữa hai con đường hoạt hoá bổ thể. Khi hoạt hoá C3 tách ra hai thành phần: C3a và C3b. C3b tiếp tục tham gia vào dây truyền hoạt hoá bổ thể, còn C3a có tác dụng như một chất gây dị ứng. C3 được hoạt hoá bằng hai con đường: cổ điển và đường tắt (hình 1.7).
Hình 1.6. Hoạt hóa c1q bởi hai phân tử lgG.Clq có 6 đơn nguyên
gắn với phần Pc của phân tử kháng thể
C5: Khi bị hoạt hoá cũng có thể tách ra C5a và C5b. C5b tiếp tục hoạt hoá C6 và C7.
C6, C7, dưới tác dụng của C5b, hai thành phần này được hoạt hoá và tiếp tục tác động lên C8, C9.
C8, C9: hai thành phần cuối cùng bị hoạt hoá sẽ tạo ra các lỗ thủng làm thay đổi tính thấm màng tế bào, làm tế bào trương to và chết.
Các con dường hoạt hoá bổ thể
Bổ thể được hoạt hoá bởi hai con đường: đường cổ điển (classical pathvvay) và đường tắt (altemative pathvvay).
Đường cổ điển: đường hoạt hoá này là do phức hợp kháng nguyên + kháng thể, do các enzym (trypsin, plasmin, lysosozim), do endotoxin hoạt hóa với IgM, chỉ cần 1 phân tử IgM gồm có 5 đơn vị nhỏ (xem phần cấu trúc) là đủ để hoạt hoá bổ thể. Nhưng với IgG thì phải cần ít nhất là hai phân tử mới hoạt hoá được Clqrs. Các phân tử bổ thể hoạt hoá sẽ gắn vào phần Fc của phân tử khống thể. Sau khi Cls được hoạt hoá, chúng sẽ hoạt hoá tiếp C4 và C2 tạo thành ClC4bC2b. Phức hợp ClC4bC2b sẽ hoạt hoá tiếp C3. C3 có lượng lớn trong huyết thanh (khoảng 100 • 150mg/100ml) C3 hoạt hoá sẽ tạo nên phức hợp ClC4bC2bC3b, phức hợp này sẽ tiếp tục hoạt động trên con đường chung, bao gồm C5, 6, 7, 8, 9. .
Đường tắt: bằng đường này sự hoạt hoá bổ thể không cần sự có mặt của phức hợp MD (KN + KT). Các protein của đường tắt bắt đầu từ hoạt hoá C3. Các yếu tố có thể hoạt hoá C3 qua đường tắt là IgA, Zymozan, lipopolysaccharid, các khuẩn. Khi C3 được hoạt hoá sẽ tạo ra C3b, C3b cùng với yếu tố B đã được hoạt hoá bởi protease (yếu tố D) tạo thành phức hợp C3bBb, phức hợp này lại hoạt hoá tiếp C3 để tạo C3b. Đây là vòng hoạt hoá ngược (Feed-Back cycle) của C3 (H 1.7). Sự có mặt của C3b sẽ tiếp tục hoạt hoá C5, 6, 7, 8, 9 trên con đường chung.
Đường chung: sự có mặt của phức hợp ClC4bC2bC3b từ đường cổ điển và C3bBb sẽ hoạt hoá C5 tạo ra hai thành phần C5a và C5b. C5b sẽ tiếp tục hoạt hoá C6 C7 C8 C9. Toàn bộ phức hợp này sẽ gắn vào phần Fc của phân tử kháng thể trên bề mặt tế bào, làm thay đổi tính thấm màng tế bào, tạo các lỗ thủng ở màng tế bào, nước từ ngoài vào tế bào, tế bào trương to và bị phá võ.
Điều kiện thuận lợi cho phản ứng phá vỡ tế bào do C’:
Nhiệt độ và pH thích hợp cho hoạt hoá các thành phần bổ thể. Nhiệt độ thường từ 32 – 37°c, pH thường là 6,8.
Khả năng hoạt hoá bổ thể của kháng thể: IgM mạnh hơn IgG vì IgM có nhiều vị trí gắn vối Clq hơn IgG.
|
Hình 1.7. Sơ đồ hoạt hoá bổ thể theo: Đường cổ điển (A) Đường tắt (B) Đường chung (C) |
Phản ứng kháng nguyên, kháng thể dịch thể
Phản ứng kháng nguyên + kháng thể dịch thể là phản ứng đặc hiệu giữa kháng thể là các Ig vối kháng nguyên đặc hiệu.
Để phát hiện phản ứng này có các kỹ thuật sau đây liên quan đến huyết học – truyền máu:
Kỹ thuật ngưng kết.
Kỹ thuật tan tế bào phụ thuộc bổ thể.
phản ứng ngưng kết:
phản ứng này có thể chia hai giai đoạn
Giai đoạn đầu: sự liên kết kháng nguyên + kháng thể Giai đoạn này có một sô yếu tô ảnh hưởng sau đây:
Tỷ lệ cân bằng kháng nguyên + kháng thể. Tỷ lệ này được tính theo công thức:
K1
(KN) + (KT) ————– ► (KN – KT)
K2
K, và K2 là tỷ lệ cố định, có liên quan đến phản ứng KN + KT, liên quan với hằng số K
K1 (KN) (KT)
K =————————– — =— —–
K2 (KN) + (KT)
Khi K ở mức độ cân bằng thì phản ứng xảy ra rất mạnh, ngược lại thì phản ứng yếu không rõ ràng.
pH của môi trưòng phản ứng: trong khoảng từ 5,5 – 8,5.
Lực ion của dung dịch phản ứng.
Nhiệt độ: từ 37°c đến 40°c.
Giai đoạn thứ hai: ngưng kết thấy được, ở giai đoạn này hồng cầu kết dính với nhau tạo thành các mảng ngưng kết có thể thấy bằng mắt thường.
Kết quả của giai đoạn này phụ thuộc vào:
Mức độ tiếp xúc giữa tế bào và kháng thể: để tiếp xúc tốt có thể ly tâm, hoặc kéo dài thời gian ủ, hoặc bổ sung thêm albumin cho nhanh ngưng kết.
Điện tử tự do trên bề mặt hồng cầu: thường giữa các hồng cầu có khoảng cách khoảng 18nm, giữa các phân tử IgG trên bề mặt hồng cầu khoảng 12nm. Cho nên nếu có thêm chất bổ sung để rút ngắn khoảng cách này thì phản ứng xảy ra nhanh hơn. Mặt khác thường xung quanh hồng cầu có lớp áo khoác (coated layer), vì vậy phải tiêu huỷ chúng bằng protease (trypsin, papain) hoặc neuramidase.
Đời sống và hiệu lực của phân tử KT.
Vị trí và mật độ của nhóm quyết định kháng nguyên bề mặt hồng cầu.
Khả năng gắn bổ thể của phân tử KT
phương pháp phát hiện phản ứng ngưng kết:
Phản ứng ngưng kết là phản ứng thường dùng nhất trong truyền máu, do KT đa hoá trị gắn với kháng nguyên trên bề mặt hồng cầu tạo thành mảng ngưng kết. Thường dùng các phản ứng sau:
Ngưng kết trực tiếp: thường do KT typ IgM – thường dùng kỹ thuật này xác định nhóm máu ABO.
Ngưng kết gián tiếp: ngoài kháng thể typ IgM, hầu hết KT nhóm máu ABO là typ IgG. Do số lượng vị trí gắn KT ít và khoảng cách xa (12nm) nên ngưng kết trực tiếp đôi khi khó khăn. Trong trường hợp này nếu được viện trợ thêm một số chất như protease, albumin, hoặc chất làm tăng kết dính như polybren thì phản ứng ngưng kết sẽ dễ dàng hơn.
Thử nghiệm bằng KT Coombs (Coombs test): sử dụng kháng thể kháng gammaglobulin, thử nghiệm Coombs dùng phát hiện các kháng thể thiếu (kháng thể không hoàn toàn).
Test Coombs trực tiếp, có thế’ phát hiện sự có mặt của KT không hoàn toàn trên bề mặt hồng cầu.
Test Coombs gián tiếp, có thể phát hiện kháng thể không hoàn toàn trong huyết thanh. Trong trường hợp này phải tiến hành hai bước:
Bước 1: ủ huyết thanh bệnh nhân với hồng cầu nhóm 0 trong 60 – 90 phút, rửa sạch (loại kháng thể thừa).
Bước 2: Bổ sung anti – gammaglobulin (Coombs serum) quan sát hiện tượng ngưng kết hồng cầu.
Dùng microplat: có thể định được 800 – 1.000 mẫu xét nghiệm/ngày; đây là máy định nhóm tự động.
Dùng microcolum: sử dụng định nhóm máu trong cột gel.
Sử dụng kỹ thuật sàng lọc kháng thể: trường hợp huyết thanh bệnh nhân có nhiều loại kháng thể chông hồng cầu khác nhau – như anti – A, c, E của hệ Rh, M, N, s… trường hợp này cần sử dụng các kỹ thuật sàng lọc, nhất là bệnh nhân truyền máu nhiều lần, như kỹ thuật xử lý máu, kỹ thuật polybren, ủ ở nhiệt độ 37°c, kỹ thuật cột gel…
Phản ứng kết hợp bổ thể
Phản ứng này thường dùng để phát hiện kháng thể chống bạch cầu, phản ứng tan hồng cầu (ít dùng).
Miễn dịch trung gian tế bào
Miễn dịch trung gian tế bào (cellular mediated immunity) là tên để mô tả phản ứng tại chỗ đối với vi khuẩn, thường là bệnh nguyên nội tế bào (intra cellular pathogen) được trung gian bởi lympho hay đại thực bào. Ngày nay các bệnh nguyên đó thường dùng để chỉ các phản ứng đối với vi khuẩn, tế bào ung thư, tế bào ghép đồng loài.
Phản ứng này không thể xảy ra đối với tế bào đã tách riêng rẽ. Đó là một chuỗi phản ứng liên tiếp của nhiều thành phần tế bào và tổ chức tham gia, phản ứng này giải phóng ra nhiều chất có hoạt tính gây viêm như các chất hoá ứng động thực bào, làm tăng tập trung tế bào tại chỗ, giải phóng các chất gây hoạt mạch… Khống thể tạo ra có thể gắn vào các tế bào qua thụ thể Fc, làm kích động hoá ứng của tế bào; Kháng thể là chính các tê bào độc được hoạt hoá có thể trực tiếp tiêu diệt tế bào đích. Như vậy phản ứng miễn dịch tế bào chính là một phản ứng hợp tác tế bào giữa các loại bạch cầu với nhau.
Kháng nguyên tham gia phản ứng miễn dịch tế bào
Các tế bào của các tổ chức và cơ quan bình thường có trên bề mặt kháng nguyên hệ HLA. Đó là những kháng nguyên gây đáp ứng miễn dịch tế bào.
Các vi sinh vật, trực khuẩn lao, phong…, virus viêm gan, virus HIV, virus đậu mùa…, ký sinh trùng: sốt rét, giun, các trùng roi, Schistosoma…
Các tế bào như tế bào mang virus, tế bào ung thư, tế bào ghép đồng loài…
Các tế bào tham gia phản ứng miễn dịch tế bào
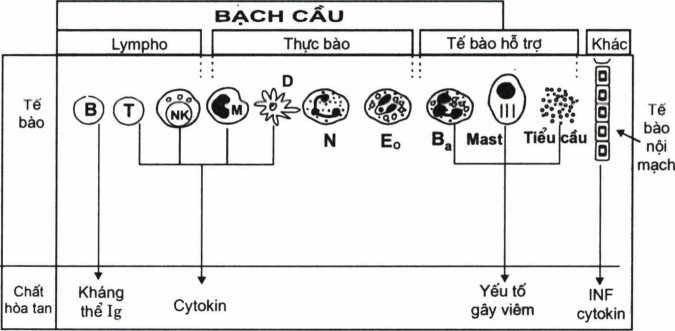
Các tê bào tham gia phản ứng miễn dịch tê bào có thể chia làm ba nhóm sau đây (hình 1.8).
Hình 1.8. Các tế bào miễn dịch
Bao gồm bạch cầu (B, T lympho, NK, ĐTB, bạch cầu trung tính (N), ái toan (Eo), ái kiềm (Ba), tế bào mast, tiểu cầu, tế bào nội mạch)
Nhóm thực bào
Bạch cầu hạt: trung tính, ái toan, ái kiềm. Nhưng chủ yếu là bạch cầu hạt trung tính làm nhiệm vụ thực bào, tham gia phản ứng ADCC.
Monocyt / đại thực bào: gồm bạch cầu đơn nhân ở máu (chiếm 60 – 70%), đại thực bào ở tổ chức: phổi, da, gan, lách, hạch, não (microglial cells), tuỷ xương làm nhiệm vụ thực bào, trình diện kháng nguyên, sản xuất các cytokin tham gia phản ứng ADCC.
Tế bào đuôi gai (dendritic cells): từ tổ chức bào trở thành tế bào thực bào, đóng vai trò quan trọng trong trình diện kháng nguyên, sản xuất các cytokin, tham gia phản ứng ADCC.
Nhóm lympho
T lympho với các subset (dưới nhóm) của nó: Ts (ức chế); Th (hỗ trợ); Ti (cảm ứng); Ta (hoạt hoá); Tc (độc tế bào), sản xuất cytokin.
NK: gây độc tự nhiên, chống ung thư, sản xuất cytokin, tham gia phản ứng ADCC.
B lympho tham gia phản ứng ADCC bằng receptor Fc, tạo kháng thể dịch thể, sản xuất các cytokin.
Tương bào: tạo kháng thể, tham gia phản ứng ADCC.
Nhóm tế bào tác dụng phụ
Tế bào mast: giống bạch cầu ái kiềm, đóng vai trò trong phản ứng dị ứng, bạch cầu ái toan tham gia phản ứng dị ứng.
Tiểu cầu: đóng vai trò đông máu, phản ứng viêm.
Tế bào nội mạch (endothelial cells) đóng vai trò trong kiểm soát và phân phối tế bào ở các vùng khác nhau, sản xuất các cytokin (INF).
Trả lời miễn dịch của tế bào t
Sau khi nhận thông tin khống nguyên, tế bào T có một loạt phản ứng, bao gồm: hoạt hoá, tiết ra các cytokin và sinh kháng thể. Đáp ứng này được thực hiện bởi các dưới nhóm (subset) của T lympho (T-CD3). T-CD3 là tế bào T chung, T-CD3 có các subset sau:
αβ-T và γδ-T, trong đó αβ-T chiếm 90 – 95%, γδ-T chiếm 5-10%. Ngoài ra còn các các marker khác: CD2, CD28, CD7, CD5 là các marker chung của tế bào T.
Vai trò của subset (dưới nhóm) T: Nhóm -T gồm có 2 subset, đó là T-CD4 mà chức năng chủ yếu là hỗ trợ (helper), hoặc khởi động (inducer), ký hiệu là Th. Nhóm thứ hai là T-CD„ ký hiệu là Tc, do vai trò của tế bào T8 (suppressor cells) vối chức năng chủ yếu là gây độc tê bào và tham gia điều hoà phản ứng miễn dịch. T-CD, nhận biết kháng nguyên nhờ sự hỗ trợ của MHC-class II, còn T-CD8 nhận biết kháng nguyên nhờ hỗ trợ của MHC-class I.
Vai trò của subset T-CD4: T-CD4 có 2 subset là Th1 và Th2.
Th1 tham gia vào nhiều chức năng liên quan đến độc tế bào và gây viêm, liên quan đến các bệnh nguyên nội tế bào (vi khuẩn, virus, ký sinh trùng). T1 sản xuất ra IL-2, IFN-y.
Th2 đóng vai trò chủ yếu kích thích tế bào B phát triển và tiết kháng thể dịch thể. Tham gia vào cơ chế chống vi khuẩn sống tự do (miễn dịch thể dịch). Th2 sản xuất các cytokin: IL-4, 5, 6, 10 (xem thêm phần tế bào miễn dịch).
Vai trò của γδ-T: là các tế bào T nằm ở hệ thống biểu mô của các niêm mạc (mucosal-epithelial T-cells). T tuần hoàn, không có marker của γδ -T. γδ -T hướng nhiều vào nhóm T-CD8 có liên quan đến chức năng chống nhiễm trùng (bao gồm cả vi khuẩn và virus) tại chỗ của hệ thống niêm mạc trong cơ thể.
Vai trò của tế bào NK
Chiếm 15% tổng số lympho ở máu.
Về hình thái đó là các lympho lớn, nguyên sinh chất có các hạt.
Các phenotyp của NK: hầu hết các kháng nguyên bề mặt của T lympho đều có thể phát hiện trên bề mặt tế bào NK bao gồm: CD16, CD56, CD2, CD7, CDg, CD57.
Chức năng: NK nhận biết các thay đổi bề mặt của tê bào đích như tê bào ung thư, tế bào mang virus. Chúng có khả năng làm độc trực tiếp và làm chết tế bào đích, khác với tê bào Tc – chúng có khả năng nhận biết các tê bào đích thiếu hoặc không có kháng nguyên hệ MHC (tương tự như đại thực bào), cho nên được gọi là tế bào diệt tự nhiên (Natural killer cells); NK có tác dụng diệt tế bào đích được bọc bởi IgG như là phản ứng độc ADCC; tham gia sản xuất cytokin (IL-I, GM-CSF, INF-y) khi được hoạt hoá.
Sản phẩm của trả iời miễn dịch tế bào
Các cytokin và hoạt động của chúng
Các cytokin được tạo ra nhờ các tế bào miễn dịch được hoạt hoá (activated immuno-cells) bao gồm: đại thực bào hoạt hoá, T-CD4 hoạt hoá, B lympho hoạt hoá, tế bào gai đuôi (dendritic cells). Các cytokin đóng vai trò khuyếch đại phản ứng miễn dịch, gây viêm, gây dị ứng, tăng tạo máu, huỷ hoại tổ chức v.v… Trong đó, quan trọng nhất là mối quan hệ giữa đại thực bào (tế bào trình diện kháng nguyên và tế bào T hỗ trợ (Th).
Các tế bào hiệu lực (effector cells)
Đây chính là kháng thể đặc hiệu của đáp ứng miễn dịch tế bào. Đó là các tế bào Tc được hoạt hoá trở thành tế bào độc đặc hiệu với kháng nguyên nằm trên bể mặt tế bào đích.
Các tế bào tham gia phản úng độc tế bào trung gian kháng thế (antibody dependent cellular cytotoxicity: adcc)
Một số kháng thể dịch thể typ IgG có khả năng gắn bề mặt tế bào có receptor Fc, khi gắn vào bề mặt của tế bào này làm cho chúng trở thành tế bào hoạt động.
Nhờ phân tử kháng thế dịch thể, chúng có khả năng làm độc, làm chết tế bào đích. Tế bào này được gọi là tế bào độc trung gian kháng thể. Các tế bào có khả năng trên là: đại thực bào, bạch cầu hạt trung tính, bạch cầu hạt toan tính, tế bào lympho B, tế bào NK.
Phản ứng kháng nguyên kháng thể trung gian tế bào
Các kiểu phản ứng miễn dịch tế bào mang tính bảo vệ
Phán úng độc trục tiếp do tế bào Tc và NK
Tế bào Tc (cytoxic cells): 90% tế bào Tc được biệt hoá từ T-CDg, chúng nhận biết kháng nguyên đặc hiệu nhờ hỗ trợ của MHC class I. Còn khoảng 10% Tc được biệt hoá từ T-CD4, chúng nhận biết kháng nguyên nhờ MHC-class II.
Tế bào NK: tác dụng độc của tế bào NK thể hiện ở hai hình thức sau: độc trực tiếp giông như tế bào K (killer cells) nhờ thụ thể NK (CD16). Hình thức thứ 2 do NK được hoạt hoá bởi kháng thể IgG, thuộc nhóm phản ứng độc ADCC.
phản ứng dộc tế bào trung gian kháng thể (adcc):
Phản ứng độc ADCC bao gồm các tê bào có receptor Fc, các receptor này gắn Fc của phân tử kháng thể dịch thể IgG, các tế bào này được hoạt hoá, huống tới tế bào đích và tiêu diệt chúng. Đó là các tế bào: B lympho, đại thực bào (M), bạch cầu trung tính (N), ối toan (Eo) và tế bào NK với sự liên kết của kháng thể typ IgG.
vai trò trung tâm của tế bào t hỗ trợ (th):
Tế bào trình diện kháng nguyên giới thiệu kháng nguyên cho Th, từ đây Th là trung tâm phát triển của phản ứng miễn dịch tế bào nhờ có vai trò của các cytokin.
Vai trò các cytokin
Khuyếch đại phản ứng miễn dịch.
Điều hoà miễn dịch.
Kích thích tạo máu.
Hoạt hoá tế bào miễn dịch không đặc hiệu.
Phát triển phản ứng viêm không đặc hiệu.
Vai trò trung tâm của đại thực bào
Đại thực bào đóng vai trò quan trọng trong phát triển phản ứng miễn dịch tế bào. Đại thực bào gần như là trung tâm phát triển phản ứng miễn dịch, bao gồm:
Bảo vệ ban đầu chống lại tác nhân gây bệnh nhờ hiện tượng thực bào.
Trình diện kháng nguyên cho T và B lympho tạo kháng thể đặc hiệu.
Thực hiện chức năng của tế bào effector, khi được hoạt hoá, chúng tham gia vào cơ chế diệt tế bào đích theo nguyên lý của phản ứng độc tế bào trung gian kháng thể (Ạpcc).
Tham gia vào phản ứng viêm và sốt:
Tạo ra các cytokin gây viêm, sốt.
Hoạt hoá nhiều tế bào bởi cytokin IL-1, IL-6.
Phá huỷ Tc: H202, TNF, hydrolase.
Tiêu diệt vi khuẩn: phụ thuộc oxygen và không phụ thuộc oxygen (lysosome).
Tái tạo Tc: Estease, collagenase, kích thích íĩbroblast
Suy giảm miễn dịch
Suy giảm miễn dịch là tình trạng cơ thể giảm hoặc mất hẳn khả năng đáp ứng miễn dịch (khả năng tạo kháng thể) do đó gây tình trạng nhiễm trùng cơ hội. Suy giảm miễn dịch có thể toàn bộ như sau tia xạ hoặc hóa chất mạnh. Có thể một bộ phận như suy giảm miễn dịch T lympho, B lympho, thiếu hụt các Ig (như thiếu hụt IgA). Thiếu hụt miễn dịch có thể phân làm hai loại: Nguyên phát (di truyền) và thứ phát.
Thiếu hụt miễn dịch nguyên phát
Thiếu hụt miễn dịch hỗn hợp
Thiếu cả tế bào T và B lympho do tổn thương gen điều hòa tổng hợp ADN tế bào, gây giảm miễn dịch toàn bộ, bệnh nhân bị nhiễm trùng nặng, tử vong sớm (trước 5 tuổi).
Thiếu T nhưng có mặt B: tổn thương gen điều hoà tổng hợp IL-2, IL-4, IL- 7.IL-9, IL-15.
Đặc điểm: thiếu T lympho, nhưng tăng về số lượng và giảm chất lượng của B lympho, giảm chức năng sinh kháng thể. Bệnh nhân nhiễm trùng nặng. Do giảm miễn dịch tế bào và giảm kháng thể.
Có mặt cả T và B: tuy số lượng lympho bình thường hoặc tăng nhưng chúng tạo 1 clon khác. Tế bào tăng sinh và hoạt hoá, thâm nhiễm của lớp biểu mỡ hoặc tổn thương lympho hệ MHC lốp II, trường hợp này MHC lớp I vẫn bình thường, tế bào T-CD8 hoạt động bình thường, T-CD4 giảm.
Thiếu hụt miễn dịch do giảm kháng thể thể dịch
Thường xuất hiện sau đẻ 6 tháng, khi kháng thể mẹ truyền đã hết, trẻ thường bị viêm phổi, viêm tai, viêm xoang. Điều trị kháng sinh không có hiệu lực.
Thiếu IgA: trường hợp này IgA huyết thanh có thể giảm
Thiếu IgG: thường thiếu chọn lọc IgG2, IgG3 hoặc IgG4, bệnh nhân bị nhiễm trùng nặng, đặc biệt là nhiễm trùng phổi và mắt, liên quan đến bệnh atopic.
A gammaglobulin (Bruton disease): Tổn thương gen tyrosin kinase của tế bào B làm đột biến tế bào tiền B. Do vậy ở máu không có tế bào B chín, các Ig giảm rất thấp (
Thiếu tế bào T
Hội chứng DiGeorge: Hội chứng này gặp ở các trẻ em bị teo tuyến ức bẩm sinh, gặp khoang 1/20.000 trẻ em. Hầu hết bị tổn thương NST số 22 (22qll). Thường kèm theo teo tuyến cận giáp nên bệnh nhân có giảm Ca** máu, tim không bình thường. Máu ngoại vi không có tế bào T, về lâm sàng bệnh nhân có biểu hiện giảm Ca** máu, tim không bình thường, bị nhiễm trùng, không gây bệnh ghép chống chủ.
Giảm cytokin, giảm MHC – lớp I: biểu hiện không có hoặc giảm T-CD8+, giảm khả năng chông nhiễm trùng.
Thiếu kháng nguyên Fas (CD96): Fas bị tổn thương nên không thực hiện được apoptosis làm tăng Ig, lách to.
Hội chứng Ataxia Telangiectasia: hội chứng này có ba nhóm biểu hiện:
Thất điều tiểu não.
Giảm IgA, IgE, IgG2.
Giảm chức năng T lympho.
Hội chứng Wiskott-Aldrich: giảm T lympho, B lympho, bệnh nhân thường bị bệnh ngoài da (eczema), u lympho, tự miễn dịch, xét nghiệm thấy mất CD23, CD43.
Hội chứng khác
Tăng IgE: chưa rõ nguyên nhân, bệnh nhân thường bị eczema, nhiễm trùng, mức độ IgE tăng trong máu.
Giảm chức năng gắn (adhesion) của bạch cầu: hội chứng này thường kèm theo giảm chức năng tế bào T và tăng bạch cầu hạt.
Giảm NK: bệnh nhân thường bị nhiễm trùng do virus.
Thiếu hụt miễn dịch mắc phải:
Do nhiều nguyên nhân khác nhau
Dinh dưỡng.
Tia xạ.
Hoá chất.
Hoá điêu trị.
Do bệnh ác tính.
Do các bệnh nhiễm trùng đặc biệt là virus, trưóc hết là HIV.