(Original source: Driggin E, Madhavan MV, Bikdeli B, et al. Cardiovascular Considerations for Patients, Health Care Workers, and Health Systems During the Coronavirus Disease 2019 (COVID-19) Pandemic. Journal of American College of Cardiology. Accepted and Published online March 17th 2020. JAC 27204. DOI: https://doi.org/10.1016/j.jacc.2020.03.031).
Giới thiệu
Xuất hiện lần đầu tiên ở Vũ Hán, Trung Quốc, bệnh do coronavirus năm 2019 (COVID-19) gây ra bởi tác nhân coronavirus 2 gây hội chứng hô hấp cấp (SARS-CoV2) (1,2). Do tốc độ lây lan nhanh cùng với những hậu quả nặng nề trên bình diện quốc tế của virus này nên Tổ chức Y tế Thế Giới (WHO) đã phải tuyên bố COVID-19 là đại dịch vào ngày 11 tháng 3 năm 2020 (2). Như vậy nhân viên y tế và các nhà nghiên cứu trong tất cả các chuyên ngành bắt buộc phải ý thức rõ được tác động tiềm tàng của bệnh dịch này trong các lĩnh vực chuyên sâu của họ và rộng hơn là trong cả cộng đồng y khoa (3).
Từ những nghiên cứu quan sát về mô hình bệnh, người ta thấy rằng cần phải khuyến khích các thầy thuốc chuyên khoa tim mạch tích cực tham gia vào điều trị bệnh nhân mắc COVID-19. Nhiễm trùng có thể tác động trực tiếp lên bệnh lý tim mạch. Các bệnh tim mạch nền có thể tạo điều kiện thuận lợi cho nhiễm trùng COVID-19. Những bệnh nhân tim mạch bị nhiễm virus thường có nguy cơ cao hơn và dự hậu lâm sàng xấu hơn. Bản thân nhiễm trùng cũng có liên quan trực tiếp đến những biến chứng tim mạch (4-6). Hơn nữa, nhiễm COVID-19 cũng gây nên rất nhiều tác động gián tiếp trên sức khỏe tim mạch. Một số lượng lớn người nhiễm bệnh cùng lúc có thể gây quá tải và ảnh hưởng đến điều trị với chất lượng tối ưu cho những bệnh nhân mắc bệnh tim mạch cấp tính. Điều trị COVID-19 cũng có những tác động không mong muốn lên hệ tim mạch. Chính bản thân bác sĩ tim mạch cũng có nguy cơ nhiễm bệnh và trở thành vật trung gian lây truyền bệnh. Mục tiêu của bài tổng quan này là nhằm phác họa những tác động trên hệ tim mạch của COVID-19, những hậu quả có thể có của nhiễm virus trên những bệnh nhân đã có sẵn bệnh tim mạch, cũng như xem xét đến từng bệnh nhân cụ thể (có và không có nhiễm COVID-19), nhân viên y tế và hệ thống y tế vì việc hiểu biết cũng như hành động thích ứng tác động đến những vấn đề này đóng vai trò cốt lõi trong tối ưu hóa dự hậu ngay trong giai đoạn nguy cấp hiện nay và cả sau đó nữa.
Một số lưu ý về phương pháp
Do tính chất cần phải cập nhật nhanh chóng theo thời gian gian thực của vụ bùng phát đại dịch này nên chúng tôi chỉ có thể thu thập dữ liệu từ nguồn y văn hạn chế đã được công bố (bao gồm nhiều chiến lược truy tìm tài liệu khác nhau trên MEDLINE dựa vào giao diện PubMed) và đánh giá thấu đáo các báo cáo mới trên medRxiv là một server dữ liệu gồm các công trình chưa được in (https://www.medrxiv.org/). Ngày truy cập cuối cùng để sử dụng cho bài tổng quan này là 16 tháng 3 năm 2020. Vì tâm điểm ban đầu của vụ dịch là ở Trung Quốc nên phần lớn dữ liệu về bệnh nhân COVID-19 có nguồn gốc từ vùng địa lý này. Mặc dù chúng tôi đã cố gắng tích hợp các báo cáo ban đầu cũng như góc nhìn từ các quốc gia khác ngoài Trung Quốc bị ảnh hưởng dịch nặng nề nhưng dữ liệu liên quan đến bệnh tim mạch từ các vùng này vẫn còn khá ít ỏi. Ý thức rõ sự hạn chế về tính đa dạng dữ liệu này là rất quan trọng bởi các chiến lược xét nghiệm, hành vi tìm kiếm sự hỗ trợ của y tế và ngưỡng nhập viện có thể thay đổi rất nhiều tùy theo từng bối cảnh khác nhau và có thể làm lệch tử số và mẫu số từ đó ảnh hưởng đến việc ước lượng tác động của virus. Độ lệch trong chọn lựa xét nghiệm, chăm sóc và báo cáo có thể đưa đến sự khác biệt trong đánh giá tỉ lệ hiện mắc của các yếu tố nguy cơ có sẵn cũng như biểu hiện bệnh của bệnh nhân trong các báo cáo ở các quốc gia khác nhau. Hơn nữa, phần lớn các phân tích hiện có, bao gồm cả những phân tích liên quan đến biến chứng tim mạch của COVID-19 chỉ dựa trên các nghiên cứu hồi cứu và loạt ca bệnh đơn trung tâm. Trong tài liệu tham khảo để xây dựng bài tổng quan này, chúng tôi không có được bất kỳ một công trình nghiên cứu đoàn hệ tiến cứu hay thử nghiệm lâm sàng ngẫu nhiên có đối chứng (RCT). Điều này có ý nghĩa rất quan trọng đối với nghiên cứu cũng như đối với việc diễn dịch các kết quả được báo cáo ở đây. Nhu cầu cấp thiết hiện nay là làm sao có được một nghiên cứu chất lượng cao trong lĩnh vực này tuy nhiên việc tổng quan các dữ liệu có sẵn cũng là việc làm hữu ích.
Sinh lý bệnh, dịch tễ học và đặc điểm lâm sàng của covid-19
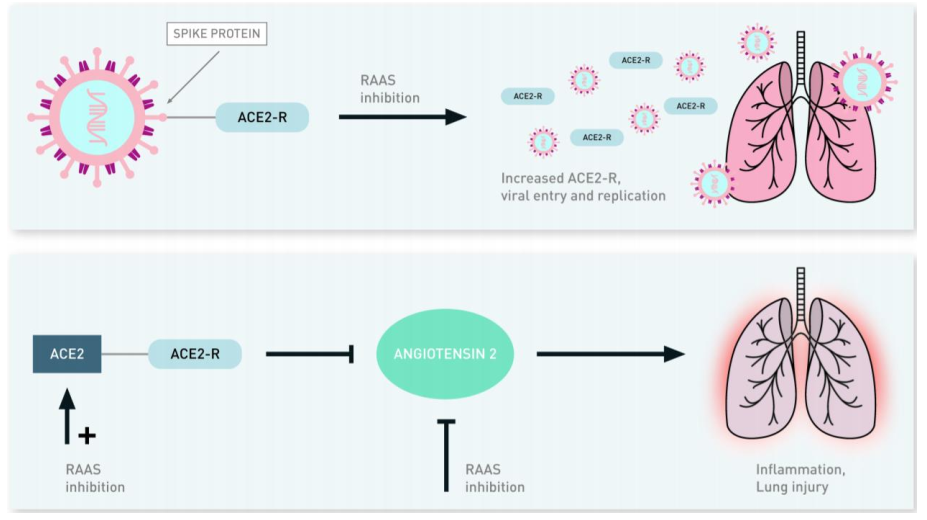
SARS-CoV2, cũng giống như các thành viên khác của họ Coronaviridae, là một virus có vỏ bọc và bộ gene RNA chuỗi đơn, không phân đoạn (1,7). Một số các coronavirus liên quan đến SARS đã được phát hiện ở dơi và một giả thuyết hiện nay cho rằng dơi có thể là ký chủ đầu tiên của SARS-CoV2 do bộ gene của virus này tương đồng đến 96,2% với một chủng corronavirus ở dơi (8). Các nghiên cứu đã chứng minh rằng SARS-CoV2 cũng như các coronavirus khác có thể sử dụng một protein men chuyển angiotensin 2 (ACE2) để thâm nhập vào tế bào. ACE2 là một protein màng type I có nhiều chứng năng sinh lý quan trọng. Protein này biểu hiện nhiều ở các tế bào phế nang của phổi vì vậy cung cấp cửa chính cho virus đi vào cơ thể người (8,9). Sau khi gắn với ligand, SARS-CoV2 đi vào bên trong tế bào qua cơ chế nhập bào (endocytosis) qua trung gian thụ thể theo phương thức tương tự như virus HIV (10). ACE2 cũng đóng vai trò bảo vệ phổi và do vậy việc virus gắn với thụ thể này sẽ làm rối loạn điều hòa con đường bảo vệ phổi góp phần vào khả năng sinh bệnh của virus (11). Hình 1 mô tả các cơ chế giả định của ACE2 liên quan đến khả năng gây bệnh của virus và cơ chế bảo vệ phổi cũng như tác dụng có thể có của việc ức chế hệ renin-angiotensin-aldosterone như sẽ được trình bày trong phần điều trị thuốc bên dưới.
Khả năng lây nhiễm của COVID-19 cao hơn cúm với giá trị R0 (con số cơ bản biểu hiện khả năng lây nhiễm của virus) là 2,28 (14). Điều đáng lưu ý là tỉ lệ tử vong liên quan COVID-19 cao hơn đáng kể so với ước tính gần đây nhất của WHO về tỉ lệ tử vong của cúm mùa (thấp hơn 0,1%). Tỉ lệ tử vong liên quan đến COVID-19 có thể tăng cao hơn nhiều ở người già, người có bệnh đồng mắc và không được điều trị hồi sức tích cực (13). Trong khi các coronavirus khác có nguồn gốc từ động vật bao gồm vụ dịch Hội chứng hô hấp cấp nặng (SARS) năm 2002-2003, Hội chứng hô hấp Trung Đông (MERS-CoV) có tỉ lệ tử vong cao hơn, với tỉ lệ tử vong tương ứng là 9,6% và 34,4% (15) thì COVID-19 lại gây nên số tử vong nhiều hơn tổng số hai vụ dịch trước đây cộng lại. Lý do một phần là do tính lây nhiễm cao của virus COVID-19 nên số lượng người nhiễm bệnh cực lớn (15,16). Việc không chắc chắn hoặc không nhất quán chẩn đoán số ca bệnh thực sự dẫn đến con số báo cáo khác nhau về tỉ lệ tử vong do một số nguyên nhân bao gồm: 1) bệnh có thể không triệu chứng hoặc có triệu chứng nhẹ ở phần lớn bệnh nhân (15), 2) khả năng xét nghiệm không bao phủ hết bệnh nhân ở nhiều quốc gia làm cho việc chẩn đoán thấp hơn con số thực sự bị nhiễm, đặc biệt là ở những bệnh nhân biểu hiện nhẹ và 3) các biến chứng và tử vong xuất hiện muộn hơn giai đoạn lây nhiễm (thường là vào khoảng 2 đến 3 tuần sau khi nhiễm). Một điều đáng quan tâm nữa là việc đánh giá chính xác nhiễm SARS-CoV2 trở nên phức tạp khi một số lượng lớn người nhiễm không triệu chứng (khoảng 20%) có thể âm thầm làm gia tăng sự lây lan của virus (17).
Biểu hiện lâm sàng của COVID-19 rất đa dạng. Một nghiên cứu quy mô lớn của Trung tâm Kiểm soát và Phòng ngừa Bệnh tật Trung Quốc cho thấy trong số 72 314 bệnh nhân COVID-19 (44 672 chẩn đoán xác định bằng xét nghiệm, 16 186 nghi ngờ và 10 567 chẩn đoán lâm sàng) thì mức độ nặng trên lâm sàng như sau: 81,4% mức độ nhẹ, 13,9% mức độ nặng và nguy kịch ở 4,7% (15). Đặc trưng lâm sàng của COVID-19 nhẹ bao gồm các triệu chứng chung như nhiễm siêu vi khác (sốt, ho, khó thở, đau cơ, mệt mỏi và tiêu chảy) và xét nghiệm máu ngoại biên có giảm tế bào lympho (18). Trong trường hợp nặng, COVID-19 có thể biểu hiện bằng viêm phổi, hội chứng suy hô hấp cấp tiến triển (ARDS) có kèm hoặc không sốc tim và sốc phân bố. Đây là biểu hiện có thể gặp nhiều nhất ở nhóm bệnh nhân cao tuổi có các bệnh đồng mắc (1,6,19,20). Điều đáng nói là trong các dữ liệu ban đầu thì đồng nhiễm với các virus khác hoặc bội nhiễm vi khuẩn dường như thấp (15). Tuy vậy, bệnh nhân có những biểu hiện lâm sàng nặng nề vẫn có nguy cơ đồng nhiễm và không có gì ngạc nhiên khi dự hậu ở những trường hợp này xấu hơn đáng kể (20,21). Trẻ em chỉ chiếm một tỉ lệ nhỏ trong các trường hợp COVID-19 được xác định bằng xét nghiệm ở Trung Quốc và có vẻ ít bị bệnh nặng hơn. Nghịch lý này có thể là do hệ miễn dịch bẩm sinh mạnh hơn, ít bệnh đồng mắc, khác biệt về sự trưởng thành của thụ thể với virus và trước đó chưa phơi nhiễm với các chủng coronavirus khác (22). Tuy nhiên ở trẻ em cũng đã ghi nhận các trường hợp bệnh trung bình đến nặng (23). Mặc khác, người ta cũng không rõ trẻ em có được xét nghiệm một cách đầy đủ hay không.
Vì số lượng bệnh nhân được chẩn đoán COVID-19 là cực kỳ lớn và con số vẫn gia tăng nhanh chóng nên việc nhận diện được các yếu tố tiên lượng tử vong và bệnh tật đóng vai trò tối quan trọng. Cho đến ngày hôm nay thì chưa có vacccin phòng bệnh nào được chuẩn thuận cũng như chưa có chiến lược điều trị nào thống nhất và sẵn có cho bệnh nhân COVID-19 mặc dù có một số nghiên cứu đang được tích cực tiến hành (24).
Tần suất bệnh tim mạch ở bệnh nhân covid-19
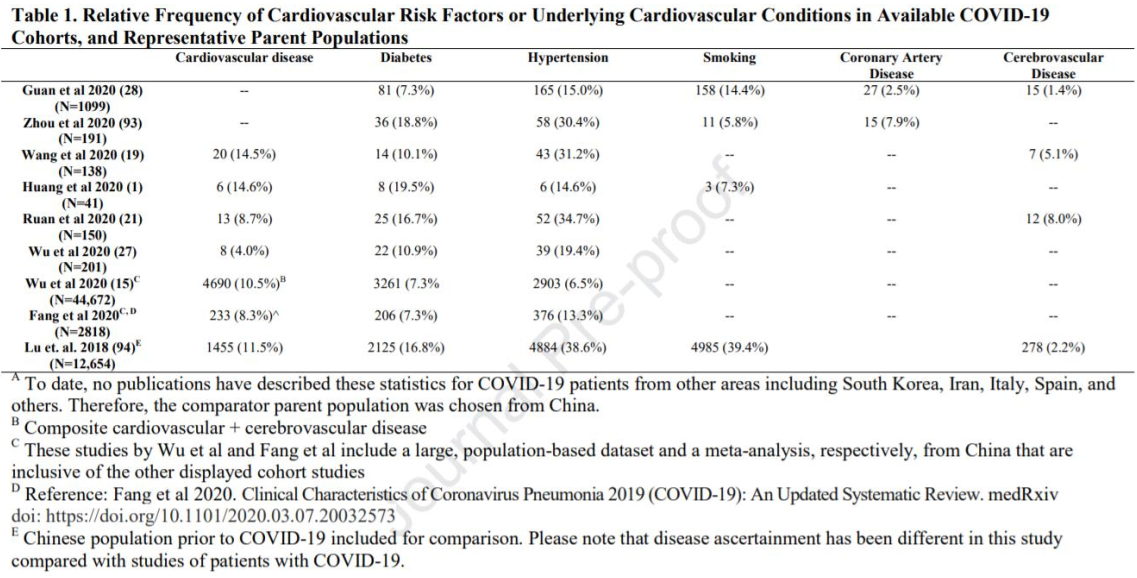
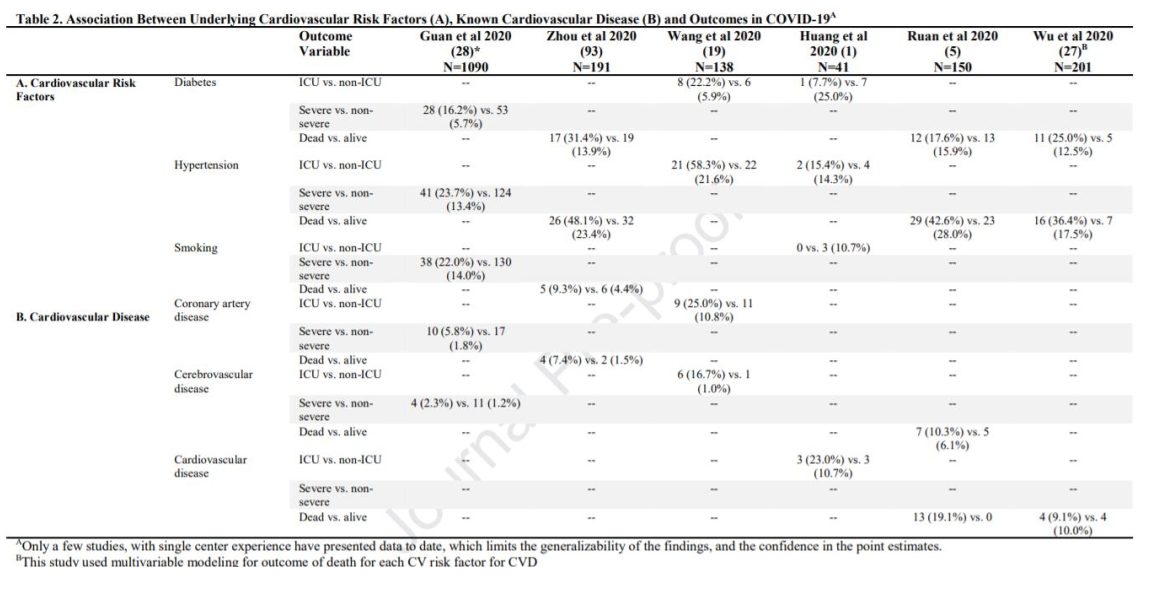
Việc thiếu xét nghiệm rộng rãi, không có giám sát ở tầm mức quốc gia và thu thập dữ liệu chuẩn hóa cũng như có độ lệch trong lấy mẫu ở những bệnh nhân nằm viện, biểu hiện nặng hơn và có nhiều bệnh đồng mắc như bệnh tim mạch làm cho việc ước tính chính xác tỉ lệ bệnh tim mạch ở bệnh nhân COVID-19 càng khó khăn. Hơn nữa, ở mỗi quốc gia thì việc xét nghiệm xác định chẩn đoán cũng rất khác nhau. Các nghiên cứu sẵn có trong y văn gợi ý rằng có mối liên quan giữa bệnh tim mạch sẵn có với mức độ nặng của COVID-19. Thông tin này được tóm tắt ở Bảng 1 và Bảng 2. Một phân tích gộp của 6 nghiên cứu với 1 527 bệnh nhân COVID-19 khảo sát tần suất bệnh tim mạch cho thấy tỉ lệ tăng huyết áp, bệnh tim và mạch máu não và đái tháo đường lần lượt là 17,1%, 16,4% và 9,7% (4). Bệnh nhân cần nhập Khoa Hồi sức tích cực (ICU) thường có các bệnh đồng mắc này hơn so với những BN không cần nhập ICU. Phân tích trên 44 672 BN COVID-19 ở Vũ Hán, Trung
Quốc cũng có thấy tăng nguy cơ tử vong ở người bị bệnh tim mạch (10,5%), đái tháo đường (7,3%), tăng huyết áp (6,0%). Tất cả đều cao hơn tỉ lệ tử vong chung là 2,3% (15). Một số các nghiên cứu đoàn hệ nhỏ hơn cũng cho các kết quả tương tự gợi ý rằng nguy cơ xuất hiện các biến cố bất lợi cao hơn ở người bệnh tim mạch mắc COVID-19 mặc dù có thể các nghiên cứu này bị ảnh hưởng bởi việc lấy mẫu bị chênh (1,19,25-28). Mặc dù các báo cáo bên ngoài Trung Quốc còn hạn chế thì dữ liệu từ Ý cũng đã cho thấy tỉ lệ tử vong tương tự và nguy cơ gia tăng ở bệnh nhân có bệnh đồng mắc (29). Khi mà dữ liệu quốc tế càng ngày càng dồi dào và sẵn có hơn thì các phân tích từ các quần thể đa quốc gia có thể giúp phân độ nguy cơ đối với một số bệnh nặng, đặc biệt là bệnh nhân có bệnh tim mạch trước đó.
Dự hậu covid-19 và bệnh tim mạch: các cơ chế có thể làm tăng nguy cơ
Càng ngày thì người ta càng nhận thấy các cơ chế đưa đến bệnh tim mạch có vùng trùng lắp với các con đường điều hòa chức năng miễn dịch. Ví dụ, tuổi tác là một yếu tố nguy cơ mạnh nhất của bệnh tim mạch và ảnh hưởng của lão hóa trên chức năng miễn dịch có thể đều quan trọng như nhau trong việc làm cho bệnh nhân dễ mắc COVID-19 nặng. Một ví dụ đơn cử là khoảng 50% người trên 65 tuổi khi được tiêm vaccine ngừa cúm có hiệu giá kháng thể bảo vệ thấp (30,31). Các yếu tố nguy cơ kinh điển khác của bệnh tim mạch như đái tháo đường và tăng lipid máu cũng có tác động xấu đến chức năng miễn dịch và ngược lại rối loạn chức năng miễn dịch cũng làm tăng nguy cơ mắc bệnh tim mạch (3235). Như vậy bệnh tim mạch có thể là một chỉ dấu của quá trình rối loạn/lão hóa miễn dịch tăng tốc và có liên quan gián tiếp đến tiên lượng của COVID-19. Tăng tần suất các biến cố tim mạch không mong muốn sau nhiễm COVID-19 có thể đóng một vai trò tiên lượng tượng tự với nhiễm virus khác như cúm và cơ chế có thể phức tạp, đa yếu tố và hai chiều (36,37). Thêm vào đó, nhiễm COVID-19 có thể kích hoạt các con đường sinh lý bệnh đặc hữu của tác nhân này góp phần vào tiên lượng bệnh nhân tim mạch. Ví dụ, tăng biểu hiện của ACE2 ở bệnh nhân tăng huyết áp và bệnh tim mạch được cho là làm tăng tính cảm nhiễm đới với SARS-CoV2 mặc dù dữ liệu mâu thuẫn nhau và không có một gợi ý rõ ràng nào cho việc điều trị (Hình 1) (5). Cần có những nghiên cứu khác để hiểu rõ các mối liên quan về cơ chế bệnh sinh có thể có giữa bệnh tim mạch với dự hậu của COVID-19.
Hình 1: Mối liên quan giả định giữa SARS-CoV2 và thụ thể ACE2. SARS-CoV2 gắn với thụ thể ACE2 thông qua các protien gai (spike protein) tạo điều kiện để virus đi vào bên trong thế bào. Ức chế hệ renin-angiotensin-aldosterone (RAAS) làm tăng cường biểu hiện ACE2 do ddos lamf tăng cường virus đi vào trong và nhân lên (Hình trên). ACE2 ức chế sản xuất angiotensin II, vốn là một tác nhân gây viêm rất mạnh ở trong phổi và đưa đến tổn thương phổi. Các chất ức chế RAAS ức chế trực tiếp sản xuất angiotensin II và làm tăng nồng độ của ACE2 nhờ đó ức chế gián tiếp angiotensin II (Hình dưới).
Bệnh nhân ghép tim
Bên cạnh các cơ chế mà thông qua đó COVID-19 có thể tác động xấu đến bệnh nhân có nguy cơ bệnh tim mạch thì điều quan trọng cũng cần xem xét COVID-19 trong bối cảnh của nhóm bệnh nhân đặc biệt mong manh ví dụ như các cá nhân đang chờ ghép hoặc sau ghép tim. Có một số báo cáo ca lâm sàng COVID-19 ở bệnh nhân ghép tim (38,39). Hai bệnh nhân ghép tim ở Trung Quốc, một biểu hiện nhẹ và một nặng đều có triệu chứng điển hình của COVID-19. Cả hai đều được điều trị bằng cách ngừng chế độ ức chế miễn dịch nền và điều trị tích cực bằng steroid liều cao, truyền immunoglobulin tĩnh mạch và kháng sinh và cả hai đều sống sót và không có biểu hiện thải ghép. Trong các vụ dịch trước đây, người ta cũng đã ghi nhận nhiễm trùng đặc biệt nặng ở những bệnh nhân được ghép tạng đặc (40). Hiện tại chưa có hướng dẫn điều trị chính thức cho những bệnh nhân này. Đội nhóm tim cần phải cân nhắc chiến lược tầm soát tối ưu nhằm phòng tránh nhiễm trùng nặng ở bệnh nhân ghép. Bàn luận cần đề cập đến việc liệu tất cả các tim được cho bắt buộc phải tầm soát hay không bởi vì COVID-19 có thể không có triệu chứng hay chỉ giới hạn việc xét nghiệm tầm soát ở bệnh nhân có triệu chứng hoặc có phơi nhiễm với COVID-19.
Trong đại dịch cúm H1N1, những người cho tạng được tầm soát nếu có triệu chứng hoặc có tiền sử tiếp xúc đáng kể nguồn lây nhằm tránh nhiễm trùng ở người nhận hoặc nhằm để tiến hành hành điều trị dự phòng nếu người cho tạng dương tính với virus (41).
Tương tự, sàng lọc người nhận tạng có triệu chứng hoặc có tiếp xúc với nguồn lây COVID19 để tránh bộc phát trong giai đoạn sau ghép. Cần phải áp dụng những biện pháp phòng lây nhiễm nghiêm ngặt nhất cho những bệnh nhân suy giảm miễn dịch này.
Hậu quả tim mạch liên quan covid-19
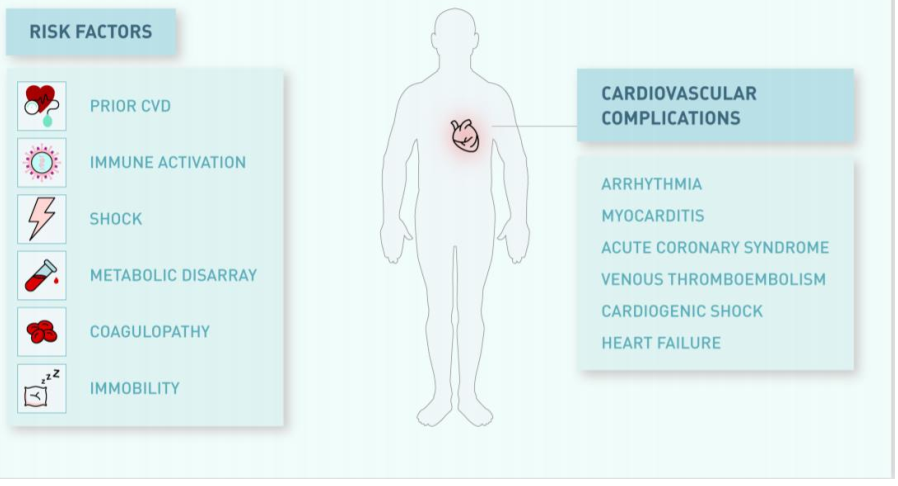
Hình 2 tóm tắt một số hậu quả tim mạch tiềm tàng do nhiễm COVID-19. Hiện các nghiên cứu lớn chưa công bố nhưng có một số báo cáo nhỏ gợi ý rằng nhiễm SARS-CoV2 đưa đến biến chứng tim mạch hoặc làm nặng hơn những bệnh lý tim mạch sẵn có (6,15,21).
Hình 2. Các yếu tố nguy cơ xuất hiện biến chứng vàdi chứng tim mạch của COVID-19. Các yếu tố nguy cơ xuất hiện biến chứng ở bệnh nhân nhiễm COVID-19 và các vấn đề tim mạch tiềm tàng có thể là kết quả của quá trình bệnh lý này.
Tổn thương cơ tim, viêm cơ tim và hội chứng mạch vành cấp
Tổn thương cơ tim, được định nghĩa là tăng troponin, có thể xuất hiện do thiếu máu cơ tim hoặc các quá trình không thiếu máu cục bộ bao gồm viêm cơ tim (6,42,43). Với nhiễm trùng hô hấp nặng và thiếu oxy máu, đặc biệt trong bối cảnh của nhiễm trùng nặng và ARDS do COVID-19, thì một số bệnh nhân sẽ xuất hiện những tổn thương như vậy là điều hoàn toàn có thể hiểu được. Tăng nồng độ troponin huyết tương được mô tả ở nhiều bệnh nhân nhiễm COVID-19 và ghi nhận sự khác biệt đáng kể giữa bệnh nhân tử vong và sống còn được xuất viện (21,44). Trong một phân tích gộp với 4 nghiên cứu gồm tổng cộng 341 bệnh nhân thì những bệnh nhân COVID-19 nặng có nồng độ troponin I tăng cao đáng kể so với những bệnh nhân nhẹ hơn (45). Các báo cáo cũng đã gợi ý rằng tổn thương tim cấp tính- tình trạng không phải lúc nào cũng làm tăng chỉ điểm sinh học tim cao hơn bách phân vị thứ 99- nhưng các bất thường về điện học và siêu âm tim thường gặp hơn ở bệnh nhân COVID-19 và những bất thường này liên quan đến bệnh nặng hơn và tiên lượng xấu hơn.
Các nghiên cứu đoàn hệ ở bệnh nhân COVID-19 nhập viện tại Trung Quốc ước tính rằng các tổn thương như vậy xuất hiện ở khoảng 7-17% bệnh nhân (1,6,19) và cao hơn đáng kể ở bệnh nhân nhập ICU (22,2% so với 2,0%, p6,8). Tuy nhiên troponin có thể tăng cao ở bệnh nhân suy thận do đào thải chậm có thể gặp ở những bệnh nhân bệnh thận giai đoạn nặng. Do thiếu các dữ liệu chất lượng cao cũng như các định nghĩa khác nhau sử dụng trong các nghiên cứu khác nhau nên hiện nay cần sử dụng Định nghĩa Phổ quát về Nhồi máu Cơ tim (Universal Definition of Myocardial Infarction) trong thu thập số liệu nghiên cứu (43).
Các nghiên cứu trước đây về các chủng coronavirus khác (MERS-CoV) đã cung cấp bằng chứng viêm cơ tim cấp trên khảo sát cộng hưởng từ tim mạch (46). Viêm và tổn thương cơ tim cũng được báo cáo ở BN COVID-19. Trong số 68 bệnh nhân tử vong trong một báo cáo loạt ca gồm 150 BN COVID-19 thì có 7% là do viêm cơ tim gây suy tuần hoàn và 33% các trường hợp viêm cơ tim có thể đóng vai trò góp phần đưa đến tử vong (21). Các báo cáo khác cũng mô tả các trường hợp viêm cơ tim tối cấp khi tải lượng virus cao và trên tử thiết có thể phát hiện thâm nhiễm tế bào viêm đơn nhân trong cơ tim (26,47,48). Hiện chưa có bằng chứng về tổn thương màng ngoài tim nên cần có thêm nghiên cứu về vấn đề này. Hiện nay chúng ta không chắc lắm về sự mất xứng hợp cung cấp và nhu cầu oxy (thiếu máu cơ tim type 2) ở mức độ nào ở những BN đã có sẵn bệnh lý tim mạch nền đã thực sự góp phần vào biểu hiện tim mạch ở những bệnh nhân COVID-19 này.
Chưa có các báo cáo ca bệnh về hội chứng mạch vành cấp (thiếu máu cơ tim type 1) trong nhiễm COVID-19. Tuy nhiên đáp ứng viêm mạnh mẽ và những thay đổi huyết động đi kèm với bệnh nặng có thể gây nên một mối nguy hiểm cho việc bong các mảng xơ vữa ở bệnh nhân (6). Trên tinh thần này, phân tích của Kwong và cộng sự cho thấy rằng bệnh nhân nhiễm trùng hô hấp cấp có nguy cơ cao xuất hiện nhồi máu cơ tim cấp sau cúm (tỉ suất xuất hiện 6,1 với khoảng tin cậy 95% từ 3,9-9,5) và sau các bệnh siêu vi không phải cúm bao gồm cả những chủng coronavirus khác (36). Sự xuất hiện của các quy trình điều trị bệnh nhân COVID-19 có nhồi máu cơ tim cấp có ST chênh lên (STEMI) bên trong và ngoài Trung Quốc gợi ý rằng bối cảnh lâm sàng kết hợp như vậy là rất có thể xảy ra (49).
Bên cạnh đó cũng cần biết được sự chồng lấp triệu chứng bệnh của hội chứng mạch vành cấp và COVID-19. Mặc dù triệu chứng chủ đạo của COVID-19 là hô hấp nhưng một báo cáo ca lâm sàng đã mô tả một bệnh nhân ở Ý có đau ngực và thay đổi điện tim nên bệnh nhân được đưa đi chụp mạch vành. Bệnh nhân không có bệnh tắc nghẽn mạch vành nhưng sau đó xét nghiệm dương tính với COVID-19 (50). Theo đà tiến triển như vậy khi coronavirus gây nhiễm những bệnh nhân có yếu tố nguy cơ tim mạch rất cao hoặc đã có bệnh tim mạch thì những trường hợp bệnh mạch vành cấp trong quần thể bệnh nhân COVID-19 là rất có thể xuất hiện. Tần suất thực sự trong bối cảnh dịch có thể cao hơn con số báo cáo do những vấn đề liên quan đến xét nghiệm hạn chế cũng như sự quá tải của các phòng thông tim can thiệp trong đại dịch. Các khuyến cáo sâu hơn về xử trí và chăm sóc bệnh nhân COVID-19 tại phòng thông tim xin tham khảo hướng dẫn của ACC và SCAI (51).
Rối loạn nhịp tim và ngưng tim
Rối loạn nhịp tim là một biểu hiện tim mạch thường gặp trong nhiễm COVID-19. Mặc dù không đặc hiệu nhưng triệu chứng đánh trống ngực có thể là triệu chứng bệnh trong lần đầu thăm khám ở 7,3% trường hợp trong một nghiên cứu đoàn hệ gồm 137 BN nhập viện do COVID-19 (26). Ở BN COVID-19 nhập viện rối loạn nhịp được ghi nhận ở 16,7% trong một NC đoàn hệ gồm 138 BN Trung Quốc và thường gặp hơn ở BN nhập ICU so với BN không nhập ICU (44,4% so với 6,9%) (19). Tuy nhiên không có báo cáo nào phân loại cụ thể các rối loạn nhịp trong dân số nghiên cứu. Tần suất xuất hiện rối loạn nhịp tăng có thể nằm trong bối cảnh rối loạn chuyển hóa do bệnh, giảm oxy máu, stress thần kinh dịch thể và viêm trong nhiễm virus ở BN có hoặc không có bệnh lý tim mạch trước đó. Tuy nhiên loạn nhịp nhanh ác tính xuất hiện kèm với tăng troponin có thể cảnh báo nguy cơ viêm cơ tim cấp (44,52).
Bệnh cơ tim và suy tim
Zhou và CS báo cáo rằng suy tim có thể xuất hiện ở 23,0% BN có biểu hiện COVID-19 (6). Đáng lưu ý là suy tim thường gặp hơn tổn thương thận cấp trong nghiên cứu này và gặp nhiều hơn ở BN tử vong so với BN sống sót xuất viện (51,9% so với 11,7%). Hiện nay vẫn chưa có bằng chứng rõ ràng cho thấy suy tim này là do sự nặng lên của một bệnh tim mạch có sẵn hay do bệnh tim mới xuất hiện trong nhiễm trùng (53). Cần phải đánh giá suy tim phải và tăng áp phổi, đặc biệt là ở bệnh nhân có tổn thương nhu mô phổi nặng hoặc ARDS.
Sốc tim và sốc hỗn hợp
Biểu hiện lâm sàng chủ đạo của COVID-19 là hô hấp có thể đưa đến ARDS thấy được dưới dạng hình ảnh kính mờ trên X quang phổi (54) và giảm oxy máu. Tuy nhiên những biểu hiện tương tự cũng có thể gặp ở bệnh nhân phù phổi cấp do tim tái diễn hoặc mới xuất hiện. Chính vì vậy mà cần cẩn thận phân biệt các biểu hiện hô hấp này là do nguyên nhân tim hay kết hợp giữa nguyên nhân tim với bệnh lý hô hấp trong COVID-19. Trước đây, thông tim phải được sử dụng để xác định áp lực mao mạch phổi bít (pulmonary capillary wedge pressure-PCWP) nhằm giúp phân biệt các nguyên nhân chính tuy nhiên thực hành này đã bị loại khỏi tiêu chí chẩn đoán ARDS Berlin. Thay vào đó tiêu chí Berlin sử dụng thời điểm xuất hiện triệu chứng, hình ảnh mờ hai bên phổi và không có biểu hiện quá tải dịch để chẩn đoán bệnh nhân ARDS (55). Trong nhiều trường hợp, peptide thải natri niệu có nguồn gốc từ não (BNP) và siêu âm tim có thể giúp xác định chẩn đoán (56,57). Tuy nhiên nếu những xét nghiệm này vẫn không thể đưa ra chẩn đoán xác định chắc chắn thì cần phản xem xét thông tim chẩn đoán trong một số trường hợp đặc biệt để đánh giá áp lực đổ đầy, cung lượng tim và giúp đưa ra quyết định lâm sàng vì chiến lược tiếp cận xử trí ARDS và sốc tim sẽ khác nhau. Cuối cùng, việc quan trọng là cần xác định xem liệu bệnh nhân có một bệnh lý tim mạch đi kèm hay không trong khi đưa ra quyết định thở máy và hỗ trợ tuần hoàn bằng trao đổi oxy qua màng ngoài cơ thể (ECMO) hoặc kỹ thuật khác vì sự hiện diện của bệnh tim mạch này có thể thay đổi kỹ thuật (ví dụ phương thức VV hay VA ECMO). Cho dù thế nào đi nữa thì những BN nhiễm trùng nặng phát triển thành ARDS và viêm phổi hoại tử thì tiên lượng sẽ rất xấu dẫu được hỗ trợ ECMO. Trong báo cáo loạt ca bệnh với 52 BN COVID-19 nguy kịch thì có đến 83,3% (5/6) BN được sử dụng ECMO tử vong. Cần có thêm nghiên cứu về việc sử dụng ECMO ở BN COVID-19 nguy cấp tiến triển, bao gồm việc phân định những BN nào có thể hưởng lợi từ ECMO và những BN nào ECMO không còn tác dụng nữa (58).
Bệnh huyết khối thuyên tắc tĩnh mạch
Bệnh nhân COVID-19 thường có nguy cơ tăng huyết khối thuyên tắc tĩnh mạch (VTE).
Mặc dù đến hiện tại chưa có báo cáo loạt ca bệnh nào được công bố về vấn đề này nhưng các nghiên cứu cũng cho thất các thông số đông máu trở nên bất thường ở bệnh nhân nhập viện do COVID-19 nặng (59,60). Trong một nghiên cứu hồi cứu đa trung tâm ở Trung Quốc, tăng nồng độ D-dimer (>1g/L) có liên quan chặt chẽ với tử vong nội viện ngay cả sau khi đã hiệu chỉnh đa biến (OR 18,4; khoảng tin cậy 95%: 2,6-128,6, p=0,003) (6). Trong một nghiên cứu so sánh nhóm BN COVID-19 tử vong và nhóm sống còn, nhóm tử vong có nồng độ D-dimer và sản phẩm giáng hóa fibrin (FDP) cao hơn đáng kể và có đến 71,4% BN tử vong có đủ tiêu chuẩn lâm sàng chẩn đoán đông máu nội mạch lan tỏa (DIC) trong quá trình diễn tiến bệnh (59). Bên cạnh DIC, những bệnh nhân nguy ngập phải bất động kéo dài sẽ có tăng nguy cơ VTE. Viêm nhiễm mạch máu có thể góp phần thúc đẩy tình trạng tăng đông và rối loạn chức năng tế bào nội mô ở những BN này. Ở những BN COVID-19 nguy ngập và có diễn tiến lâm sàng xấu hơn như giảm oxy máu hoặc huyết động không ổn định thì cần phải đánh giá thêm bệnh lý huyết khối thuyên tắc. Cho đến hiện tại, chúng ta vẫn chưa biết chế độ phòng ngừa huyết khối thuyên tắc nào là tối ưu ở BN COVID-19 nặng. Vì lý do đó nên chúng ta cần phải tuân thủ các khuyến cáo sẵn có đang được sử dụng (61). Vì các thuốc điều trị kháng virus có thể có tương tác với các thuốc chống đông trực tiếp đường uống nên heparin trọng lượng phân tử thấp hoặc heparin không phân đoạn, kèm hoặc không kèm các biện pháp cơ học, được khuyến cáo ở BN COVID19 nặng nhập viện.
Điều trị thuốc ở bn covid-19: các tương tác và tác động lên tim mạch
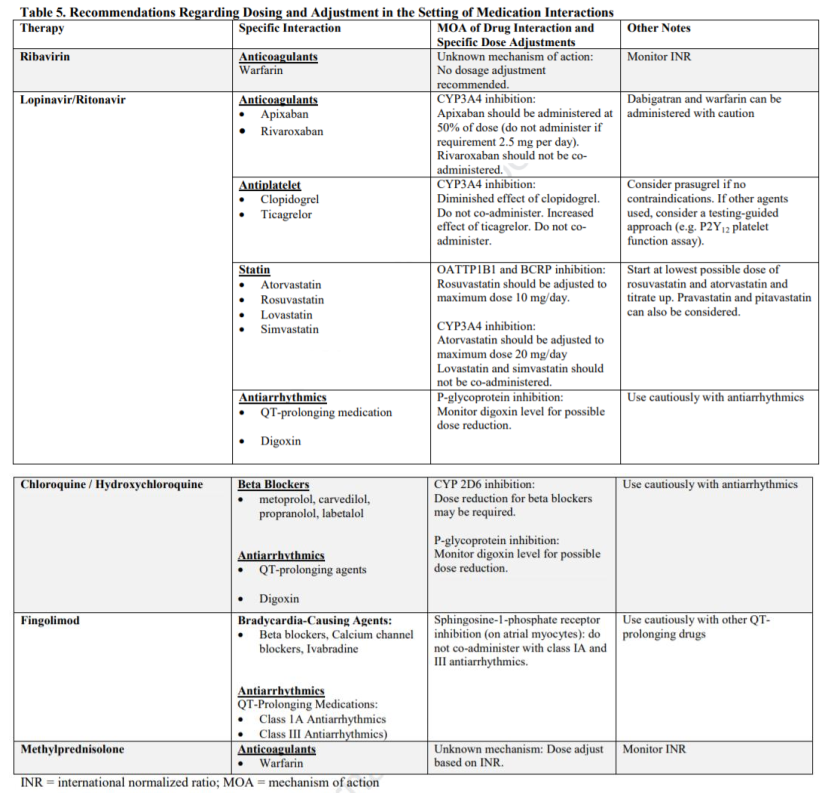
Dữ liệu về điều trị kháng virus và các chiến lược điều trị khác cũng như khả năng tương tác với các thuốc tim mạch và độc tính lên tim mạch được tóm tắt trong Bảng 3-5. Mặc dù hiện nay chưa có một tác nhân nào được công nhận là có hiệu quả đặc hiệu trên COVID19 nhưng vẫn có nhiều tác nhân khác nhau đang được thử nghiệm một cách tích cực trên lâm sàng. Trong khi các thuốc này đang được nghiên cứu thì điều quan trọng đối với thầy thuốc là cần nắm vững các tác dụng không mong muốn lên tim mạch cũng như tương tác của chúng với các thuốc tim mạch.
Các thuốc kháng virus
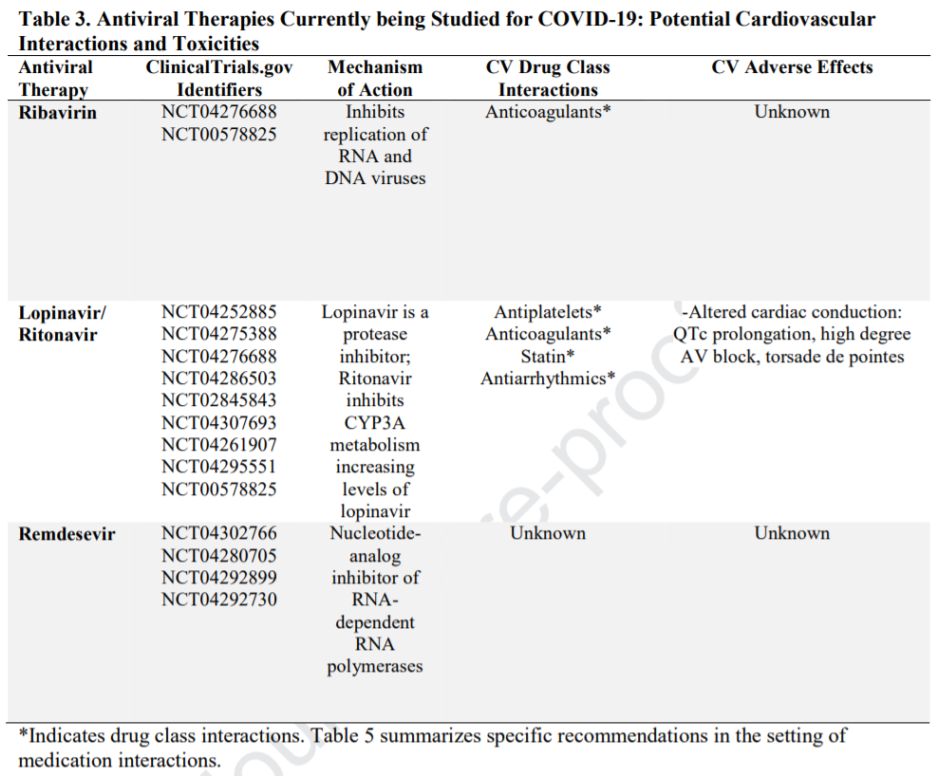
Các thuốc kháng virus là các thuốc tuyến đầu đang được nghiên cứu nhằm điều trị COVID-19 và các thử nghiệm được liệt kê trong Bảng 3. Ribavirin và remdesivir là hai tác nhân gắn vào vị trí hoạt động của RNA polymerase phụ thuộc RNA của SARS-CoV2 (62) trong khi đó lopinavir/ritonavir ức chế phiên mã RNA virus và có bằng chứng tác động hiệp đồng với ribavirin trên in vitro (63). Ribavirin và lopinavir/ritonavir đang được thử nghiệm lâm sàng trong điều trị COVID-19 và đã được sử dụng trong nhiều năm để điều trị viêm gan C và HIV (64,65).
Trong khi ribavirin không có độc tính trực tiếp lên tim mạch thì lopinavir/ritonavir có thể kéo dài QT và PR, đặc biệt là ở những bệnh nhân đã có bất thường nền (QT kéo dài) và những bệnh nhân có nguy cơ bất thường dẫn truyền bao gồm những người dùng các thuốc làm QT dài (65). Cả ribavirin và lopinavir/ritonavir đều có ảnh hưởng đến liều chống đông: ribavirin có ảnh hưởng thay đổi trên liều warfarin (66) và khi sử dụng lopinavir/ritonavir thì có thể cần phải điều chỉnh giảm liều hoặc tránh không dùng các thuốc chuyển hóa qua trung gian CYP3A như rivaroxaban và apixaban (67,68).
Lopinavir/ritonavir cũng ảnh hưởng đến các thuốc ức chế P2Y12 thông qua ức chế CYP3A4 đưa đến giảm nồng độ các sản phẩm chuyển hóa có hoạt tính của clopidogrel và prasugrel và ngược lại làm tăng nồng độ huyết thanh của ticagrelor. Do sự tăng nồng độ ticagrelor ở những BN sử dụng thuốc này nên tại Mỹ và Canada, ticagrelor không được sử dụng đồng thời do làm tăng nguy cơ xuất hiện (69,70). Ngược lại, có bằng chứng cho thấy rằng tác dụng của clopidogrel có thể giảm và không có tác dụng chống kết tập tiểu cầu trong trường hợp dùng kèm với lopinavir/ritonavir. Trong khi đó prasugrel vẫn có thể còn tác dụng khi đánh giá qua xét nghiệm VerifyNow P2Y12 (71,72). Nếu cần phải sử dụng tác nhân ức chế P2Y12 ở bệnh nhân dùng lopinavir/ritonavir thì nên dùng prasugrel tuy nhiên nếu thuốc này bị chống chỉ định (tiền sử đột quỵ hoặc TIA, BMI thấp, đang có chảy máu) thì có thể theo chiến lược chỉnh liều hướng dẫn bằng xét nghiệm (ví dụ xét nghiệm chức năng P2Y12 tiểu cầu with P2Y12) và sử dụng các thuốc ức chế tiểu cầu khác nhau. Chi tiết về việc chuyển đổi các thuốc ức chế P2Y12 được trình bày ở tài liệu khác (73). Chuyển hóa của chất ức chế P2Y12 đường tĩnh mạch, cangrelor, không phụ thuộc vào chức năng gan do vậy sẽ không có tương tác thuốc (74) với các tác nhân kháng virus nêu trên (74).
Các tác nhân ức chế enzyme HMG-CoA reductase (các statin) có có nguy cơ tương tác với lopinavir/ritonavir và có thể gây nên bệnh cơ do tăng nồng độ statin khi sử dụng đồng thời. Đặc biệt, lovastatin và simvastatin bị chống chỉ định ở BN nhân dùng lopinavir/ritonavir do tăng nguy cơ ly giải cơ vân. Các statin khác bao gồm atorvastatin và rosuvastatin cần được dùng với liều thấp nhất có thể và không được vượt quá liều khuyến cáo ghi trên tờ hướng dẫn sử dụng đính kèm có trong hộp thuốc khi dùng với lopinavir/ritonavir (65).
Remdesivir là một loại thuốc đang được thử nghiệm. Trước đây, thuốc này được dùng trong vụ dịch Ebola và hiện nay được nghiên cứu dùng cho BN COVID-19. Thuốc hiện nay được sử dụng trong các thử nghiệm lâm sàng nhờ sự hỗ trợ của Gilead Sciences, Inc (Foster City, California). Trong khi các độc tính tim mạch và tương tác thuốc còn đang được khảo sát trong vụ dịch COVID-19 này thì các dữ liệu thu nhận từ vụ dịch Ebola cho thấy thuốc thực sự có gây hạ huyết áp và ngưng tim sau khi dùng liệu nạp ở 01 bệnh nhân (trong tổng số 175 được khảo sát) (75).
Các điều trị khác
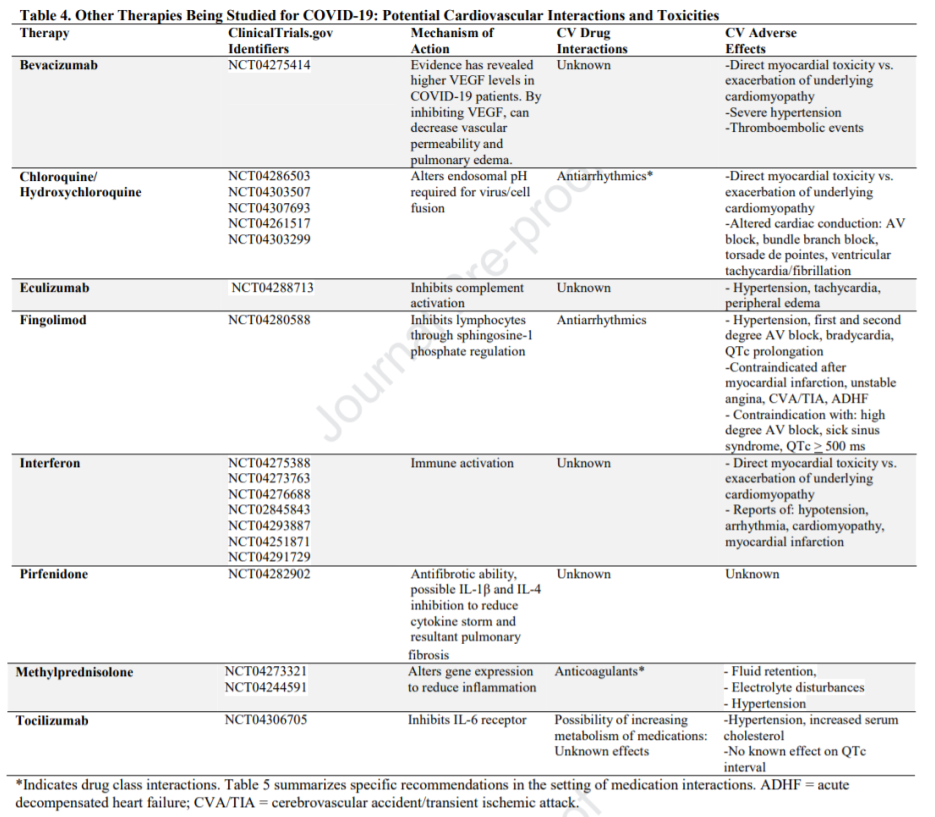
Bảng 4 cung cấp thông tin về các điều trị khác đang được nghiên cứu ở BN COVID19. Bên cạnh các thuốc kháng virus thì còn có nhiều thuốc điều hòa miễn dịch cũng như các thuốc thứ cấp khác để phòng ngừa các biến chứng do COVID-19 cũng đang được nghiên cứu.
Chloroquine là một tác nhân điều trị sốt rét. Thuốc có thể ức chế nhiễm virus thông qua cơ chế làm tăng pH trong túi nhập bào (endosome) (xin đọc lại phần xâm nhập của virus vào tế bào thông qua cơ chế nhập vào ở trên). Mức pH tối ưu cần để hòa bào của virus bị thay đổi do chloroquine nên khả năng này của virus bị ức chế. Thuốc thực sự có tác dụng ức chế SARS-CoV2 trên nghiên cứu in vitro (76,77). Chloroquine và tác nhân họ hàng gần của nó là hydroxychloroquine có nguy cơ gây nên độc tính trung hạn hoặc muộn trên cơ tim. Các yếu tố nguy cơ bao gồm sử dụng kéo dài (>3 tháng), liều tính theo với cân nặng cơ thể cao, bệnh tim sẵn có, suy thận (78). Độc tính trên tim của chloroquine bao gồm bệnh cơ tim hạn chế, bệnh cơ tim giãn nở hoặc các bất thường dẫn truyền được cho là thứ phát sau sự ức chế các enzyme tiêu thể trong tế bào cơ tim (78,79). Mặt khác, do tác động của chloroquine lên sự ức chế CYP2D6 nên các thuốc chẹn beta được chuyển hóa thông qua CYP2D6 (như metoprolol, carvedilol, propranolol hay labetalol) có thể tăng nồng độ nên bệnh nhân cần phải được theo dõi tần số tim và huyết áp rất chặt chẽ. Cả hai thuốc kháng sốt rét này đều có nguy cơ làm xuất hiện xoắn đỉnh ở bệnh nhân có rối loạn điện giải hoặc khi dùng đồng thời với các tác nhân gây QT kéo dài. Việc sử dụng các thuốc này trong thời gian ngắn, như trong điều trị COVID-19, chỉ gây nên nguy cơ thấp vì các thuốc này có tác dụng phụ phụ thuộc vào liều và thời gian.
Methylprednisolone là một loại thuốc hiện nay đang được thử nghiệm trong điều trị COVID-19 có biến chứng ARDS (48). Tác nhân steroid này được biết là có tác dụng trực tiếp lên hệ tim mạch như giữ nước, rối loạn điện giải và tăng huyết áp và cũng có thể tương tác với warfarin thông qua cơ chế chưa được hiểu rõ. Thầy thuốc lâm sàng cần tuân thủ những cảnh báo liên quan đến tương tác thuốc khi sử dụng methylprednisolone.
Cuối cùng, các BN bị bệnh COVID-19 nặng có thể đặt ra những thách thức khó khăn trong việc sử dụng các thuốc tim mạch thường quy, từ thuốc ức chế kết tập tiểu cầu đến chẹn beta, và làm cho tình trạng lâm sàng của những bệnh nhân bị bệnh hoặc có nguy cơ bị bệnh tim thiếu máu cục bộ hoặc suy tim trở nên xấu hơn.
Ace2 và tiềm năng điều trị
Vì thụ thể ACE2 liên quan đến cơ chế xâm nhập của SARS-CoV2 nên một số dữ liệu gợi ý rằng các chất ức chế men chuyển angiotensin (ACEi) và tác nhân ức chế thụ thể angiotensin (ARB) tăng biểu hiện ACE2 và qua đó làm tăng tính mẫn cảm đối với virus (Hình 1) (5). Ngược lại, các nghiên cứu khác cho thấy rằng ACEi/ARB có thể tăng cường khả năng bảo vệ phổi của ACE2, bản chất là một chất ức chế angiotensin II (80-82). Như vậy, tiềm năng điều trị của ACEi/ARB trong COVID-19 là chưa thật rõ ràng. Một điều quan trọng là các dữ liệu hiện nay chưa đủ để gợi ý bất kỳ một mối liên quan về cơ chế giữa ACEi/ARB với nhiễm COVID-19 hoặc với mức độ nặng của bệnh một khi đã bị nhiễm.
Những cân nhắc đối với nhân viên y tế
Trang bị bảo hộ cho nhân viên y tế tim mạch
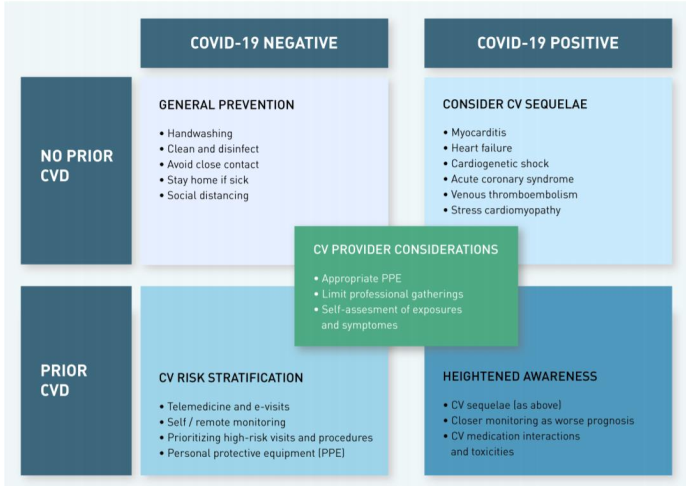
Minh họa trung tâm trình bày các vấn đề chính trong điều trị bệnh nhân khi dịch COVID-19 bùng phát. Các báo cáo đầu tiên gợi ý rằng lây truyền chủ yếu thông qua các giọt bắn từ đường hô hấp (respiratory droplets) khi bệnh nhân ho hoặc hắt hơi. Các giọt bắn này có thể rơi vào niêm mạc của người lành hoặc được hít vào phổi khi tiếp xúc gần và virus có thể vẫn còn hoạt tính trên các bề mặt trong vài ngày (83). CDC trước đây có khuyến cáo cẩn trọng lây truyền qua đường không khí (airborne) trong chăm sóc bệnh nhân COVID-19 nhưng khuyến cáo này gần đây đã được dỡ bỏ và chỉ áp dụng dự phòng cách ly lây truyền qua đường không khí khi chăm sóc những bệnh nhân có sử dụng các thủ thuật tạo khí dung (aerosol-generating procedure). Các khuyến cáo của CDC và WHO về dụng cụ bảo hộ cá nhân (personal protective equipment-PPE) đồng thuận rằng các biện pháp phòng ngừa quy chuẩn khi tiếp xúc như khẩu trang, bảo vệ mắt, áo choàng và khăn tay là cần thiết (51).
Minh họa trung tâm: Các vấn đề chính cần xem xét ở bệnh nhân đã có bệnh tim mạch, bệnh nhân không mắc bệnh tim mạch và đối với nhân viên y tế cũng như hệ thống y tế trong bối cảnh bùng phát COVID-19.
Ngoài ra, khi thực hiện một số thủ thuật điều trị có tạo khí dung như siêu âm qua thực quản, đặt NKQ, hồi sinh ngừng tim phổi và thông khí bằng bóng thì cần phải có các phương tiện phòng hộ cá nhân bao gồm cả máy thở có khí nén làm sạch và được kiểm soát (CAPR/PAPR). Các biện pháp phòng ngừa và kiểm soát nhiễm trùng đặc hiệu đối với các chuyên khoa tim mạch có thực hiện thủ thuật phải được nhấn mạnh trong bối cảnh xuất hiện và bùng phát của COVID-19. Các thủ thuật như vậy có thể đi kèm với nguy cơ biến chứng nhẹ nhưng thực thụ và có thể làm xấu đi tình trạng của bệnh nhân. Trong trường hợp bệnh nhân COVID-19 ngừng tim thì việc hồi sinh tim phổi có thể tạo nên hạt khí dung có chưa tác nhân gây bệnh và gây nên sự lây truyền rộng rãi các hạt chứa virus cho thầy thuốc, nhân viên y tế và các bệnh nhân khác. Một biện pháp làm giảm lây lan virus khi hồi sinh ngừng tim phổi là sử dụng các máy xoa bóp tim nhằm giảm thiểu tiếp xúc trực tiếp với bệnh nhân đã bị nhiễm. Trong phòng thông tim thì việc vệ sinh sau thủ thuật cần phải loại bỏ tất cả các dụng cụ bị nhiễm SARS-CoV2. Thời gian chết cần thiết để vệ sinh phòng thông tim kéo dài có thể ảnh hưởng nặng nề đến công suất của các phòng thông tim can thiệp do vậy sẽ tác động xấu đến điều trị bệnh nhân cần can thiệp thủ thuật. Do vậy, nhiều bệnh viện đã giảm thiểu hoặc hủy các thủ thuật chương trình trong thời kỳ bùng phát dịch.
Một điều cần lưu ý là các phòng thông tim can thiệp và các phòng mổ tim thường được thông khí áp lực dương và có một số báo cáo cho thấy nhiều trung tâm ở Trung Quốc đã cải biến hệ thống này thành nơi cách ly áp lực âm trong bối cảnh bùng phát COVID-19 (84). Các hướng dẫn và khuyến cáo liên quan đến can thiệp tim mạch sẽ được các hiệp hội, trong đó có ACC và SCAI (51) công bố sớm.
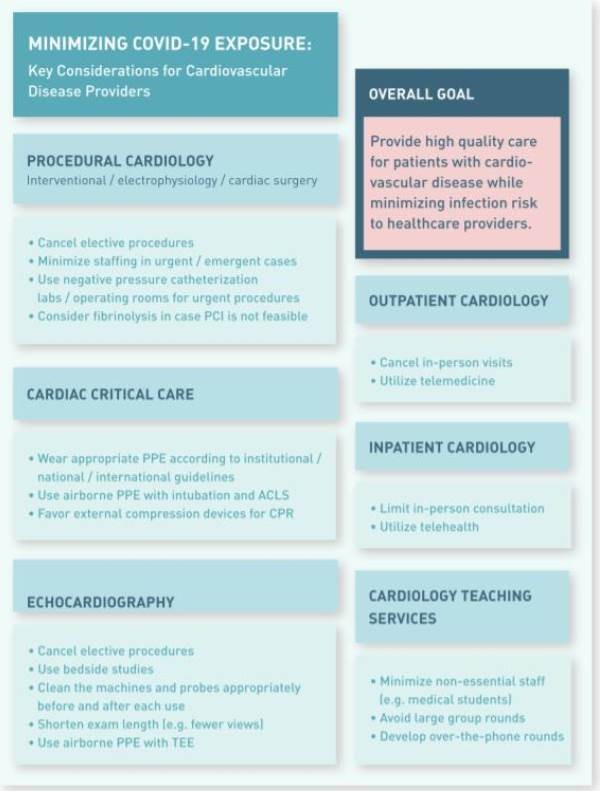
Hình 3 giới thiệu những thông tin quan trọng liên quan đến phòng ngừa nhiễm trùng đối với các nhân viên y tế trong chuyên khoa tim mạch. Một cách tổng quát, khi thầy thuốc tim mạch sẽ phải là những người tham gia vào tuyến đầu của công tác điều trị bệnh nhân nhiễm COVID-19 thì tất cả các biện pháp có thể cần phải được thực hiện nhằm giảm nguy cơ phơi nhiễm (85). Nhân viên y tế có nguy cơ cao nhiễm virus này, như trong báo cáo của Wu và cộng sự đã ghi nhận có đến 1716 trong số 44 672 (3,8%) người nhiễm COVID-19
là nhân viên y tế (15). Con số này nhấn mạnh hơn nữa nhu cầu tự bảo vệ bằng PPE trước khi chăm sóc bệnh nhân có nguy cơ nhiễm COVID-19 và cũng cho thấy lý do hợp lý để hoãn các trường hợp thủ thuật theo chương trình.
Ở các bệnh viện giảng dạy, bắt buộc phải giảm thiểu sự tiếp xúc của người học và những nhân viên không thiết yếu cho quá trình chăm sóc (như sinh viên y khoa) không chỉ vì sự an toàn của họ mà cho cả bệnh nhân, đồng thời giảm thiểu tiêu hao PPE và giảm bớt các vector truyền bệnh không triệu chứng. Cuối cùng thì lây truyền từ nhân viên cho sếp cũng là một vấn đề thực sự cần phải lưu ý đặc biệt là trong bối cảnh cấp cứu hoặc phân luồng hoạt động chưa tối ưu hoặc khi PPE trở nên khan hiếm.
Hình 3: Infographic cung cấp những cân nhắc quan trọng liên quan đến COVID-19 đối với nhân viên y tế của các chuyên khoa sâu trong tim mạch học.
Sàng lọc bệnh nhân tim mạch
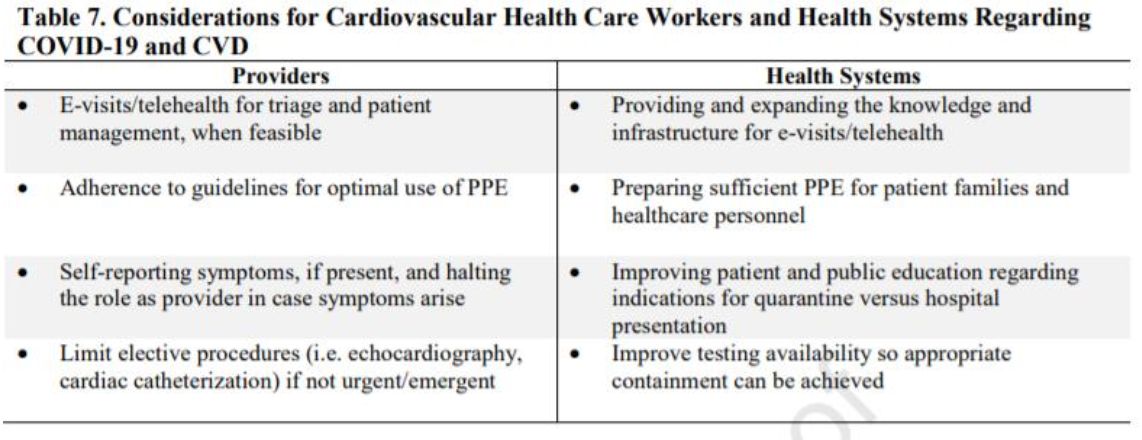
Có rất nhiều cân nhắc đặc biệt liên quan đến chăm sóc bệnh nhân tim mạch cần phải nắm vững và ứng dụng để giảm thiểu nguy cơ lây nhiễm COVID-19 cho bệnh nhân và cho nhân viên y tế. Các biện pháp này được liệt kê ở Bảng 7. Một cơ chế quan trọng giúp phòng ngừa lây nhiễm là sử dụng phương thức y học từ xa (telemedicine). Công nghệ này đã được sử dụng ở rất nhiều hệ thống chăm sóc y tế lớn trên toàn thế giới và rất lý tưởng trong các cuộc khủng hoảng về y tế công cộng vì nó cho phép phân loại được bệnh nhân trong khi vẫn đảm bảo giảm thiểu tiếp xúc của bệnh nhân và nhân viên y tế với nguồn lây tiềm tàng.
Hơn nữa, telemedicine tạo điều kiện cho bệnh nhân có thể được thăm khám với bác sĩ chuyên khoa mà trong điều kiện bình thường thì không thể sẵn có. Hiện nay, mặc dù vẫn còn một số rào cản trong việc thực hiện một cách rộng rãi phương thức này như điều phối các xét nghiệm ở bệnh nhân đã được phân loại là có nguy cơ nhiễm bệnh cao nhưng công nghệ này sẽ chứng tỏ là một biện pháp quan trọng trong việc giới hạn sự lây lan của virus gây bệnh (86). Các nguyên tắc thiết yếu khác như giảm thiểu tiếp xúc giữa bệnh nhân với nhân viên y tế không thiết yếu/ không khẩn cấp càng nhiều càng tốt (cách ly xã hội) và hạn chế các thủ thuật thông tim, phẫu thuật và siêu âm theo chương trình. Nếu bắt buộc phải thực hiện các thủ thuật này thì số người tham gia cần giảm đến mức tối thiểu.
Cân nhắc liên quan hệ thống y tế và xử trí bệnh nhân tim mạch không nhiễm virus
Vai trò lãnh đạo của các hiệp hội tim mạch
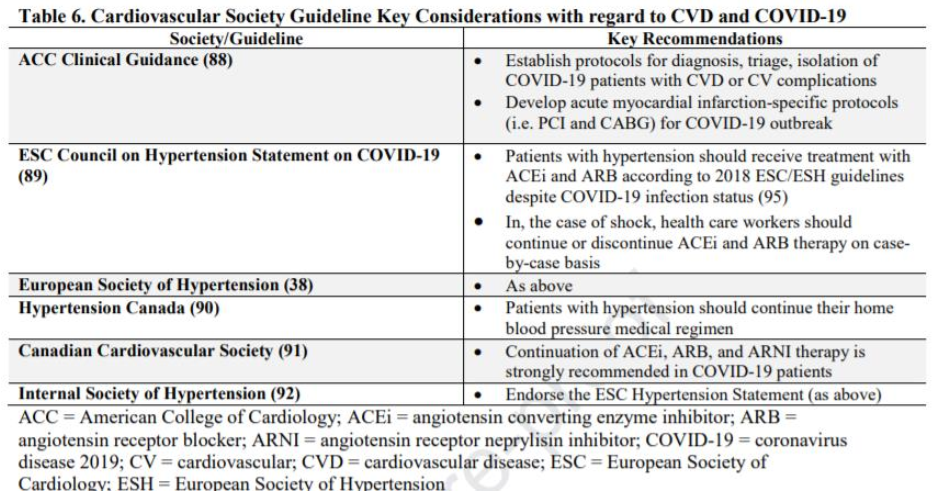
Gần đây, đứng trước những mối quan ngại liên quan đến sức khỏe của nhân viên y tế và các nhà nghiên cứu chuyên ngành tim mạch và để tránh làm cho vụ bùng phát COVID-19 xấu hơn, American College of Cardiology đã đưa ra quyết định chưa có tiền lệ nhưng rất hợp lý là hoãn Hội nghị khoa học năm 2020. Tương tự, một số các hội nghị y khoa trên thế giới hoặc được hoãn lại hoặc hủy bỏ (87). Thêm vào đó, trước thử thách đặt ra của đại dịch trên gánh nặng chăm sóc tim mạch, một số hiệp hội đã cân nhắc đưa ra các khuyến cáo. Các khuyến cáo này được tóm tắt trong Bảng 6.
Bản tin lâm sàng của ACC (The ACC Clinical Bulletin) cung cấp các tóm tắt thực hành lâm sàng về những tác động chính cũng như các khuyến cáo trong chăm sóc tim mạch ở bệnh nhân COVID-19 (88). Thông cáo của Hội đồng Tăng huyết áp của Hiệp hội Tim mạch Châu Âu (ESC) và Hiệp hội Tăng huyết áp Châu Âu đã đề cập đến những vấn đề liên quan đến điều trị ACEi và ARB ở bệnh nhân COVID-19 (38,89). Các hiệp hội này cũng như một số hiệp hội khác thống nhất rằng điều sống còn là cần phải có nhiều dữ liệu khoa học hơn nữa nhằm có thể đưa ra những quyết định điều chỉnh chế độ điều trị với các tác nhân này trong vụ bùng phát dịch hiện nay (38,89-92). Tiếp tục tiến liên phía trước, các hiệp hội tim mạch quan trọng này cùng với các tổ chức thầy thuốc lớn và các hệ thống y tế sẽ là những đồng minh quan trọng để đẩy mạnh quá trình kiến tạo kiến thức khoa học và thực hiện chăm sóc tim mạch cho bệnh nhân nhiễm virus này.
Chuẩn bị bệnh viện đối phó tình huống và ưu tiên điều trị bệnh nhân nguy kịch
Các hệ thống bệnh viện cần phải có một gói biện pháp toàn diện để chuẩn bị sẵn sàng cho dịch COVID-19 (Bảng 5). Cần phải tiên liệu sự gia tăng số lượng bệnh nhân COVID-19 trong thời gian đến. Đồng thời cũng phải duy trì được các biện pháp chăm sóc y tế tổng quát cho các bệnh lý cấp tính và mạn tính. Đặc biệt, liên quan đến chăm sóc tim mạch, khi đại dịch nổi lên, thì các bệnh viện phải ưu tiên điều trị các bệnh nhân nặng và nguy cơ cao và đưa ra được các chính sách nhằm phòng ngừa sự quá tải của hệ thống chăm sóc y tế do những người không mắc bệnh nhưng lại quá hoang mang (worried well). Liên quan đến nguy cơ quá tải của các bệnh viện, cần phải có quy trình đặc biệt trong chăm sóc bệnh nhân tim trong khi vẫn bảo tồn được nguồn lực chăm sóc nội viện vốn luôn có nguy cơ bị giảm sút trong dịch và giảm thiểu tiếp xúc với nguồn lây tiềm tàng cho nhân viên và bệnh nhân. Đã có một số báo cáo của các trung tâm về việc thay đổi quy trình tiếp nhận bệnh nhân nhồi máu cơ tim cấp có SR chênh lên (STEMI) trong khủng hoảng do COVID-19 như sử dụng liệu pháp tiêu sợi huyết trong trường hợp can thiệp tái thông chậm trễ. Điều này cần phải chuẩn bị sẵn trước khi bệnh viện trở nên quá tải và các phòng can thiệp không còn đủ chỗ cũng như thiếu thốn nhân sự (49).
Bên cạnh đó, việc chuyển đổi công năng của đơn vị hồi sức tim mạch (Cardiac ICU) thành hồi sức nội khoa (Medical ICU) để điều trị bệnh nhân COVID-19 có thể sẽ là việc cần thiết tuy nhiên điều này sẽ làm giảm sút chất lượng điều trị chuyên khoa cho bệnh nhân tim mạch. Do bệnh nhân sau phẫu thuật tim sẽ chiếm dụng giường hồi sức dài ngày nên các biện pháp điều trị nội khoa hoặc can thiệp qua da có thể được ưu tiên hơn trong trường hợp không thể chờ đợi (can thiệp mạch vành qua da được ưu tiên hơn phẫu thuật bắt cầu, thay van qua da ưu tiên hơn phẫu thuật thay van) nhằm giảm thiểu sự chiếm dụng giường hồi sức. Hơn nữa, như đã đề cập ở trước, việc sử dụng hợp lý và chọn lựa bệnh nhân ECMO cũng như có các quy trình ECMO chuẩn cho bệnh nhân COVID-19 là những chiến lược quan trọng cần đề cập (58).
Nhu cầu giáo dục
Thông tin cập nhật nhất về các bằng chứng khoa học liên quan đến xử trí và điều trị bệnh nhân COVID-19 nên được phát tán rộng rãi và miễn phí. Cập nhật này cần phải được cung cấp dưới dạng hình ảnh minh họa (ví dụ infographics) nhằm cải thiện kiến thức và sự thông hiểu của cộng đồng. Việc truyền thông không giới hạn giữa các nhân viên y tế và giữa các bệnh viện với nhau đóng vai trò chủ đạo trong việc chống dịch một cách hiệu quả. Chăm sóc bệnh nhân COVID-19 đòi hỏi sự phối hợp của nhiều chuyên khoa bao gồm phổi/hồi sức, bệnh truyền nhiễm, tim mạch, phẫu thuật, dược và hành chính quản trị bệnh viện cùng các bộ phận khác. Các chiến lược kiểm soát nhiễm khuẩn và điều trị tối ưu COVID-19 phải được chia sẻ rộng rãi trong toàn thể cộng đồng y tế. Theo đó, cần phải nỗ lực hết sức để cung cấp những thông tin rõ ràng và không gây nhầm lẫn cho bệnh nhân và người đưa ra quyết định điều trị, chống lại những huyền thoại và tin giả có thể gây nên nỗi hoang mang hốt hoảng lẫn lạc quan tếu. Hằng ngày sẽ có nhiều hơn nữa các bằng chứng về COVID-19 cũng như các biện pháp điều trị xuất hiện do vậy việc cung cấp thông tin phải rất kịp thời.
Những thách thức về y đức
Thách thức không có tiền lệ này của COVID-19 đã đưa chúng ta đến những tình thế tiến thoái lưỡng nan trầm trọng từ việc ban hành các chính sách (ví dụ tập trung vào việc cách ly và hạn chế so với miễn dịch bầy đàn) cũng như các tình huống khó khăn về lâm sàng (xem tất cả bệnh nhân như nhau hay phân loại bệnh nhân dựa vào tuổi, bệnh đồng mắc, chẩn đoán có thể có tương tự như trong các tình huống thảm họa khác).
Việc tương tác chặt chẽ với luật sư của bệnh nhân, nhân viên công vụ và những người điều hòa cũng như với các hiệp hội thầy thuốc, các nhà quản lý bệnh viện và các lãnh đạo xã hội khác là tối quan trọng để có thể tìm ra con đường đi đúng xuyên qua những thách thức y đức này.
Kết luận và viễn cảnh
Đại dịch COVID-19 đã ảnh hưởng đến hàng trăm ngàn bệnh nhân và đặt ra những nguy cơ sức khỏe quan trọng trên bình diện quốc tế. Cộng đồng tim mạch sẽ đóng một vai trò cốt lõi trong xử trí và điều trị bệnh nhân mắc bệnh này và hơn nữa sẽ tiếp tục chăm sóc sức khỏe cho những bệnh nhân tim mạch không nhiễm COVID-19. Trong những tháng tới, những nỗ lực nhằm đánh giá các phương thức điều trị mới sẽ đóng vai trò sống còn trong điều trị bệnh nhân nhiễm virus này và khi quá trình này đang tiến triển thì việc đánh giá sâu hơn nữa mối tương tác phức tạp giữa COVID-19, bệnh tim mạch và các thành phần tham gia liên quan đến bệnh nhân, nhân viên y tế và các hệ thống y tế sẽ giúp cải thiện dự hậu của bệnh nhân tim mạch có nguy cơ nhiễm hoặc đã thực sự nhiễm virus. Các thử nghiệm lâm sàng ngẫu nhiên có đối chứng và nghiên cứu đoàn hệ đang được tiến hành và sẽ cung cấp những thông tin quan trọng trong điều trị bệnh nhân nhiễm virus COVID-19.
Một số thuyết hiện nay cho thấy có sự gia tăng tăng nguy cơ xuất hiện các biến cố không mong muốn ở bệnh nhân tim mạch mắc COVID-19. Đặc biệt, việc hiểu rõ hơn về liên quan giữa protein ACE2, sử dụng thuốc điều trị tăng huyết áp và tiên lượng COVID19 sẽ có ý nghĩa quan trọng đối với bệnh nhân COVID-19 có bệnh lý tim mạch. Trên tinh thần này, một RCT đang được tiến hành nhằm đánh giá tác động của ACE2 tái tổ hợp có thể sẽ cung cấp thông tin về cơ chế ở bệnh nhân nhiễm virus (ClinicalTrials.gov Identifier: NCT04287686). Cao hơn tầm của một RCT đơn độc thì việc phối hợp các nỗ lực của tất cả nhân viên y tế và một đường lối lãnh đạo sáng suốt là rất cần thiết để giảm thiểu nguy cơ sức khỏe cho cộng đồng chung cũng như cho nhân viên y tế chuyên ngành tim mạch. Điều này được minh họa sống động qua quyết định khó khăn của ACC liên quan đến việc hủy Hội nghị Khoa học năm 2020. Sử dụng có hiệu quả các nguồn tài nguyên, bao gồm tối ưu hóa khả năng y học từ xa và tuân thủ các nguyên tắc phòng bệnh ở tầm mức cộng đồng cũng như đối với nhân viên y tế sẽ giúp chúng ta đi qua giai đoạn khủng hoảng này cho đến khi dịch bệnh được kiềm chế hoàn toàn..
References
Huang C, Wang Y, Li X et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 2020;395:497-506.
World Health Organization. WHO Director-General’s opening remarks at the media briefing on COVID-19 – 11 March 2020. Available
Online: https://www.who.int/dg/speeches/detail/whodirector-general-s-opening-remarks-at-the-mediabriefing-on-covid-19—11-march-2020 (Accessed on March 12 2020).
.Biondi-Zoccai G, Landoni G, Carnevale R, Cavarretta E, Sciarretta S, Frati G. SARS-CoV-2 and COVID-19: facing the pandemic together as citizens and cardiovascular practitioners. Minerva Cardioangiol 2020.
Li B, Yang J, Zhao F et al. Prevalence and impact of cardiovascular metabolic diseases on COVID19 in China. Clin Res Cardiol 2020.
Zheng YY, Ma YT, Zhang JY, Xie X. COVID-19 and the cardiovascular system. Nat Rev Cardiol 2020.
Zhou F, Yu T, Du R et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020.
Su S, Wong G, Shi W et al. Epidemiology, Genetic Recombination, and Pathogenesis of Coronaviruses. Trends Microbiol 2016;24:490-502.
Zhou P, Yang XL, Wang XG et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature 2020.
Ge XY, Li JL, Yang XL et al. Isolation and characterization of a bat SARS-like coronavirus that uses the ACE2 receptor. Nature 2013;503:535-8.
Wang H, Yang P, Liu K et al. SARS coronavirus entry into host cells through a novel clathrinand caveolae-independent endocytic pathway. Cell Res 2008;18:290-301.
Zhang H, Penninger JM, Li Y, Zhong N, Slutsky AS. Angiotensin-converting enzyme 2 (ACE2) as a SARS-CoV-2 receptor: molecular mechanisms and potential therapeutic target. Intensive Care Med 2020.
Dong E, Du H, Gardner L. An interactive web-based dashboard to track COVID-19 in real time. Lancet Infect Dis 2020.
World Health Organization. Coronavirus Disease 2019 (COVID-19) Situation report – 46.
Available Online: https://www.who.int/docs/default source/coronaviruse/situationreports/20200306-sitrep-46-covid-19.pdf?sfvrsn=96b04adf_2 (Accessed on March 12 2020).
Zhang S, Diao M, Yu W, Pei L, Lin Z, Chen D. Estimation of the reproductive number of novel coronavirus (COVID-19) and the probable outbreak size on the Diamond Princess cruise ship: A data-driven analysis. Int J Infect Dis 2020;93:201-204.
Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease2019 (COVID-19) Outbreak in China: Summary of a Report of 72314 Cases From the Chinese Center for Disease Control and Prevention. JAMA 2020.
Mahase E. Coronavirus: covid-19 has killed more people than SARS and MERS combined, despite lower case fatality rate. British Medical Journal Publishing Group, 2020.
Mizumoto K, Kagaya, K., Zarebski, A., Chowell, G. Estimating the asymptomatic proportion of coronavirus disease 2019 (COVID-19) cases on board the Diamond Princess cruise ship, Yokohama, Japan, 2020. Euro Surveill 2020;25.
Li LQ, Huang T, Wang YQ et al. 2019 novel coronavirus patients’ clinical characteristics, discharge rate and fatality rate of meta-analysis. J Med Virol 2020.
Wang D, Hu B, Hu C et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA 2020.
Murthy S, Gomersall CD, Fowler RA. Care for Critically Ill Patients With COVID-19. JAMA 2020.
Ruan Q, Yang K, Wang W, Jiang L, Song J. Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China. Intensive Care Med 2020.
Lee PI, Hu YL, Chen PY, Huang YC, Hsueh PR. Are children less susceptible to COVID-19? J Microbiol Immunol Infect 2020.
Liu W, Zhang Q, Chen J et al. Detection of Covid-19 in Children in Early January 2020 in Wuhan, China. New England Journal of Medicine 2020.
Chen W-H, Strych U, Hotez PJ, Bottazzi ME. The SARS-CoV-2 Vaccine Pipeline: an Overview. Current Tropical Medicine Reports 2020.
Chen N, Zhou M, Dong X et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet 2020;395:507-513.
Liu K, Fang YY, Deng Y et al. Clinical characteristics of novel coronavirus cases in tertiary hospitals in Hubei Province. Chin Med J (Engl) 2020.
Wu C, Chen X, Cai Y et al. Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. JAMA Intern Med 2020.
Guan WJ, Ni ZY, Hu Y et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med 2020.
Porcheddu R, Serra C, Kelvin D, Kelvin N, Rubino S. Similarity in Case Fatality Rates (CFR) of COVID-19/SARS-COV-2 in Italy and China. J Infect Dev Ctries 2020;14:125-128.
Govaert TM, Thijs CT, Masurel N, Sprenger MJ, Dinant GJ, Knottnerus JA. The efficacy of influenza vaccination in elderly individuals. A randomized double-blind placebo-controlled trial. JAMA 1994;272:1661-5.
Liu WM, van der Zeijst BA, Boog CJ, Soethout EC. Aging and impaired immunity to influenza viruses: implications for vaccine development. Hum Vaccin 2011;7 Suppl:94-8.
Zidar DA, Al-Kindi SG, Liu Y et al. Association of Lymphopenia With Risk of Mortality Among Adults in the US General Population. JAMA Netw Open 2019;2:e1916526.
Libby P, Ridker PM, Hansson GK, Leducq Transatlantic Network on A. Inflammation in atherosclerosis: from pathophysiology to practice. J Am Coll Cardiol 2009;54:2129-38.
Tall AR, Yvan-Charvet L. Cholesterol, inflammation and innate immunity. Nat Rev Immunol 2015;15:104-16.
Saltiel AR, Olefsky JM. Inflammatory mechanisms linking obesity and metabolic disease. J Clin Invest 2017;127:1-4.
Kwong JC, Schwartz KL, Campitelli MA et al. Acute Myocardial Infarction after Laboratory Confirmed Influenza Infection. N Engl J Med 2018;378:345-353.
Davis MM, Taubert K, Benin AL et al. Influenza vaccination as secondary prevention for cardiovascular disease: a science advisory from the American Heart Association/American College of Cardiology. J Am Coll Cardiol 2006;48:1498-502.
Liu R, Ming X, Xu O et al. First Cases of COVID-19 in Heart Transplantation From China. The Journal of Heart and Lung Transplantation 2020 (In-press).
Aslam S, Mehra MR. COVID-19: Yet Another Coronavirus Challenge in Transplantation. The Journal of Heart and Lung Transplantation 2020 (In-press).
Centers for Disease C, Prevention. Oseltamivir-resistant novel influenza A (H1N1) virus infection in two immunosuppressed patients – Seattle, Washington, 2009. MMWR Morb Mortal Wkly Rep 2009;58:893-6.
Danziger-Isakov LA, Husain S, Mooney ML, Hannan MM, Council IID. The novel 2009 H1N1 influenza virus pandemic: unique considerations for programs in cardiothoracic transplantation. J Heart Lung Transplant 2009;28:1341-7.
Sarkisian L, Saaby L, Poulsen TS et al. Clinical Characteristics and Outcomes of Patients with Myocardial Infarction, Myocardial Injury, and Nonelevated Troponins. Am J Med 2016;129:446 e5-446 e21.
Thygesen K, Alpert JS, Jaffe AS et al. Fourth Universal Definition of Myocardial Infarction (2018). J Am Coll Cardiol 2018;72:2231-2264.
Yang X, Yu Y, Xu J et al. Clinical course and outcomes of critically ill patients with SARS-CoV2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Respir Med 2020.
Lippi G, Lavie CJ, Sanchis-Gomar F. Cardiac troponin I in patients with coronavirus disease 2019 (COVID-19): Evidence from a meta-analysis. Prog Cardiovasc Dis 2020.
Alhogbani T. Acute myocarditis associated with novel Middle east respiratory syndrome coronavirus. Ann Saudi Med 2016;36:78-80.
Xu Z, Shi L, Wang Y et al. Pathological findings of COVID-19 associated with acute respiratory distress syndrome. Lancet Respir Med 2020.
Liu Y, Yang Y, Zhang C et al. Clinical and biochemical indexes from 2019-nCoV infected patients linked to viral loads and lung injury. Sci China Life Sci 2020;63:364-374.
Zeng J, Huang J, Pan L. How to balance acute myocardial infarction and COVID-19: the protocols from Sichuan Provincial People’s Hospital. Intensive Care Medicine 2020.
Wood S. TCT the Heat Beat: COVID-19 and the Heart: Insights from the Front Lines. https://www.tctmd.com/news/covid-19-and-heart-insights-front-lines. Accessed March 15, 2020.
Welt FGP, Shah PB, Aronow HD et al. Catheterization Laboratory Considerations During the Coronavirus (COVID 19) Pandemic: A Joint statement from the American College of Cardiology (ACC) Interventional Council and the Society of Cardiovascular Angiography and Intervention (SCAI). Journal of the American College of Cardiology 2020 (submitted).
Chen C, Zhou Y, Wang DW. SARS-CoV-2: a potential novel etiology of fulminant myocarditis. Herz 2020.
Buzon J, Roignot O, Lemoine S et al. Takotsubo Cardiomyopathy Triggered by Influenza A Virus. Intern Med 2015;54:2017-9.
Zompatori M, Ciccarese F, Fasano L. Overview of current lung imaging in acute respiratory distress Syndrome. Eur Respir Rev 2014;23:519-30.
Ferguson ND, Fan E, Camporota L et al. The Berlin definition of ARDS: an expanded rationale, justification, and supplementary material. Intensive Care Med 2012;38:1573-82.
Force ADT, Ranieri VM, Rubenfeld GD et al. Acute respiratory distress syndrome: the Berlin Definition. JAMA 2012;307:2526-33.
Karmpaliotis D, Kirtane AJ, Ruisi CP et al. Diagnostic and prognostic utility of brain natriuretic Peptide in subjects admitted to the ICU with hypoxic respiratory failure due to noncardiogenic and cardiogenic pulmonary edema. Chest 2007;131:964-71.
MacLaren G, Fisher D, Brodie D. Preparing for the Most Critically Ill Patients With COVID-19: The Potential Role of Extracorporeal Membrane Oxygenation. JAMA 2020.
Tang N, Li D, Wang X, Sun Z. Abnormal Coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia. J Thromb Haemost 2020.
Fan BE, Chong VCL, Chan SSW et al. Hematologic parameters in patients with COVID-19 infection. Am J Hematol 2020.
Witt DM, Nieuwlaat R, Clark NP et al. American Society of Hematology 2018 guidelines for management of venous thromboembolism: optimal management of anticoagulation therapy. Blood Adv 2018;2:3257-3291.
Elfiky AA. Anti-HCV, nucleotide inhibitors, repurposing against COVID-19. Life Sci 2020;248:117477.
Chu CM, Cheng VC, Hung IF et al. Role of lopinavir/ritonavir in the treatment of SARS: initial virological and clinical findings. Thorax 2004;59:252-6.
Byetta [package insert]. San Diego, CA: Amylin Pharmaceuticals Inc; 2007.
KALETRA(R) oral film coated tablets, oral solution, lopinavir ritonavir oral film coated tablets, oral solution. Product Insert. AbbVie Inc. (per FDA), North Chicago, IL, 2013.
DeCarolis DD, Westanmo AD, Chen YC, Boese AL, Walquist MA, Rector TS. Evaluation of a Potential Interaction Between New Regimens to Treat Hepatitis C and Warfarin. Ann Pharmacother 2016;50:909-917.
Frost CE, Byon W, Song Y et al. Effect of ketoconazole and diltiazem on the pharmacokinetics of apixaban, an oral direct factor Xa inhibitor. Br J Clin Pharmacol 2015;79:838-46.
Mueck W, Kubitza D, Becka M. Co-administration of rivaroxaban with drugs that share its elimination pathways: pharmacokinetic effects in healthy subjects. Br J Clin Pharmacol 2013;76:455-66.
Prescribing information. Brilinta (ticagrelor). Wilmington, DE: AstraZeneca LP, 07/2011.
Product monograph. Brilinta (ticagrelor). Mississauga, Ontario, Canada: AstraZeneca Canada Inc., May 2011.
Itkonen MK, Tornio A, Lapatto-Reiniluoto O et al. Clopidogrel Increases Dasabuvir Exposure With or Without Ritonavir, and Ritonavir Inhibits the Bioactivation of Clopidogrel. Clin Pharmacol Ther 2019;105:219-228.
Marsousi N, Daali Y, Fontana P et al. Impact of Boosted Antiretroviral Therapy on the Pharmacokinetics and Efficacy of Clopidogrel and Prasugrel Active Metabolites. Clin Pharmacokinet 2018;57:1347-1354.
Angiolillo DJ, Rollini F, Storey RF et al. International Expert Consensus on Switching Platelet P2Y12 Receptor-Inhibiting Therapies. Circulation 2017;136:1955-1975.
Kengreal [package insert]. Cary, NC: Chiesi USA, INC. 2015.
Mulangu S, Dodd LE, Davey RT, Jr. et al. A Randomized, Controlled Trial of Ebola Virus Disease Therapeutics. N Engl J Med 2019;381:2293-2303.
Wang M, Cao R, Zhang L et al. Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019-nCoV) in vitro. Cell Res 2020;30:269-271.
Gao J, Tian Z, Yang X. Breakthrough: Chloroquine phosphate has shown apparent efficacy in treatment of COVID-19 associated pneumonia in clinical studies. Biosci Trends 2020.
Page RL, 2nd, O’Bryant CL, Cheng D et al. Drugs That May Cause or Exacerbate Heart Failure: A Scientific Statement From the American Heart Association. Circulation 2016;134:e32-69.
Tonnesmann E, Kandolf R, Lewalter T. Chloroquine cardiomyopathy – a review of the literature. Immunopharmacol Immunotoxicol 2013;35:434-42.
Imai Y, Kuba K, Rao S et al. Angiotensin-converting enzyme 2 protects from severe acute lung failure. Nature 2005;436:112-6.
Gurwitz D. Angiotensin receptor blockers as tentative SARS-CoV-2 therapeutics. Drug Dev Res 2020.
Ferrario CM, Jessup J, Chappell MC et al. Effect of angiotensin-converting enzyme inhibition and angiotensin II receptor blockers on cardiac angiotensin-converting enzyme 2. Circulation 2005;111:2605-10.
van Doremalen N, Bushmaker T, Morris D et al. Aerosol and surface stability of HCoV-19 (SARSCoV-2) compared to SARS-CoV-1. medRxiv 2020:2020.03.09.20033217.
Chow TT, Kwan A, Lin Z, Bai W. Conversion of operating theatre from positive to negative pressure environment. J Hosp Infect 2006;64:371-8.
Adams JG, Walls RM. Supporting the Health Care Workforce During the COVID-19 Global Epidemic. JAMA 2020.
Hollander JE, Carr BG. Virtually Perfect? Telemedicine for Covid-19. N Engl J Med 2020.
Rimmer A. Covid-19: Medical conferences around the world are cancelled after US cases are linked to Massachusetts meeting. BMJ 2020;368:m1054.
American College of Cardiology. COVID-19 Clinical Guidance For the Cardiovascular Care Team. Available online: https://www.acc.org//~/media/Non-Clinical/Files-PDFs-Excel-MSWordetc/2020/02/S20028-ACC-Clinical-Bulletin-Coronavirus.pdf (Accessed on March 10 2020).
European Society of Cardiology: Position Statement of the ESC Council on Hypertension on ACEInhibitors and Angiotensin Receptor Blockers. March 13, 2020.
Hypertension Canada’s Statement on: Hypertension, ACE-Inhibitors and Angiotensin Receptor Blockers and COVID-19. March 13, 2020.
Canadian Cardiovascular Society: COVID-19 and concerns regarding use of ACEi/ARB/ARNi medications for heart failure or hypertension.
International Society of Hypertension: A statement from the International Society of Hypertension on COVID-19.
Zhou F, Yu T, Du R et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet March 11, 2020 DOI:https://doiorg/101016/S0140-6736(20)30566-3.
Lu Y, Wang P, Zhou T et al. Comparison of Prevalence, Awareness, Treatment, and Control of Cardiovascular Risk Factors in China and the United States. J Am Heart Assoc 2018;7.
Williams B, Mancia G, Spiering W et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the EuropeanSociety of Hypertension. J Hypertens 2018;36:1953-2041.
Bảng 1:
Bảng 2:
Bảng 3:
Bảng 4:
Bảng 5:
Bảng 6:
Bảng 7: