Case 11
Bệnh nhân nam 72 tuổi nhập viện vào khoa cấp cứu và chấn thương với tiền sử dễ bị bầm tím trong 2 tuần gần đây. Ông ta không sử dụng loại thuốc nào tại thời điểm nhập viện. Kết quả xét nghiệm đông máu vòng đầu có kết quả như sau:
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
||
|
PT |
12 s |
10.6 – 12.4 s |
||
|
APTT |
105 s |
21 – 32 s |
||
|
Fibrinogen (Clauss) |
|
3.9 g/L |
|
2 – 4 g/L |
Câu hỏi 1: Chẩn đoán có thể là gì?
Câu hỏi 2: Bạn sẽ chỉ định thêm xét nghiệm gì?
Kết quả xét nghiệm yếu tố có kết quả như sau:
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
||
|
FVIII |
0.23 IU/mL |
0.45 – 1.49 IU/mL |
||
|
FIX |
1.18 IU/mL |
0.50 – 1.51 IU/mL |
||
|
FXI |
|
1.01 IU/mL |
|
0.50 – 1.50 IU/mL |
|
FXII |
1.67 IU/mL |
0.45 – 1.49 IU/mL |
||
Câu hỏi 3: Bạn cần làm thêm xét nghiệm gì?
Bạn làm thêm một số xét nghiệm và cho kết quả như sau:
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
VWF: Ag |
0.21 IU/mL |
0.48 – 1.55 IU/mL |
|
VWF: Act |
0.19 IU/mL |
0.50 – 1.50 IU/mL |
|
FVIII |
0.19 IU/mL |
0.45 – 1.49 IU/mL |
|
Immunoglobulins |
IgG: 4.2 g/L |
6 -13 g/L |
|
IgM: 17.3 g/L |
0.4 – 2.2 g/L |
|
|
IgA: 2.2 g/L |
0.8 – 3.7 g/L |
|
|
Điện di Protein |
M Band (IgM 11.3 g/L) |
– |
|
Chức năng gan thận |
Bình thường |
– |
Câu hỏi 4: Bây giờ chẩn đoán của bạn là gì?
Câu hỏi 5: Bạn cần chỉ định thêm xét nghiệm gì?
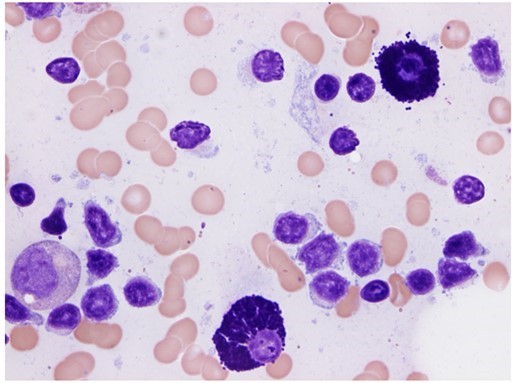
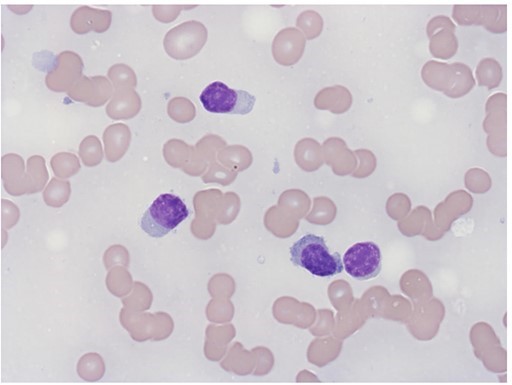
Hình ảnh dưới đây lấy từ lam tủy đồ của bệnh nhân.
Câu hỏi 6: Những hình ảnh này nói lên điều gì và chẩn đoán của bạn là gì?
Đáp án
Câu hỏi 1: Chẩn đoán có thể là gì?
Tiền sử của bệnh nhân gợi ý rằng các triệu chứng mới xuất hiện trong thời gian gần đây do đó có thể loại trừ các bệnh rối loạn chảy máu di truyền. APTT kéo dài trong khi PT bình thường có thể gợi ý các thiếu hụt FVIII, IX, XI hoặc XII. Có vẻ như thiếu FVIII , chẳng hạn Hemophilia A mắc phải là thường gặp nhất, do vậy xét nghiệm FVIII là logic.
Câu hỏi 2: Bạn sẽ chỉ định thêm xét nghiệm gì?
Bạn nên thực hiện xét nghiệm công thức máu để kiểm tra số lượng tiểu cầu. Bạn cũng nên sàng lọc kháng đông Lupus (SCT và dRVVT). Loại kháng đông này có thể gây vấn đề chảy máu ở một số bệnh nhân do có giảm tiểu cầu hoặc thiếu FII. Nó có thể gây kéo dài APTT. Chúng ta không được cung cấp số lượng tiểu cầu do vậy nguyên nhân giảm tiểu cầu vẫn có thể nghĩ đến.
Xét nghiệm PT bình thường do vậy thiếu FII có vẻ không nghĩ tới.
Câu hỏi 3: Bạn cần làm thêm xét nghiệm gì?
Nồng độ FVIII giảm. Bạn nên lặp lại xét nghiệm này để có thể khẳng định chẩn đoán Hemophilia A mắc phải. Bạn cũng nên chỉ định xét nghiệm yếu tố vWF để loại trừ hoặc chẩn đoán hội chứng von Willebrand mắc phải (AVWS).
Nhớ rằng tiền sử của bệnh nhân không gợi ý tới các rối loạn di truyền bẩm sinh.
Câu hỏi 4: Bây giờ chẩn đoán của bạn là gì?
Chẩn đoán sẽ là hội chứng von Willebrand mắc phải (AVWS). Tên hội chứng này để phân biệt với bệnh von Willebrand bẩm sinh (VWD).
Câu hỏi 5: Bạn cần chỉ định thêm xét nghiệm gì?
IgM tăng. Điện di protein cho thấy chuỗi đơn (monoclonal band – M band) tăng (11.3 g/L), có thể là MGUS, lymphoma hoặc Waldenstroms macroglobulinaemia.
Câu hỏi 6: Những hình ảnh này nói lên điều gì và chẩn đoán của bạn là gì?
Hình ảnh tủy đồ thấy sự xâm lấn của tương bào (lymphoplasmacytoid) phù hợp với chẩn đoán Waldenstroms macroglobulinaemia.
|
Tóm tắt : Đây là trường hợp hội chứng Von Willebrand mắc phải (AVWS) thứ phát do IgM paraprotein trong Waldenstroms |
Case 12
Bệnh nhân nam 23 tuổi nhập viện khoa cấp cứu do ngã khi đang trượt ván. Tiền sử của bệnh nhân là Hemophilia B thể nhẹ (FIX:C 1.5 IU/dL) được chẩn đoán lúc 18 tháng tuổi.
Xét nghiệm của anh ta như sau :
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
13 s |
11 – 14 s |
|
APTT |
32 s |
23 – 35 s |
|
Fibrinogen (Clauss) |
3.4 g/L |
2 – 4 g/L |
|
Tiểu cầu |
228 x 109/L |
150 – 400 x 109/L |
|
FIX |
104 IU/dL |
50 -151 IU/dL |
Câu hỏi 1: Bạn giải thích kết quả trên như thế nào ?
Câu hỏi 2: Bạn sẽ chỉ định thêm xét nghiệm gì ?
Đáp án
Câu hỏi 1: Bạn giải thích kết quả trên như thế nào ?
APTT bình thường và nồng độ FIX bình thường không ủng hộ cho chẩn đoán Hemophilia B thể nhẹ. Vì vậy có thể giải thích như sau :
Có lỗi xảy ra ở chẩn đoán ban đầu – thường thì không thể. Các trường hợp có mức FIX thấp nói chung nên được lặp lại xét nghiệm trên mẫu huyết tương tươi.
Hemophilia B Leyden
Câu hỏi 2: Bạn sẽ chỉ định thêm xét nghiệm gì ?
Lặp lại xét nghiệm FIX và phân tích gen F9.
Phân tích gen F9 cho thấy đột biến điểm T >A ở vị trí -49 (c.-49T>A HGVS) gây mất gắn kết với yếu tố phiên mã – Hepatocyte Nuclear Factor (HNF4α)).
Hemophilia B Leyden là một dạng Hemophilia B hiếm gặp trong đó có đột biến ở cùng promoter của gen F9 dẫn đến FIX giảm thấp ở trẻ sơ sinh nhưng tới tuổi dậy thì thì FIX trở về bình thường như trường hợp này.
Vùng promoter của gen F9 (condons -50 đến -18) chứa vị trí gắn của 3 yếu tố phiên mã, đột biến vùng này dẫn đến kiểu hình Hemophilia B Leyden. Ba yếu tố phiên mã đó là :
Hepatocyte Nuclear Factor 4α (HNF4α) gắn tại vị trí codon -49 (-20 theo cách đánh số Legacy)
Protein gắn tăng cường CCAAT từ (C/EBPα), gắn tại codon -19 (+10 theo cách đánh số Legacy)
Một yếu tố phiên mã mới được xác định ONECUT1 (cũng được gọi là HNF6) và liên quan với ONECUT2 có trung tâm gắn xung quanh codon -35 và codon 34 (+5 và +6 theo cách đánh số Legacy)
Việc đánh số các codon và amino-acids trên gen F9 như sau :
Số HGVS (được khuyến nghị). Codon +1 mã hoá cho amino acid đầu tiên của 46 peptide/propeptide tín hiệu còn lại.
Số Legacy (không còn được khuyến nghị sử dụng nhưng nhiều ấn phẩm cũ sử dụng kiểu đánh số này). Codon +1 là amino acid đầu tiên của protein hoàn chỉnh và nó tương đương với codon + 47 trong hệ đánh số HGVS. FIX bao gồm một protein 416- residue chứa chuỗi trình tự 46 phân tử bao gồm một chuỗi tín hiệu và một tiền chuỗi mã hoá cho protein hoàn thiện lưu hành trong huyết tương.
Peptide tín hiệu: mã hoá bởi phần 1 -28
Tiền peptid : mã hoá bởi phần 29 -46
Protein hoàn thiện : mã hoá bởi phần 47 -461
|
Tóm tắt : Đây là trường hợp Hemophilia B Leyden do đột biến điểm trong vị trí gắn của yếu tố phiên mã HNF4α. |
Case 13
Bệnh nhân nam 67 tuổi được chẩn đoán Hemophilia A thể nhẹ (FVIII :C là 15IU/dL) năm 1973. Ông ta có chỉ định cắt túi mật và được xét nghiệm lại FVIII.
Kết quả xét nghiệm như sau :
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
13 s |
11 – 14 s |
|
APTT |
33 s |
23 – 35 s |
|
FVIII 1973 |
15 IU/dL |
50 – 149IU/dL |
|
FVIII 2017 |
40 IU/dL |
50 – 149IU/dL |
Câu hỏi 1 : Bạn giải thích các kết quả trên như thế nào ?
Câu hỏi 2 : Bạn sẽ làm thêm xét nghiệm gì để chẩn đoán trường hợp này ?
Bạn lặp lại và chỉ định thêm một số xét nghiệm cho kết quả như sau :
| Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
1-stage FVIII |
32 IU/dL |
50 – 149IU/dL |
|
Chromogenic FVIII |
14 IU/dL |
50 – 149IU/dL |
|
FV |
55 IU/dL |
50 – 149IU/dL |
|
vWF:Ag |
72 IU/dL |
50 – 149IU/dL |
|
vWF:Act |
78 IU/dL |
50 – 149IU/dL |
|
Phân tích đột biến gen F8 |
p.Arg550His |
– |
Câu hỏi 3 : Bạn cần thêm xét nghiệm gì để chẩn đoán ?
Câu hỏi 4 : Bạn sẽ kiểm soát bệnh nhân này thế nào trong phẫu thuật ?
Đáp án
Câu hỏi 1: Bạn giải thích các kết quả trên như thế nào ?
Xét nghiệm FVIII năm 1973 có thể là xét nghiệm FVIII 2 giai đoạn (2-stage FVIII assay) trong khi năm 2017 hầu hết các phòng xét nghiệm sử dụng xét nghiệm FVIII 1 giai đoạn (1-stage FVIII assay). Một vấn đề cần xem xét có thể là có sai sót trong chẩn đoán năm 1975 và do đó cần yêu cầu thêm các xét nghiệm để tìm hiểu sự khác biệt chi tiết hơn.
Câu hỏi 2 : Bạn sẽ làm thêm xét nghiệm gì để chẩn đoán trường hợp này ?
Để đánh giá sự khác biệt kết quả như trên, bạn nên :
Lặp lại xét nghiệm FVIII 1-stage
Xét nghiệm yếu tố von Willebrand – có vẻ không giống bệnh VWD nhưng FVIII tăng theo tuổi và trong pha viêm cấp. Vì vậy FVIII bình thường ở năm 2017 có thể không phản ánh mức FVIII nền của bệnh nhân. Nhớ rằng APTT bình bình thường và xét nghiệm FVIII giảm không loại trừ được bệnh VWD. Nếu bạn nghi ngờ trường hợp bệnh von Willebrand, bạn phải xét nghiệm yếu tố VWF kháng nguyên và hoạt tính.
Bạn nên xét nghiệm FVIII Chromogenic. Ở hầu hết các phòng xét nghiệm hiện nay, FVIII chromogenic đã thay thế FVIII 2-stage.
Bạn cũng nêm kiểm tra nồng độ FV để loại trừ chẩn đoán giảm kết hợp FV và FVIII mặc dù PT và APTT bình thường.
Phân tích đột biến gen F8: Phân tích đột biến gen F8 có thể có giá trị vì nó có thể xác định đột biến liên quan tới sự khác biệt giữa kết quả FVIII 1stage/ 2-stage và chromogenic FVIII.
Tất nhiên cũng rất quan trọng là bạn phải tìm hiểu tiền sử chảy máu của bệnh nhân.
Câu hỏi 3 : Bạn cần thêm xét nghiệm gì để chẩn đoán ?
Lặp lại xét nghiệm FVIII nhiều phương pháp và bạn thấy có sự khác biệt kết quả FVIII giữa 2 phương pháp 1-stage và phương pháp Chromogenic, cộng với đột biến hemizygous missense ở gen F8 và điều này đã được xác nhận trong các báo cáo là gây nên sự khác biệt kết quả FVIII ở các phương pháp xét nghiệm khác nhau.
Nói chung, xét nghiệm FVIII chromogenic phù hợp hơn với dạng chảy máu này.
Câu 4 : Bạn sẽ kiểm soát bệnh nhân này thế nào trong phẫu thuật ?
Bệnh nhân này cần tăng nồng độ FVIII trước và sau phẫu thuật. DDAVP chống chỉ định ở bệnh nhân lứa tuổi này.
Case 14
Bệnh nhân nam 44 tuổi, sàng lọc xét nghiệm đông máu trước phẫu thuật có APTT kéo dài, FVIII ở mức 35 IU/dL. Anh ta được bác sĩ phẫu thuật tư vấn rằng anh ta bị Hemophilia A thể nhẹ và cần được điều trị để tăng nồng độ FVIII trước phẫu thuật cắt túi mật.
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
13 s |
11 – 14 s |
|
APTT |
42 s |
21 – 32 s |
|
Fibrinogen (Clauss) |
3.9 g/L |
2 – 4 g/L |
|
1-stage FVIII |
35 IU/dL |
50 – 149IU/dL |
Câu hỏi 1: Bạn cần thêm thông tin gì ở bệnh nhân này và bạn sẽ yêu cầu thêm xét nghiệm gì ?
Không có tiền sử gia đình hoặc tiền sử của bệnh nhân gợi ý các rối loạn chảy máu. Đánh giá điểm chảy máu theo ISTH của bệnh nhân là -1. Anh ta đã có một số vấn đề y tế cần tới hoạt động của hệ thống đông cầm máu tuy nhiên không có tình trạng chảy máu nào được báo cáo.
Các xét nghiệm thêm cho kết quả như sau :
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
13 s |
11 – 14 s |
|
APTT |
42 s |
21 – 32 s |
|
Fibrinogen (Clauss) |
3.9 g/L |
2 – 4 g/L |
|
1-stage FVIII |
37 IU/dL |
50 – 149 IU/dL |
|
Chromogenic FVIII |
102 IU/dL |
45 – 149IU/dL |
|
vWF:Ag |
94 IU/dL |
50 – 150 IU/dL |
|
vWF:Act |
97 IU/dL |
50 – 150 IU/dL |
|
Phân tích đột biến gen F8 |
p.Tyr365Cys |
– |
Câu hỏi 2 : Bạn cần chỉ định thêm xét nghiệm gì?
Câu hỏi 3: Bạn sẽ kiểm soát bệnh nhân này như thế nào trong cuộc phẫu thuật?
Đáp án
Câu hỏi 1 : Bạn cần thêm thông tin gì ở bệnh nhân này và bạn sẽ yêu cầu thêm xét nghiệm gì ?
APTT kéo dài có vẻ như là kết quả do FVIII giảm tuy nhiên các yếu tố đông máu nội sinh khác cũng nên được kiểm tra như yếu tố IX, XI và XII. Kết quả PT bình thường do đó không nghĩ tới các thiếu hụt yếu tố II, V, X. Phụ thuộc vào mức độ nhạy của xét nghiệm trong từng phòng xét nghiệm nghiệm, PT và APTT có thể bình thường nếu nồng độ các yếu tố > 30 IU/dL.
Tiền sử chảy máu cũng rất quan trọng để xem xét tác động của việc giảm FVIII.
Trong bệnh cảnh giảm FVIII, xét nghiệm này nên được lặp lại và xét nghiệm thêm yếu tố VWF. Bởi vì đây là lần đầu tiên bệnh nhân được chẩn đoán nên cần thiết phải xét nghiệm FVIII bằng phương pháp 2-stage assay hoặc chromogenic FVIII. Thêm nữa, phân tích đột biến gen F8 cũng nên được thực hiện nếu nồng độ FVIII giảm.
Câu hỏi 2 : Bạn cần chỉ định thêm xét nghiệm gì?
Không có tiền sử chảy máu nào đáng chú ý do đo có thể là kết quả FVIII 1stage có nhầm lẫn. Xét nghiệm VWF bình thường.
Lặp lại xét nghiệm FVIII 1-stage thấy nồng độ FVIII vẫn giảm tuy nhiên kết quả FVIII ở xét nghiệm Chromgenic bình thường.
Phân tích đột biến gen F8 xác nhận có đột biến hemizygous p.Tyr365Cys. Đột biến này đã được báo cáo là có liên quan tới sự khác nhau của kết quả FVIII nếu đo ở các phương pháp khác nhau. Trong thực hành, kết quả FVIII bằng phương pháp Chromogenic hoặc 2-stage phù hợp với dạng chảy máu này.
Câu hỏi 3: Bạn sẽ kiểm soát bệnh nhân này như thế nào trong cuộc phẫu thuật?
Đây là trường hợp bệnh nhân có kết quả FVIII khác nhau giữa các phương pháp xét nghiệm do đột biến p.Tyr365Cys. Không cần phải điều trị gì trước phẫu thuật.
Điều quan trọng là bệnh nhân nhận thức được tình trạng của mình để tránh các vấn đề trong tương lai.
Tất cả bệnh nhân được chẩn đoán các rối loạn chảy máu liên quan đến FVIII cần được thực hiện xét nghiệm bằng cả 2 phương pháp là 2-stage FVIII và chromgenic FVIII. Hơn nữa, phân tích đột biến gen nếu nồng độ FVIII thấp để khẳng định là cần thiết.
|
Tóm lại : Đây là trường hợp có sự khác biệt kết quả FVIII do đột biến hemizygous F8 p.Tyr365Cys. |
Case 15
Bé trai 6 tuần tuổi được phát hiện bất tỉnh tại nhà. Bệnh nhân được đưa vào bệnh viện và thăm khám cho thấy hình ảnh chảy máu lớn trong não. Một loạt các xét nghiệm được thực hiện, có kết quả như sau. Kết quả công thức máu được báo cáo là bình thường.
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
14 s |
11 – 14 s |
|
APTT |
35 s |
28 – 34.5 s |
|
Fibrinogen (Clauss) |
3.5 g/L |
1.9 – 3.7 g/L |
Câu hỏi 1 : Thông tin gì thêm sẽ hữu ích cho chẩn đoán và bạn sẽ chỉ định thêm xét nghiệm gì ?
Kết quả sàng lọc yếu tố XIII như sau :
|
5M Urea FXIII |
Bệnh nhân: Ly giải hoàn toàn ở 24h |
|
Mẫu chứng: Không ly giải ở 24h |
Câu hỏi 2 : Bạn cần thêm xét nghiệm gì ?
Câu hỏi 3 : Độ nhạy của xét nghiệm sàng lọc FXIII ?
Đáp án
Câu hỏi 1 : Thông tin gì thêm sẽ hữu ích cho chẩn đoán và bạn sẽ chỉ định thêm xét nghiệm gì ?
Thông tin về tiền sử cần được tìm hiểu như vấn đề chảy máu lúc sinh, tiền sử gia đình và phả hệ gia đình cũng cần được xây dựng.
Các xét nghiệm cần thêm bao gồm :
Xét nghiệm chức năng tiểu cầu. Để lấy được một lượng máu đủ cho xét nghiệm ngưng tập tiểu cầu ở lứa tuổi này có thể khó khăn, nhưng xét nghiệm tế bào dòng chảy để phát hiện glycoprotein màng tiểu cầu sẽ hữu ích tương tự như xét nghiệm trên PFA-100.
Nồng độ FVIII, IX, VWF. Bệnh nhân có nồng độ FVIII, IX giảm nhẹ có thể có APTT bình thường tuy nhiên vẫn có thể bị chảy máu não sau các chấn thương nhỏ ở vùng đầu.
Trong tình huống này, xét nghiệm FXIII là cần thiết. Nhớ rằng PT và APTT có thể bình thường trong trường hợp thiếu FXIII.
Bạn phải xem xét các chấn thương không do tai nạn (NAI) :
Bầm tím ở trẻ em không có rối loạn chảy máu bẩm sinh tăng theo giai đoạn phát triển vận động, nhưng không thường gặp ở trẻ lứa tuổi chưa tự đi đứng được nếu trẻ không bị bạo hành thể chất.
Ở trẻ em không có rối loạn chảy máu bẩm sinh, hiếm khi có các bầm tím trên tai, mắt, cổ và cơ quan sinh dục (ở tất các lứa tuổi).
Câu hỏi 2: Bạn cần thêm xét nghiệm gì ?
Xét nghiệm sàng lọc rất gợi ý khả năng thiếu hụt FXIII, đó là tình trạng tăng ly giải cục máu đông do thiếu mạng lưới bao bọc cục đông fibrin. Trong tình huống này, bạn nên yêu cầu xét nghiệm định lượng yếu tố FXIII. Hầu hết các phòng xét nghiệm thực hiện xét nghiệm ELISA FXIIIA và nếu bất thường thì sẽ làm thêm FXIIIB. Một số phòng xét nghiệm có thể thực hiện xét nghiệm chức năng FXIII.
Mẫu cũng có thể nên được gửi đi để thực hiện phân tích gen FXIII. FXIII là một heterodimer gồm 2 tiểu đơn vị A và B. Hai tiểu đơn vị này được mã hoá trên các gen khác nhau – F13A1 và F13B1.
Câu hỏi 3: Độ nhạy của xét nghiệm sàng lọc FXIII ?
Xét nghiệm sàng lọc FXIII có thể không nhạy với sự thiếu hụt FXIII nếu nồng độ FXIII >10U/dL.
Ở đứa trẻ này, xét nghiệm ELISA FXIII cho kết quả
|
Tóm tắt : Đây là trường hợp chảy máu nội sọ do thiếu hụt FXIII |
Case 16
Bệnh nhân nam 4 tuổi có rất nhiều vấn đề phát triển, được đưa tới bác sĩ nhi khoa để tìm hiểu các rối loạn chảy máu tiềm ẩn. Cậu bé có thời gian dài dễ bị bầm tím và chảy máu sau phẫu thuật nhỏ vùng tai mũi họng. Không có tiền sử gia đình nào được ghi nhận. Bệnh nhân được theo dõi bởi bác sĩ nhi khoa vì rất nhiều các bất thường bẩm sinh và chậm phát triển.
Kết quả xét nghiệm như sau :
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
48 s |
11 – 14 s |
|
APTT |
39 s |
28 – 34.5 s |
|
Fibrinogen (Clauss) |
3.9 g/L |
1.9 – 3.7 g/L |
|
Thrombin Time |
14 s |
12 – 14 s |
Câu hỏi 1 : Trên cơ sở các kết quả xét nghiệm trên, bạn sẽ làm gì tiếp theo?
Kết quả của các xét nghiệm yếu tố như sau :
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
Factor II |
103 IU/dL |
70 – 130 IU/dL |
|
Factor V |
98 IU/dL |
75 – 155 IU/dL |
|
Factor VII |
34 IU/dL |
70 – 130 IU/dL |
|
Factor VIII |
167 IU/dL |
75 – 155 IU/dL |
|
Factor IX |
99 IU/dL |
75 – 155 IU/dL |
|
Factor X |
32 IU/dL |
70 – 130 IU/dL |
|
Factor IX |
86 IU/dL |
75 – 155 IU/dL |
Câu hỏi 2 : Bạn giải thích các bất thường này như thế nào ?
Câu hỏi 3 : Bạn sẽ chỉ định thêm xét nghiệm gì ?
Đáp án
Câu hỏi 1: Trên cơ sở các kết quả xét nghiệm trên, bạn sẽ làm gì tiếp theo?
Cả 2 xét nghiệm PT và APTT đều kéo dài với Fibrinogen và Thrombin time bình thường, có thể giải thích vấn đề này như sau :
a/Thiếu vitamin K hoặc đột biến một trong các gen mã hoá cho các protein liên quan tới chuyển hoá vitamin K.
b/Thiếu hụt một yếu tố riêng lẻ của con đường đông máu chung như yếu tố II, V, IX.
c/Thiếu hụt nhiều yếu tố đông máu, ví dụ thiếu hụt FV và FVIII hoặc thiếu hụt FVII và FX.
Câu hỏi 2 : Bạn giải thích các bất thường này như thế nào ?
Kết quả yếu tố cho thấy FVII và FX giảm. Gen quy định cho cả 2 protein này nằm trên cánh dài của nhiễm sắc thể số 13 (13q34). Đột biến mất đoạn ở vùng này liên quan đến nhiều các bất thường bẩm sinh cộng với tình trạng giảm yếu tố VII và yếu tố X. Trên thực tế, các gen này ban đầu được xác định trên nhiễm sắc thể số 13 là do phân tích di truyền ở các gia đình có thiếu hụt yếu tố VII và yếu tố X.
Thiếu hụt vitaminn K hoặc đột biến bẩm sinh liên ảnh hưởng tới chuyển hoá vitamin K được loại trừ bởi xét nghiệm FII và FIX bình thường, cả 2 yếu tố này đều là các yếu tố phụ thuộc vitamin K.
Câu hỏi 3: Bạn sẽ chỉ định thêm xét nghiệm gì?
Phân tích nhiễm sắc thể nên được thực hiện.
Kết quả phân tích nhiễm sắc thể sau đó chỉ ra đột biến mất đoạn trên cánh dài nhiễm sắc thể số 13 (13q14).
|
Tóm tắt: Đây là trường hợp thiếu hụt kết hợp yếu tố VII và yếu tố X do đột biến mất đoạn trên cánh dài nhiễm sắc thể số 13 (13q34). |
Case 17
Bệnh nhân nữ 23 tuổi, người gốc Iran tới khám bác sĩ gia đình do rong kinh.
Bác sĩ yêu cầu xét nghiệm đông máu và kết quả như sau :
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
34 s |
11 – 14 s |
|
APTT |
82 s |
23 – 35 s |
|
Fibrinogen (Clauss) |
2.9 g/L |
1.5 – 4.0 g/L |
|
Thrombin Time |
13 s |
10 – 13 s |
Câu hỏi 1 : Bạn sẽ tiến hành các thăm khám gì thêm ở bệnh nhân này ?
Bạn yêu cầu xét nghiệm FV và FVIII, có kết quả FV là 22 IU/dL và FVIII là 23 IU/dL.
Câu hỏi 2: Rối loạn đông máu này là gì ?
Câu hỏi 3: Cơ sở di truyền của rối loạn này là gì ?
Câu hỏi 4: Bạn làm gì để kiểm soát vấn đề rong kinh ở bệnh nhân này ?
Đáp án
Câu hỏi 1: Bạn sẽ tiến hành các thăm khám gì thêm ở bệnh nhân này ?
Cả PT và APTT đều kéo dài với Fibrinogen và Thrombin time bình thường, có thể có các nguyên nhân sau :
a/Thiếu vitamin K dù có vẻ không có khả năng nhiều lắm vì tiền sử rong kinh gợi ý một vấn đề đã kéo dài. Tuy nhiên cũng có thể là có đột biến gen liên quan tới con đường chuyển hoá vitamin K.
b/Thiếu hụt một trong các yếu tố riêng lẻ của con đường đông máu chung.
c/Thiếu hụt kết hợp nhiều yếu tố đông máu ví dụ như thiếu FV và FVIII hoặc FVII và FX.
Bạn nên tìm hiểu tiền sử chảy máu của bệnh nhân và xây dựng phả hệ gia đình. Nguồn gốc dân tộc ở bệnh nhân này có nhiều khả năng sẽ có kết hôn cận huyết và do đó có thể có các rối loạn yếu tố đông máu di truyền lặn. Bệnh nhân nên được khám bởi bác sĩ phụ khoa để loại trừ các nguyên nhân rong kinh khác.
Câu hỏi 2: Rối loạn đông máu này là gì ?
Chẩn đoán là thiếu hụt kết hợp FV và FVIII. Đây là rối loạn di truyền lặn bẩm sinh trong đó có giảm hoạt tính cả yếu tố V và yếu tố VIII do bất thường trong protein Lectin Mannose Binding Protein 1 (LMAN 1) hoặc Protein 2 gây thiếu hụt nhiều yếu tố đông (Coagulation Factor Deficiency Protein 2 – MCFD2).
Biểu hiện kiểu hình có thể nhẹ hoặc biểu hiện ở giai đoạn muộn của cuộc đời.
Nếu một bệnh nhân có FV giảm thì FVIII nên được xét nghiệm, điều này rất quan trọng.
Câu hỏi 3: Cơ sở di truyền của rối loạn này là gì ?
Bất thường 2 gen được xác định là nguyên nhân gây ra thiếu hụt kết hợp FV và FVIII – LMAN 1 và MCFD2 ; các gen này nên được phân tích nếu nghi ngờ rối loạn thiếu hụt kết hợp FV và FVIII.
Câu hỏi 4: Bạn làm gì để kiểm soát vấn đề rong kinh ở bệnh nhân này ?
Hầu hết các trường hợp như bệnh nhân này sẽ đáp ứng với viên tránh thai kết hợp (COCP) hoặc Tranexamic acid. Ở một số phụ nữ, vòng tránh thai giải phóng Progesterone có thể giúp điều trị.
Hầu hết các trường hợp không cần điều trị thay thế FV và FVIII. Tuy nhiên trong trường hợp cần sử dụng yếu tố thay thế thì chỉ cần sử dụng huyết tương có FV và khuyến cáo là sử dụng Solvent Detergent Treated FFP (SDFFP). Có thể sẽ không đủ nếu chỉ truyền thay thế FVIII bởi vì nửa đời sống của FVIII ngắn hơn FV do đó có thể phải bổ sung thêm FVIII tái tổ hợp. Phân tích đột biến xác nhận có đồng hợp tử LMAN 1 p.780delT ở bệnh nhân này.
|
Tóm tắt : Đây là trường hợp thiếu hụt kết hợp FV và FVIII do đột biến đồng hợp tử LMAN 1. |
Case 18
Bệnh nhân nam 23 tuổi được chẩn đoán Hemophilia A thể nhẹ (FVIII:C 12 IU/dL) phát hiện khi chảy máu kéo dài sau nhổ răng. Bệnh nhân còn cần được phẫu thuật nha khoa và bạn quyết định điều trị cho bệnh nhân với DDAVP và Tranexamin acid.
Câu hỏi 1: Cơ chế hoạt động của DDAVP và Tranexamic acid.
Câu hỏi 2 : Tác dụng không mong muốn của DDAVP là gì và bạn làm thế nào để hạn chế tối thiểu các tác dụng không mong muốn này ?
Bệnh nhân được điều trị DDAVP và 1h sau điều trị DDAVP, nồng đồ FVIII:C là 89 IU/dL. Bệnh nhân được quyết định phẫu thuật và không có gì bất ổn xảy ra trong mổ. Tuy nhiên sau phẫu thuật 4 giờ bệnh nhân có chảy máu từ nơi nhổ răng và xét nghiệm yếu tố VIII lúc này là 14 IU/dL.
Câu hỏi 3: Bạn bình luận gì về trường hợp này ?
Câu hỏi 4: Bạn sẽ chỉ định thêm xét nghiệm gì để tìm hiểu chi tiết hơn ca bệnh này ?
Đáp án
Câu hỏi 1: Cơ chế hoạt động của DDAVP và Tranexamic acid?
Tranexamic acid (TA) là dẫn xuất Lysine tổng hợp, ức chế cạnh tranh sự hoạt hoá Plasminogen thành Plasmin bằng cách gắn ái lực cao và chiếm chỗ vị trí gắn Lysine trên plasminogen.
Tranexamin acid được bài tiết theo nước tiểu và chống chỉ định ở các bệnh nhân có tiểu máu. Tranexamin acid có thời gian bán thải khoảng 3,1 giờ. Nó được so sánh là hiệu quả gấp 8-10 lần so với EACA.
Câu hỏi 2 : Tác dụng không mong muốn của DDAVP là gì và bạn làm thế nào để hạn chế tối thiểu các tác dụng không mong muốn này ?
DDAVP là một chất tương tự vasopressin tổng hợp, tác dụng chủ yếu lên thụ thể V2 và do đó, phụ thuộc vào liều dùng, làm tăng giải phóng FVIII và yếu tố VWF từ tế bào nội mô. Bởi vì tác động chủ yếu trên thụ thể V2 so với thụ thể V1, do vậy nó kích hoạt hệ thống tín hiệu nội bào khác, thiếu đặc tính co mạch và uterotonic của Vasopressin. DDAVP cũng gây tiết T-PA từ tế bào nội mô và do đó thường phải cho Tranexamic acid để hạn chế điều này.
DDAVP là một nonapeptide chống bài niệu mạnh và giữ nước dẫn tới giảm natri máu, đây được coi là tác dụng phụ. Vì lý do này, DDAVP không nên được chỉ định nhiều hơn 1 lần trong 24h và lượng dịch nên được giới hạn dưới 1,5 lít trong 24h. Nếu có kế hoạch sử dụng DDAVP thường xuyên thì theo dõi điện giải đồ là cần thiết.
DDAVP không phù hợp sử dụng ở trẻ em nhỏ hơn 2 tuổi hoặc người lớn trên 60 tuổi.
Hiệu quả của DDAVP cũng có thể giảm dần ở các liều lặp lại – do vậy lượng FVIII và VWF tiết ra từ tế bào nội mô có thể bị giảm ở các liều DDAVP sau.
DDAVP chống chỉ định ở bệnh nhân VWD type 2 vì nó có thể gây giảm tiểu cầu. Nó không có giá trị trong VWD type 3 hoặc Hemophia A thể nặng.
Câu hỏi 3: Bạn bình luận gì về trường hợp này ?
Đáp ứng giải phóng FVIII sau liều DDAVP đầu tiên rất tốt, tuy nhiên nó nhanh chóng bị thanh thải. Khả năng cao nhất giải thích cho trường hợp này là chẩn đoán ban đầu Hemophilia A thể nhẹ là không đúng và thực ra bệnh nhân bị VWD type 2N. Điều quan trọng là những bệnh nhân có kế hoạch sử dụng DDAVP nên được điều trị thử để xác định thời gian bán thải và hiệu quả tiềm năng. Tương tự thì các bệnh nhân được chẩn đoán Hemophilia A thể nhẹ cần phải được chẩn đoán phân biệt với VWD type 2N.
Câu hỏi 4 : Bạn sẽ chỉ định thêm xét nghiệm gì để tìm hiểu chi tiết hơn ca bệnh này ?
Cần phải làm các xét nghiệm sau :
a/Xét nghiệm yếu tố von Willebrand
b/Thử nghiệm gắn FVIII
c/Phân tích đột biến gen quy định VWF.
Kết quả sau đó cho thấy khả năng gắn không hiệu quả trong thử nghiệm gắn FVIII và phân tích đột biến VWF xác nhận đồng hợp tử đột biến VWF (p.G2811A) dẫn đến thay thế Arginin tại vị trí 854 bằng Glutamine (R854Q).
|
Tóm tắt : Đây là trường hợp bệnh nhân kém đáp ứng với DDAVP, trong tiền sử được chẩn đoán Hemophia A thể nhẹ nhưng không chính xác, thực ra bệnh nhân bị VWD type 2N. |
Case 19
Bệnh nhân nam 3 tuổi bị Hemophilia B thể nặng (FIX :C
Câu hỏi 1: Tóm tắt cơ sở của chất ức chế ở bệnh nhân này ?
Câu hỏi 2: Từ dữ liệu dưới đây xác định nồng độ chất ức chế FIX ở bệnh nhân này ?
|
DILUTIONS |
FIX còn lại (%) |
|
1/5 |
33 |
|
1/10 |
55 |
|
1/20 |
68 |
Đáp án
Câu hỏi 1: Tóm tắt cơ sở của chất ức chế ở bệnh nhân này ?
Chất ức chế FIX hiếm gặp (khoảng 1-3% bệnh nhân Hemophilia B thể nặng) và khả năng xuất hiện tăng ở các bệnh nhân có đột biến mất gen F9 hoặc đột biến vô nghĩa. Thông thường, chất ức chế sẽ xuất hiện sau 9-12 lần truyền thay thế FIX.
Sàng lọc chất ức chế FIX dựa trên APTT, trong đó đo thời gian APTT của huyết tương bệnh nhân trước và sau khi trộn với huyết tương bình thường. Chất ức chế FIX là chất ức chế ngay lập tức và do đó không cần thời gian ủ 120 phút trong thử nghiệm sàng lọc chất ức chế FIX như trong trường hợp sàng lọc chất ức chế FVIII.
Câu hỏi 2: Từ dữ liệu dưới đây xác định nồng độ chất ức chế FIX ở bệnh nhân này ?
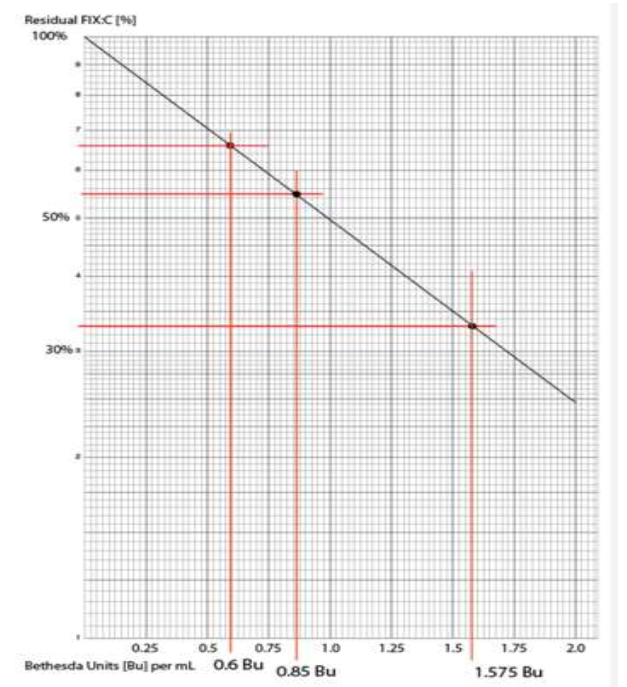
Dưới đây là biểu đồ chất ức chế. Bởi vì có 2 huyết tương với nồng độ pha loãng khác nhau, nồng độ pha loãng 1/10 được sử dụng vì có kết quả FIX còn lại gần 50 IU/dL nhất. Một cách khác là tính nồng độ chất ức chế ở cả 3 nồng độ pha loãng sau đó lấy trung bình.
a/Nếu chọn nồng độ 1/10 là nồng độ có chỉ số FIX còn lại gần 50 nhất để tính toán, thì nồng độ chất ức chế thu được là 0.85 x 10 = 8.5 BU.
b/Nếu tính lượng chất ức chế ở cả 3 nồng độ pha loãng thì có :
0.6 x 20 = 12 Bu
0.85 x 10 = 8.5 Bu
1.575 x 5 = 7.875 Bu
Tính trung bình thì nồng độ chất ức chế là 9.5 Bu
Các bệnh nhân Hemophilia B thể nặng có chất ức chế khó kiểm soát điều vì nguy cơ phát triển hội chứng thận hư và thêm nữa là phản ứng phản vệ với yếu tố cô đặc.
|
Tóm tắt : Đây là trường hợp có chất ức chế FIX nồng độ 9.5 Bu. |
Case 20
Bệnh nhân nữ 56 tuổi, tổ tiên là người Do Thái, được chỉ định thay van động mạch chủ. Xét nghiệm trước phẫu thuật có kết quả sau :
|
Xét nghiệm |
Kết quả bệnh nhân |
Dải tham chiếu |
|
PT |
13 s |
11 – 14 s |
|
APTT |
61 s |
23 – 35 s |
|
Fibrinogen (Clauss) |
2.9 g/L |
1.5 – 4.0 g/L |
|
Thrombin Time |
13 s |
10 – 13 s |
|
Công thức máu |
Bình thường |
|
Câu hỏi 1: Bạn sẽ thực hiện thêm xét nghiệm gì ?
Kết quả FXI là 15 IU/dL.
Câu hỏi 2: Bạn sẽ kiểm soát cuộc mổ của bệnh nhân như thế nào ?
Bệnh nhân đã có một cuộc mổ an toàn. Bà ta được chỉ định sử dụng yếu tố XI cô đặc trong và sau phẫu thuật. 12 ngày sau bệnh nhân có rỉ máu từ vị trí dẫn lưu ở ngực. Bạn xét nghiệm lại FXI có kết quả 1 IU/dL.
Câu hỏi 3: Bạn giải thích sự khác biệt kết quả FXI trước mổ và 11 ngày sau mổ ?
Đáp án
Câu hỏi 1: Bạn sẽ thực hiện thêm xét nghiệm gì ?
APTT ké o dài nhưng PT bình thường. Điều này gợi ý thiếu hụt một trong các yếu tố VIII, IX, XI, XII hoặc kháng đông Lupus. Tuy nhiên dữ liệu lâm sàng liên quan tới tổ tiên người Do Thái ở bệnh nhân này giúp bạn nghĩ nhiều tới thiếu hụt FXI là dạng thiếu hụt thường gặp hơn ở người Do Thái.
Câu hỏi 2: Bạn sẽ kiểm soát cuộc mổ của bệnh nhân như thế nào ?
Kết quả FXI là 15 IU/dL . Bạn chọn kiểm soát bệnh nhân này bằng FXI cô đặc trước mổ do vậy bạn có thể kiểm soát tuần hoàn ngoài cơ thể bằng xét nghiệm ACT (Activated Clotting Time). Bạn cũng nên tư vấn lựa chọn sử dụng van tim từ lợn hơn là sử dụng van cơ học để tối thiểu thời gian sử dụng thuốc chống đông.
Câu hỏi 3 : Bạn giải thích sự khác biệt kết quả FXI trước mổ và 11 ngày sau mổ?
Bệnh nhân đã phát triển chất ức chế yếu tố XI phản ứng lại với yếu tố FXI cô đặc được truyền. Đây là tình huống hiếm gặp và kinh điển được thấy ở bệnh nhân thiếu FXI nặng và có liên quan tới đột biến làm biến mất hoàn toàn FXI, ví dụ đột biến type II (Exon 5, Glu 117 Stop).
|
Tóm tắt : Đây là trường hợp bệnh nhân thiếu FXI có biến chứng xuất hiện chất ức chế FXI sau khi được truyền FXI cô đặc. |