Case 1: tiếp cận đánh giá và điều trị đau trong nhi khoa
Một cậu bé năm tuổi vào khoa cấp cứu vì đau bụng quanh rốn 24 giờ, nôn mửa và sốt nhẹ. Trẻ được tiêm ibuprophen 10 mg/kg để giảm đau. Khi bạn thăm khám, trẻ có vẻ đau đớn đáng kể, có phản ứng dội và đề kháng ở RLQ (góc phần tư dưới phải).
Bạn cho bệnh nhân là NPO (Nil Per Os: không được ăn uống bằng miệng), đặt IV, cho ondansetron chống nôn và chỉ định siêu âm để xác nhận nghi ngờ của bạn về viêm ruột thừa.
Q: tại sao việc quản lý đau ed hiệu quả ở trẻ em lại quan trọng, và hậu quả của cơn đau không được điều trị ở trẻ là gì?
A: Hậu quả của cơn đau không được điều trị và điều trị dưới mức ở trẻ em là:
|
Tác động bất lợi ngắn hạn: |
Tác động bất lợi dài hạn: |
|
Thời gian làm thủ thuật kéo dài |
Đau ở trẻ sơ sinh có thể thay đổi bất lợi thành đau thần kinh |
|
Trì hoãn chẩn đoán |
Tránh xa và tăng sự nhạy cảm với chăm sóc y tế trong tương lai |
|
Tăng thời gian lưu lại |
Sợ hãi và gia tăng sự đau đớn với đánh giá sức khỏe trong tương lai. |
|
Sự lo lắng và không hài lòng của cha mẹ |
|
|
Làm chậm phẫu thuật chữa bệnh |
|
|
Gây chấn thương cảm xúc và đau khổ |
|
|
Expert opinion: Phát triển một cách tiếp cận có hệ thống, dựa trên đội ngũ để đánh giá và quản lý đau ở trẻ em trong một khoa cấp cứu bận rộn sẽ tiết kiệm thời gian nói chung. |
|
Pitfall: Hầu hết các bác sĩ lâm sàng đánh giá thấp mức độ đau ở bệnh nhân nhi và không đánh giá lại các can thiệp điều trị của họ đủ thường xuyên để xác định hiệu quả của chúng. |
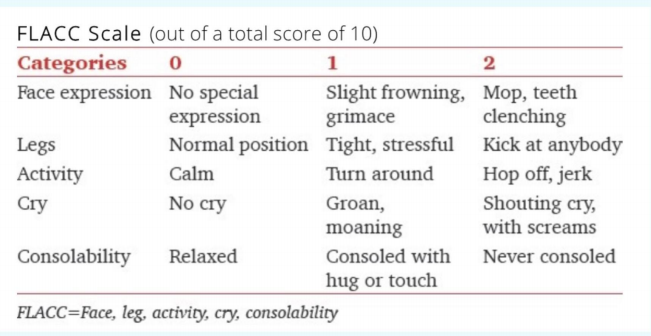
Clinical Pearl: Sử dụng các công cụ đánh giá lâm sàng có thể được tiến hành và chuẩn hóa bằng cách có một bản sao bỏ túi hoặc điện tử với bác sĩ điều trị, dựa trên biểu đồ, hoặc hoàn thành và ghi lại bằng phân loại (triage). |
Q: các công cụ dựa trên bằng chứng tốt nhất được sử dụng để đánh giá đau cho cậu bé năm tuổi này, và ở bệnh nhi lớn hơn hay nhỏ hơn là gì?
A:
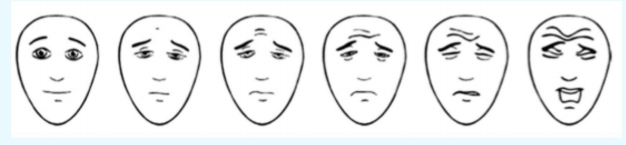
4 đến 8 tuổi: Thang điểm Faces Pain Scale–Revised
Thang điểm The Faces Pain Scale đã được xác nhận ở các nhóm dân tộc khác nhau. Điều này có thể làm cho nó khái quát hơn so với thang điểm Wong-Baker FACES Pain Rating Scale do các nền văn hóa thực tiễn khác nhau và hàm ý của việc khóc; ví dụ: không phải tất cả các nhóm văn hóa đều thể hiện sự đau đớn và đau khổ bằng nước mắt.
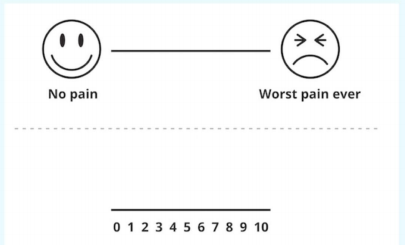
> 8 tuổi: Thang điểm Visual Analog Scale
|
Pitfall: Dấu hiệu sống không tương quan với mức độ nặng của cơn đau hoặc sự cải thiện điểm số đau. Việc cho rằng cơn đau là tối thiểu bởi vì các dấu hiệu sống bình thường là một cạm bẫy phổ biến. |
Q: có thể làm gì để điều trị cơn đau của cậu bé năm tuổi bị nghi ngờ viêm ruột thừa một cách kịp thời?
A: Expert opinion
Phân loại là một nơi tuyệt vời để bắt đầu. Các protocols hướng dẫn y tá có thể đẩy nhanh việc xác định và quản lý đau ở trẻ em. Ngoài ra, nếu có các chuyên gia đời sống trẻ em, có thể hỗ trợ trong quá trình này.
Nhiều bệnh viện ở Canada cho sử dụng acetaminophen hoặc ibuprophen trong protocol phân loại đau ban đầu. Một số bệnh viện chấp thuận cho bác sĩ sử dụng fentanyl xịt mũi và opioids đường uống khi phân loại.
|
Pitfall: Một nghiên cứu cho thấy thời gian chờ đợi trung bình để điều trị đau không do cơ xương khớp là khoảng hai giờ. |
Q: bạn sẽ đề cử thuốc giảm đau nào cho cậu bé năm tuổi bị đau không do cơ xương khớp này?
A: Điều trị đau bụng chưa rõ nguyên nhân bằng thuốc giảm đau không dẫn đến nhiều biến chứng hơn hay ảnh hưởng tiêu cực đến tính chính xác của thăm khám thực thể. Đây là một huyền thoại phổ biến đã bị hạ bệ trong tài liệu và điều này làm trì hoãn quản lý đau thích hợp.
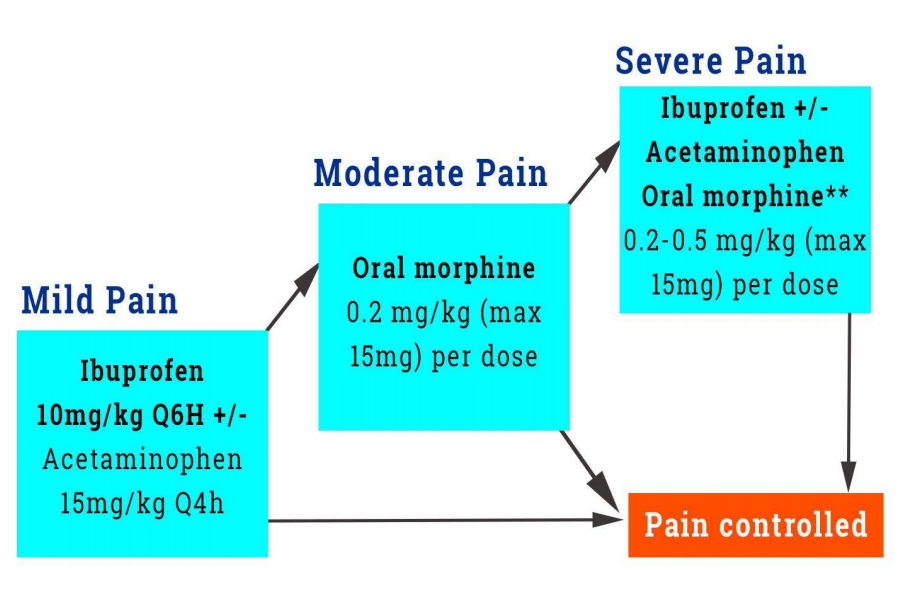
Xếp hạng các thuốc giảm đau được chọn cho cơn đau dự kiến đến những giờ cuối cùng
|
Đau nhẹ – trung bình Ibuprofen 10 mg/kg mỗi 6h Acetaminophen 15 mg/kg mỗi 4h Ibuprophen + acetaminophen |
|
Expert Opinion: Sự kết hợp ibuprofen + acetaminophen có thể là một công cụ quản lý đau hiệu quả tại khoa cấp cứu cho bệnh nhân nhi. Ở người lớn, chúng đã được chứng minh là vượt trội so với dùng đơn độc. Mặc dù đã được áp dụng rộng rãi và kết quả tích cực, nhưng nó vẫn chưa được nghiên cứu đầy đủ ở trẻ em. Ibuprofen đã được chứng minh là vượt trội và có thời gian tác dụng dài hơn acetaminophen trong trường hợp đau nhẹ đến trung bình dự kiến kéo dài đến vài giờ. |
Q: bạn cho cậu bé năm tuổi này ibuprofen 10 mg/kg uống và acetaminophen 15mg/kg uống, và một giờ sau đó, y tá gọi để nói với bạn rằng cậu bé đang đạt điểm cao trên thang điểm faces pain scale revised. bước quản lý đau tiếp theo của bạn là gì?
A:
|
Đau mức độ trung bình – nặng Ibuprofen +/- acetaminophen VÀ Morphine suspension uống 0.2-0.5 mg/kg uống (max 15 mg) mỗi 4-6H HOẶC Morphine IV* 0.1 mg/kg IV push, chỉnh liều đến khi đáp ứng |
IV morphin được khuyến cáo cho những cơn đau dữ dội dự kiến sẽ kéo dài hàng giờ đến vài ngày, đặc biệt là đối với những bệnh nhân NPO.
IV morphin có hiệu quả trong cả đau do cơ xương khớp và không do cơ xương khớp khi ibuprofen +/- acetaminophen không kiểm soát đau thích hợp.
Nên tiêm morphin IV dưới dạng IV push (không phải trong minibag) để tạo điều kiện đánh giá lại và chuẩn độ thường xuyên để đạt được hiệu quả.
Các bác sĩ có thể do dự trong điều trị opioid ở trẻ em hoặc không gặp phải đối tượng này thường xuyên, có thể bắt đầu bằng morphin 0,05 mg/kg IV push. Điều cần thiết là đánh giá lại cơn đau của bệnh nhi trong 10 phút để chuẩn độ phù hợp.
|
Caution: Một máy theo dõi độ bão hòa oxy được khuyến nghị cho trẻ em dùng nhiều liều opioid (ví dụ với liều thứ hai) để theo dõi tình trạng suy hô hấp. |
Tiếp tục case lâm sàng: Bạn nhận được kết quả siêu âm cho thấy không có dấu hiệu viêm ruột thừa, và khi bạn kiểm tra lại cậu bé, cậu ấy có điểm thấp trên Faces Pain Scale Revised và không còn đau khi sờ. Bạn quyết định gửi bệnh nhi về nhà và để cậu quay lại siêu âm lần nữa vào ngày hôm sau.
Q: những loại thuốc giảm đau bạn sẽ đề nghị với cha mẹ trẻ khi cho về?
A: Phương pháp tiếp cận bậc thang khôn ngoan để quản lý đau ngoại trú
|
Caution: Việc sử dụng acetaminophen đồng thời với ibuprofen cho bệnh nhi ngoại trú có thể dẫn đến sai sót về liều và quá liều do vô ý. Vì vậy, nó chỉ nên được xem xét cho trẻ em có cha mẹ: Đáng tin cậy Đã được tư vấn kỹ lưỡng Thể hiện một nhận thức đúng đắn về lịch trình dùng thuốc Cam kết sẽ ghi lại liều thuốc dùng ở nhà |
Q:bạn sẽ thảo luận với cha mẹ của cậu bé năm tuổi này về đơn thuốc giảm đau opioid mà bạn có thể kê đơn?
A: Thường có sự lo ngại đáng kể của cha mẹ đối với trẻ em được xuất viện với một đơn thuốc opioid. Những lời tư vấn được ưu tiên cho cha mẹ có thể bao gồm:
Cung cấp bằng chứng và hiệu quả của thuốc giảm đau opioid ở trẻ em
Giải thích rằng nghiện opioid rất hiếm ở trẻ em đang được điều trị đau
Xem xét các tác dụng phụ quan trọng ở bệnh nhi, bao gồm suy hô hấp, ngủ gà và táo bón
Có sự cam kết của cha mẹ là sẽ lập hồ sơ chế độ dùng thuốc Có sự cam kết của cha mẹ là sẽ giữ thuốc opioid (cùng với tất cả các loại thuốc khác trong nhà) ở nơi an toàn cách xa trẻ em.
|
Clinical Pearl: Cho liều uống đầu tiên tại khoa cấp cứu trước khi xuất viện. Điều này cho phép chuyển đổi tốt hơn từ giảm đau đường IV sang PO. Nó cũng cung cấp một số thời gian quan sát cho một bệnh nhi được dùng opioid lần đầu tiên bằng đường uống. |
|
Pitfall: Codeine là một loại pro-drug được chuyển thành morphin. Một số người có thể chuyển hóa codein cực nhanh và nhận được một lượng rất lớn morphin toàn thân cùng với các tác dụng phụ của nó. Nên tránh sử dụng nó ở trẻ em và bà mẹ cho con bú. Nó đã cho thấy các tác dụng phụ, bao gồm cả tử vong (xem câu chuyện về Tariq và Rani Jamieson). |
Case 2: tiếp cận đánh giá và điều trị đau trong nhi khoa
Một bé gái ba tuổi được gửi đến khoa cấp cứu của bạn từ một trong những bác sĩ nhi khoa cộng đồng vì sốt và ban dát sẩn (maculopapular rash) 4 ngày nay. Bé đáp ứng đủ các tiêu chí của bệnh Kawasaki. Bác sĩ nhi khoa yêu cầu bạn đặt IV tại cấp cứu để có thể truyền IG.
Bạn nhận được một cuộc gọi từ y tá nói rằng họ đang gặp khó khăn trong việc lấy IV. Khi bạn vào phòng, đứa trẻ trông có vẻ sợ hãi và không hợp tác….
Q: những kỹ thuật phi y tế nào bạn sẽ sử dụng để giảm thiểu sự lo lắng và đau đớn ở đứa trẻ này?
A: Ví dụ về các kỹ thuật làm phân tâm theo độ tuổi cụ thể:
|
Trẻ nhỏ (Young children) |
Trẻ tập đi và lớn hơn (toddlers and older children) |
Thiếu niên/lớn hơn (teenagers/older) |
|
Chăn/đồ chơi ưa thích Bong bóng Sách Băng ghi âm Videos/movies |
Âm nhạc đã được chứng minh là giảm thiểu nỗi đau và lo lắng liên quan đến các thủ thuật gây đau đớn ở trẻ em. Đơn giản chỉ cần sử dụng điện thoại hoặc máy tính bảng cha mẹ để phát nhạc yêu thích của trẻ con là một kỹ thuật phân tâm đơn giản, chi phí thấp.. Hình ảnh trực quan có hướng dẫn có thể mang lại lợi ích đặc biệt cho trẻ em, vì chúng thường chấp nhận ý tưởng về sự tưởng tượng và gợi ý. Các tác động phân ly của ketamine đặc biệt làm cho nó trở thành một thuốc lý tưởng để bổ trợ hình ảnh được hướng dẫn. |
Các kỹ thuật hành vi như thư giãn, phản hồi sinh học, thở Các yếu tố vật lý như nóng, lạnh, tư thế
|
Q: nếu bạn cần đặt iv ở trẻ bốn tháng tuổi thì sao? những kỹ thuật phi y tế nào đã được chứng minh là có hiệu quả?
A:
Cho bú sữa mẹ/bình
Không loại bỏ được cơn đau, nhưng giúp làm dịu nó
Không được lặp lại các thủ thuật gây đau đớn
Nếu không có sẵn, sử dụng glucose/sucrose
Uống sucrose
Giảm các dấu hiệu đau đớn ở trẻ
Hiệu quả nhất ở trẻ sơ sinh (
Hiệu quả được cải thiện khi kết hợp với bú núm vú giả
Sưởi ấm trẻ
Sử dụng lồng ấp sơ sinh hoặc chăn ấm
|
Clinical Pearl: Để giảm đau hiệu quả do việc lấy máu tĩnh mạch ở trẻ sơ sinh, hãy cho 2 ml sucrose 22% trở lên ở mặt trước lưỡi vào hai phút trước khi làm thủ thuật. Nếu không có dung dịch sucrose uống, bạn có thể tự chuẩn bị bằng cách pha loãng D50 với nước muối để có D25. Các kỹ thuật quản lý đau như làm phân tâm và sucrose có thể làm tăng khả năng thành công của thủ thuật, chẳng hạn như đặt IV và chọc dò tủy sống, do sự thoải mái và hợp tác của bệnh nhi. |
Q: những thuốc nào bạn sẽ sử dụng để giảm đau liên quan đến đặt iv?
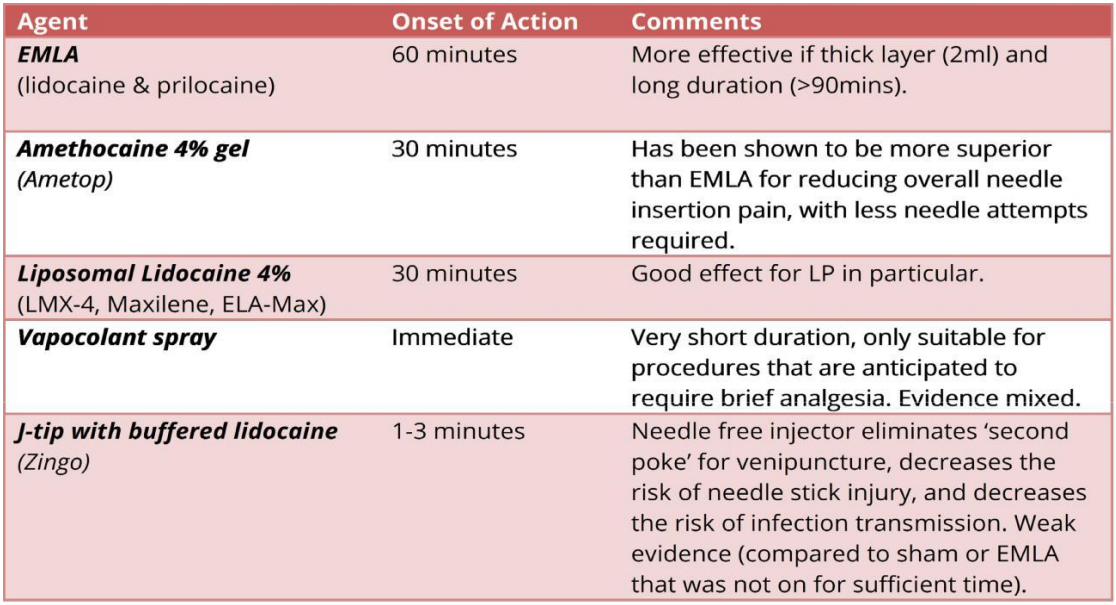
A: Các thuốc giảm đau tại chỗ để lấy máu tĩnh mạch:
Các thuốc cụ thể có thể được xem xét cho các tình huống sau:
Rạch áp xe: Cân nhắc vapocolant xịt trong thời gian rất ngắn và tránh gây đau khi tiêm thuốc gây tê cục bộ.
Chọc dò tủy sống: Cân nhắc sử dụng liposome lidocain, vì nó đã được nghiên cứu cụ thể với chọc dò tủy sống và cho thấy một số lợi ích.
Lấy máu tĩnh mạch: Cân nhắc bắt đầu với amethocaine, vì nó có tác dụng ngắn và được chứng minh là vượt trội hơn EMLA.
|
Clinical Pearl: Tiếp cận dựa trên bằng chứng làm phân tâm và quản lý đau ở trẻ sơ sinh/trẻ nhỏ: Âm nhạc Cho bú sữa Sucrose Mút vú giả (có thể thêm sucrose) Môi trường ấm Một khi các lựa chọn không dùng thuốc được sử dụng, hãy xem xét một trong những cách sau để lấy máu tĩnh mạch/chọc dò tủy sống: Amethocaine 4% Liposomal lidocaine 4% J-tip with buffered lidocaine |
Case 3: những thủ thuật và thăm khám nhạy cảm
Một bé gái sáu tuổi vào cấp cứu sau khi bị ngã xe đạp vì chấn thương ở chân. Mẹ trẻ nói rằng cô nhìn thấy máu trong đồ lót. Đứa trẻ không chịu cởi quần áo mặc dù có sự cam đoan của bạn.
Q: những kỹ thuật giao tiếp nào có thể được sử dụng để giúp giảm bớt lo lắng ở trẻ này?
A: Lo lắng là một thành phần quan trọng và góp phần vào trải nghiệm đau ở trẻ em, đặc biệt là với các thăm khám nhạy cảm như khám ở bộ phận sinh dục hoặc đáy ch ậu. Một số kỹ thuật hữu ích bao gồm:
Đảm bảo bố mẹ đang ở trong phòng; cân nhắc việc thăm khám bệnh nhi trong vòng tay cha mẹ trẻ nếu bệnh nhi còn nhỏ và điều đó sẽ không cản trở việc đánh giá
Hãy trấn an trẻ một cách hợp lý mà không đưa ra những tuyên bố sai lệch (ví dụ: “Chúng tôi sẽ nghỉ một lát (take a break) nếu nó trở nên quá nhiều”, ngược lại với “Chúng tôi sẽ dừng lại (stop) nếu nó bị quá nhiều”)
Cân nhắc hạ thấp thân thể của bạn xuống ngang tầm mắt của bệnh nhi hoặc thấp hơn
Giải thích thủ thuật theo ngôn ngữ phù hợp với lứa tuổi
Cung cấp cho bệnh nhi một lựa chọn thực tế để trao quyền cho họ (ví dụ: “Bác phải nhìn dưới đó, cháu có muốn bác làm điều này trong khi cháu đang nằm trên giường hoặc ngồi trên đùi của mẹ không?”
Thủ thuật an thần có thể được xem xét nếu kỹ thuật lời nói thất bại.
Q: những lựa chọn điều trị không dùng thuốc nào bạn sẽ sử dụng để giảm thiểu đau đớn ở bệnh nhi này?
A: Các lựa chọn bao gồm:
Cho phép chọn tư thế thoải mái
Đắp các túi nước đá
Bao bọc/phủ những vết bầm tím (nếu có)
Q: những thuốc nào bạn sẽ sử dụng cho bệnh nhi này?
A: Cân nhắc điều trị có thể bao gồm đau và/hoặc lo lắng. Nếu chọn dùng thuốc, chúng nên phản ánh các mục tiêu điều trị.
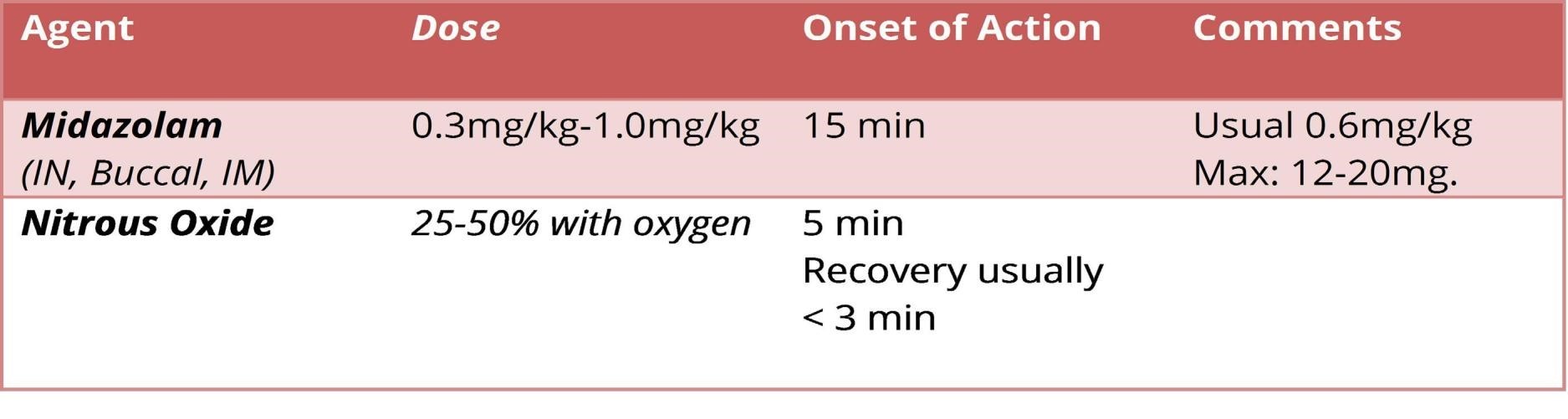
Midazolam
Một tỷ lệ nhỏ bệnh nhân có phản ứng nghịch lý là tăng sự lo lắng và kích động.
Phản ứng với benzodiazepine là khác nhau và do đó nên được coi là second line.
Nitrous oxide (NO)
NO là một loại khí gây mê phân ly tương đối yếu, có một số đặc tính bao gồm chủ vận thụ thể opioid và đối kháng thụ thể NMDA và glutamate. Do đó, nó giải lo âu, giảm đau và gây quên mức độ nhẹ – vừa phải (một sự kết hợp tuyệt vời).
Các biến cố bất lợi được thấy trong 0,03% bao gồm nôn mửa, chóng mặt và hưng phấn/u sầu (euphoria/dysphoria), khiến nó an toàn..
Hầu hết các protocol của bệnh viện không bắt buộc phải nhịn ăn trước khi dùng.
Không có hiệu ứng dư lại (residual effect).
Nó đã cho thấy là có thể so sánh với ketamine IV để giảm gãy xương.
|
Expert opinion: Ketamine có thể gây ra thay đổi nhận thức và lú lẫn. Nó nên được tránh trong các tình huống nhạy cảm như kiểm tra bộ phận sinh dục/tầng sinh môn và các trường hợp nghi ngờ lạm dụng/bao hành trẻ em. |
Case 4: đau cơ xương khớp
Một bé gái 10 tuổi vào cấp cứu sau một cú ngã dạng tay (FOOSH) ở sân chơi. Trẻ biểu hiện rất lo lắng khi bạn kiểm tra. X-quang cho thấy một gãy đầu xa xương quay đòi hỏi phải bó bột. Trẻ chưa nhận được bất kỳ thuốc giảm đau nào. Chưa được lập IV.
Q: với chấn thương đau đớn của trẻ, trong khi chờ cho đến khi thuốc an thần bắt đầu, bạn nên dùng thuốc giảm đau nào cho bệnh nhi này?
A:
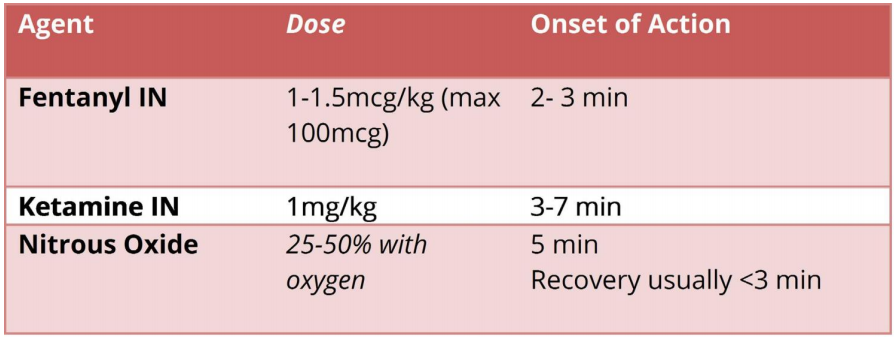
Fentanyl xịt mũi:
Thời gian khởi phát tương tự với opiat IV
Sử dụng không gây đau đớn
Một nguyên tắc chung là liều cần gấp đôi liều IV
Ít nguy cơ bị suy hô hấp với liều lượng thích hợp, trong biến cố hiếm gặp cần phải có tác nhân đảo ngược, chẳng hạn như naloxone xịt
Nếu thuốc uống cũng là một lựa chọn điều trị, hãy cân nhắc sử dụng thuốc giảm đau đường uống cùng lúc với thuốc xịt mũi, để hiệu quả điều trị của thuốc đường uống kịp thời khi liều xịt giảm.
|
Clinical Pearl: Hạn chế xịt mũi: dịch tiết/sung huyết mũi KHÔNG pha loãng thuốc Dùng cả 2 lỗ mũi ngoài (chứ không phải một) cho thể tích > 0.3 ml (1.5 ml+ mỗi bên) |
Key Reference: Ketamine xịt mũi được sử dụng ở trẻ em từ 3 đến 13 tuổi bị chấn thương chân tay đơn thuần và đau từ trung bình đến nặng, nó đã được chứng minh là giảm đau tương tự khi so sánh với fentanyl xịt mũi. |
Case 5: vết rách (laceration)
Một cậu bé ba tuổi bị ngã khi tái hiện một cảnh Siêu nhân. Bạn tìm thấy một vết rách đơn giản trên trán anh ấy.
Q: làm thế nào bạn có thể giảm thiểu đau đớn và chấn thương cảm xúc cho đứa trẻ này?
A: Các lựa chọn bao gồm:
Sử dụng keo dính mô (tissue adhesive), n ếu có thể
Sử dụng lidocaine epinephrine tetracaine (LET) trước khi sử dụng keo dính mô •• Sử dụng các nguyên tắc phân tâm được đề cập ở trên
|
Expert opinion Một số khoa cấp cứu nhi sử dụng LET do y tá khởi xướng cho tất cả trẻ em bị rách da, bất kể phương pháp khâu vết rách đã được sử dụng. Điều này có thể xúc tiến việc đánh giá, điều trị và xuất viện. Lidocaine epinephrine tetracaine (LET) gel đã được chứng minh là làm giảm đau ở trẻ em bị những vết rách được điều trị bằng chất kết dính da. |
|
Clinical Pearl: Nếu dùng chất kết dính mô: Giải thích rằng keo dính sẽ ấm lên và có thể “sting” (nhức nhối) Giữ keo dính bên ngoài vết rách (có nghĩa là duy trì da với nhau, không lấp đầy chỗ khuyết) Cân nhắc sử dụng LET trước khi dùng thuốc tê. |
Key references:
Weisman S, Bernstein B, Schechter NL. Consequences of inadequate- analgesia during painful procedures in children. Arch Pediatr Adolesc Med. 1998; Feb;152(2):147-149.
Kim MK, Strait RT, Sato TT, Hennes HM. A randomized clinical trial of analgesia in children with acute abdominal pain. Acad Emerg Med. 2002; Apr;9(4):281-287.
McGuire L, Heffner K, Glaser R, et al. Pain and wound healing in surgical patients. Ann Behav Med. 2006; Apr;31(2):165-72.
Page GG. Are There Long-Term Consequences of Pain in Newborn or Very Young Infants? J Perinat Educ. 2004 Summer; 13(3):10-17. doi: 10.1624/105812404X1725
Merkel SI, Voepel-Lewis T, Shayevitz JR, Malviya S. The FLACC: a behavioral scale for scoring postoperative pain in young children. Pediatr Nurs. 1997; 23(3):293-7.
Hicks CL. von Baeyer CL, Spafford PA, van Korlaar I, Goodenough B. The Faces Pain Scale–Revised: toward a common metric in pediatric pain measurement. Pain. 2001; Aug;93(2):173-183.
Wong DL, Baker CM. Pain in children: comparison of assessment scales. Pediatr Nurs. 1998; 14(1):9-17.
Bandstra NF, Skinner L, Leblanc C, et al. (2008). The role of child life in pediatric pain management: a survey of child life specialists. J Pain. 2008; Apr;9(4):320-9.
Ali S, Drendel AL, Kircher J, Beno S. Pain management of musculoskeletal injuries in children: Current state and future directions. Pediatr Emerg Care. 2010; Jul;26(7):518-524,
Drendel AL, Kelly BK, Ali S. Pain Assessment for Children: Overcoming Challenges and Optimizing Care. Pediatric Emergency Care. 27(8):773-81, 2011. PMID: 21822093.
Zempsky WT, Cravero JP. American Academy of Pediatrics Committee on Pediatric Emergency Medicine and Section on Anesthesiology and Pain Medicine. Relief of pain and anxiety in pediatric patients in emergency medical systems. Pediatrics. 2004; Nov;114(5):1348-56.
Kircher J, Drendel AL, Newton AS, Dulai S, Vandermeer B, Ali S. Pediatric musculoskeletal pain in the emergency department: a medical record review of practice variation. CJEM. 2014; Nov;16(6):449-57.
Poonai N, Paskar D, Konrad SL, et al. Opioid analgesia for acute abdominal pain in children: A systematic review and meta-analysis. Acad Emerg Med. 2014 Nov;21(11):1183-92. doi: 10.1111/acem.12509.
McGaw T, Raborn W, Grace M. Analgesics in pediatric dental surgery: relative efficacy of aluminum ibuprofen suspension and acetaminophen elixir. ASDC J Dent Child. 1987;54(2):106-109.
Clark E, Plint AC, Correll R, Gaboury I, Passi B. A randomized, controlled trial of acetaminophen, ibuprofen, and codeine for acute pain relief in children with musculoskeletal trauma. Pediatrics. 2007; Mar;119(3):460-7.
Kramer LC, Richards PA, Thompson AM, Harper DP, Fairchok MP. Alternating antipyretics: antipyretic efficacy of acetaminophen versus acetaminophen alternated with ibuprofen in children. Clin Pediatr (Phila). 2008; Nov;47(9):907-11.
Poonai N, Bhullar G, Lin K, et al. Oral administration of morphine versus ibuprofen to manage postfracture pain in children: a randomized trial. CMAJ. 2014; Dec 9;186(18):1358-63. doi: 10.1503/cmaj.140907. Epub 2014 Oct 27.
B:Kleiber C, Harper DC. Effects of distraction on children’s pain and distress during medical procedures: a meta-analysis. Nurs Res. 1999; 48(1), 44-9.
C:Shah PS, Herbozo C, Aliwalas LL, Shah VS. Breastfeeding or breast milk for procedural pain in neonates. Cochrane Database Syst Rev. 2012; Dec 12;12:CD004950.
D:Curtis SJ, Jou H, Ali S, Vandermeer B, Klassen T. A randomized controlled trial of sucrose and/or pacifier as analgesia for infants receiving venipuncture in a pediatric emergency department. BMC Pediatr. 2007; 7(1):27.
E:Stevens B, Yamada J, Ohlsson A. (2004). Sucrose for analgesia in newborn infants undergoing painful procedures. Cochrane Database Syst Rev. 2004; (3):CD001069.
F:Zempsky WT. Pharmacologic Approaches for Reducing Venous Access Pain in Children. Pediatrics. 2008; Nov;122 Supple 3:S140-53.
G:Jimenez N, Bradford H, Seidel KD, Sousa M, Lynn AM. A Comparison of a needle-free injection system for local anesthesia versus EMLA® for intravenous catheter insertion in the pediatric patient. Anesth Analg. 2006; Feb;102(2), 411-4.
H:Spanos S, Booth R, Koenig H, Sikes K, Gracely E, Kim IK. Jet injection of 1% buffered lidocaine versus topical ELA-Max for anesthesia before peripheral intravenous catheterization in children: A randomized controlled trial. Pediatr Emerg Care, 2008; Aug;24(8), 511-5.
I:Zier JL, Liu M. Safety of High-Concentration Nitrous Oxide by Nasal Mask for Pediatric Procedural Sedation. Pediatr Emerg Care. 2011; Dec;27(12): 1107-12.
J:National Institute for Health and Clinical Excellence (NICE). Sedation in Children and Young People. London: Royal College of Physicians (UK). NICE Clinical Guidelines. 2010; Dec. 30; no. 112.
K:Borland M, Jacobs I, King B, O’Brien D. A randomized controlled trial comparing intranasal fentanyl to intravenous morphine for managing acute pain in children in the emergency department. Ann Emerg Med. 2007; Mar;49(3):335-40.
L:Rickard C, O’Meara P, McGrail M, Garner D, McLean A, Le Lievre P, A randomized controlled trial of intranasal fentanyl vs intravenous morphine for analgesia in the prehospital setting. Am J Emerg Med. 2007; Oct;25(8):911-7.
M:Graudins A, Meek R, Egerton-Warburton D, Oakley E, Seith R. The PICHFORK (Pain in Children Fentanyl or Ketamine) trial: a randomized controlled trial comparing intranasal ketamine and fentanyl for the relief of moderate to severe pain in children with limb injuries. Ann Emerg Med. 2015 Mar;65(3):248-254.e1.
N:Singer AJ, Stark MJ. Pretreatment of Lacerations with Lidocaine, Epinephrine, and Tetracaine at Triage: A Randomized Double-blind Trial. Acad Emerg Med. 2000; Jul;7(7):751-6.
O:Harman S, Zemek R, Duncan MJ, Ying Y, Petrich W. Efficacy and pain control with topical lidocaine-epinephrine-tetracaine during laceration repair with tissue adhesive in children: a randomized controlled trial. CMAJ. 2013; 185(13):E629-34.