Phụ lục 1. danh mục thuốc thiết yếu
Tuyến y tế cơ sở (Quận/Huyện và trạm y tế xã, phường): sẽ thực hiện cấp phát thuốc và quản lý cho những bệnh nhân đã được tuyến trên chẩn đoán và chỉ định.
|
Thuốc |
Liều dùng |
|
Cường beta 2 tác dụng ngắn |
|
|
Salbutamol |
Salbutamol, ống 0,5mg/ml; tiêm dưới da hoặc truyền tĩnh mạch Salbutamol 5mg/5ml, truyền tĩnh mạch Viên 4mg, uống ngày 4 viên, chia 4 lần, hoặc Nang khí dung 5mg, khí dung ngày 4 nang, chia 4 lần, hoặc Ventolin xịt 100mcg/lần xịt, xịt ngày 4 lần, mỗi lần 2 nhát |
|
Terbutaline |
Bricanyl 0,5mg/ml, tiêm dưới da hoặc truyền tĩnh mạch Viên 5mg, uống ngày 4 viên, chia 4 lần, hoặc Nang khí dung 5mg, khí dung ngày 4 nang, chia 4 lần |
|
Cường beta 2 tác dụng kéo dài |
|
|
Bambuterol |
Dạng viên, uống 1-2 viên/ngày |
|
Indacaterol |
Dạng hít, 150mcg/lần hít, ngày hít 1 lần |
|
Kháng cholinergic |
|
|
Tiotropium |
Dạng phun hạt mịn, 2,5 mcg/lần hít, ngày hít 2 hít/lần vào buổi sáng |
|
Kết hợp cường beta 2 tác dụng ngắn và kháng cholinergic |
|
|
Fenoterol/Ipratropium |
Dạng khí dung (1ml chứa Fenoterol 0,25 mg/Ipratropium 0,5mg), khí dung ngày 3 lần, mỗi lần pha 1- 2ml Fenoterol/ Ipratropium với 3 ml natriclorua 0,9% Dạng xịt, liều 0,02 mg/ 0,05mg cho một liều xịt: xịt ngày 3 lần, mỗi lần 2 nhát |
|
Salbutamol/Ipratropium |
Nang 2,5ml chứa Ipratropium bromide 0.5mg, salbutamol 2,5mg. Khí dung ngày 3 nang, chia 3 lần |
|
Kết hợp cường beta 2 và kháng cholinergic tác dụng kéo dài |
|
|
Indacaterol/Glycopyrronium
|
Dạng hít, Nang chứa Indacaterol 110 mcg/glycopyrronium50 mcg. Hít ngày 1 nang vào buổi sáng |
|
Olodaterol/tiotropium
|
Dạng hít. Liều 2,5mcg/2,5mcg cho một liều hít; hít 2 liều vào buổi sáng |
|
Vilanterol/Umeclidinium
|
Dạng hít. Liều 62,5mcg/25mcg cho 1 liều hít; hít 2 liều vào buổi sáng |
|
Nhóm Methylxanthin Chú ý: tổng liều (bao gồm tất cả các thuốc nhóm methylxanthin) không quá 10mg/kg/ngày. Không dùng kèm thuốc nhóm macrolid vì nguy cơ độc tính gây biến chứng tim mạch. |
|
|
Aminophyllin |
Ống 240mg. Pha truyền tĩnh mạch ngày 2 ống. Pha 1 ống 240mg với 100 ml glucose 5%, truyền tĩnh mạch chậm trong 30 phút. hoặc Pha 1/2 ống với 10ml glucose 5%, tiêm tĩnh mạch trong cấp cứu cơn khó thở cấp. |
|
Theophylin phóng thích chậm (SR) |
Viên 0,1g hoặc 0,3g. Liều 10mg/kg/ngày. Uống chia 2 lần. |
|
Theophylin loại thường |
Viên 0,1g. Liều uống 04 viên/ngày chia 4 lần. |
|
Glucocorticosteroids dạng phun hít Chú ý: cần súc miệng sau sử dụng các thuốc dạng phun hít có chứa glucocorticosteroid |
|
|
Beclomethason |
Dạng xịt chứa 100mcg/liều. Xịt ngày 4 liều, chia 2 lần |
|
Budesonid |
Nang khí dung 0,5mg. Khí dung ngày 2-4 nang, chia 2-4 lần, hoặc Dạng hít, xịt, liều 200mcg/liều. Dùng 2-4 liều/ngày, chia 2 lần. |
|
Fluticason |
Nang 5mg, khí dung ngày 2-4 nang, chia 2-4 lần |
|
Kết hợp cường beta 2 tác dụng kéo dài và Glucocoticosteroids |
|
|
Formoterol/Budesonid |
Dạng ống hít. Liều 160mcg/4,5mcg cho 1 liều hít. Dùng 2-4 liều/ngày, chia 2 lần |
|
Salmeterol/Fluticason |
Dạng xịt hoặc hít. Liều 50mcg/250mcg hoặc 25mcg/250mcg cho 1 liều. Dùng ngày 2-4 liều, chia 2 lần. |
|
Fluticason/vilanterol |
Dạng ống hít. Liều 100mcg/25mcg hoặc 200mcg/25mcg cho 1 liều hít. Dùng 1 liều/ngày |
|
Glucocorticosteroids đường toàn thân |
|
|
Prednisolon |
Viên 5mg. Uống ngày 6-8 viên, uống 1 lần lúc 8h sau ăn sáng. |
|
Methylprednisolon |
Viên 4mg, 16mg. Lọ tiêm tĩnh mạch 40mg. Ngày tiêm 1-2 lọ |
|
Chất ức chế Phosphodiesterase 4 |
|
|
Chất ức chế Phospho- diesterase 4 |
Roflumilast 500mcg. Uống 1 viên/ngày |
|
Kháng sinh |
Nhóm beta lactam/betalactam + clavulanic Nhóm Cephalosporin Nhóm Macrolide (erythromycin, azithromycin…) Nhóm Quinolone (levofloxacin, moxifloxacin…) |
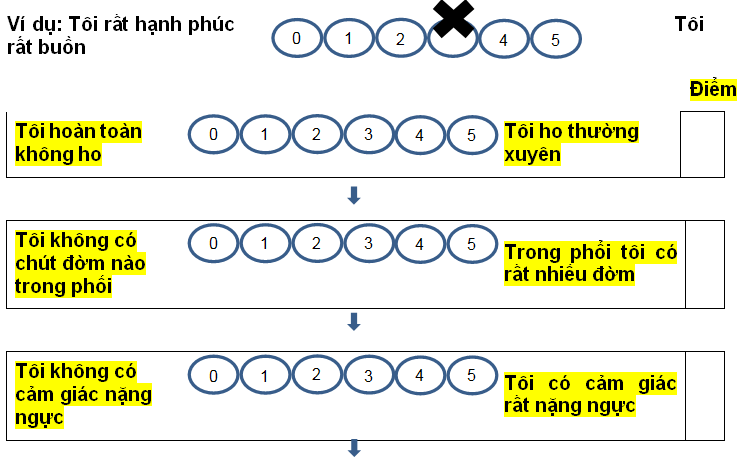
Phụ lục 2. đánh giá bệnh phổi tắc nghẽn mạn tính với bảng điểm cat (copd assessment test)
Thang điểm CAT gồm 8 câu hỏi, cho bệnh nhân tự đánh giá mức độ từ nhẹ tới nặng, mỗi câu đánh giá có 6 mức độ, từ 0 -5, tổng điểm từ 0 -> 40.
Bác sỹ hướng dẫn bệnh nhân tự điền điểm phù hợp vào ô tương ứng. Bệnh nhân bị ảnh hưởng bởi bệnh tương ứng với mức độ điểm như sau: 40-31 điểm: ảnh hưởng rất nặng; 30-21 điểm: ảnh hưởng nặng; 20-11 điểm: ảnh hưởng trung bình; ≤ 10 điểm: ít ảnh hưởng.
|
Họ tên: |
Ngày đánh giá: |
Bệnh phổi tắc nghẽn mạn tính của ông/bà như thế nào?
Hãy sử dụng công cụ đánh giá CAT
Bộ câu hỏi này sẽ giúp ông/bà và các nhân viên y tế đánh giá tác động của BPTNMT ảnh hưởng lên sức khỏe và cuộc sống hàng ngày của ông/bà. Nhân viên y tế sẽ sử dụng những câu trả lời của ông/bà và kết quả đánh giá để giúp họ nâng cao hiệu quả điều trị BPTNMT của ông/bà và giúp ông/bà được lợi ích nhiều nhất từ việc điều trị.
Đối với mỗi mục dưới đây, có các ô điểm số từ 0 đến 5, xin vui lòng đánh dấu (X) vào mô tả đúng nhất tình trạng hiện tại của ông/bà. Chỉ chọn một phương án trả lời cho mỗi câu.
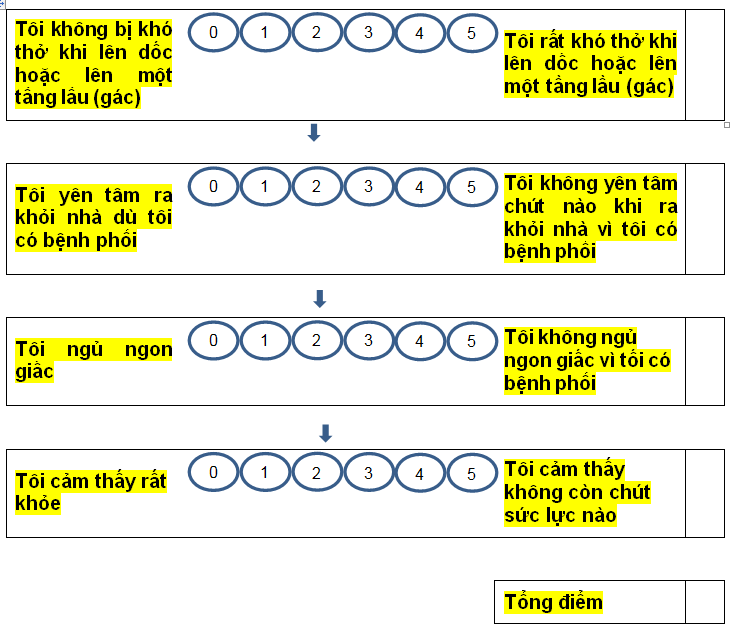
Phụ lục 3. đánh giá bệnh phổi tắc nghẽn mạn tính với bảng điểm mmrc (modified medical research council)
|
Bảng điểm đánh giá khó thở mMRC |
Điểm |
|
Khó thở khi gắng sức mạnh |
0 |
|
Khó thở khi đi vội trên đường bằng hay đi lên dốc nhẹ |
1 |
|
Đi bộ chậm hơn người cùng tuổi vì khó thở hoặc phải dừng lại để thở khi đi cùng tốc độ với người cùng tuổi trên đường bằng |
2 |
|
Phải dừng lại để thở khi đi bộ khoảng 100m hay vài phút trên đường bằng |
3 |
|
Khó thở nhiều đến nỗi không thể ra khỏi nhà hoặc khó thở ngay cả khi thay quần áo |
4 |
Phụ lục 4. cách sử dụng các dụng cụ phân phối thuốc
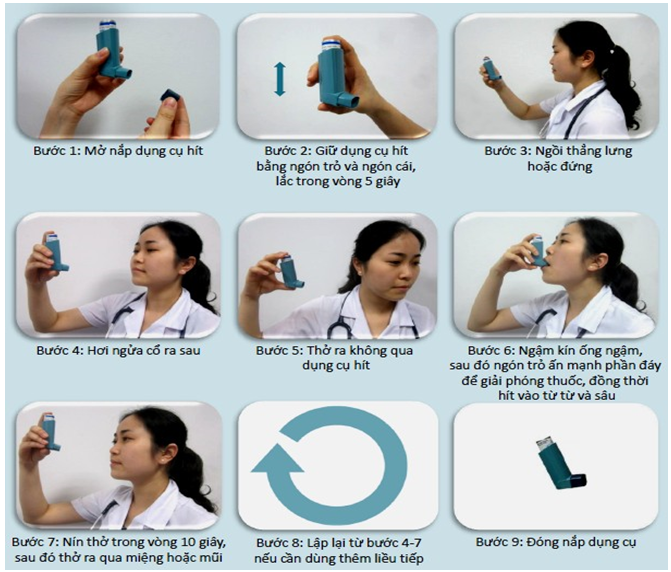
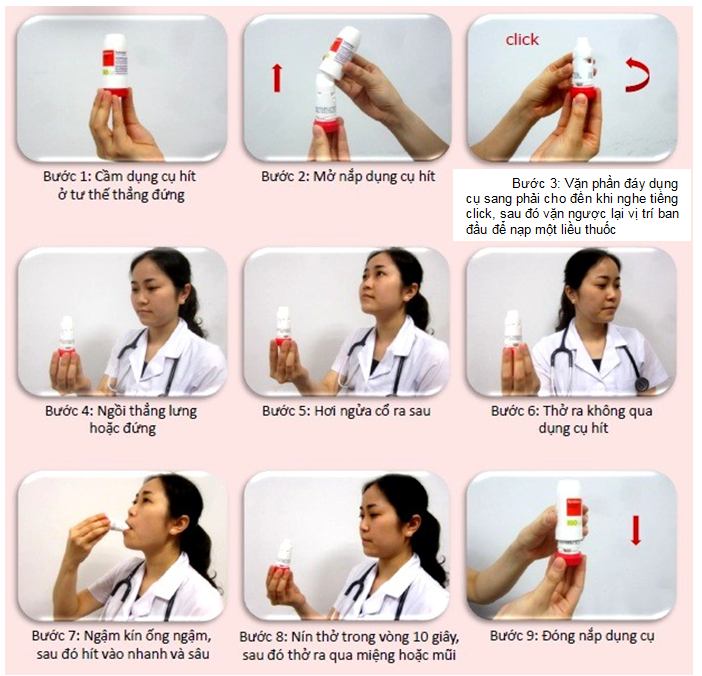
Bình hít định liều (mdis)
Bình hít định liều (MDIs) là thiết bị phun hít cầm tay dùng lực đẩy để phân bố thuốc. MDI có hộp kim loại có áp lực chứa thuốc dạng bột hoặc dung dịch, chất surfactant, propellant, van định liều. Hộp kim loại này được bọc bên ngoài bằng ống nhựa, có ống ngậm.
Ưu điểm của MDIs: dễ mang theo, khả năng phân bố đa liều, ít nguy cơ nhiễm khuẩn.
Nhược điểm: cần sự khởi động chính xác và phối hợp tốt giữa động tác thuốc với hít vào. Kiểm tra thuốc trong bình còn hay hết bằng cách: cho hộp thuốc vào trong một bát nước, nếu hộp thuốc nổi và nằm ngang trên mặt nước nghĩa là trong bình hoàn toàn hết thuốc.
Kỹ thuật sử dụng MDI
Hình 4.1p. Hướng dẫn sử dụng bình hít định liều (MDIs)
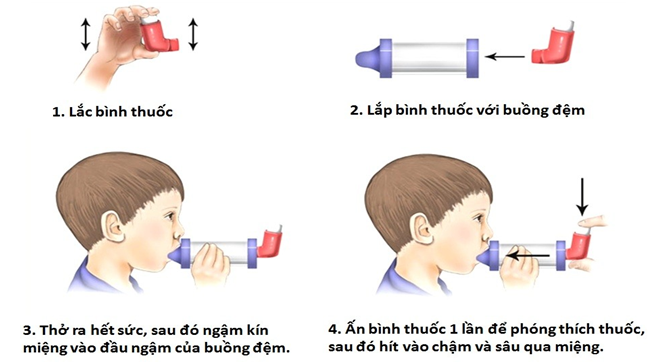
Buồng đệm
Ưu điểm:
Giúp cải thiện phân bố thuốc, giảm lượng thuốc dính ở họng và mất vào không khí.
Hỗ trợ khi bệnh nhân phối hợp kém hoặc khó sử dụng bình hít đơn thuần.
Nhược điểm: dụng cụ cồng kềnh, diện tiếp xúc với vi khuẩn nhiều hơn, do lực tĩnh điện có thể giảm phân bố thuốc vào phổi.
Buồng đệm có van: cho phép thuốc ở trong buồng đệm tới khi bệnh nhân hít thuốc vào qua van một chiều, ngăn bệnh nhân thở ra vào buồng đệm, cải thiện việc hít thuốc và thời gian khởi động.
Kỹ thuật: gần tương tự như trên, chỉ khác là thay vào việc ngậm trực tiếp vào đầu buồng đệm, bệnh nhi hít thuốc qua mặt nạ nối với buồng đệm.
Hình 4.2p. Buồng đệm có van và buồng đệm với mặt nạ
Hình 4.3p. Hướng dẫn sử dụng buồng đệm với bình hít định liều
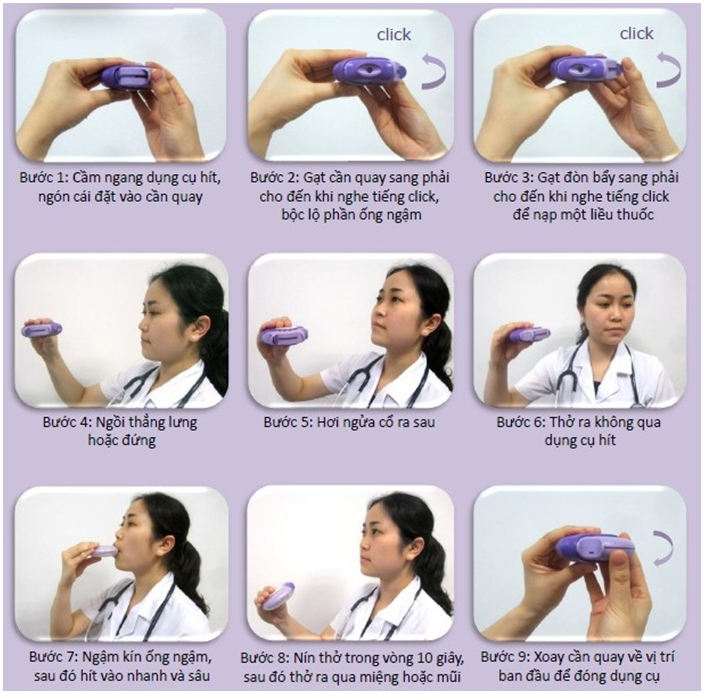
Bình hít bột khô accuhaler
Bình hít bột khô (DPI) là thiết bị được kích hoạt bởi nhịp thở giúp phân bố thuốc ở dạng các phân tử chứa trong nang. Do không chứa chất đẩy nên kiểu hít này yêu cầu dòng thở thích hợp. Các DPI có khả năng phun thuốc khác nhau tùy thuộc sức kháng với lưu lượng thở.
Ưu điểm của DPI là được kích hoạt bởi nhịp thở, không cần buồng đệm, không cần giữ nhịp thở sau khi hít, dễ mang theo, không chứa chất đẩy. Nhược điểm là đòi hỏi lưu lượng thở thích hợp để phân bố thuốc, có thể lắng đọng thuốc ở hầu họng và độ ẩm có thể làm thuốc vón cục dẫn đến giảm phân bố thuốc. Chú ý khi sử dụng: giữ bình khô, không thả vào nước, lau ống ngậm và làm khô ngay sau hít, không nuốt viên nang dùng để hít.
Hình 4.4p. Hướng dẫn sử dụng Accuhaler
Bình hít bột khô turbuhaler
Ống hít có bộ đếm liều hiển thị chính xác lượng thuốc còn lại. Nếu không có bộ đếm liều, kiểm tra chỉ thị đỏ ở cửa sổ bên của thiết bị, khi thấy vạch đỏ là còn khoảng 20 liều.
Hình 4.5p. Hướng dẫn sử dụng Turbuhaler
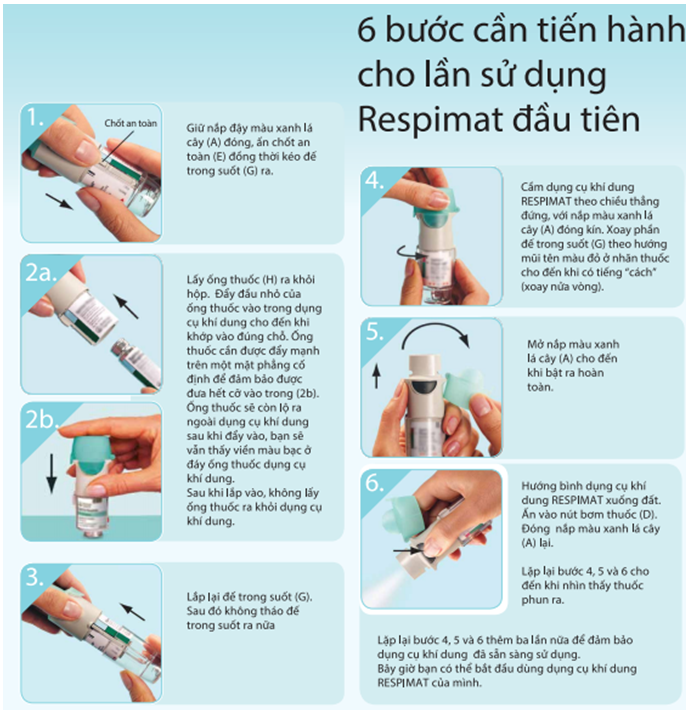
Respimat
Respimat là một dụng cụ phân phối thuốc mới với thiết kê đặc biệt giúp tạo ra các hạt mịn dưới dạng phun sương.
Hình 4.6p. Hướng dẫn sử dụng Respimat
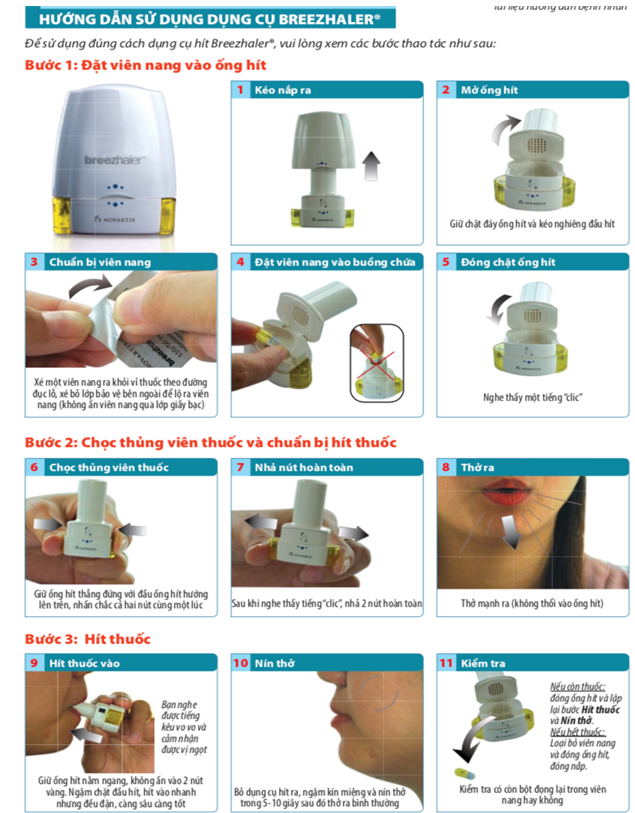
Breezhaler
Bộ Breezhaler gồm: Một ống hít Breezhaler; Vỉ thuốc chứa viên nang được sử dụng trong ống hít. Không sử dụng viên nang của dụng cụ Breezhaler với bất cứ ống hít nào khác, không sử dụng ống hít Breezhaler với bất cứ thuốc nang nào loại khác. Không nuốt viên nang. Bột chứa trong nang được sử dụng để hít.
Hình 4.9p. Hướng dẫn sử dụng Breehaler
Khí dung
Máy khí dung là thiết bị chuyên dung dịch thuốc thành dạng phun để tối ưu hóa sự lắng đọng thuốc ở đường hô hấp dưới. Các thuốc có thể sử dụng dưới dạng khí dung bao gồm corticosteroid, thuốc giãn phế quản, thuốc kháng cholinergic, kháng sinh, thuốc làm loãng đờm. Có 2 dạng máy khí dung là dạng khí nén và siêu âm.
Ưu điểm: sử dụng cho bệnh nhân yếu hoặc không thể sử dụng thuốc dạng xịt, hít; bệnh nhân không phối hợp động tác nhấn xịt và hít đồng thời, cho phép dùng liều thuốc lớn hơn. Nhược điểm: cồng kềnh, thời gian cài đặt và sử dụng lâu hơn, giá thành cao hơn, có thể cần nguồn khí nén hoặc oxy (với máy phun tia).
Các dụng cụ bao gồm: bộ nén khí, ống đựng thuốc, ống ngậm hoặc mask và dụng cụ đo liều thuốc.
Hình 4.10p. Máy khí dung và cách sử dụng
Cách sử dụng:
Đặt trên mặt phẳng.
Lắp các bộ phận của máy và cắm nguồn điện.
Rửa tay.
Dùng ống nhỏ giọt hoặc ống tiêm sạch để lấy một lượng nước muối sinh lý 0,9% (theo liều lượng đã được bác sĩ quy định) cho vào cốc đựng thuốc. Nếu dùng loại thuốc đã pha sẵn thì không cần dùng nước muối.
Dùng ống nhỏ giọt hoặc ống tiêm sạch để lấy một lượng thuốc (theo liều lượng đã được bác sĩ quy định) cho vào cốc đựng thuốc cùng với nước muối. Có thể dùng loại đã phân sẵn từng liều nhỏ trong ống nhựa.
Đóng nắp.
Gắn phần đầu của ống đựng thuốc với ống ngậm hoặc mask.
Gắn phần cuối của ống đựng thuốc với ống nối phần nén khí.
Đặt mặt nạ lên mặt và chỉnh dây cho mặt nạ áp sát vừa khít (hoặc đưa ống ngậm vào miệng).
Bật máy và kiểm tra xem thuốc có được phun ra không.
Thở chậm và sâu bằng miệng (hít vào sâu, ngưng lại 1-2 giây rồi thở ra) cho đến khi hết thuốc trong cốc đựng, khoảng 10-20 phút.
Trong khi khí dung định kỳ theo dõi đáp ứng của bệnh nhân để kịp thời phát hiện các bất thường.
Dừng máy ngay khi không thấy khí phun ra.
Các tác dụng phụ tại chỗ khi sử dụng máy khí dung: ho, khàn giọng, nhiễm nấm vùng hầu họng, kích thích niêm mạc hầu họng hoặc kích thích da mặt nếu sử dụng mặt nạ. Do đó khi sử dụng mask cần lắp vừa khít và sau khí dung nên súc miệng sạch.
Sau khi dùng: tháo mặt nạ hay ống ngậm, cốc đựng thuốc ra khỏi ống dẫn nhựa. Rửa mặt nạ, ống ngậm, cốc đựng thuốc dưới vòi nước, để khô. Lắp trở lại vào ống dẫn rồi mở công tắc cho máy chạy khoảng 10-20 giây để làm khô phía trong. Bầu khí dung, mặt nạ, ống ngậm, dây nối với máy khí dung là các dụng cụ dùng riêng cho từng bệnh nhân. Không được dùng chung để tránh lây nhiễm từ bệnh nhân này sang bệnh nhân khác.
Phụ lục 5. thở máy không xâm nhập ở bệnh nhân bệnh phổi tắc nghẽn mạn tính
Tóm tắt các điểm chính
Thở máy không xâm nhập trong bệnh phổi tắc nghẽn mạn tính được sử dụng nhằm 2 mục đích:
Thở hỗ trợ trong các trường hợp có suy hô hấp mạn tính.
Điều trị suy hô hấp cấp hoặc hỗ trợ điều trị đợt cấp bệnh phổi tắc nghẽn
mạn tính.
Thở máy không xâm nhập có nhiều ưu điểm như tiện lợi, an toàn, dễ chịu, dễ sử dụng, giá thành thấp, tránh được đặt nội khí quản, giảm biến chứng nhiễm khuẩn hô hấp và giảm được ngày nằm viện điều trị.
Chỉ định của thông khí nhân tạo không xâm nhập (bipap) ở bệnh nhân bptnmt
Trong đợt cấp khi có ít nhất 2 tiêu chuẩn sau:
Khó thở vừa tới nặng có co kéo cơ hô hấp phụ và hô hấp nghịch thường.
Toan hô hấp: pH ≤ 7,35 và/hoặc PaCO2 ≥ 45mmHg.
Tần số thở > 25 lần/phút.
Trường hợp bệnh nhân có suy hô hấp mạn: có ít nhất 1 trong 3 tiêu chuẩn sau:
PaCO2 ban ngày ≥ 52 mmHg
50 mmHg 2 ngày và có > 2 lần nhập viện/năm do suy hô hấp có tăng CO2 máu
50 mmHg 2 ngày và SaO2 ban đêm 2 ≥ 2l/ph.
Chống chỉ định thông khí nhân tạo không xâm nhập
Toàn trạng:
Không hợp tác, bệnh nhân trong tình trạng kích thích.
Có rối loạn ý thức.
Mệt cơ hô hấp.
Tuần hoàn:
Tình trạng sốc hoặc rối loạn nhịp tim nặng.
Sau cấp cứu ngừng tuần hoàn.
Hô hấp:
Tràn khí màng phổi chưa được dẫn lưu, chấn thương lồng ngực gây suy hô hấp nặng.
Tắc nghẽn đường hô hấp trên.
Ứ đọng đờm nhiều, ho khạc kém.
Nôn, rối loạn nuốt, Xuất huyết tiêu hoá cao, không có khá năng bảo vệ đường thở.
Bệnh lý thần kinh cơ cấp tính.
Mới phẫu thuật răng hàm mặt hoặc mổ dạ dày.
Bỏng, chấn thương đầu, mặt, béo phì quá nhiều.
Các bước tiến hành
Phương tiện:
Máy thở không xâm nhập BiPAP
Mặt nạ mũi, mặt nạ mũi miệng.
Người bệnh: được giải thích và hướng dẫn về cách thở máy BiPAP.
Nhân viên y tế: bác sỹ và điều dưỡng được đào tạo và có kinh nghiệm trong điều trị thở máy không xâm nhập.
Các bước tiến hành
Xem lại chỉ định, chống chỉ định của thở máy không xâm nhập.
Đặt các thông số máy thở ban đầu
Đặt FiO2 để duy trì FiO2 ≥ 92%.
IPAP 8-12 cmH2O.
EPAP 0-5 cmH2O.
Áp lực hỗ trợ (PS) = IPAP-EPAP; Áp lực chênh lệch giữa IPAP và EPAP nên duy trì khoảng 5cmH2O, BiPAP thường bắt đầu IPAP/EPAP là 8/3 cmH2O hoặc 10/5 cmH2O.
Đặt các mức giới hạn báo động: mức đặt tùy theo tình trạng bệnh lý cụ thể của mỗi bệnh nhân.
Nối máy thở với bệnh nhân. Giữ và cố định mặt nạ cho bệnh nhân quen dần trong vòng 5-10 phút sau đó cố định mặt nạ sao cho đủ khít đảm bảo không rò khí nhưng không được quá chặt.
Theo dõi SpO2, mạch, huyết áp, nhịp thở. Làm xét nghiệm khí máu sau
30 phút đến 60 phút thở máy.
Mục tiêu cần đạt được:
SpO2 > 92%, PaO2 > 60 mmHg.
PaCO2, pH bình thường hoặc ở mức chấp nhận được.
Nhịp thở ≤ 30 lần/phút.
Điều chỉnh thông số máy thở
PaO2 giảm
Tăng FiO2 mỗi 10% để đạt SpO2 > 92%.
Tăng IPAP và EPAP mỗi lần 2cmH2O, có thể tăng IPAP đến 20cmH2O và EPAP tăng đến 10-12cmH2O.
PaO2 tăng: giảm FiO2 mỗi 10% để đạt SpO2 > 92%.
PaCO2 tăng (pH 2O, có thể tăng IPAP đến 20cmH2O và EPAP tăng đến 10-12cmH2O.
PaCO2 giảm (pH > 7,45): giảm IPAP và EPAP mỗi lần 2cmH2O.
Theo dõi
Hoạt động của máy thở, các áp lực đường thở, báo động.
Tình trạng chống máy: xem bệnh nhân có hợp tác với máy thở không. Nếu bệnh nhân không hợp tác giải thích động viên hướng dẫn cho bệnh nhân hợp tác với máy thở.
Theo dõi thường xuyên: mạch, huyết áp, điện tim (trên máy theo dõi), SpO2,
ý thức.
Xét nghiệm khí trong máu: 12 – 24 giờ/lần – tùy theo tình trạng bệnh nhân, làm cấp cứu khi có diễn biến bất thường.
X-quang phổi: chụp 1 – 2 ngày/lần, chụp cấp cứu khi có diễn biến bất thường.
Tai biến và xử trí
Ý thức: cần theo dõi ý thức xem bệnh nhân có tỉnh không (hôn mê: nguyên nhân toan hô hấp, suy hô hấp tiến triển nặng lên…), nếu bệnh nhân hôn mê, xử trí đặt nội khí quản thở máy xâm nhập.
Tụt huyết áp
Theo dõi huyết áp.
Xử trí tụt huyết áp: truyền dịch, dùng thuốc vận mạch nếu cần.
Tràn khí màng phổi
Biểu hiện: bệnh nhân chống máy, SpO2 tụt, tràn khí dưới da, khám phổi có dấu hiệu tràn khí màng phổi.
Xử trí: đặt dẫn lưu màng phổi cấp cứu.
Nhiễm khuẩn liên quan thở máy: cần tuân thủ triệt để các nguyên tắc vô khuẩn bệnh viện để dự phòng. Điều trị kháng sinh sớm và theo nguyên tắc xuống thang khi xuất hiện nhiễm khuẩn.
Loét/xuất huyết tiêu hóa do stress: dự phòng bằng thuốc ức chế bơm proton.
Theo dõi bệnh nhân
Nếu bệnh nhân dung nạp tốt, các triệu chứng cải thiện:
Tần số thở
Tần số tim
Không loạn nhịp tim.
Không còn cảm giác khó thở, không co kéo cơ hô hấp phụ.
Nếu SpO2 > 90%, duy trì các thông số, điều chỉnh mức FiO2 thấp nhất có thể được.
Nếu bệnh nhân dung nạp máy không tốt, SpO2
Tăng EPAP 2-3, chỉnh Fi02 giữ SpO2 > 90%.
Đánh giá lại Mask, thay hay điều chỉnh nếu cần.
Nếu có biểu hiện yếu cơ, tăng IPAP 2-3 cmH2O.
Nếu SpO22O.
Đánh giá hiệu quả thở máy không xâm nhập
Theo dõi bệnh nhân, ý thức, các chỉ số sống, chỉ số SpO2.
Hiệu quả tốt: bệnh nhân ra khỏi tình trạng suy hô hấp và không còn chỉ định thở máy.
Thông khí không xâm nhập không hiệu quả: sau 60 phút TKNTKXN, các thông số PaCO2 tiếp tục tăng và PaO2 tiếp tục giảm hoặc các triệu chứng lâm sàng tiếp tục xấu đi.
Xuất hiện chống chỉ định.
Bệnh nhân khó chịu, không dung nạp.
Tình trạng suy hô hấp không được cải thiện khi đó cần kịp thời chỉ định đặt ống nội khí quản và tiến hành thông khí nhân tạo xâm nhập.
Biến chứng
Chướng bụng do khí lọt vào dạ dày.
Sặc vào phổi.
Ù tai.
Hở quanh mặt nạ, viêm kết mạc do khí thổi nhiều vào mắt bệnh nhân.
Bệnh nhân sợ khoảng kín và không thích nghi với mask.
Loét, hoại tử sống mũi do áp lực.
Khô đờm do không làm ẩm.
Chấn thương áp lực: tràn khí màng phổi.
Giảm cung lượng tim do giảm tuần hoàn trở về.
Phụ lục 6. kế hoạch hành động của bệnh nhân bệnh phổi tắc nghẽn mạn tính
Ngày …. tháng ….. năm
Họ và tên bệnh nhân: ………………….. Giới: ………….. Tuổi:……………
Đia chỉ: …………………………………………. Điện thoại: ………………………….
Chỉ số FEV1:
Bác sỹ điều trị: Điện thoại liên hệ:
|
SỨC KHỎE TỐT – THỞ BÌNH THƯỜNG |
|||
|
Cảm thấy thoải mái Không đau đầu, chóng mặt Ngủ ngon |
Tràn đầy năng lượng Sử dụng thuốc bình thường Lượng đờm bình thường |
||
|
Thuốc thường dùng |
Liều dùng |
Cách dùng |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ĐỢT CẤP NHẸ – KHÓ THỞ HƠN SỬ DỤNG THUỐC TĂNG CƯỜNG – CẦN ĐI KHÁM BÁC SỸ |
|||
|
Ho nhiều hơn Đờm nhiều, đặc hơn bình thường Mầu sắc đờm thay đổi Thở ngắn, không thể đi bộ xa |
Sử dụng thuốc nhiều hơn bình thường Ăn không ngon miệng Ngủ không ngon giấc Mệt mỏi |
||
|
Thuốc tăng cường |
Liều dùng |
Cách dùng |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ĐỢT CẤP NẶNG – KHÓ THỞ NẶNG CẦN KHÁM CẤP CỨU |
|
|
Khó thở ngay cả khi nghỉ ngơi Buồn ngủ Ho ra máu Tức, nặng ngực |
Lo lắng, sợ hãi Dễ bị tỉnh giấc Phù chân Lú lẫn, nói ngọng |
|
KHÁM CẤP CỨU ĐẢM BẢO HÔ HẤP, duy trì ĐỘ Bão hòa oxy 88 – 92% |
|
Phụ lục 7. xây dựng chương trình phcn hô hấp 8 tuần
|
Xây dựng chương trình PHCN Hô hấp 8 tuần |
||||
|
Tư vấn tham gia chương trình Khám lượng giá ban đầu Bảng câu hỏi CAT, nghiệm pháp đi bộ |
||||
|
|
GÍAO DỤC SỨC KHOẺ |
Buổi 1 |
Buổi 2 |
Buổi 3 (Tại BV hoặc tại nhà) |
|
Tuần 1 |
Kiến thức chung về BPTNMT |
Thở chúm môi BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: băng đàn hồi |
Thở chúm môi BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: băng đàn hồi |
Thở chúm môi BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: băng đàn hồi |
|
Tuần 2 |
Cách sử dụng các dụng cụ hít |
Thở chúm môi BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: nâng tạ |
Thở chúm môi BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: nâng tạ |
Thở chúm môi BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: nâng tạ |
|
Tuần 3 |
Tập vận động trong điều trị BPTNMT |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: ném bóng |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: ném bóng |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: ném bóng |
|
Tuần 4 |
Tập thở và các phương pháp thông đàm |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: BT ngồi đứng |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: BT ngồi đứng |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: BT ngồi đứng |
|
Tuần 5 |
Dinh dưỡng trong BPTNMT |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: đi cầu thang |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: đi cầu thang |
Thở cơ hoành BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: đi cầu thang |
|
Tuần 6 |
Nhận biết và phòng tránh đợt cấp |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: máy tập đa năng cơ tay |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: máy tập đa năng cơ tay |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: BT ngồi đứng |
|
Tuần 7 |
Sống chung với BPTNMT |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: máy tập đa năng cơ chân |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: máy tập đa năng cơ chân |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: đi cầu thang |
|
Tuần 8 |
Điều trị oxy tại nhà ở bệnh nhân BPTNMT |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: tập cơ hô hấp |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: tập cơ hô hấp |
Ho hữu hiệu – FET BT căng giãn Sức bền: xe đạp lực kế, thảm lăn, đi bộ… Sức cơ: tập cơ hô hấp |
|
Lượng giá sau phục hồi CAT, nghiệm pháp đi bộ Tư vấn duy trì tập luyện tại nhà, tự quản lý bệnh Các phương tiện liên lạc, tư vấn từ xa, lịch tái khám Viết tắt: BT: bài tập FET: kỹ thuật thở ra mạnh (forced expiratory technique) |
||||
Phụ lục 8. nghiệm pháp đi bộ 6 phút
Mở đầu
Các nghiệm pháp đi bộ là các nghiệm pháp gắng sức nhằm đo lường trạng thái chức năng hay khả năng của người bệnh, chủ yếu là khả năng liên quan đến việc thực hiện các hoạt động thường ngày, nhằm đánh giá đáp ứng của sự phối hợp chung của tất cả các hệ cơ quan có liên quan đến gắng sức như hệ hô hấp, hệ thống tuần hoàn, chuyển hóa cơ và hệ thần kinh cơ. Nghiệm pháp đi bộ 6 phút dễ thực hiện, dễ dung nạp và phản ánh tốt nhất các sinh hoạt hàng ngày nên được chọn lựa áp dụng nhiều nhất cho các bệnh nhân có bệnh lý tim – phổi.
Chỉ định (theo ats 2002)
Nghiệm pháp đi bộ 6 phút thường được sử dụng trong các trường hợp sau
|
So sánh trước và sau điều trị Ghép phổi Phẫu thuật cắt phổi Phẫu thuật cắt giảm thể tích phổi Phục hồi chức năng hô hấp BPTNMT Cao áp động mạch phổi Suy tim |
|
Trạng thái chức năng (Đo 1 lần) BPTNMT Bệnh xơ nang Suy tim Bệnh mạch máu ngoại biên. Bệnh xơ cơ Người già |
|
Dự đoán bệnh suất và tử vong Suy tim BPTNMT Cao áp động mạch phổi nguyên phát |
Chống chỉ định
Chống chỉ định tuyệt đối
Đau ngực không ổn định trong một tháng trước đây.
Nhồi máu cơ tim trong một tháng trước đây.
Chống chỉ định tương đối
Nhịp tim lúc nghỉ > 120 lần/phút .
Huyết áp tâm thu > 180 mmHg.
Huyết áp tâm trương > 100mmHg.
Các trường hợp có chống chỉ định tương đối nên được xem xét lại bởi BS chỉ định nghiệm pháp và nên được khám và xử trí bởi BS chuyên khoa tim mạch. Điện tâm đồ thực hiện trong 6 tháng gần đây nên được xem xét.
Phương tiện – dụng cụ
Địa điểm
Hành lang thẳng có mái che, ít gió, ít người qua lại, nền gạch bằng phẳng dễ đi, chiều dài tối thiểu 30m. Nên có bờ tường dọc hai bên lối đi và vị trí thuận tiện để đến phòng cấp cứu gần nhất. Đầu và cuối đoạn đường có đặt cột mốc đánh dấu. Điểm khởi hành, chỗ vòng lại và đi tiếp đều được đánh dấu rõ trên mặt sàn. Đoạn đường đi được đánh dấu mỗi 3 mét.
Lưu ý: tùy điều kiện cơ sở vật chất, có thể chấp nhận khoảng đường đi 20 – 50 m (thay vì 30m)
Không sử dụng thảm lăn thay cho mặt sàn trong nghiệm pháp này.
Các dụng cụ cần thiết
Đồng hồ đếm ngược.
Dụng cụ đếm vòng (nếu có).
Cột mốc đánh dấu điểm đầu và cuối đoạn đường đi.
Ghế ngồi có thể di chuyển theo lối đi bộ.
Hồ sơ ghi chép (bao gồm thang điểm Borg về mệt và khó thở).
Nguồn oxy.
Máy đo huyết áp.
Máy đo SpO2 (nếu cần).
Điện thoại hoặc các phương tiện di chuyển đến phòng cấp cứu.
Máy phá rung.
Thuốc cấp cứu: Nitrat ngậm dưới lưỡi, Nifedipin 10mg ngậm dưới lưỡi, thuốc giãn phế quản cắt cơn Salbutamol dạng hít hoặc khí dung.
Tiến hành
Chuẩn bị bệnh nhân
Người bệnh được hướng dẫn trước để mặc quần áo thích hợp.
Sử dụng giày hoặc dép thuận tiện và quen thuộc (có thể không mang giày dép nếu thích).
Có thể sử dụng gậy chống hoặc xe đi vốn đã quen thuộc.
Sử dụng thuốc men như thường lệ nếu có.
Có thể ăn nhẹ trước khi thực hiện nghiệm pháp.
Không vận động mạnh hoặc gắng sức trong vòng 2 giờ trước nghiệm pháp.
Thực hiện nghiệm pháp
Người bệnh không cần khởi động trước khi thực hiện nghiệm pháp.
Người bệnh ngồi nghỉ trên ghế gần điểm khởi hành ít nhất 10 phút. Trong lúc đó, đo mạch, huyết áp, SpO2, kiểm tra lại các chống chỉ định và xem lại quần áo giày dép bệnh nhân có thích hợp không. Cho bệnh nhân đứng và tự ghi nhận điểm khó thở và mệt theo thang Borg.
Hướng dẫn người bệnh về cách tiến hành nghiệm pháp: cách đi dọc theo quãng đường đánh dấu, vòng lại ở đoạn đầu và cuối quãng đường không do dự, dừng lại ngay khi có tiếng chuông báo hiệu đã hết thời gian 6 phút. Cần nhấn mạnh các điểm sau:
Người bệnh cần đi nhanh đến mức có thể được nhưng không được chạy.
Trong khi đi nếu cảm thấy mệt, khó thở có thể đi chậm lại hoặc dừng lại, đứng dựa tường nghỉ mệt và có thể tiếp tục đi ngay khi có thể.
Kỹ thuật viên nên đi thử một đoạn đường cho người bệnh quan sát.
Cho người bệnh đứng tại điểm khởi hành. Vặn đồng hồ đếm ngược 6 phút, vặn dụng cụ đếm vòng (nếu có) về số 0 ngay lúc người bệnh bắt đầu đi. Lưu ý kỹ thuật viên không đi cùng với người bệnh, quan sát cẩn thận và bấm vào dụng cụ đếm vòng hoặc đánh dấu vào hồ sơ mỗi vòng người bệnh đi được. Chỉ được dùng giọng nói đều đều để hướng dẫn và thông báo cho người bệnh sau mỗi phút người bệnh đi được, tránh không khuyến khích động viên người bệnh bằng giọng nói hoặc bằng động tác hình thể trong lúc đi.
Thông báo cho người bệnh biết khi còn 15 giây cuối cùng, hô to đứng lại khi đồng hồ reo và đánh dấu vị trí người bệnh đứng. Đưa ghế lại cho người bệnh ngồi nghỉ nếu người bệnh có vẻ mệt. Đo SpO2, nhịp tim và điểm Borg về mệt và khó thở sau nghiệm pháp.
Nếu người bệnh cảm thấy mệt và dừng lại, cho người bệnh biết có thể dựa
vào tường để nghỉ và có thể tiếp tục đi nếu bớt mệt. Không tắt đồng hồ trong lúc người bệnh nghỉ.
Chỉ định ngưng nghiệm pháp ngay lập tức nếu bệnh nhân có một hay hơn các triệu chứng sau:
Đau ngực.
Khó thở nhiều và không cải thiện sau khi dừng lại vài phút.
Đau chân kiểu co thắt.
Choáng váng, lảo đảo.
Vã mồ hôi.
Nhợt nhạt hoặc tái mét.
Nếu người bệnh dừng lại và từ chối đi tiếp trước khi hoàn tất 6 phút, hoặc có chỉ định ngưng nghiệm pháp, đưa ghế đến cho bệnh nhân ngồi, ghi vào hồ sơ khoảng đường đi được, thời điểm và lý do ngưng nghiệm pháp.
Nếu người bệnh đang thở oxy dài hạn và cần phải sử dụng oxy trong lúc thực hiện nghiệm pháp, cần ghi rõ vào hồ sơ
Liều oxy thường ngày và liều oxy lúc đi bộ (nếu khác nhau).
Loại dụng cụ cung cấp oxy.
Cách bệnh nhân mang theo dụng cụ cung cấp oxy khi thực hiện nghiệm pháp.
Ghi nhận khoảng cách đi bộ 6 phút bằng cách đếm số vòng đi được nhân với 60 mét rồi cộng với quãng đường cuối cùng.
Ghi kết quả vào mẫu báo cáo kết quả nghiệm pháp đi bộ 6 phút.
Thang điểm khó thở và mệt mỏi Borg
|
0 |
Không khó thở chút nào |
|
0,5 |
Khó thở rất, rất nhẹ (mới cảm thấy) |
|
1 |
Khó thở rất nhẹ |
|
2 |
Khó thở nhẹ |
|
3 |
Khó thở trung bình |
|
4 |
Khó thở hơi nặng |
|
5 |
Khó thở nặng |
|
6 |
|
|
7 |
Khó thở rất nặng |
|
8 |
|
|
9 |
Khó thở rất nặng, gần như hết mức |
|
10 |
Khó thở hết mức (tối đa) |
MẪU KẾT QUẢ NGHIỆM PHÁP ĐI BỘ 6 PHÚT
Tên bệnh nhân:………………………………………….Mã số………………………..
Giới:………….Chủng tộc:…………..…Chiều cao…………Cân nặng…….………….
Huyết áp:………/………….
Thuốc dùng trước khi thực hiện nghiệm pháp (liều dùng, cách dùng)………………….
Oxy liệu pháp trong nghiệm pháp: Không ____ Có _______,lưu lượng …..…….lít/phút
Loại dụng cụ cung cấp oxy……………………………………………………………
Cách bệnh nhân mang theo…………………………………………………………..
Các thông số lúc kết thúc nghiệm pháp
Giờ bắt đầu………………. giờ kết thúc……………..
Nhịp tim:………………………
Điểm khó thở Borg…………….
Điểm mệt mỏi Borg…………….
SpO2: Bắt đầu…………….….%, kết thúc……..……….%
Ngưng hoặc tạm dừng trước 6 phút: Không _____ Có ____, lý do:…….……………..
Các triệu chứng xuất hiện trong nghiệm pháp: đau ngực ______, chóng mặt _____
Đau ở hông, chân, bắp chân ________________, khác ……………………………..
Số vòng đi được:…………………. khoảng đường cuối cùng:…………………………
Khoảng cách đi bộ 6 phút: (Số vòng x 60m) + Khoảng đường cuối cùng = ……………………………………………………………………………m
Khoảng cách ước tính………………….m; % ước tính:…………………………%
Nhận xét:……………………………………………………………………………
Phụ lục 9: tiêu chuẩn của đơn vị quản lý bptnmt
Chức năng, nhiệm vụ của đơn vị quản lý bptnmt
Chẩn đoán, điều trị và quản lý BPTNMT
Chẩn đoán xác định và điều trị bệnh nhân mắc bệnh phổi mạn tính
Thực hiện quản lý, nghiên cứu, báo cáo BPTNMT:
Quản lý bệnh nhân theo tuyến.
Lưu trữ hồ sơ của bệnh nhân (dạng giấy và phần mềm)
Thống kê số lượng bệnh quản lý ngoại trú, nhập viện, cấp cứu, điều trị tích cực, số lượng bệnh nhân tử vong, số lượng bệnh nhân chuyển tuyến điều trị hàng năm.
Đảm bảo đủ máy móc, trang thiết bị phục vụ chẩn đoán và các thuốc thiết yếu điều trị bệnh phổi mạn tính theo hướng dẫn của Bộ Y tế
Thực hiện các chức năng khác khi điều kiện cho phép
Thực hiện việc cai thuốc lá, thuốc lào.
Phục hồi chức năng hô hấp.
Thực hiện truyền thông về bệnh phổi mạn tính: tuyên truyền về ảnh hưởng của bệnh phổi mạn tính, các biện pháp phòng ngừa và điều trị; tuyên truyền về tác hại của thuốc lá, lợi ích cai thuốc lá và các phương pháp cai thuốc. Tổ chức truyền thông nhân ngày bệnh phổi tắc nghẽn mạn tính toàn cầu, tuần lễ phòng chống tác hại thuốc lá
thế giới.
Hỗ trợ các đơn vị quản lý bệnh phổi mạn tính tuyến dưới triển khai hoạt động.
Xây dựng và phát triển các câu lạc bộ bệnh nhân bệnh phổi mạn tính để nâng cao hiểu biết của bệnh nhân, giúp bệnh nhân tự quản lý bệnh tốt hơn.
Thực hiện các hoạt động nghiên cứu khoa học: lưu trữ các dữ liệu quản lý bệnh nhân, tập hợp báo cáo số liệu và phối hợp triển khai nghiên cứu khoa học.
Tiêu chí của đơn vị quản lý bptnmt
Đơn vị quản lý BPTNMT nên đặt tại khoa khám bệnh, có thể riêng biệt hoặc chung với phòng khám đa khoa.
Nhân sự
Ít nhất 01 bác sĩ được đào tạo về chẩn đoán, điều trị hen, BPTNMT.
Ít nhất 01 điều dưỡng/kỹ thuật viên được đào tạo về đo chức năng hô hấp.
Trang thiết bị
Trang thiết bị thiết yếu cho phòng khám quản lý bệnh phổi mạn tính
Phương tiện khám lâm sàng cơ bản.
Bàn ghế khám bệnh, thước đo chiều cao, cân, nhiệt kế, máy đo huyết áp, ống nghe.
Đèn đọc phim, đèn cực tím, tủ lưu hồ sơ.
Máy đo chức năng hô hấp
Máy đo CNHH in được 3 đường trước thử thuốc, 3 đường sau thử thuốc, tách rời nhau.
Filter lọc khuẩn.
Thuốc (Salbutamol MDI) và buồng đệm để làm test hồi phục phế quản.
Máy khí dung thuốc cấp cứu.
Thuốc thiết yếu
Tuyến y tế cơ sở (Quận/Huyện và trạm y tế xã, phường): sẽ thực hiện cấp phát thuốc và quản lý cho những bệnh nhân đã được tuyến trên chẩn đoán và chỉ định.
|
Thuốc |
Liều dùng |
|
Cường beta 2 tác dụng ngắn |
|
|
Salbutamol |
Viên 4mg, uống ngày 4 viên, chia 4 lần, hoặc Nang khí dung 5mg, khí dung ngày 4 nang, chia 4 lần, hoặc Ventolin xịt 100mcg/lần xịt, xịt ngày 4 lần, mỗi lần 2 nhát |
|
Terbutaline |
Viên 5mg, uống ngày 4 viên, chia 4 lần, hoặc Nang khí dung 5mg, khí dung ngày 4 nang, chia 4 lần |
|
Cường beta 2 tác dụng kéo dài |
|
|
Formoterol |
Dạng hít 4,5mcg/lần hít. Hít ngày 2 lần, mỗi lần 2 hít |
|
Salmeterol |
Dạng xịt, 25mcg/lần xịt, Xịt ngày 2 lần, mỗi lần 2 nhát |
|
Indacaterol |
Dạng hít, 150mcg/lần hít, ngày hít 1 lần một hít |
|
Kháng cholinergic |
|
|
Tiotropium |
Dạng xịt hạt mịn, 2,5 mcg/lần hít, ngày hít 2 hít lần vào buổi sáng |
|
Kết hợp cường beta 2 tác dụng ngắn và kháng cholinergic |
|
|
Fenoterol/Ipratropium |
Dạng khí dung (1ml chứa Fenoterol 0,25 mg/Ipratropium 0,5mg), khí dung ngày 3 lần, mỗi lần pha 1- 2ml Fenoterol/ Ipratropium với 3 ml natriclorua 0,9% Dạng xịt, liều 0,02 mg/ 0,05mg cho một liều xịt: xịt ngày 3 lần, mỗi lần 2 nhát |
|
Salbutamol/Ipratropium |
Nang 2,5ml chứa Ipratropium bromide 0.5mg, salbutamol 2,5mg. Khí dung ngày 3 nang, chia 3 lần |
|
Kết hợp cường beta 2 và kháng cholinergic tác dụng kéo dài |
|
|
Indacaterol/Glycopyrronium
|
Dạng hít, Nang chứa Indacaterol 110 mcg/glycopyrronium50 mcg. Hít ngày 1 nang vào buổi sáng |
|
Olodaterol/tiotropium
|
Dạng hít. Liều 2,5mcg/2,5mcg cho một liều hít; hít 2 liều vào buổi sáng |
|
Vilanterol/Umeclidinium
|
Dạng hít. Liều 62,5mcg/25mcg cho 1 liều hít; hít 2 liều vào buổi sáng |
|
Nhóm Methylxanthin Chú ý: tổng liều (bao gồm tất cả các thuốc nhóm methylxanthin) không quá 10mg/kg/ngày. Không dùng kèm thuốc nhóm macrolid vì nguy cơ độc tính gây biến chứng tim mạch. |
|
|
Aminophyllin |
Ống 240mg. Pha truyền tĩnh mạch ngày 2 ống. Pha 1 ống 240mg với 100 ml glucose 5%, truyền tĩnh mạch chậm trong 30 phút. hoặc Pha 1/2 ống với 10ml glucose 5%, tiêm tĩnh mạch trong cấp cứu cơn khó thở cấp. |
|
Theophylin phóng thích chậm (SR) |
Viên 0,1g hoặc 0,3g. Liều 10mg/kg/ngày. Uống chia 2 lần. |
|
Theophylin loại thường |
Viên 0,1g. Liều uống 04 viên/ngày chia 4 lần. |
|
Glucocorticosteroids dạng phun hít Chú ý: cần súc miệng sau sử dụng các thuốc dạng phun hít có chứa glucocorticosteroid |
|
|
Beclomethasone |
Dạng xịt chứa 100mcg/liều. Xịt ngày 4 liều, chia 2 lần |
|
Budesonid |
Nang khí dung 0,5mg. Khí dung ngày 2-4 nang, chia 2 lần, hoặc Dạng hít, xịt, liều 200mcg/liều. Dùng 2-4 liều/ngày, chia 2 lần. |
|
Fluticason |
Nang 5mg, khí dung ngày 2-4 nang, chia 2 lần |
|
Kết hợp cường beta 2 tác dụng kéo dài và Glucocoticosteroids |
|
|
Formoterol/Budesonid |
Dạng ống hít. Liều 160mcg/4,5mcg cho 1 liều hít. Dùng 2-4 liều/ngày, chia 2 lần |
|
Salmeterol/Fluticason |
Dạng xịt hoặc hít. Liều 50mcg/250mcg hoặc 25mcg/250mcg cho 1 liều. Dùng ngày 2-4 liều, chia 2 lần. |
|
Fluticason/vilanterol |
Dạng ống hít. Liều 100mcg/25mcg hoặc 200mcg/25mcg cho 1 liều hít. Dùng 1 liều/ngày |
|
Glucocorticosteroids đường toàn thân |
|
|
Prednisolon |
Viên 5mg. Uống ngày 6-8 viên, uống 1 lần lúc 8h sau ăn sáng. |
|
Methylprednisolon |
Viên 4mg, 16mg. Lọ tiêm tĩnh mạch 40mg. Ngày tiêm 1-2 lọ |
|
Chất ức chế Phosphodiesterase 4 |
|
|
Chất ức chế Phospho- diesterase 4 |
Roflumilast 500mcg. Uống 1 viên/ngày |
|
Kháng sinh |
Nhóm beta lactam/betalactam + clavulanic Nhóm Cephalosporin Nhóm Macrolide (erythromycin, azithromycin…) Nhóm Quinolone (levofloxacin, moxifloxacin…) |